Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista del Nacional (Itauguá)
versão impressa ISSN 2072-8174
Rev. Nac. (Itauguá) v.3 n.1 Itauguá out. 2011
ARTÍCULO ORIGINAL
Resultados Perinatales en Gestantes con Cardiopatías del Hospital Nacional
Perinatal Results in Pregnant Women with Heart Disease at the National Hospital
*Jorge A. Arce Ramírez
Jefe de Residentes. Departamento de Gineco-Obstetricia Hospital Nacional. Itauguá, Paraguay. Artículo recibido: 02 marzo de 2011. Aprobado: 06 mayo de 2011
RESUMEN
Introducción: la coexistencia de enfermedad cardiaca y gestación constityue un estado de especial relevancia, trascendencia y complejidad clínica. Objetivos: Determinar la prevalencia de cardiopatía en gestantes y sus resultados perinatales. Metodología: estudio observacional, descriptivo, retrospectivo de corte transversal realizado en gestantes del Departamento de Ginoco-obstetricia del Hospital Nacional entre los años 2005 al 2009. Se determinó el tipo de cardiopatía y su clasificación funcional, las complicaciones obstétricas y/o cardiovasculares, edad gestacional al momento del parto, modo de nacimiento, peso y puntaje de Apgar en el recién nacido, mortalidad materna y del recién nacido. Resultados: La prevalencia de cardiopatías entre las gestantes fue 0,25 %. De las 42 cardiopatías, 31 fueron valvulopatías adquiridas y 11 cardiopatías congénitas. Las lesiones más frecuentes fueron valvulopatías mitrales. Aparecieron complicaciones maternas en 15 pacientes, el edema pulmonar constituyo una de las complicaciones más frecuentes. El distress respiratorio y la restricción del crecimiento intrauterino constituyeron las complicaciones fetales más halladas. Conclusiones: la prevalencia de cardiopatía en gestantes fue 0,25%. La complicación materna más frecuente fue el edema pulmonar. Las complicaciones perinatales más halladas fueron el distress respiratorio y la restricción del crecimiento intrauterino.
Palabras clave: Enfermedades Cardiovasculares/Embarazo; Complicaciones Cardiovasculares del Embarazo; Embarazo de Alto Riesgo; Resultado del Embarazo; Paraguay.
ABSTRACT
Introduction: The coexistence of pregnancy and heart disease constitutes a condition of special relevance, transcendence and clinical complexity. Objectives: To determine the prevalence of heart disease in pregnant women and their perinatal outcomes. Methodology: An observational, descriptive, retrospective cross-sectional study was conducted in pregnant women at the Gynecology and Obstetrics Department at the National Hospital between 2005 and 2009. The type and functional classification of the heart disease were determined, obstetric and/or cardiovascular complications, gestational age at the time of delivery, mode of delivery, weight and Apgar score of the newborn, maternal and newborn mortality. Results: The prevalence of heart disease among pregnant women was of 0.25%. Of the 42 encountered heart diseases, 31 were acquired valvular disease and 11 congenital heart diseases. The most frequent lesion was mitral valve disease. Maternal complications appeared in 15 patients, pulmonary edema was among the most frequently found. Among the encountered fetal complications were Respiratory Distress and Intra Uterine Growth Restriction (IUGR). Conclusions: The prevalence of heart disease in pregnancy is 0.25%. The most frequent maternal complication is Pulmonary Edema. The most encountered perinatal complications were Respiratory Distress and Intra Uterine Growth Restriction (IUGR).
Key words: Cardiovascular Diseases/Pregnancy; Pregnancy Complications, Cardiovascular; Pregnancy, High-Risk; Pregnancy Outcome; Paraguay
INTRODUCCIÓN
Hace más de un siglo Peter anatemizaba a las cardiópatas con esta triple sentencia: soltera, no te cases; casada, no tengas hijos; madre, no lactes.1 Este principio que condenaba a las madres cardiópatas a no cumplir ninguna de las tres funciones biológicas de su sexo, está ampliamente superado; la gestación puede coexistir con la mayoría de las enfermedades conocidas capaces de afectar a cualquier mujer no gestante, lo cual se ha reportado en gran número de publicaciones y trabajos sobre las complicaciones médicas y quirúrgicas del embarazo.2
Mundialmente la coexistencia de enfermedad cardiaca y gestación ha constituido un estado de especial relevancia, trascendencia y complejidad clínica. Es aceptado, que estas afectaciones representan la primera causa de muerte materna indirecta y la cuarta de muerte materna por razones asociadas al proceso reproductivo.3 Pese a los constantes y progresivos adelantos de las ciencias y las tecnologías en esta esfera y por ello en todo el mundo, son intensos los esfuerzos de numerosos grupos multidisciplinarios dirigidos a modificar el comportamiento del binomio cardiopatías gestación.3-4.
Durante las últimas décadas, se han perfeccionado los protocolos asistenciales produciendo una mejoría en la calidad asistencial.3 Sin embargo, el 25 % de las muertes durante el período grávido-puerperal son debidas a la presencia de una complicación cardiaca.3-5.
El embarazo puede sobrepasar las capacidades funcionales y de este modo sobreviene la descompensación, incluso la muerte, se reconocen los períodos críticos de la apertura circulatoria placentaria durante la semana 20 a la 24, (descritas por Clark y colaboradores), producen un aumento del gasto cardíaco, a expensas del volumen de eyección, llegando a un máximo entre las 24 y las 28 semanas. La disminución de la resistencia vascular periférica, guarda relación con el efecto hormonal de la placenta y de las prostaglandinas sobre los vasos sanguíneos, produciendo disminución de la tensión arterial.3-6
Otra determinante es el aumento del volumen plasmático y el volumen de hematíes hacia el segundo y tercer trimestre de la gestación, todo esto se revierte en las primeras 48 a 72 h de iniciado el puerperio. Estos períodos críticos tenemos que tenerlos presentes en el protocolo asistencial con la finalidad de lograr un embarazo de término y sin complicaciones.
La incidencia de cardiopatía y embarazo varía, según diferentes autores, entre 1 y 4 % en población de gestantes.3,5-7. Las lesiones mítrales representan el 90 % de las observaciones con predominio de la estenosis y de la etiología reumática; las afecciones congénitas se reportan en el 6 %, las demás afecciones cardíacas llegan hasta el 4 %.3, 5-11. En las últimas décadas, se ha reducido la incidencia de afecciones de origen reumático, esto ha traído como resultado un cambio en su incidencia relativa durante la gestación, las cuales muestran ahora razón matemática de 3:1, por cuanto las cardiopatías congénitas se aceptan con una frecuencia «natural» constante de 0,8 por 100 nacidos vivos y, además entre otras cosas, por la eficiencia y eficacia de la terapéutica actual para las enfermedades reumáticas. El índice de cesáreas aumenta relacionada con el grado funcional de estas pacientes, se encuentra entre un 10 a un 20 %.6-12.
La mortalidad perinatal de este grupo se reporta entre un 15 y un 50 %, la mortalidad materna cayó de un 5,6 a un 0,3, pero todavía sigue siendo significativo, de este por ciento de 8 a 10 muertes ocurren en el puerperio. Es importante señalar que las cardiopatías congénitas se adquieren como característica poligénica, solo el 10 % de los neonatos la heredan.
El notable avance que la cirugía cardiovascular alcanza en esta fecha ha producido otro cambio importante; ahora vemos un número creciente de mujeres embarazadas sometidas a operaciones cardiovasculares correctoras o paliativas que les permiten llegar con éxito a satisfacer sus deseos de procrear.4, 5.
El pronóstico de este tipo de embarazo depende: de la capacidad funcional cardiaca, complicaciones que aumenten la carga cardiaca, calidad de los servicios médicos y factores socioeconómicos. El grado de capacidad funcional se determina según la clasificación de la American College of Cardiology (ACA) y American Heart Association (AHM), que sirve como guía precisa en el pronóstico materno. 3,13, 14.
La asociación entre cardiopatía materna y embarazo se estima en alrededor de 1% (se describen cifras entre 0,2 y 3,7%).3, 5, 6,15-20
Los cambios fisiológicos que tienen lugar durante el embarazo significan un desafío a la reserva funcional del sistema cardiocirculatorio que no podrá ser adecuadamente sobrellevado en las pacientes de mayor gravedad, lo que se manifestará por grados variables de insuficiencia cardiaca congestiva, edema pulmonar agudo y, eventualmente, la muerte.3, 5, 21,22.
Existen tres momentos de especial riesgo de descompensación, ya sea por aumento o por disminución brusca de los volúmenes que deberá manejar un ventrículo insuficiente, los cuales deben ser enfrentados con especial precaución. El primero de ellos es al final del 2 trimestre (entre las 28 y 32 semanas de gestación), que corresponde al período de mayor expansión de volumen plasmático; el segundo es durante el trabajo de parto y parto, en que durante las contracciones uterinas se produce flujo de sangre desde la circulación útero-placentaria hacia el sistema cava, con el consiguiente aumento del débito cardíaco en 15-20%. 2, 5, 23, 24.
Por otra parte, el pujo materno en el período del expulsivo, por un efecto mecánico compresivo, genera una disminución del retorno venoso que puede llegar a ser crítica. Finalmente, el tercer período clave corresponde al del puerperio precoz, ello porque una vez producido el alumbramiento e iniciada la retracción uterina, se libera la obstrucción mecánica de la vena cava con aumento del retorno venoso, asociado a lo cual existe un aumento de la resistencia vascular sistémica, y un rápido flujo de sangre desde la circulación útero-placentaria, cambios todos que deberán ser manejados por el corazón. En este período pueden ocurrir también episodios de hipovolemia, secundarios a sangrado genital de cuantía elevada (inercia uterina, retención de restos placentarios y desgarros del canal blando). 5.
El resultado perinatal también se encuentra comprometido en esta asociación, y en directa relación con la capacidad funcional materna al momento del embarazo. En este caso la explicación fisiopatológica se encuentra relacionada con una insuficiencia del riego útero-placentario (insuficiencia cardiaca) y con hipoxemia (cardiopatía cianótica), con la consiguiente disminución del aporte de oxígeno y nutrientes al feto. La morbilidad asociada corresponde principalmente a parto pretérmino: 20-30% de los embarazos (2 ó 3 veces mayor que la población general) y a un aumento en la incidencia de RCIU, alcanzando aproximadamente al 10% (el triple de la población general). Existe, además, un aumento de la mortalidad perinatal a expensas principalmente de la prematurez, para lo cual se señalan cifras de entre 15-30% para cardiópatas con capacidad funcional III o IV. 5.
Al comienzo del control prenatal toda paciente debe ser sometida a un cuidadoso examen físico y anamnesis, incluyendo examen cardiopulmonar. Debe recordarse que muchos síntomas propios del embarazo simulan a los generados por enfermedades cardiacas. Debe, por tanto, buscarse síntomas y signos propios de la enfermedad como son disnea paroxística nocturna, hemoptisis, cianosis, hipocratismo digital, ingurgitación yugular, crepitaciones bibasales, soplo sistólico >III-IV, soplo diastólico o cardiomegalia.22, 23, 24.
La paciente ya diagnosticada debe ser referida en el primer control prenatal, y luego con la frecuencia que la gravedad del cuadro lo amerite, a interconsulta con cardiología para su evaluación y manejo conjunto. La idea es monitorizar clínicamente y eventualmente mediante exámenes (ecocardiografía) la función cardiaca. Indicar medidas de cuidado general como: Disminución de actividad física, de acuerdo a la capacidad funcional. (Principal herramienta terapéutica). Restricción en la ingesta de sal, habitualmente a 4-6g/día. Énfasis en la terapia ferrosa profiláctica y en la detección precoz de infección urinaria.22, 23.
La morbilidad para la mujer cardiópata que se embaraza dependerá del tipo de cardiopatía y de la capacidad funcional al momento de la concepción (clasificación de I-IV según NYHA).3- 5.
Las cardiopatías que revisten mayor riesgo de descompensación son aquellas que presentan una resistencia fija al aumento de demanda circulatoria (ej. estenosis mitral, coartación aórtica); las con cortocircuito de derecha a izquierda (ej. tetralogía de Fallot) y la hipertensión pulmonar (considerada por sí sola como la condición de mayor gravedad). 12, 22, 23.
Factores de riesgo para complicaciones maternas durante la gestación.
Clase funcional avanzada antes del embarazo (NHYA clase > II).
Disfunción ventricular izquierda (FE < 40%).
Lesiones obstructivas izquierdas, área valvular mitral < 2 cm2, área, valvular aórtica < 1,5 cm2 y gradiente estimado mediante Doppler en el tracto de salida del ventrículo izquierdo > 30 mmHg.
Historia previa de arritmias con repercusión clínica o de ictus o insuficiencia cardiaca.
Factores de riesgo de complicaciones fetales durante la gestación.
Clase funcional previa al embarazo avanzada (NHYA clase > II).
Disfunción ventricular izquierda (FE < 40%).
Lesiones obstructivas izquierdas, área valvular mitral < 2 cm2, área valvular aórtica < 1,5 cm2 y gradiente estimado mediante Doppler en el tracto de salida del ventrículo izquierdo > 30 mmHg.
Cianosis.
Anticoagulación.
Gestación múltiple.
Tabaquismo.
Edad maternal < 20 años o > 35.
Más de 2/3 de los casos corresponde a valvulopatía de etiología reumática, siendo el segundo grupo en frecuencia la cardiopatía congénita (aproximadamente 10%).7, 8. En países desarrollados, sin embargo, ambas etiologías se presentan con igual frecuencia. La importancia de esta asociación es que, pese a los riesgos que conlleva tanto para la madre como para el feto, su adecuado manejo obstétrico conducirá, la mayoría de las veces, a un buen resultado perinatal. 5, 23, 24, 25.
Clasificación de las cardiopatías durante el embarazo según el riesgo materno
Alto riesgo.
Hipertensión arterial pulmonar.
Síndrome de Eisenmenger.
Hipertensión pulmonar secundaria.
Hipertensión pulmonar primaria.
Síndrome de Marfan con dilatación de la raíz aórtica.
IAM durante el embarazo.
Estenosis aórtica severa.
Disfunción ventricular severa.
Miocardiopatía dilatada.
Miocardiopatía periparto previa.
Ventrículo derecho sistémico con disfunción severa.
Fisiología univentricular con o sin Fontan con disfunción ventricular severa.
Estenosis mitral severa
Riesgo intermedio: un 1-5% de mortalidad
Prótesis mecánica.
Fisiología univentricular (con o sin Fontan) con función sistólica conservada.
Cardiopatías cianóticas no corregidas sin hipertensión arterial pulmonar.
Coartación aórtica no corregida.
Estenosis aórtica no severa.
Estenosis pulmonar severa.
Síndrome de Marfan sin dilatación de la raíz aórtica.
Estenosis mitral
Bajo riesgo: el riesgo de mortalidad materna es superior al estimado en la población general (1:1.000), pero inferior al 1%.
Cardiopatías congénitas corregidas sin defecto ni disfunción residual.
Cortocircuitos izquierda-derecha sin hipertensión pulmonar.
Insuficiencia mitral o aórtica moderada o severa asintomáticas y sin disfunción ventricular izquierda.
Estenosis pulmonar moderada.
Prótesis biológicas sin disfunción residual.
Válvula aórtica bicúspide.
IAM: infarto agudo de miocardio.
Se estima que aproximadamente el 98% de las cardiópatas que se embarazan presentan Clase funcional (CF) I o II (según la NYHA).
Para la mayoría de ellas el embarazo cursará sin inconvenientes y con una mortalidad de aproximadamente 0.4%. De aquellas con capacidad funcional III o IV, la mayoría sufrirá descompensación o agravamiento de su cuadro durante el embarazo, señalándose para ellas cifras de mortalidad entre el 6-10%. 5, 24- 25.
Pacientes CF I y II, manejo obstétrico habitual en cuanto a interrupción y vía de parto. Pacientes CF III y IV, deben ser hospitalizadas a las 37 semanas para esperar inicio espontáneo de trabajo de parto hospitalizada. No existe contraindicación absoluta al parto vaginal en la cardiópata. Debe planificarse cesárea electiva a término (38-39 semanas) si existe indicación obstétrica, o si presenta condiciones cervicales inadecuadas para inducción oxitócica después de las 39 semanas de gestación. Se citan indicaciones de cesárea según algunos autores a parte de las obstétricas, entre las cuales se encuentran Síndrome de Marfan con dilatación aórtica > 45 mm. En toda paciente en tratamiento con dicumarínicos en el momento del parto. En casos de deterioro hemodinámico materno rápido en los que el parto vaginal no sea posible. Algunos autores recomiendan la cesárea en mujeres con hipertensión pulmonar severa. 5, 22- 23(Tabla 1)
Por todo lo anteriormente planteado en cuanto a la cardiopatía como una patología capaz de producir complicaciones graves tanto a nivel materno y como consecuencia también a nivel fetal y ser nuestro hospital centro de referencia de en nuestro país, así como por la necesidad de obtención de resultados satisfactorios en la atención a este grupo de pacientes, queda justificada la proyección y realización de la presente investigación, donde se pretende determinar el comportamiento de algunos indicadores maternos y perinatales en gestantes con cardiopatías.
OBJETIVOS
Objetivo General:
Determinar la prevalencia de cardiopatía en mujeres embarazadas en el Departamento de Gineco-obstetricia del Hospital Nacional de Itauguá en el periodo de enero del año 2005 a diciembre del año 2009.
Objetivos Específicos:
Identificar los tipos de cardiopatías, la edad de presentación y el tratamiento realizado.
Determinar la edad gestacional de interrupción, la vía de terminación de la gestación y las complicaciones más frecuentes durante la gestación, parto y puerperio.
Evaluar los resultados perinatales de los recién nacidos de madres cardiópatas.
MATERIAL Y METODOS
Diseño: estudio observacional, descriptivo, retrospectivo, de corte transversal.
Población de estudio: gestantes internadas en el Departamento de Gineco-Obstetricia del Hospital Nacional entre enero del año 2005 y diciembre del año 2009.
Criterios de inclusión: Pacientes embarazadas en cualquier edad gestacional con ecocardiografía
Criterios de exclusión: Pacientes con diagnóstico clínico de cardiopatía sin confirmación ecocardiográfica.
Fichas en que falten datos o con un protocolo de estudios incompletos.
Gestión de datos: se accedió al memorando de ingresos y libro de altas para extracción de número de expedientes clínicos. Los datos fueron extraídos por el autor de los expedientes médicos obrantes en archivo del Hospital Nacional y trascriptos a una planilla electrónica para su posterior descripción.
Muestreo: No probabilística, de casos consecutivos.
Variables: datos demográficos, atención prenatal, medio social materno, historia de cesárea anterior, nacimientos múltiples, tipos de cardiopatías, capacidad funcional, complicaciones maternas y perinatales, características del niño al nacimiento.
RESULTADOS.
Se detectaron 42 pacientes gestantes con el diagnóstico presuntivo de ser portadoras de cardiopatía, que luego fueron confirmadas durante su internación. Dado que en este periodo se registraron 16.869 nacimientos en el Departamento, la prevalencia de cardiopatía fue 0,25 %. Los grupos etarios de gestantes con cardiopatía se encontraba mayormente entre 26-30 años y 36-40 años. El estado civil predominante era la unión estable (59%). De acuerdo con la historia obstétrica de las pacientes, la mayoría de ellas se encontraba con antecedente de cuatro o más partos vaginales (multíparas: 24%). Con relación a la cantidad de controles en el prenatal, se registró que 46 % (19 casos) se realizaron más de cuatro controles, 37% (15 casos) tres o menos, 17% (7 casos) tuvieron control nulo.
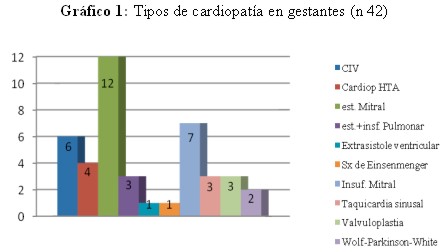
Entre los tipos de cardiopatía, predominaron los casos de estenosis mitral de origen reumático: 12 casos (28%) (gráfico 1).
La capacidad funciona según la clasificación de la NYHA al final del embarazo, 41 % (17 pacientes) se encontraba en la clase funcional II, seguida por la clase funcional IV 24 % (10 pacientes), clase funcional I 21% (9 pacientes) y clase funcional III 14 % (6 pacientes).
La vía de parto predominante fue la cesárea (81%).
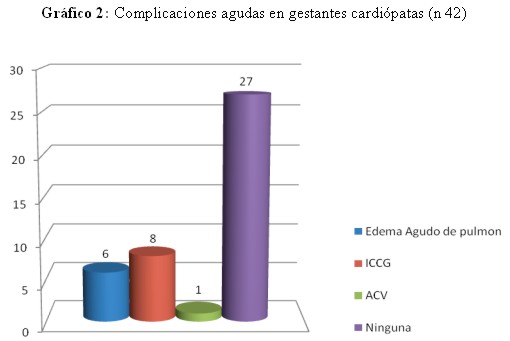
En 27 gestantes (64%) no se presentaron complicaciones maternas agudas. La complicación más frecuente fue la insuficiencia cardiaca congestiva global (19%) (gráfico 2).
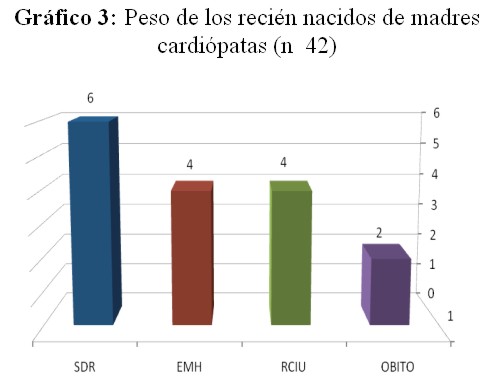
En relación a la evolución final del embarazo, 28 mujeres llegaron a término (66%), 12 se interrumpieron entre las 29 y 36 semanas por indicación cardiológica u obstétrica (embarazo de pretérmino) y 2 gestaciones fueron interrumpidas antes de las 28 semanas (embarazo inmaduro). Con relación al peso del recién nacido, 41 % se encontró con buen peso: entre 3001 g a 4000 g (gráfico 3).
SDR (síndrome de distress respiratorio); EMH (enfermedad de membranas hialinas); RCIU (restricción del crecimiento intrauterino)
En relación a la profilaxis antibiótica, 79 % (33 casos) de las pacientes recibió ampicilina más gentamicina, 5% recibió cefazolina, 2% recibió cafazolina más gentamicina, 14% no recibió antibióticos. Todas las pacientes recibieron algún método de planificación familiar al alta: obliteración tubaria (69%), dispositivo intrauterino (17%), tratamiento hormonal (9%) y métodos de barrera (5%).
DISCUSIÓN
La mortalidad materna durante la gestación es aún importante en ciertas enfermedades, en general entre las cardiópatas es de alrededor del 3% y está en relación con la capacidad funcional.26,27.
En Estados Unidos se reporta una prevalencia de cardiopatía y embarazo en 1% y en España varía entre 0,2-0,4%25, lo que coincide con el presente trabajo de investigación donde se obtuvo como resultado una prevalencia de 0,25%.
En este trabajo el mayor número de cardiópatas (29%) se encontraba entre 26 a 30 años. Este resultado coincide con lo encontrado en la literatura.27. Esto se debería al control de riesgo pre-concepcional donde se evitan embarazos en la adolescencia sobre todo en mujeres menores de 20 años.
El 24% de las pacientes eran multíparas, lo que realmente constituye una contradicción y nos permite asegurar que la labor educativa con estas pacientes ha sido deficiente, pues no han sido capaces de realizar una adecuada valoración riesgo/beneficio que las indujera a recurrir a una adecuada planificación familiar.
Los hallazgos de las cardiopatías congénitas y adquiridas son similares a los informados por la literatura donde predominan las adquiridas con 79% de los casos, y dentro de estas la estenosis mitral ocupa el primer lugar 29% de los casos.4,5,15. Los resultados obtenidos con relación al predominio de las cardiopatías adquiridas están relacionados con persistencia de fiebre reumática en nuestra población.
En este estudio hubo un predominio de la clase funcional II, lo que es similar a otros estudios.28-32 Esto puede explicarse por el grado en la atención prenatal de los pacientes con riesgo obstétrico en los distintos niveles de asistencia.
Se encontró que la vía de parto más indicada fue la cesárea (81%), que no coincide con la casuística de otros estudios. La cesárea se presenta en el mundo con mayor frecuencia como indicación por situaciones obstétricas a pesar de que se aboga para que la paciente cardiópata tenga un parto vaginal debido a los riesgos que implica una cirugía. Hay autores que sugieren que la cesárea es preferible al parto vaginal en situaciones como la coartación aórtica, el Síndrome de Marfán y las aortitis, por el riesgo de disección aórtica. Además, es recomendable la cesárea en las cardiopatías cianóticas, donde se agrava la hipoxemia fetal, 3, 6, 33-35
En el 36% de los casos se presentó alguna complicación materna (edema agudo del pulmón e insuficiencia cardiaca congestiva global), coincidiendo con la literatura.29- 32.
Los partos a término constituyeron un 64% de los casos, coincidiendo con el 71 % de nacimientos con pesos adecuados. En tanto que los de pretérmino constituyeron más del 30 %. Estas cifras son muy similares a las descritas en la literatura y están relacionadas con la gravedad de la cardiopatía, la limitación que ésta produce, el grado de hipoxia crónica y el bajo peso al nacimieno.35.
Las complicaciones más frecuentes que se registraron en los recién nacidos (síndrome de distress respiratorio, enfermedad de membranas hialinas, restricción del crecimiento intrauterino y óbito) pueden deberse a la extrema prematurez de algunos recién nacidos.
En cuanto al método de planificación familiar proporcionado a las pacientes, la obliteración tubárica bilateral fue el método de elección en el 69% de los casos, coincidiendo con las recomendaciones sugeridas.6.
Solo en 46% de las pacientes se constató en su ficha de control una cantidad de controles prenatales suficiente, tema que debería investigarse.
En el 79% de las pacientes se realizó profilaxis antimicrobiana utilizando la combinación de ampicilina mas gentamicina coincidiendo con porcentaje de cesáreas realizado. El 7% de las pacientes recibió profilaxis anticoagulante. Estos datos no se correlacionan con lo encontrado en la literatura.9, 10.
CONCLUSIONES
La prevalencia de cardiopatías en embarazadas fue 0, 25%. Las gestantes cardiópatas se caracterizaron por hallarse en el grupo etario de 26 a 30 años, pertenecer al estado civil unión estable (59%) y ser multíparas (24%).
Las cardiopatías adquiridas fueron las más frecuentes, predominado entre ellas las valvulopatías mitrales de origen reumático. Las gestantes se hallaban predominantemente en estado funcional clase II. El edema pulmonar y la insuficiencia cardiaca fueron las principales complicaciones maternas.
La principal vía de parto fue la cesárea (81%). La mayoría de los nacimientos fue un producto de término. Las complicaciones perinatales se presentaron en 38%, predominado el síndrome de distress respiratorio.
El principal método de planificación familiar utilizado fue la obliteración tubaria bilateral.
La mayoría recibió como profilaxis antimicrobiana ampicilina más gentamicina.
CONFLICTO DE INTERÉS
El autor declara no existir conflicto de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Perlof JK. Embarazo y enfermedades cardiovasculares. En: Braunwald E. Tratado de Cardiología. Ed Revolucionaria 4 Ed, La Habana, 1984;2057-78. [ Links ]
2. Mc Anulty J, Melcalje J, Uclano K. Cardiopatía y embarazo. En: Hurst J. W. Ed the Herat, arties and veins, 7ª ed, Mc Graw-Hill, New York 1999;1557-72. [ Links ]
3. Elkayam U. Pregnancy and cardiovascular disease. In: Braunwald E, editor. Heart disease. A textbook of cardiovascular medicine. 8th ed. Philadelphia: WB Saunders; 2007: 1843-64. [ Links ]
4. Viñas Oliva R, Sánchez Ramírez N, Román Rubio Reina, Gómez G, Oliva J. Resultados perinatológicos del servicio de Cardiopatía y Embarazo del Hospital Ginecoobstétrico Ramón González Coro en el bienio 2000-2001, Habana. Rev bras saúde matern infant. Recife. 2003;3(1):49-60. [ Links ]
5. Pijuan Doménech A, Gatzouli MA. Embarazo y Cardiopatía. Rev Esp Cardiol. 2006;59(9):971-84. [ Links ]
6. González I, Armada E, Díaz J, Gallego P, García Moll M, González A, et al. Guías de práctica clínica de la Sociedad Española de Cardiología en la gestante con cardiopatía. Rev Esp Cardiol. 2006;53:1474-95. [ Links ]
7. Elkayam U, Bitar F. Valvular heart disease and pregnancy, part I. J Am Coll Cardiol. 2005;46:223-30. [ Links ]
8. Elkayam U, Bitar F. Valvular heart disease and pregnancy, part II. J Am Coll Cardiol. 2005;46:403-10. [ Links ]
9. Seshadri N, Goldhaber S, Elkayam U, Grimm R, Groce J, Heit J, et al. The clinical challenge of brigding anticoagulation with lowmolecular- weight heparin in patients with mechanical prosthetic heart valves. Am Heart J. 2005;150:27-34. [ Links ]
10. Lengyel M, Horstkotter D, Voller H, Mistiaen W. Recommendations for the management of prosthetic valve thrombosis. J Heart Valve Dis. 2005;14:567-75. [ Links ]
11. Uebing A, Steer P, Yentis S, Gatzoulis MA. Pregnancy and congenital heart disease. BMJ. 2006;332:401-6. [ Links ]
12. Khairy P, Ouyang D, Fernandes S, Lee-Parritz A, Economy K, Landzberg J. Pregnancy outcomes in women with congenital heart disease. Circulation. 2006;113:517-24. [ Links ]
13. Emergency Cardicac Care Committee, Subcommittees and Task Forces of the American Heart Association. 2005 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiac Care. Part 108: Cardiac arrest association with pregrancy. Circulation. 2005;112 (Suppl 24):IV1-203. [ Links ]
14. Daudinot Coss C. Trabajo para optar por el título de Especialista de I Grado de Obstetricia y Ginecología. H.G.O. Tamara Bunke. Santiago de Cuba;1995. Revista Cubana de Obstetricia y Ginecologia.2009;35(4):30-40 [ Links ]
15. Casellas M. Cardiopatía y gestación. Tema Patología Médica y gestación. Medicina materno fetal. XIII curso intensivo de formación continuada. 2006;79-86. Disponible en: http//www.mashierro.com/pdf-zip/lloret-XIII.pdf [ Links ]
16. Meijboom LJ, Vos FE, Timmermans J, Beers GH, Zwinderman AH, Mulder Bj. Pregnancy and aortic root growth in the Marfan syndrome: a prospective study. Eur Heart J. 2005;26:914-20. [ Links ]
17. Meijboom LJ, Vos FE, Timmermans J, Boers GH, Zwinderman AH, Mulder BJ. Pregnancy and aortic root growth in the Marfan syndrome: a prospective study. Eur Heart J. 2005;26:914-20. [ Links ]
18. Milewicz M, Dietz H, Miller C. Treatment of aortic disease in patients with Marfan syndrome. Circulation. 2005;111:e150-7. [ Links ]
19. Vriend J, Drenthen W, Piepper P, Roos-Hesselink J, Zwinderman A, Van Veidhuisen D, et al. Outcome of pregnancy in patients after repair of aortic coarctation. Eur Heart J. 2005;26:2173-8. [ Links ]
20. Horstkotte D, Follath F, Gutschik E, Lengyel M, Oto A, Pavie A, et al. Guía de Práctica Clínica sobre prevención, diagnóstico y tratamiento de la endocarditis infecciosa. Versión resumida. Rev Esp Cardiol. 2004;57:952-62. [ Links ]
21. Vedtman G, Connolly H, Grogan M, Ammash N, Warnes C. Outcomes of pregnancy in women with Tetralogy of Fallot. J Am Coll Cardiol. 2004;44:174-80. [ Links ]
22. Guédès A, Mercier L, Leduc L, Bérubé L, Marcotte F, Dore A. Impact of pregnancy on the systemic right ventricle after a Mustard operation for transposition of the great arteries. J Am Coll Cardiol. 2004;44:433-7. [ Links ]
23. Maqueda I, Romeo E, Recasens J, García de Vinuesa P, Moll M, García A et al: Guías de práctica clínica de Sociedad Española de Cardiología en la gestante con cardiopatía. Rev Esp. Card. 2000;53:1474-95. [ Links ]
24. Botella Llusia D. Enfermedades que complican la gestación. Tratado de Ginecología. Tomo II Cap VI, Ed Revolucionaria 1984;111. [ Links ]
25. De Andrade J, Maldonado M. The role of mitral valve balloon valvuloplasty in the treatment of rheumatic mitral valve stenosis during pregnancy. Rev Esp Card. 2001;54:573-9. [ Links ]
26. ACA (American College of Cardiology), AHM (American Heart Association). Guidelines for the management of patients with valvular heart desease. J Am Coll Cardiol 1998; 32: 1486-588. [ Links ]
27. Oakley C, Elder M. Overview. En: Heart disease and pregnancy. BMJ publishing group, 1997;1-5. [ Links ]
28. Mokdad I. Manejo de las gestantes cardiópatas. Tesis doctoral, Ciudad de la Habana, Cuba, 1997. [ Links ]
29. Horak M, Nadel E, Brown D. Dyspnea in pregnancy. J Emerg Med 1999;17:507-11. [ Links ]
30. Suri H, Visishta K, Rewukg T, Grover A. Pregnancy following Cardiac Valve replacement surgery. Int Gyneacol-Obstet 1999;64:239-46. [ Links ]
31. Siu S. Prospective multicenter study of pregnancy outcomes in women with heart disease. Cardiac Disease in pregnancy Investigators (Carpreg). Circulation 2001;104:515-21. [ Links ]
32. Hameed A. The effect of valvular heart disease on maternal and fetal outcome of pregnancy. J Am Coll Cardiol 2001;37:893-9. [ Links ]
33. Sánchez A, Cortdellas J. Fibrinolytic treatment for patients with prótesis thrombosis and high surgical risk. Rev Esp Cardiol. 2001;54:1452-5. [ Links ]
34. Anbarasan C, Kumar U, Latchumanadhas K, Mussari A. Successful trombosis of frostetic mitral valve trombosis in early pregnancy. J Heart Valve Dis 2001;10: 393 [ Links ]
35. Arias F. Cardiopatía y embarazo. In: Arias F. Guía práctica para el embarazo y el parto de alto riesgo. 3. ed. Madrid: Mosby-Doyma; 1995. p. 217-33. [ Links ]
*Correo Electrónico: jarce30@hotmail.es