Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista del Nacional (Itauguá)
versão impressa ISSN 2072-8174
Rev. Nac. (Itauguá) v.3 n.1 Itauguá out. 2011
ARTÍCULO ORIGINAL
Trasmisión Vertical del VIH en gestantes del Hospital San Pablo
Vertical Transmision HIV in pregnat woman at San Pablo Hospital
*Marta Marecos, Arnaldo Vera, Celeste Aparício(1) .
1. Hospital San Pablo, Asunción, Paraguay. Artículo recibido: 08 de febrero 2011. Aprobado: 05 de Abril de 2011
RESUMEN:
Introducción: La transmisión vertical del VIH es un fenómeno reconocido, pero que puede ser evitado. Material y Método: Se realizó un estudio observacional descriptivo en 3497 pacientes que tuvieron sus partos durante el 2008 en el Hospital san Pablo (Asunción). Resultados: Se detectó una prevalencia de 0,82%. Todas las gestantes recibieron tratamiento antirretroviral y el seguimiento a largo plazo de los recién nacidos mostró una seroconversión en sólo 2 casos (5%).
Palabras clave: Síndrome de Inmunodeficiencia Adquirida/Embarazo; Síndrome de Inmunodeficiencia Adquirida/ Transmisión Vertical de Enfermedad Infecciosa, Paraguay
ABSTRACT:
Introduction: Vertical transmission of HIV is a recognized phenomenon, but it can be avoided. Material and Method: We performed an observational study in 3497 patients who delivered in 2008 at the Hospital San Pablo (Asunción). It was detected a prevalence of 0.82%. Results: All pregnant women received antiretroviral treatment and long term follow up of newborns showed a seroconversion in only 2 cases (5%).
Key words: Acquired Inmunodeficiency Syndrome/Pregnancy; Acquired Inmunodeficiency Syndrome, Infectious Disease Transmission, Vertical; Paraguay
INTRODUCCION
El virus de la inmunodeficiencia humana (VIH) infecta a las células del sistema inmunitario, alterando o anulando su función. El síndrome de inmunodeficiencia adquirida (SIDA) es un término que se aplica a los estadios más avanzados de la infección por VIH y se define por la presencia de alguna de las más de 20 infecciones oportunistas o de cánceres relacionados con el VIH.
Normalmente, en el embarazo, existe inmunodeficiencia con disminución de los niveles de inmunoglobulinas y de la inmunidad celular, entre otros cambios, lo cual lleva a pensar que el embarazo en mujeres VIH positivas pudiera acelerar el progreso de la infección, pero estudios prospectivos realizados han sido contradictorios en sus resultados.
El embarazo parece tener poco efecto en la progresión de la enfermedad en mujeres VIH positivas asintomáticas, pero puede haber una rápida progresión en aquellas mujeres que se encuentren en un estadío avanzado.
El SIDA se ha convertido en una causa común de mortalidad materna, lo cual no parece debido a la aceleración de la enfermedad inducida por el embarazo, sino a que más mujeres con enfermedad avanzada se embarazan, lo que trae como resultado altas tasas de complicaciones por el VIH.1-4
Formas de transmisión
Hasta ahora se han identificado solo tres vías de transmisión del VIH: la sanguínea o parenteral, la sexual no protegida y la perinatal o vertical.5-10
1. La sexual no protegida: se produce a través de secreciones genitales del hombre y la mujer, como son los líquidos preeyaculatorios, el semen, las secreciones vaginales y el sangrado menstrual, por lo que las personas infectadas pueden trasmitir el virus fácilmente a sus parejas sexuales.
2. La sanguínea o parenteral: es por la mezcla de sangre infectada con el virus y la sangre de una persona sana. Esto se da a través de agujas usadas, jeringas, objetos punzocortantes, como navajas de rasurar y por transfusiones de sangre o trasplante de algún órgano, que no hayan sido previamente controlados por los servicios de salud.
3. La otra forma de transmisión es la llamada vertical o perinatal, cuando una mamá infectada o seropositiva transmite el virus su hijo durante el embarazo, parto o amamantamiento.
Factores involucrados en la transmisión vertical
1. Factores maternos
Grado de avance de la enfermedad materna.z
Un recuento de linfocitos T CD4 bajo, inferiores a 400/mm3 facilitan la infección por VIH.
La presencia de infección sintomática o SIDA.
Carga viral plasmática elevada: cuanto mayor sea la carga viral, mayor es la posibilidad de transmisión al feto.
Presencia concomitante de transmisión sexual en pacientes seropositivas provoca un aumento de la carga viral a escala genital, aumentando también la plasmática, aumentando así la posibilidad de transmisión perinatal.
2. Factores obstétricos
Infección ascendente desde vagina y cérvix al líquido amniótico.
Transfusión feto-materna durante el trabajo de parto.
Contacto directo de piel y mucosa fetales con secreciones de los genitales y sangre materna infectada durante el parto.
Rotura prematura o prolongada de membranas ovulares. Se ha establecido el incremento de riesgo horario en caso de rotura prematura de membranas, de forma que cada hora que pasa aumenta el riesgo de transmisión en un 2%.
Desprendimiento placentario.
Corioamnionitis debido a la disrupción de la barrera placentaria.
Intervenciones invasivas.
Técnicas diagnósticas (amniocentésis, funiculocentesis)
Parto vaginal (frente a cesárea programada). Múltiples trabajos han demostrado el beneficio de la cesárea en la reducción de este riesgo hasta en un 50%. Sin embargo la mayoría de estos estudios demuestran que el beneficio de la cesárea en la prevención del contagio se produce únicamente cuando se trata de una cirugía programada y pierde toda eficacia cuando el parto de ha instaurado o se ha producido la rotura de las membranas ovulares.11
Hemorragia intraparto y líquido amniótico sanguinolento.
Realización de episiotomía.
Laceraciones y desgarros vaginales.
3. Factores fetales
Recién Nacido prematuro, edad gestacional inferior a 34 semanas.
Bajo peso: inferior a 2500 gramos.
4. Factores víricos
Elevada carga viral plasmática: se asocia en forma significativa con su mayor riesgo de adquirir la enfermedad por vía vertical.
Las variaciones biológicas y genéticas del VIH también influyen en el riesgo de transmisión.
Resistencia a los antivirales.
5. Otros factores
Conducta de riesgo materno para la adquisición de la infección de VIH tales como adicción de drogas por vía parenteral
Relaciones sexuales no protegidas durante el embarazo.
Toxicomanía activa, tabaquismo, alcoholismo.
La pobreza, la inestabilidad social, niveles elevados de otras infecciones de transmisión sexual.10,11,12
Periodos en los que ocurre la transmisión vertical
Transmisión intraútero: la transmisión ocurre más frecuentemente durante el final de la gestación. La probabilidad de que se produzca la infección en ausencia de profilaxis es de aproximadamente del 25 a 35 % en los países en desarrollo y del 15 a 25 % en los desarrollados. En este aspecto es donde más se ha avanzado en desarrollar adecuadas medidas preventivas y se ha conseguido reducir el riesgo de transmisión de madre a hijo a menos del 2 %. El mecanismo se da por pasaje directo transplacentario; cuando el saco amniótico está intacto sería por microtransfusiones de sangre materna contaminada al feto, a través de un tráfico celular transplacentario o por infección de las capas sucesivas hasta llegar al feto.
Se define laboratorialmente como infección intraútero cuando se detecta infección en el recién nacido dentro de las primeras 48 horas de vida a través de los resultados positivos del cultivo viral o reacción en cadena de la polimerasa (PCR).
Transmisión intraparto: corresponde al 65 % de las infecciones por vía madre-hijo. El mecanismo sería por contacto directo con sangre, secreciones cervicovaginales o microtransfusiones materno-fetales durante el trabajo de parto o por deglución del niño de sangre o secreciones cervicovaginales contaminadas.
Se define laboratorialmente como infección intraparto cuando el recién nacido tiene resultados negativos para el cultivo viral y PCR en la primera semana de vida y se vuelven positivos entre los 7 y 90 días de vida, cuando no hay lactancia materna.
Transmisión a través de la leche materna: corresponde al 10 a 25 % de las infecciones por vía vertical. El mecanismo sería por infección del epitelio mucoso bucal del niño o infección de las placas de Waldeyer intestinales, células de Langerhans o células intestinales. También depende del grado de severidad de la enfermedad materna, presencia de grietas en los pezones, la mastitis y los niveles plasmáticos de Vitamina A.
En la leche de la mujer infectada por el VIH, éste se presenta bajo tres formas diferentes: como partículas libres o viriones, como células infectadas o productoras de partículas virales y como células infectadas no productivas.12
La leche de una madre infectada agrega un potencial riesgo de infección para el hijo. Las madres que adquieran la infección después del parto tienen un alto riesgo de trasmitir a través de la lactancia, especialmente durante la fase aguda de la primoinfección, ya que poseen una carga viral elevada y carecen de anticuerpos.13
Recomendaciones para la prevención de la transmisión vertical del VIH a través de la lactancia
Es necesario considerar que no todos los hijos de madres infectadas con VIH alimentados con lactancia materna adquieren la infección por VIH. Esto depende de muchos factores como son la carga viral de la madre, grietas en el pezón, mastitis, incorporación de otros tipos de alimentación junto con la lactancia materna, inmadurez del sistema inmune del recién nacido, entre otros.
Entre los años 1987 y 1992, la Organización Mundial de la Salud (OMS) publicó las recomendaciones sobre la lactancia materna en las mujeres con VIH/SIDA. A las mujeres embarazadas que vivían en países y regiones donde las causas principales de mortalidad son las enfermedades infecciosas, como las diarreas e infecciones respiratorias y la desnutrición, se les aconsejó seguir alimentando a sus hijos mediante lactancia materna; en cambio en los países donde las enfermedades infecciosas no son la primera causa de muerte se les recomendó no brindar lactancia materna y utilizar una alternativa segura para la alimentación de sus hijos.
Entre 1994 y 1997, se apoyaron estas recomendaciones, estimando que el riesgo de transmisión de VIH atribuible a la lactancia materna se encontraba entre el 4% y 22%. Luego en 1997 y 1998, la OMS publicó la revisión de las recomendaciones anteriormente descritas, en la cual reconoció que más de la mitad de las transmisiones verticales ocurrían mediante la lactancia materna y se aconsejó lactancia mediante fórmula para disminuir el riesgo de morbimortalidad infantil, solamente si se les aseguraba el acceso ininterrumpido a ésta y seguridad en la preparación.14-16
Evolución de la enfermedad en el niño infectado por VIH
La infección por el VIH en el niño tiene un curso rápidamente progresivo con corto periodo de incubación, lo cual podría justificarse por la inmadurez del sistema inmune del niño. Tiene una forma de presentación bimodal con formas severas (10–15%) asociadas a una transmisión intraútero, con manifestaciones clínicas que aparecen en los primeros meses de vida, realizándose el diagnóstico de SIDA alrededor del año de vida con rápido deterioro y otras formas lentas (75-80%) asociadas a transmisión intraparto o por la lactancia, de evolución más arrastrada con periodo de incubación más largo y manifestaciones clínicas menos agresivas, con edad media de diagnóstico de SIDA a los tres años de vida. Existe un pequeño porcentaje de progresos lentos que evolucionan con inmunidad estable por largos períodos (más de 8 años).17
Conducta a seguir en el recién nacido
Todo recién nacido (RN) hijo de una madre infectada por el VIH o enferma de SIDA va a presentar en el momento del nacimiento anticuerpos anti-VIH tipo IgG. Sin embargo, esto no significa que esté infectado, sino que es un RN de riesgo y que "podría estar infectado", por lo tanto debe ser seguido longitudinalmente para descartar o confirmar la infección VIH.
Desde el punto de la investigación analítica se practicará antigenemia p24, cultivo del VIH, carga viral y reacción en cadena de polimerasa (PCR), que permiten realizar un diagnóstico precoz de infección por VIH. En caso de no disponer de estas técnicas, se recurrirá al seguimiento longitudinal de los anticuerpos anti-VIH, los cuales se irán aclarando y disminuyendo hasta desaparecer a los 12-18 meses en los niños no infectados, mientras que persisten en los infectados.19-24
Manejo terapéutico
Se recomienda ELISA/VIH junto a los exámenes de rutina que se realizan a toda embarazada. Si se confirma el resultado positivo se debe tratar. En la embarazada existe clara evidencia de que Zidovudina reduce la transmisión perinatal de 25% a 7%, por lo que se usa independientemente del nivel de CD4, aun cuando se ignora si es efectivo en pacientes con bajo nivel de CD4.
Dosis de Zidovudina: durante el embarazo: desde las 14 semanas y hasta el parto: 100 mg, 5 veces al dia, vía oral. Durante el parto: impregnación con 2 mg/Kg por 1 hora endovenoso; mantención con 1 mg/Kg endovenso hasta el parto. En el recién nacido: 2 mg/Kg/dosis c/6 horas comenzando 8-12 horas post parto y continuando por 6 semanas.25-30
Cuidados del embarazo y parto31-37
1.Cuidados del embarazo: en la primera visita:
Información del HIV y embarazo, y riesgo de infección vertical.
Énfasis en nutrición y suplementación.
Estado inmunitario: CD4 y carga viral. También se puede solicitar CD8, ß2 microglobulinemia, electroforesis de inmunoglobulinas, cuantificación de inmunoglobulinas.
Estado infeccioso: evaluación de la cavidad orofaríngea y cervico-vaginal, descartando cervicitis, presencia de gonococo, Chlamydia, estreptococo, PPD, baciloscopía, VDRL, anticuerpos para hepatitis B, toxoplasma, CMV, herpes.
Estudio de cuello uterino
Consulta precoz ante la aparición de nuevos síntomas/signos que puedan indicar aparición de infecciones oportunistas.
2.Control Prenatal
Especial apoyo de salud mental y social.
Evaluación en cada consulta de la cavidad oral y cervicovaginal.
Repetir CD4 cada trimestre.
Repetir Estudio de cuello uterino a 8 semanas después del primero.
Repetir pesquisa de enfermedades de transmisión sexual en el tercer trimestre.
Consulta precoz ante síntomas de parto prematuro y corioamnionitis
3.Cuidados del parto
A pesar de que hay evidencias de que la operación cesárea disminuye la tasa de infección por VIH infantil, no hay datos suficientes para apoyar la cesárea rutinaria. La decisión debe ser tomada en forma específica para cada paciente, confrontando dos aspectos: estado evolutivo de la enfermedad y factores obstétricos.
A. Estado evolutivo de la enfermedad: permite establecer su potencial infectante, lo que está determinado fundamentalmente por la carga viral sanguínea.
B. Factores obstétricos: en caso de parto vaginal evitar la ruptura artificial de membranas para evitar el contacto fetal con las secreciones maternas, y las maniobras que puedan dañar la piel fetal (pH cuero cabelludo fetal y electrodo cefálico). El ideal es que el período de latencia entre la ruptura de membranas y el parto sea menor de 4 horas.
OBJETIVOS
Determinar la prevalencia de seropositividad para VIH en embarazadas que acuden para el parto en el Hospital Materno Infantil San Pablo.
Describir las características demográficas y clínicas maternas relacionadas a la seropositividad.
Describir los resultados perinatales de dichos embarazos, tipo de parto y anticoncepción post natal.
MATERIALES Y METODOS
Diseño: Estudio observacional, descriptivo, de corte transversal.
Población de estudio:
Pacientes embarazadas que acuden para el parto en el Hospital Materno Infantil San Pablo en el periodo comprendido de Enero a Diciembre del 2008.
Muestreo:
No probabilístico de casos consecutivos.
Criterios de inclusión:
-Pacientes del consultorio prenatal y de urgencias que tuvieron sus partos en la Institución. -Pacientes con fichas completas pertenecientes o no al Programa de Nacional de Lucha contra el SIDA (PRONASIDA).
Criterios de exclusión:
-Pacientes con Test rápido de VIH positivo no confirmado con Western Blot.
Variables de interés:
Demográficas: edad materna, antecedentes de gestaciones previas, estado civil, escolaridad, procedencia,
Clínicas: control prenatal, enfermedades asociadas, edad gestacional al momento de diagnostico de seropositividad, tratamiento antirretroviral, vía del parto.
Neonatales: peso neonatal, Apgar, edad gestacional neonatal por Capurro, porcentaje de seropositividad infantil a los 18 meses.
Método anticonceptivo inmediato.
Instrumentos de medición:
-Libro de actas de quirófano del Servicio de Ginecología y Obstetricia del Hospital Materno Infantil San Pablo.
-Historia clínica de las pacientes con VIH/SIDA con parto en el servicio.
-Base de datos del PRONASIDA relacionadas a infección de recién nacidos de madres con VIH/SIDA.
Gestión de datos:
Los datos fueron cargados en planillas electrónicas Excel© y sometidos a estadística descriptiva.
Cálculo del tamaño de muestra:
se utilizó el programa informático Epi Info 2000. Para un universo de 3500 gestantes/año 2008, prevalencia esperada 0,08%, precisión 0,05% e intervalo de confianza 95%, el tamaño mínimo calculado fue 2724 casos.
Aspectos éticos:
Se mantuvo estricta reserva y confidencialidad sobre los datos personales de las pacientes involucradas en la población de estudio y sus respectivos neonatos.
RESULTADOS
De un total de 3497 pacientes que tuvieron sus partos durante el periodo comprendido de Enero a Diciembre del 2008, se detectaron 29 mujeres con VIH: prevalencia 0,82%.
La edad del grupo mayoritario se encontraba entre los 21 y 35 años (62%), seguido por las menores de 20 años (21%) y las mayores de 35 años (17%).
Eran primigestas el 38% de las pacientes; secundigestas y multigestas 31% cada uno.
El estado civil se distribuyó de la siguiente manera: en unión estable 59%; solteras 24% y casadas 17%. El 52 % de las pacientes tenían estudios secundarios y el 48 % primarios. En relación a la procedencia, la mayoría vivía en Gran Asunción (59 %) seguido por las residían en Asunción (34 %) y en el interior del país (7%).
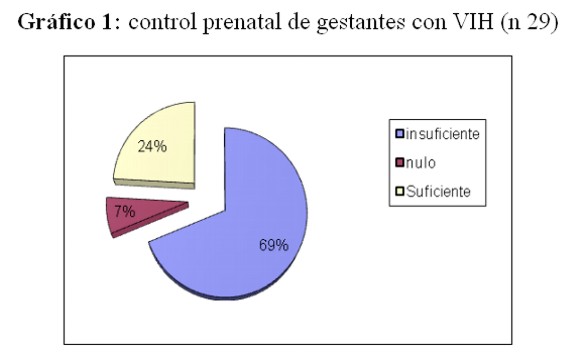
El control prenatal predominante fue el insuficiente: 69% (gráfico 1).
En cuanto a la presencia de otras enfermedades de transmisión sexual, 69 % no tenía patologías asociadas, 17% presentaba condilomatosis vulvo vaginal y 14% padecía lues.
La edad gestacional al momento del diagnóstico de la seropositividad fue: 45% en el 3er trimestre, 31% en el 2do trimestre y 24% en el 1er trimestre, incluyéndose en este grupo las que ya se conocían seropositivas antes de embarazarse.
La totalidad de las pacientes del grupo de estudio recibieron tratamiento antirretroviral previo parto. La vía de terminación del embarazo predominante fue la cesárea: 28 casos.
En cuanto al método anticonceptivo inmediato, 48% fue sometida a esterilización definiva por obliteración tubárica bilateral (OTB), 10% recibió un dispositivo intrauterino y 42% no recibió anticonceptivos en forma inmediata pues se antepuso la voluntad de la paciente.
En relación al peso del recién nacido, 97% fue mayor de 2500 gramos y 3% fue menor a dicho peso, todos con Apgar mayor a 7. Fueron recién nacidos de término 97%, pre término 3 % y ninguno de post término. El seguimiento a largo plazo de los recién nacidos mostró una seroconversión en sólo 2 casos (5%).
DISCUSION
El VIH/SIDA está afectando cada día a más mujeres, produciéndose la llamada «feminización» de la enfermedad y llegando incluso a sobrepasar el número de hombres infectados en algunas regiones; el problema radica fundamentalmente en que las mujeres viviendo con VIH se encuentran en edad fértil. Esto abre paso a muchas interrogantes acerca de qué sucede con los niños nacidos de madres que viven con VIH, lo que ha movilizado a las organizaciones gubernamentales para evitar al máximo que la transmisión vertical siga en aumento.
La atención a estas embarazadas tiene en cuenta varias medidas para evitar el contagio del bebé, incluida la quimioprofilaxia o tratamiento con medicamento (AZT) a la gestante desde las 14 semanas, el nacimiento por cesárea y la eliminación de la lactancia materna. De esa forma se logra reducir el riesgo de transmisión perinatal de un 30 a un 80%, según confirma la práctica internacional y local.
La transmisión materno infantil es la principal fuente de infección por el VIH en los niños menores de 15 años. En los países donde los productos sanguíneos son analizados sistemáticamente y se dispone de jeringuillas y agujas estériles, la transmisión vertical representa la principal fuente de infección en los niños pequeños.
Los niños con VIH deben tener acceso a los medicamentos antirretrovirales. La terapia antirretroviral es extremadamente eficaz entre los niños, incluso en los países de bajos y medianos ingresos. Las tasas de supervivencia han superado el 80%.
El VIH puede permanecer latente en una evolución silenciosa hasta diez años antes de que aparezcan síntomas del desarrollo de la enfermedad; este es el período de incubación. Luego, cuando el virus agota el sistema inmunológico destruyendo las defensas del organismo se es vulnerable a algunos tipos de cáncer y a enfermedades producidas por otros virus, bacterias, hongos y parásitos.
En los países subdesarrollados las mujeres presentan un mayor riesgo de infección, ya que se suman a los factores biológicos los de tipo sociocultural, lo cual explicaría que la transmisión hombre-mujer sea de 2 a 3 veces mayor que la de mujer a hombre. En nuestro país, estas medidas muchas veces no pueden ser llevadas a cabo por fallas en el control prenatal y la no detección de la mujer embarazada portadora del VIH. Sin embargo la disminución del porcentaje de transmisión vertical del 37,5 % en el año 2005 al 5 % en el 2008 demuestra la efectividad de la profilaxis antirretroviral materno-neonatal en evitar la prevalencia de VIH/SIDA infantil.
CONCLUSIONES
La prevalencia de seropositividad para VIH en embarazadas que acuden para el parto en el Hospital Materno Infantil San Pablo fue 0,82%.
Las características demográficas maternas relacionadas a la seropositividad fueron: grupo etario más afectado 21-35 años, predominio en estado civil unión estable, provenientes del Gran Asunción y de control prenatal insuficiente.
Las características clínicas maternas relacionadas a la seropositividad fueron: predominio en primigestas, asociadas con más frecuencia a condilomatosis vulvo vaginal y lues. La vía de terminación del embarazo fue principalmente por cesárea.
Los resultados perinatales de dichos embarazos corresponden a recién nacidos de término con predominio de peso mayor a 2500 gramos y Apgar >7. El seguimiento a largo plazo de los recién nacidos mostró una seroconversión en sólo 2 casos (5%).
CONFLICTO DE INTERÉS
Los autores declaran no existir conflicto de interés.
REFERENCIAS BIBLIOGRAFICAS
1-CONASIDA. Resumen de caracterización epidemiológica del VIH/SIDA en Chile al 31 de Diciembre del 2003. Boletín epidemiológico VIH/SIDA. Recuperado de: http://www.minsal.cl/iniciativas/Conasida/conasida.htm en Diciembre 2005. [ Links ]
2-HIV/AIDS: the global epidemic. Geneva, Joint United Nations Programme on HIV/AIDS, 2006 (fact sheet). [ Links ]
3-Department of Health, South Africa. Sixth National HIV survey of women attending antenatal clinics of the public health services in the Republic of South Africa, October/November 1995. Epidemiological Comments 2006;23(1):3-17. [ Links ]
4-ONUSIDA. Epidemiological fact sheet. Recuperado de: http://www.unaids.org/hivaidsinfo/statistics/fact en Febrero 2006. [ Links ]
5-Macias JR, Masini RD, Wainstein C. Temas de la enfermedad por el Virus de la Inmunodeficiencia Humana en la Mujer. 1a Edición. Buenos Aires Argentina. Libro de Edición Argentina. 2002. 403 – 423 [ Links ]
6-Programa conjunto de las Naciones Unidas sobre el VIH/SIDA. Informe sobre la Epidemia mundial de SIDA 2004. ONUSIDA. 2004.Cuarto Informe Mundial. [ Links ]
7-American Academy of Pediatrics Provisional Committe on Pediatrics AIDS: Perinatal immunodeficiency virus testing. Pediatrics 1995; 95: 303 [ Links ]
8-Gómez Sirvent J. Sida Infantil. En: Pediatría Canaria. Herrera Hernández M, López Samblás JP. Ed Comares 1997. [ Links ]
9-Colaborativo Español para la infección VIH Pediátrica. Tratamiento antirretroviral en niños. Manual Práctico de la Infección por VIH en el niño. 2ª Edición. Ed ProusScience 2000. [ Links ]
10-Downs AM, De Vincenzi. I. For the Europe Study Group in Heterosexual Transmission of HIV. Probability of heterosexual transmission of HIV: relationship to number of unprotected sexual contacts. J Acquir Immune Defic Syndr, 2006;11:388-95. [ Links ]
11-Obstetrical factors and transmission of human immunodeficiency virus type 1 from mother to child. N Eng J Med, 1996 ; 334: 25. [ Links ]
12-Ibarra H y colaboradores. Manual de Obstetricia y Perinatología. EFACIM. Paraguay;2008;p298-307 [ Links ]
13- Lamotte.JA. Infección-enfermedad por VIH/SIDA. En: Roca Goderich R, Smith Smith VV, Paz.Presilla E, Losada Gómez J, Serret.Rodríguez B, LLamos Sierra N, et al. Temas de medicina interna. 4 ed. La Habana: Editorial Ciencias Médicas, 2002;t 3: 579-95 [ Links ]
14- Chavez A, Alvarez A, Wu HE & Comité Nacional de SIDA pediátrico. Transmisión vertical de la infección por virus de inmunodeficiencia humana: Impacto de la aplicación del protocolo ACTG 076 en Chile. Rev Chilena Infectol 2000; 17: 297-30. [ Links ]
15- Ovalle A, Vizueta E, Casals A, Northland R, Gonzalez R & Labbé. Infección por virus de inmunodeficiencia humana en la embarazada. Importancia del conocimiento de la infección en el embarazo y factores de riesgo en la transmisión perinatal. Rev Méd Chile 2003; 131(6):633-640. [ Links ]
16- Organización Panamericana de la Salud. Pautas para la atención clínica de la persona adulta infectada por el VIH. Washington, DC: OPS,1999:18-22. [ Links ]
17- Ruoti A, Ruoti M. Obstetricia y Perinatología. EFACIM-EDUNA. Paraguay;2000;p673-677 [ Links ]
18- American Academy of Pediatrics Provisional Committe on Pediatrics AIDS: Perinatal immunodeficiency virus testing. Pediatrics 1995; 95: 303 [ Links ]
19- Organización Panamericana de la Salud. Pautas para la atención clínica de la persona adulta infectada por el VIH. Washington, DC: OPS,1999:18-22. [ Links ]
20- James OK, Bruce.DW.Acute human immunodeficiency virus type 1 infection. New Engl J Med 1998;339(1):33-9. [ Links ]
21- Guidelines for the Use of Antiretroviral Agents in HIV-1-Infected Adults and Adolescents. Developed by the Panel on Clinical Practices for Treatment of HIV Infection convened by the Department of Health and Human Services (DHHS). March 23, 2004 [ Links ]
22- HIV/AIDS: the global epidemic. Geneva, Joint United Nations Programme on HIV/AIDS, 2006 [ Links ]
23- Downs AM, De Vincenzi. I. For the Europe Study Group in Heterosexual Transmission of HIV. Probability of heterosexual transmission of HIV: relationship to number of unprotected sexual contacts. J Acquir Immune Defic Syndr, 2006;11:388-95. [ Links ]
24- Ishaque S, Yakoob MY, Imdad A, Goldenberg RL, Eisele TP, Bhutta ZA. Effectiveness of interventions to screen and manage infections during pregnancy on reducing stillbirths: a review. BMC Public Health. 2011 Apr 13;11 Suppl 3:S3. [ Links ]
25- Foster C, Fidler S. Optimizing antiretroviral therapy in adolescents with perinatally acquired HIV-1 infection. Expert Rev Anti Infect Ther. 2010 Dec;8(12):1403-16 [ Links ]
26- Wilfert CM, Sripipatana T, Spensley A, Kieffer MP, Bitarakwate E. Prevention of vertical transmission of HIV in resource-limited countries. Adv Exp Med Biol. 2011;697:41-57. [ Links ]
27- Leddy MA, Gonik B, Schulkin J. Obstetrician-gynecologists and perinatal infections: a review of studies of the Collaborative Ambulatory Research Network (2005-2009). Infect Dis Obstet Gynecol. 2010;2010:583950.
28- Sturt AS, Read JS. Antiretroviral use during pregnancy for treatment or prophylaxis. Expert Opin Pharmacother. 2011 May 3 [ Links ]
29- Touré H, Audibert M, Dabis F. To what extent could performance-based schemes help increase the effectiveness of prevention of mother-to-child transmission of HIV (PMTCT) programs in resource-limited settings? A summary of the published evidence. BMC Public Health. 2010 Nov 16;10:702. [ Links ]
30- Mirochnick M, Best BM, Clarke DF. Antiretroviral pharmacology: special issues regarding pregnant women and neonates. Clin Perinatol. 2010 Dec;37(4):907-27. [ Links ]
31- Legardy-Williams JK, Jamieson DJ, Read JS. Prevention of mother-to-child transmission of HIV-1: the role of cesarean delivery. Clin Perinatol. 2010 Dec;37(4):777-85 [ Links ]
32- Mepham SO, Bland RM, Newell ML. Prevention of mother-to-child transmission of HIV in resource-rich and -poor settings. BJOG. 2011 Jan;118(2):202-18 [ Links ]
33- Buchholz B, Hien S, Weichert S, Tenenbaum T. Pediatric aspects of HIV1-infection--an overview. Minerva Pediatr. 2010 Aug;62(4):371-87. [ Links ]
34- Teasdale CA, Marais BJ, Abrams EJ. HIV: prevention of mother-to-child transmission. Clin Evid (Online). 2011 Jan 17. [ Links ] 35- Taylor G, Anderson J, Clayden P, Gazzard B, Fortin J, Kennedy J et al. British HIV Association and Children's HIV Association position statement on infant feeding in the UK 2011. HIV Med. 2011; Mar 21. [ Links ]
36- Neveu D, Viljoen J, Bland RM, Nagot N, Danaviah S, Coutsoudis A et al. Cumulative exposure to cell-free HIV in breast milk, rather than feeding pattern per se, identifies postnatally infected infants. Clin Infect Dis. 2011 Mar;52(6):819-25. [ Links ]
37- Doherty T, Sanders D, Goga A, Jackson D. Implications of the new WHO guidelines on HIV and infant feeding for child survival in South Africa. Bull World Health Organ. 2011 Jan 1;89(1):62-7. [ Links ]
*Correo electrónico: docenciahsp@yahoo.com