Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista del Nacional (Itauguá)
versão impressa ISSN 2072-8174
Rev. Nac. (Itauguá) v.2 n.2 Itauguá dez. 2010
CASO CLÍNICO
Enfermedad de Darier. Presentación en una Joven.
Darier is Disease. Presentation in a Young
*Ozecoski D*, Rivelli V*, Molinas F**, Mendoza G***, Celías L***, Aldama A*.
(*)Servicio de Dermatología. Departamento de Medicina Interna Hospital Nacional (Itauguá, Paraguay)
(**)Dpto. de Anatomía Patológica - Hospital Nacional
(***)Instituto de Anatomía Patológica - MSP y BS.
Artículo Recibido: 12 de agosto de 2010 Aprobado: 16 de setiembre de 2010
INTRODUCCIÓN
La enfermedad de Darier (ED), es una genodermatosis autosómica dominante, caracterizada por un trastorno de la queratinización(1). Afecta epidermis, uñas y mucosas (2). Fue descripta en 1889 por Darier y White.
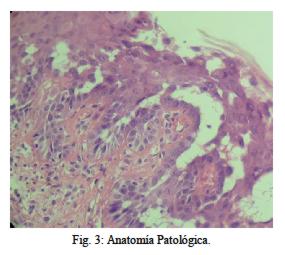
Aparece por lo general en la segunda o tercera décadas de la vida, igual en ambos sexos (1). La microscopía destaca acantólisis con clivaje suprabasal y disqueratosis, manifestada por cuerpos redondos y granos, predominan en regiones seborreicas y pliegues, con evolución crónica, con períodos de remisión y exacerbación(3).
La afección está determinada por mutaciones del gen ATP2A2, ubicado en el cromosoma 12q. Entre los desencadenantes de la ED se conocen calor, humedad, radiación ultravioleta, traumas mecánicos y litio oral (1). Las complicaciones más frecuentes son la infección bacteriana y por virus herpes simple. Se han comunicado casos de carcinoma basocelular y un caso de tumor de glándula sudorípara, retinitis pigmentosa y raros casos de quistes óseos, trastornos afectivos y disminución de la inteligencia (2).
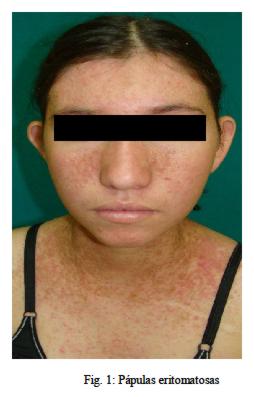
Se caracteriza clínicamente por la aparición de múltiples pápulas pruriginosas rugosas, costrosas, escamosas, con olor fétido (2). Las formas clínicas son pápulo-costrosas diseminadas, pústulo-ampollar, unilateral, zoniforme, hipertrófica, localizada, acral, hemorrágica (1).
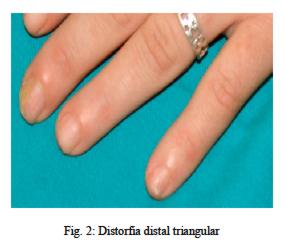
Se localizan simétricamente en caras laterales del cuello, delante y detrás de orejas, frente, surco nasogeniano, cuero cabelludo, región esternal e interescapular (áreas seborreicas) (1). En cuero cabelludo se tiene descamación con escamocostras. Las uñas sufren diversas alteraciones como paquioniquia, onicorrexis, coiloniquia y una muesca triangular en el borde libre (1).
También se observan pápulas planas verruciformes en dorso de pies y manos (2). Puede haber pústulas y ampollas (3). Están descritas asociaciones como trastornos bipolares, esquizofrenia, psicosis, otras condiciones dermatológicas, como queratodermia, quistes, dermatofibromas protuberans (1).
CASO CLÍNICO
Se reporta el caso de una paciente de sexo femenino, 16 años de edad, procedente de la ciudad de Itá.
Motivo de consulta: Descamación amarillenta en rostro, cuero cabelludo y tronco.
AEA: Lesiones de 2 meses de evolución, que 15 días antes se cubren de costras amarillentas, en rostro, cuero cabelludo, tronco, miembros inferiores, con sensación febril.
APP: Meningitis en la infancia, tratada con anticonvulsivante (fenobarbital), que suspendió a los 7 años por no presentar más crisis convulsivas.
APF: Refiere lesiones similares en el padre.
Al examen físico, se observan pápulas eritematosas, ampollas pequeñas, pústulas, costras amarillentas, untuosas y hemáticas en rostro , cuero cabelludo, región esternal e interescapular y pierna derecha (figura 1).
Signo de Nikolsky: negativo. Uñas con distrofia distal triangular (figura 2).
Posteriormente las lesiones se tornan queratósicas.
En cuanto a los datos laboratoriales, al inicio mostró una leucocitosis con neutrofília, que se normalizó posteriormente, el resto de los estudios fueron normales. Rx. de tórax: normal.
Se plantean diagnósticos de: Pénfigo foliáceo seborreico, Enfermedad de Darier.
La anatomía patológica confirma tratarse de Enfermedad de Darier (figuras 3).
Se inicia tratamiento con ác. retinoico tópico, protección solar, emolientes.
DISCUSIÓN
Esta enfermedad empeora en el verano debido a que el calor y la humedad son los factores agravantes, otros son el estrés, embarazo, ciclos menstruales, traumas, litio oral (1).
En un 15% puede presentar lesiones en mucosas, como pápulas blanquecinas con una depresión central, "en empedrado", localizadas en mejillas, paladar blando, duro y encías.
Como diagnóstico diferencial hay que tener en cuenta la epidermodisplasia verruciforme, verrugas planas, acroqueratosis verruciforme, hiperqueratosis epidermolítica, ictiosis, pénfigo benigno familiar, acantosis nigricans, pitiriasis versicolor, queratosis pilar (3,4,5), nevo epidérmico, enfermedad de Hailey-Hailey, comedones disqueratósicos (1). En nuestro medio otro diagnóstico diferencial que se puso en evidencia en esta paciente es el de pénfigo foliáceo, en su variedad localizada, en este caso el signo de Nikolsky era negativo, pero fue el examen anatomopatológico el que confirmó el diagnóstico.
El mayor impacto, descartadas sus asociaciones sobre todo las neurológicas y psiquiátricas, que son reportadas (6), es el psicológico, por lo cual debe aclararse la estirpe de esta enfermedad y si es necesario remitirla a terapia psicológica sobre todo en mujeres jóvenes con deseos de gestación.
El tratamiento se realiza con emolientes, protección solar, retinoides tópicos (4,5) y orales, 5-fluorouracilo, adapalene (7), tazaroteno y calcipotriol tópicos, ciclosporina, diltiazen, fototerapia y láser (1), queratolíticos como el ácido salicílico en vaselina, urea (3,8,9).
La paciente que referimos en esta presentación mejoró con el tratamiento que le fue instituido.
BIBLIOGRAFÍA
1. Viglioglia P. Enfermedad de Darier nuevos enfoques. Act Terap Dermatol 2005; 28: 158-163. [ Links ]
2. Goldsmith L, Baden H. Enfermedad de Darier-White (queratosis folicular) y acroqueratosis verruciforme. En: Fitzpatrick. Dermatología en Medicina General. . Buenos Aires: Panamericana, 2005.
3. Arenas R. Dermatología - Atlas Diagnóstico y Tratamiento. 3ª ed, Mexico: Mc Graw -Hill, 2004. [ Links ]
4. Burge SM, Buxton PK. Topical isotretinoin in Darier's disease. Br J Dermatol.; 133 (6): 924-8.
5. McKenna KE, Walsh MY, Burrows D. Treatment of unilateral Darier's disease with topical isotretinoin. Clin Exp Dermatol. 1999; 24(5): 425-7. [ Links ]
6. L, Christopher. Psychosis Only Skin Deep. Am J Psychiatry 2010; 157: 2055. [ Links ]
7. Abe M, I noue C, Yokoyama Y, Ishikawa O. Successful Treatment of Darier's Disease with Adapalene Gel. Pediatr Dermatol. 2010: 9. [ Links ]
8. Celasco A, Arias M, Neglia AMV, Kien MC, Abeldaño A. Pápulas hiperqueratósicas en áreas seborreicas. Arch. Argent. Dermatol. 2010; 60]: 75-77. [ Links ]
9. Neira MF, Di Noto ML, Chiovino L, Sánchez G, Merola G. Enfermedad de Darier palmoplantar. Arch. Argent. Dermatol. 2010; 60: 63-66. [ Links ]
*Correo electrónico: hn.biblioteca@gmail.com.