INTRODUCCIÓN
Es bien sabido que, para los seres humanos, los insectos más irritantes son los dípteros hematófagos (tales como mosquitos, moscas, jejenes, flebótomos, etc.). Pueden estar presentes en abundancia y producir picaduras de mucha comezón. Pero lo más importante es que estos insectos son los principales transmisores de enfermedades infecciosas transmitidas por vectores1. En este contexto, la leishmaniasis (una de las enfermedades más desatendidas que afecta a millones de personas en todo el mundo) es transmitida por moscas hembra infectadas, de los géneros Phlebotomus y Lutzomyia (Psychodidae: Diptera)2. La leishmaniasis se propaga entre los humanos (u otros mamíferos hospederos) cuando las hembras de los flebótomos, infectadas con el parásito, pican al alimentarse de sangre. En ese momento, el parásito entra en el torrente sanguíneo a través de la herida de la picadura. El parásito responsable de la leishmaniasis es Leishmania spp. (Trypanosomatidae: Euglenazoa), un protista que en su etapa de promastigote generalmente se alarga con un flagelo utilizado para la motilidad3.
La leishmaniasis es una importante enfermedad tropical endémica en Asia, África, América y la región mediterránea4. En las Américas existen tres formas clínicas principales de leishmaniasis: una visceral (que afecta a los órganos internos) y dos tegumentarias, diferenciadas en leishmaniasis cutánea (que produce úlceras en la piel) y leishmaniasis mucocutánea (que da como resultado desfiguración facial y heridas en las mucosas)5-6. Estos tres tipos de leishmaniasis están presentes en Paraguay6-7, y su erradicación es una tarea utópica debido a múltiples factores. Por ejemplo, la enfermedad está asociada con la pobreza, y el grupo más susceptible son los trabajadores rurales que tienen un alto contacto con el vector y que también suelen tener una inmunidad débil debido a una nutrición deficiente1,8. Además, el factor más difícil de combatir es que también hay hospederos silvestres (como varias especies de mamíferos), que son reservorios que mantienen al parásito en la naturaleza9. Sin embargo, incluso cuando no es posible eliminar la enfermedad, es posible disminuir la carga de parásitos, complicaciones y/o discapacidades al mejorar el sistema de vigilancia, diagnóstico y tratamiento, así como la vigilancia entomológica y zoonótica, que son los objetivos de la Organización Panamericana de la Salud (OPS) y el plan global de Enfermedades Tropicales Desatendidas de la Organización Mundial de la Salud (OMS).
Fue en 1934, durante la Guerra del Chaco (Bolivia vs Paraguay, del 9 de septiembre de 1932 al 12 de junio de 1935) que ocurrió la primera epidemia documentada de leishmaniasis cutánea en Paraguay10. El segundo brote registrado tuvo lugar en 1947 durante una Guerra Civil (del 7 de marzo al 20 de agosto de 1947), y esta vez se reportaron cientos de casos11. La leishmaniasis tegumentaria ha sido un importante problema de salud pública en toda América Latina durante varias décadas, sin embargo, en Paraguay el número de casos de leishmaniasis tegumentaria ha disminuido desde 200412. Toda la información relacionada con la leishmaniasis en Paraguay es compilada por el Programa Nacional de Control de la Leishmaniasis, dependiente de SENEPA (Servicio Nacional de Erradicación del Paludismo), que pertenece al MSPyBS (Ministerio de Salud Pública y Bienestar Social). Este programa es responsable de la vigilancia y el control de esta enfermedad, así como de su diagnóstico clínico y la capacitación pública de la sociedad para prevenir su diseminación7,12.
En base al análisis de evidencia a través del examen de datos epidemiológicos de leishmaniasis tegumentaria (que incluye leishmaniasis mucocutánea y cutánea) del Programa Nacional para el Control de la Leishmaniasis, realizado de 2006 a 2017, proporcionamos un recuento detallado y descriptivo dirigida a identificar las características epidemiológicas de la leishmaniasis tegumentaria. Para abordar este objetivo principal, desarrollamos los siguientes análisis: 1- Caracterización de la distribución geográfica de los casos notificados de leishmaniasis tegumentaria en Paraguay; 2- Análisis de la fluctuación del número de infecciones a lo largo del plazo de este estudio (2006-2017); 3- Estratificación de pacientes por género, ocupación y grupos etarios; 4- Identificación de la detección de casos denunciados; 5- Examen del tiempo de evolución de la infección; y 6- Análisis de correlación de todas aquellas variables con el tipo de leishmaniasis tegumentaria (leishmaniasis cutánea o mucocutánea).
MATERIALES Y MÉTODOS
Los análisis se basan en casos confirmados de leishmaniasis cutánea (LC) y leishmaniasis mucocutánea (LC) informados y documentados por el Programa Nacional para el Control de la Leishmaniasis (SENEPA, MSPyBS), en un período de 12 años (2006-2017) (Apéndice 1). Las identidades de los pacientes se mantuvieron confidenciales. Es importante destacar que una estimación a priori mostró que varios pacientes consultaron después de un largo período de tiempo, y en ocasiones de varios años, e incluso décadas, como se mostrará en los Resultados, lo que impone una limitación en el estudio, ya que afecta el resultado con respecto al período de infección, la incidencia, la edad del paciente cuando fue infectado, e incluso la localidad de infección, ya que durante un período tan largo de tiempo la persona podría haber sido infectada en un lugar diferente.
Analizamos las tendencias en los casos notificados de leishmaniasis tegumentaria, para lo cual utilizamos la fecha en que los pacientes ingresaron en el Programa de Control de la Leishmaniasis. Esto suele ser 15 días después de que se confirme positivamente que el paciente tiene leishmaniasis. Para la visualización de los datos, generamos un gráfico de frecuencias donde diferenciamos el género de los pacientes. Utilizamos la prueba de bondad de ajuste de chi-cuadrado para determinar estadísticamente si la leishmaniasis afecta indiscriminadamente a hombres y mujeres.
Analizamos la epidemiología desde una perspectiva geográfica. Para ello, extrajimos el número de casos por departamentos (divisiones administrativas principales en Paraguay), a través de informes de notificación de la localidad probable de contagio, realizando análisis del número absoluto de casos y durante algunos años (inicial, intermedio y final) durante el tiempo de estudio (2006, 2011 y 2017) para evaluar el cambio de frecuencia en el número de casos durante ese tiempo. Además, utilizamos QGIS 3.0.1 para mostrar las frecuencias por año en el momento del estudio. Sobre la base del último censo nacional13, proporcionamos los índices de incidencia de leishmaniasis en Paraguay.
También exploramos la tendencia de la enfermedad en los grupos etarios, para visualizar el rango de edad más susceptible. También se incluyó en este análisis, la diferenciación de género. Analizamos los rangos de edad utilizados por el SENEPA, que se dividen de la siguiente manera: 1-4 años, 5-14 años, 15-19 años, 20-29 años, 30-39 años, 40-49 años, 50-59 años, y 60≤ años. Correlacionamos los rangos etarios con la geografía para evaluar la presencia de patrones geográficos, utilizando un mapa de calor realizado en SAS Studio 3.71 a través de la interfaz VirtualBox 5.2.22.
Para evaluar la relación entre la leishmaniasis y las tareas ocupacionales, correlacionamos las categorías de trabajo (para el acceso completo a las categorías de trabajo, consulte el Apéndice 1) con la infección. Es importante destacar que, de este análisis, se excluyó a los bebés y los estudiantes (categorías de edad: 1-4 años y 5-14 años).
Como se dijo antes, algunos pacientes esperan mucho tiempo antes de buscar asistencia médica, después de la aparición de una lesión en la piel. Evaluamos el tiempo de evolución de la herida, ya que a cada paciente se le preguntó cuánto tiempo hace que notó la lesión en la piel. Cabe señalar que se omitieron varios registros debido a problemas con la adquisición de datos o, en algunos casos, los pacientes no recordaron cuándo comenzó la lesión. Dado que la mayoría de las veces los pacientes consultaron una instalación médica después de al menos un mes, la clasificación de los grupos se organizó en meses.
Finalmente, comparamos los datos anteriores con el tipo de leishmaniasis: leishmaniasis cutánea (LC) y leishmaniasis mucocutánea (LC). Generamos gráficos que muestran las diferencias en porcentaje entre LC y LC por divisiones administrativas. Para correlacionar el tipo de leishmaniasis con el rango etario y el tiempo de evolución de la lesión, comparamos la forma de parcelas de superficie 3D utilizando PAST 3.1414.
RESULTADOS
Se analizaron un total de 2.918 casos positivos de infección por leishmaniasis, cubriendo un período de 12 años. El pico de casos notificados fue en 2007, cuando se informaron 535 casos al sistema del Programa Nacional para el Control de la Leishmaniasis (SENEPA, MSPyBS). Una visión general de la tendencia muestra que en Paraguay, la frecuencia de los casos notificados de leishmaniasis tegumentaria (incluidas LC y LM) está disminuyendo (Figura 1), con una diferencia notable entre hombres y mujeres (χ 2 = 0,0001) donde los hombres son más afectados.
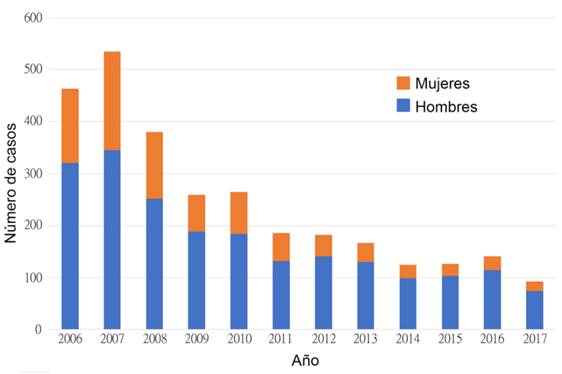
Figura 1: Número total de casos reportados de leishmaniasis tegumentaria (incluyen LC y LM) por año y géneros, Paraguay 2006-2017
Según el número absoluto de casos, los departamentos con mayor número de notificaciones de leishmaniasis tegumentaria son San Pedro y Canindeyú, seguidos de Caaguazú y Alto Paraná (Figura 2), y por otro lado, los departamentos menos afectados son Presidente Hayes, Misiones y Ñeembucú. El mapa por distritos (segunda división administrativa de Paraguay) muestra la distribución de los casos de leishmaniasis, donde el distrito de Canindeyú y San Pedro tienen el mayor número de casos reportados de leishmaniasis tegumentaria (Figura 3).
El análisis retrospectivo (2006, 2011 y 2017) muestra que la parte noreste del país siempre fue la más afectada por leishmaniasis tegumentaria (Figura 4). En el año inicial de este estudio, el departamento de Canindeyú tuvo la mayor cantidad de casos en el país, y en 2011 fue igual a San Pedro, pero en 2017 San Pedro llegó a ser el departamento con el mayor número de casos (Fig. 4). Un hecho importante es que el Chaco (área al oeste del río Paraguay) siempre tuvo un número bajo de casos reportados, pero aumentó en Boquerón en 2011, y más tarde (2017) Alto Paraguay fue el departamento, con el mayor número de casos de leishmaniasis tegumentaria en esta región (Figura 4).
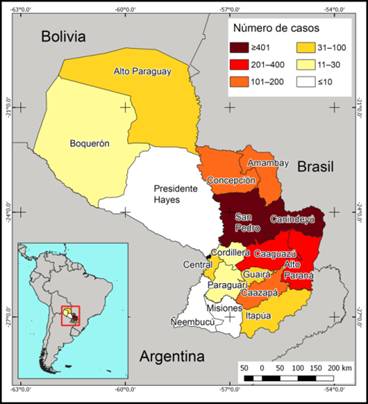
Figura 2: Número de casos reportados de leishmaniasis tegumentaria por departamentos (divisiones administrativas) en Paraguay desde el 2006 al 2017.
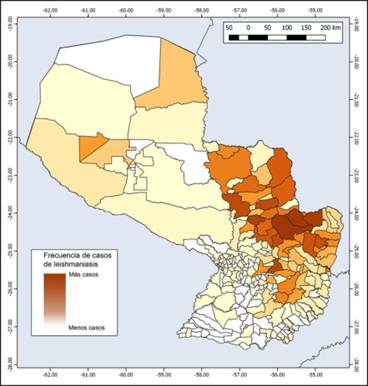
Figura 3: Número total de casos de leishmaniasis tegumentaria por distrito (división administrativa secundaria) en Paraguay desde 2006 hasta 2017
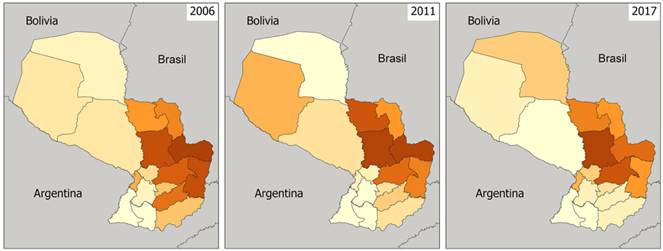
Figura 4: Número de casos de leishmaniasis tegumentaria en Paraguay por departamento a lo largo del lapso estudiado, tomando el año inicial (2006) un año intermedio (2011) y el año final (2017).
Un detallado análisis de frecuencias para cada departamento muestra una ligera disminución en los departamentos de Boquerón y Presidente Hayes, y un incremento en Alto Paraguay, en la Región Occidental del país (Figura 5). En la Región Oriental, la tendencia es una reducción constante en los departamentos con el mayor número de casos (San Pedro, Canindeyú, Caaguazú y Alto Paraná), y en los departamentos del sur del país. Dos departamentos (Paraguarí y Misiones) exhibieron un gran número de casos en los últimos años. El informe más bajo se observó en Ñeembucú con solo cuatro casos en el intervalo estudiado (Figura 5).
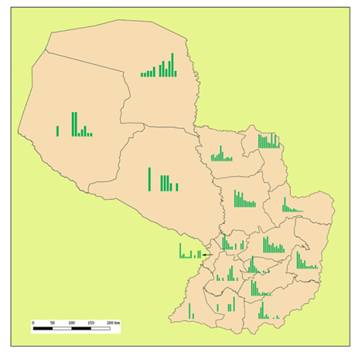
Figura 5: Frecuencia (barras verdes) de casos reportados de leishmaniasis tegumentaria en cada departamento de Paraguay desde el 2006 hasta el 2017. Note que la primera barra en Misiones y Ñeembucú corresponden al segundo año (2007), ya que no hubieron registros en el 2006.
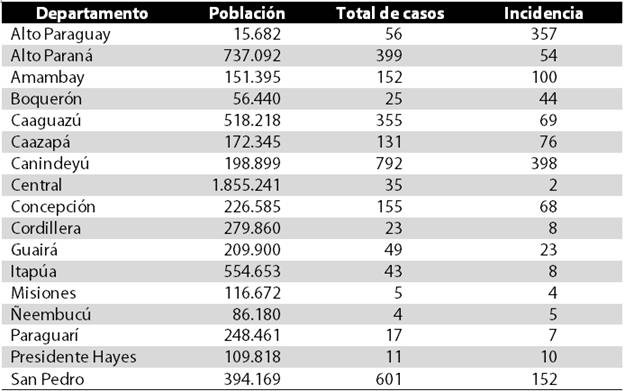
El promedio de nuevos casos notificados de pacientes con leishmaniasis tegumentaria es de 243 casos por año. Suponiendo una demografía de 6.461.041 habitantes (datos de 2012), la tasa de incidencia para todo el país es de aproximadamente 4 personas por cada 100.000 habitantes. La tasa de incidencia es mucho mayor cuando observamos los departamentos con mayor riesgo (Tabla 1).
Tabla 1: Número de casos y tasa de incidencia (por 100.000 habitantes) de leishmaniasis tegumentaria por departamento de Paraguay, desde 2006 hasta 2017.
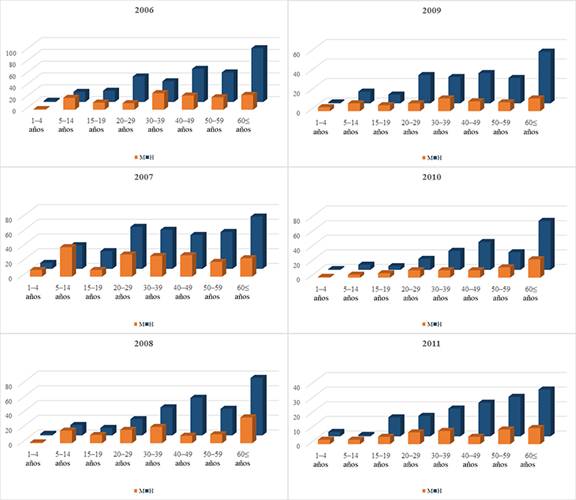
Según los grupos etarios, los hombres y las mujeres se ven igualmente afectados entre 1 y 19 años de edad (Figs. 6A-6B). Pasados estos rangos etarios, existe una tendencia en la que los hombres son más susceptibles que las mujeres. Los casos en mujeres a partir de los 20 años parecen ser bastante constantes, mientras que hay un aumento evidente de casos en hombres infectados de mayor edad. En particular, el grupo de edad con el mayor número de casos reportados de leishmaniasis tegumentaria fue mayor de 60 años, excepto en los años 2012 y 2015, el grupo que va desde los 60 años de edad. En todo el conjunto de datos, solo se detectó un caso de un bebé (sexo femenino) menor de un año (en el año 2007). En el análisis, este caso se incluyó en la categoría de 1 a 4 años.
Un mapa de calor que correlaciona los grupos etarios y las divisiones administrativas de Paraguay muestra que Canindeyú es el único departamento con un gran número de casos en todas las categorías de edad, y San Pedro, Caaguazú y Alto Paraná (puntos de infección) tienen la mayoría los casos en la edad adulta, y un número muy alto de personas afectadas mayores de 60 años (Figura 7).
La evaluación de los casos según ocupaciones laborales mostró una diferencia muy expresiva, donde el 67% de los casos eran trabajadores rurales, el 25% eran empleadas domésticas y amas de casa, y solo el 8% abarca las 32 categorías de trabajo restantes (incluidas personas desempleadas)
Con respecto al tiempo de evolución de la lesión, 1235 pacientes carece de ese dato (Figura 8).

Figura 6: Número de casos de leishmaniasis tegumentaria en hombres (barras azules) y mujeres (barras anaranjadas) por grupo etario en Paraguay, 2006 a 2017.
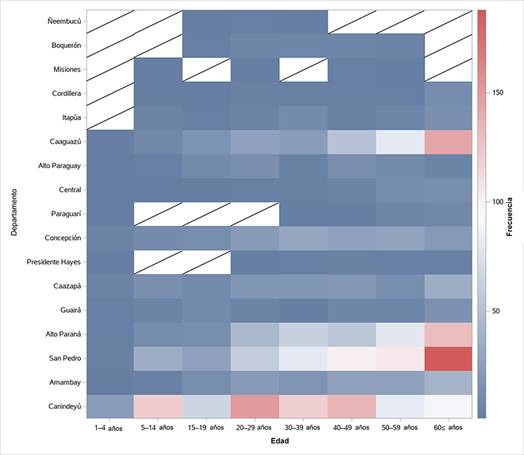
Figura 7: Mapa de calor mostrando los casos reportados de leishmaniasis tegumentaria mediante una correlación de grupos etarios considerados en este estudio y las divisiones administrativas de Paraguay desde 2006 a 2017. Las celdas con una línea diagonal indican cero casos
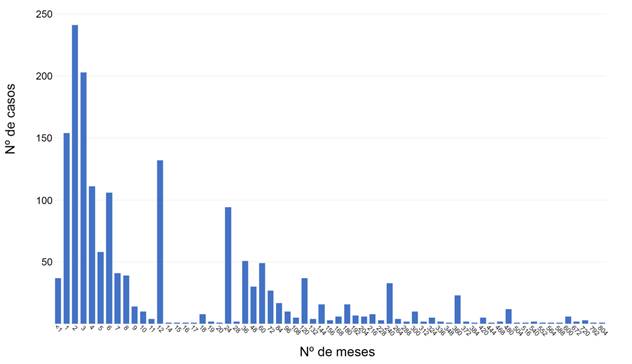
Figura 8: Frecuencia de tiempo de evolución de leishmaniasis tegumentaria (medida por los pacientes desde la aparición de la lesión cutánea) expresada en meses. Paraguay, 2006-2017
Los años con el mayor número de casos sin datos sobre la evolución de la lesión son 2010 y 2016, donde los casos sin datos superan el número de casos con datos disponibles (Figura 9).
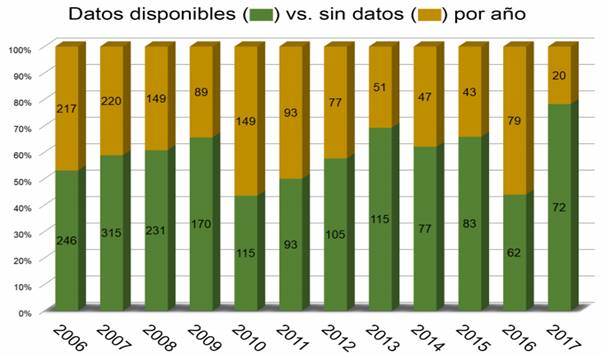
Figura 9: Porcentaje de casos y número absoluto con (barras verdes) y sin (barras marrones) datos relativos al tiempo de la evolución de la lesión, por año, Paraguay 2006-2017
La mayoría de los casos (que representan el 68% de las observaciones) se notificaron no más de un año después de la aparición de la lesión cutánea. Esto es lo mismo para hombres y mujeres (Figura 10) que muestran la mayor cantidad de casos notificados antes del primer año, y solo unos pocos casos notificaron después de varios años. El período más largo registrado para las mujeres fue de 50 años, y 67 años para los hombres. Un análisis del mapa de calor de los años cubiertos por este estudio (de 2006 a 2017) mostró que los pacientes generalmente acuden a un hospital con un inicio de síntomas de no más de cinco años (Figura 10) con algunos casos extremos que esperaron más de 60 años, que se registraron en 2007 y 2008. El mapa de calor muestra una tendencia en la cual, durante los últimos años, los pacientes no esperan muchas décadas para consultar un centro médico después de la aparición de una lesión en la piel (Figura 11).

Figura 10: Frecuencia de tiempo de evolución de los casos, medidos en años, discriminando hombres (barras azules) y mujeres (barras rojas). El tamaño de los intervalos varía dependiendo de la disponibilidad de casos para cada categoría de año. Paraguay, 2006-2017.
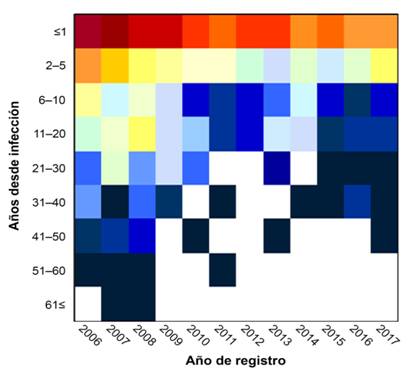
Figura 11: Mapa de calor correlacionando el número de casos reportados de leishmaniasis tegumentaria (rojo oscuro indica más casos, azul oscuro indica menos casos, blanco indica cero casos) con la cantidad de años desde la aparición de los síntomas, y los años. Paraguay, 2006-2017.
Con respecto al tipo de leishmaniasis, solo se excluyeron dos registros no identificados, y los 2.916 restantes se clasificaron en 1.652 casos de LC, 1.258 casos de LM y 6 casos de LC/LM combinados. La LC fue más común que la LM, excepto en los años 2010, 2014 y 2017 cuando la LM excedió el número de registros de LC (Figura 12). En la Tabla 2 se muestra el tipo de leishmaniasis por año y una división de categorías de género. En todos los casos, el número de varones infectados fue mayor que las mujeres χ 2 ˂0,0001 (Tabla 2).

Figura 12: Número de casos reportados de leishmaniasis cutánea (LC), mucocutánea (LM) y casos combinados de LC y LM por año. Paraguay, 2006-2017
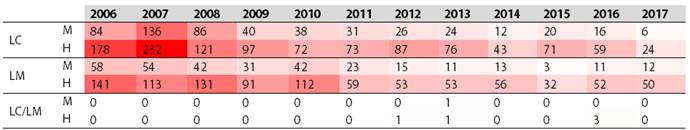
Tabla 2: Mapa de calor combinado con una table mostrando el tipo de leishmaniasis (LC: leishmaniasis cutánea, LM: leishmaniasis mucocutánea, y LC/LM: leishmaniasis cutánea/mucocutánea) pro año, discriminando categorías de géneros (M: mujeres, H: hombres) en Paraguay desde el 2006 hasta el 2017. Las áreas con coloración roja más oscura indican un número mayor de casos.
Desde un punto de vista geográfico, los casos de LC son más abundantes en la mayoría de los departamentos paraguayos, aunque en cinco predominan los casos de ML (Amambay, San Pedro, Caaguazú, Cordillera y Paraguarí; Figura 13). Los casos de LC/LM combinados son extremadamente raros (solo seis en total) y se limitan a Amambay, Alto Paraná, Caaguazú, Canindeyú y Concepción (Figura 13).
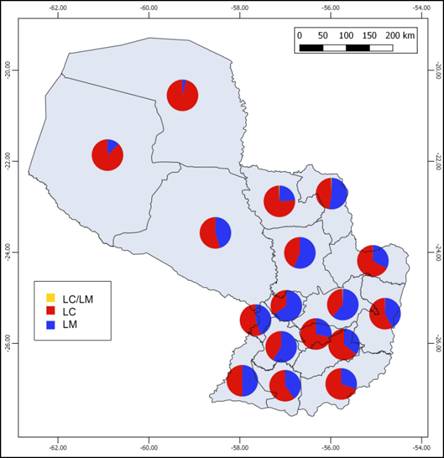
Figura 13: Porcentaje del número total de casos reportados de LC (rojo), LM (azul) y LC/LM (amarillo) por departamentos de Paraguay durante los años 2006 y 2017.
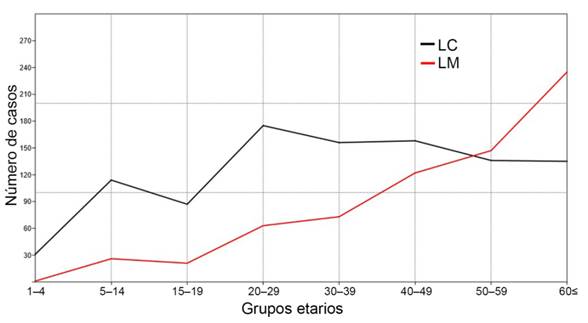
La mayoría de los pacientes afectados por la LC/LM están en los grupos de mayor edad, que coinciden con las personas en edad de jubilación. Los pacientes con LC muestran un pico en el rango de 20 a 29 años, y dentro del primer año después de la aparición de la lesión con un descenso abrupto en los años siguientes, y los pacientes con LM también tienen un pico en el rango de ≥60 años durante el primer año, pero con una pendiente más gradual que muestra un gran número de pacientes que demoran mucho antes de solicitar atención médica (Figura 14). Esto también es evidente en la Figura 15, donde se muestra que la LC tiene una tendencia de casos hasta el rango de edad de 20 a 29 años, y luego disminuye, y es superada por la LM que alcanza los casos en rangos etarios más altos (de edad de ≥ 60 años) (Figura 15).

Figura 14: 3D surface plots mostrando los casos de LC y LM correlacionando el número de casos (representados por el color y altitud) con los grupos etarios y el tiempo desde la infección. Paraguay, 2006-2017.
DISCUSIÓN
La leishmaniasis tegumentaria es una enfermedad ampliamente distribuida, y un tercio de los casos ocurre en cada una de las tres regiones epidemiológicas: las Américas, la cuenca del Mediterráneo y Asia occidental15. En América del Sur, varios países se ven afectados por la leishmaniasis, de la cual Brasil encabeza el número de casos en el continente16, estando incluso entre los cinco países del mundo con mayor número de casos (> 10,000 casos CL)14. Existe una falta de literatura moderna sobre las nuevas tendencias de la leishmaniasis tegumentaria en las Américas con una sola publicación recientemente publicada17, en donde se muestra cómo Brasil, Colombia y Perú tienen el mayor número de casos, pero en relación a la densidad poblacional, la incidencia más alta se produce en Perú, seguida de Colombia y Bolivia en el período 2001-201117. Paraguay se posiciona en la cuarta clasificación en Sudamérica junto con Guayanas y Argentina en cuanto a número de casos, pero en la tercera posición (junto con Brasil y Ecuador) con respecto a la incidencia17. En nuestro análisis, dado que los casos se reportan hasta varios años después de la atención médica, no es posible identificar los factores que contribuyen a este patrón.
Con respecto al género, existe poca información sobre las diferencias de género en los casos en la región. Nuestro análisis muestra que los hombres son más susceptibles a la enfermedad que las mujeres. En Yemen, por ejemplo, el riesgo de CL es mayor para las mujeres18, y en Colombia, la proporción de infecciones es la misma para ambos sexos19. Sin embargo, en general, los hombres son más susceptibles a la infección debido a una mayor exposición al vector en el medio natural20, lo cual está totalmente de acuerdo con nuestros resultados.
En Paraguay, las áreas endémicas para LC son los departamentos ubicados en la región oriental, más cerca de Brasil. La carga más alta de LC en los países vecinos está lejos de los límites con Paraguay17, pero el número de casos en áreas boscosas es muy alto, lo cual coincide con nuestros resultados, ya que en la parte oriental de Paraguay se encuentran los bosques más altos del país, que corresponde a la Ecorregión del Bosque Atlántico del Alto Paraná21. Este patrón de más casos de LC en la región oriental se observa a lo largo del tiempo del estudio, aunque hay un incremento perceptible en el número de casos en la región occidental, especialmente en el departamento de Alto Paraguay. Con respecto a esto, es importante señalar que la leishmaniasis no solo está presente en los bosques húmedos, ya que se han registrado varios brotes en Salta en Argentina22-23. En Bolivia, por ejemplo, la actual expansión de los cultivos de coca (Erythroxylum coca sspp.) hacia el norte (ambiente xérico) es un factor de riesgo importante24. Por lo tanto, es evidente que donde sea que el ser humano expande sus cambios antropogénicos en un ambiente natural, el riesgo de infección con LC y otras enfermedades tropicales es alto. Los brotes de LC se estima que son cada cinco años en Brasil25, generalmente asociados con actividades forestales. Se necesita un análisis ecológico integrador para identificar los factores de correlación que contribuyen al riesgo de infección en Paraguay.
En nuestro análisis, un gran número de casos dentro de la población eran hombres ancianos, mientras que la enfermedad en las mujeres es bastante constante entre los rangos de edad. Evidentemente, las mujeres son más cuidadosas y autoprotectoras que los hombres y no esperan demasiado para buscar asistencia médica, lo cual es una diferencia de comportamiento con fundamentos biológicos26. Otra razón de la diferencia entre hombres y mujeres de edad avanzada es que la LC es una enfermedad ocupacional. Los trabajadores rurales son más a menudo hombres, ya que generalmente tienen que realizar tareas de fuerza y, por lo general, se les paga por día. En Bolivia, la LC también está fuertemente asociada con las ocupaciones rurales, y los hombres se ven afectados tres veces más que las mujeres27.
En algunos estudios, se registró que el rango de edad con el mayor riesgo de infección es entre los 21 y los 30 años de edad, y los sujetos de edad avanzada suelen tener una larga historia de LC28. Relacionado con esto, está el hecho de que el agente más común responsable de la leishmaniasis tegumentaria en Paraguay es Leishmania (Viannia) braziliensis6,29, que en primera instancia causa LC, y que cuando no se trata, puede producir LM a través de la difusión hemática y/o linfática29-30. Entonces, se espera que después de una buena vigilancia en salud, la frecuencia de LM sea inferior a la de LC, que es el caso de la mayoría de los años en nuestro estudio, con las excepciones de los años 2010, 2014 y 2017 (Figura 14). Y aún hay varias regiones en el país con predominio de LM (Figura 15), aunque la mayoría de los casos de LM están circunscritos a pacientes de avanzada edad. En este sentido, un factor importante que hace que los casos de LC empeoren a LM son los cambios metabólicos asociados con el envejecimiento28, que contribuyen a la persistencia y diseminación del parásito.
Algunos autores declaran que la infección podría ser relativamente fácil de prevenir al usar ropa larga y gruesa cuando se trabaja en el bosque o en áreas rurales11, pero debido al intenso calor de Paraguay, los trabajadores usan ropa delgada en el campo, o incluso trabajan con el torso desnudo. Además, el uso de repelente de insectos por parte de los trabajadores rurales no es una opción porque no pueden comprarlo con regularidad, y porque se olvidan de usarlo ya que no les dan importancia a los insectos transmisores de enfermedades ni al contagio11. Por lo tanto, es evidente que esta es una enfermedad que debe controlarse a través de la educación, y monitoreos a largo plazo (como los datos que se proporcionan aquí) ayudan a delinear estrategias para mejorar el sistema de salud pública en el país.