Introducción
En años recientes el virus Oropouche (OROV), arbovirus de la familia Bunyaviridae, genero Orthobunyavirus, cuya manifestación es denominada como fiebre de oropuche (OROF), ha sido la causa principal de enfermedades causadas por arbovirus en Brasil después del dengue (DENV)1. Este virus fue aislado por primera vez en 1955 en un paciente febril con malaria que residía en una localidad llamada Vegas de Oropuche de la Isla Trinidad y Tobago y en un principio se consideró como una novedad clínica por lo que era desconocido2.
Durante los últimos 45 años, muchos brotes de OROF, se han descrito en las Américas, este virus ha sido aislado en comunidades rurales y urbanas de Brasil, Panamá, Perú, Ecuador y Trinidad y Tobago y desde entonces se ha convertido en un problema de salud pública en las zonas con alto potencial de extensión y países con los determinantes ecológicos tropicales como lo son América Central y América del Sur3,4.
En las áreas rurales el OROV es transmitido entre primates, osos perezosos, marsupiales y aves, mediante los vectores Aedes serratus y Culex quinquefasciatus constituyendo la forma selvática o rural, asintomática y silente, que mantiene al virus en la naturaleza5, lo cual indica que no es necesario que el humano esté presente para mantener el desarrollo natural del arbovirus, por otra parte, está la forma urbana, que es la epidémica, en la cual el OROV es transmitido de humano a humano por el vector Culicoides paraensis determinando la forma urbana del arbovirus1,5.
La enfermedad produce un cuadro similar al dengue, presenta un periodo de incubación de 4 a 8 días, con rango entre 3 y 12 días, el inicio es súbito, generalmente con fiebre, cefalea, artralgia, mialgias, escalofríos, y a veces náuseas y vómitos persistentes hasta 5 a 7 días, en algunos pacientes, la convalecencia puede demorar 2 semanas, también ocasionalmente puede presentarse meningoencefalitis provocando daños en el Sistema Nervioso Central (SNC)6,7. Los síntomas son similares a los de otras enfermedades tropicales virales como el Dengue, Chikungunya, Mayaro, Zika y otras arbovirosis7.
El OROV no causa la muerte, la morbilidad es con frecuencia alta y resulta en una disminución de la productividad en los pacientes infectados, los conocimientos sobre los mecanismos de transmisión y permanencia del virus continúan siendo rudimentarios, y su similitud con otras arbovirosis provoca falencias en los organismos del estado produciendo altos gastos en recursos de salud, pérdida laboral, inasistencia académica y sufrimiento social1,5.
Asimismo ha sido considerada en los últimos años como re-emergente en países latinoamericanos8. Brotes han sido publicados desde Brasil, Venezuela y Perú5 lo que demuestra su diseminación actual.
El diagnóstico es el mismo que otras arbovirosis mediante transcripción inversa (RT) seguido por la reacción en cadena de la polimerasa (PCR) , ELISA de captura IgM Oropuche9, teniendo en cuenta que cada país debe contar con los métodos de diagnósticos adecuados para un manejo preciso y prevención de epidemias con respecto a las arbovirosis .
En la actualidad hay escasos estudios sobre los conocimientos de arbovirosis que puedan tener los estudiantes de medicina, en el caso de OROV debido a que no tiene una distribución alarmante en todo el continente latinoamericano es ignorado por lo que no es tema de enseñanza en las cátedras de las distintas universidades. En base a lo anterior, se planteó como objetivo, determinar los conocimientos, actitudes y prácticas sobre el Oropouche, en estudiantes de Latinoamérica de marzo a abril del 2017.
Materiales y métodos
Diseño de estudio: Se realizó un estudio observacional, descriptivo de corte transversal, con muestreo no probabilístico por conveniencia sobre el conocimiento, las actitudes y prácticas (CAP) sobre el virus y la fiebre de Oropouche en estudiantes de medicina de Latinoamérica durante los meses de febrero a abril del 2017.
Población y muestra: Fueron incluidos 1046 estudiantes de la carrera de medicina de primero a octavo año de las distintas universidades afiliadas a la Federación Latinoamericana de Sociedades Científicas de Estudiantes de Medicina (FELSOCEM), durante los meses de febrero a abril de 2017. El cuestionario electrónico se publicó en redes sociales (Facebook y Twitter), envíos por aplicación telefónica de mensajería instantánea (Whatapp) y a correos electrónicos. A todos los participantes del estudio se les notifico de los objetivos del estudio y aquellos que estuvieron de acuerdo, procedieron al llenado del cuestionario electrónico mediante Google Doc©.
Criterios de inclusión y Exclusión: Fueron incluidos los estudiantes de medicina de las distintas universidades afiliadas a FELSOCEM durante los meses de marzo a abril del 2017 que hayan accedido a llenar el cuestionario. Fueron excluidos todos aquellos estudiantes cuyas respuestas fueron incompletas o inconsistentes y aquellos que no hayan llenado las variables sociodemográficas.
Instrumento: Se diseñó un cuestionario, que contenía 25 preguntas, divididas en 4 secciones: epidemiologia, conocimientos, actitudes y prácticas. Se incluyeron 12 preguntas de conocimiento que miden los niveles del estudiante con respecto al virus, sus manifestaciones clínicas y epidemiologia , 5 preguntas que miden actitud y 3 preguntas que miden las prácticas de prevención de la enfermedad por medio de una escala de Likert.
Validación y confiabilidad del instrumento:
- Cualitativo: se realizó con un epidemiólogo y dos médicos expertos en enfermedades tropicales quienes evaluaron todas las preguntas. Se utilizó el método Delphi.
- Cuantitativo: se realizó un estudio piloto en 40 estudiantes de medicina de primer a octavo año de la carrera de medicina del azar afiliados a la FELSOCEM los cuales fueron excluidos de la muestra final.
Aspectos éticos: toda la información recogida por los investigadores fue tratada con confidencialidad, igualdad y justicia, no se divulgo ni repitió ninguno de los resultados.
Análisis estadístico: todos los datos proveídos por los cuestionarios fueron cargados a Microsoft Office Excel 2013 ©, y luego del control de calidad fueron exportados para su análisis en Stata 14.0. Los datos se expresan en tablas de frecuencias, medidas de tendencia central y dispersión. Para el análisis de confiabilidad se obtuvo con el coeficiente de alfa de Cronbach (valor mayor de 0,7 define una confiabilidad aceptable).
Resultados
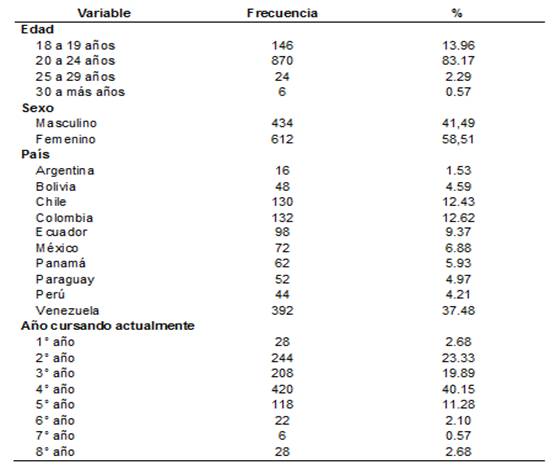
En total 1046 estudiantes de medicina respondieron el cuestionario, de 18 a 28 años de edad, con una mediana de 21 años (P25=20 P75=22), de los cuales el 58,51 % (612) perteneció al sexo femenino, siendo de los cursos cuarto en 40,15 % (420) y segundo en 23,33 % (244). El mayor de participantes fue de Venezuela 392 (37,48%) seguido de colombianos 132 (12,62 %) (Tabla 1).
Tabla 1. Distribución de los estudiantes de medicina de Latinoamérica de acuerdo a las características generales, 2017
El nivel de conocimiento fue en 88,72%(928) bajo y 11,28%(118) un nivel medio (Tabla 2), la mediana de puntaje fue de 0 (P25=0 P75=3).
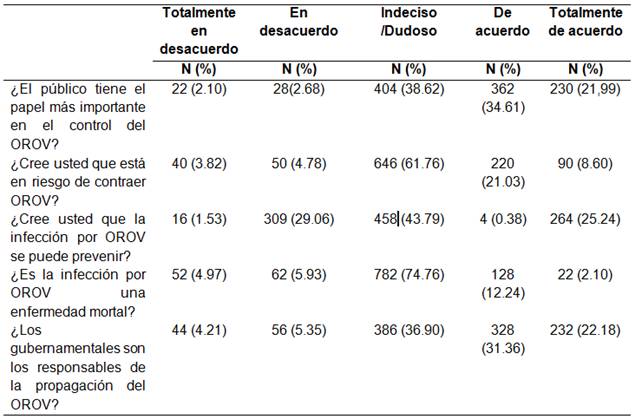
Con respecto a las actitudes el 36,90% (386) de los estudiantes están indeciso y o dudoso sobre si las entes gubernamentales podrían evitar la propagación de Oropouche, el 38,62% (404) está indeciso y o dudoso sobre si público tiene el papel más importante en el control del Oropouche, mientras que el 34,61 % (362) está de acuerdo. El 61,76%(646) de los estudiantes están indeciso y o dudoso sobre si está en riesgo de adquirir la infección, 43,79% (458) está indeciso y/o dudoso respecto a si la infección es prevenible y el 74,76% (782) está indeciso y/o dudoso sobre si la infección por Oropouche es mortal (Tabla 3).
Tabla 2. Distribución de los estudiantes de medicina de Latinoamérica de acuerdo al nivel de conocimiento, 2017

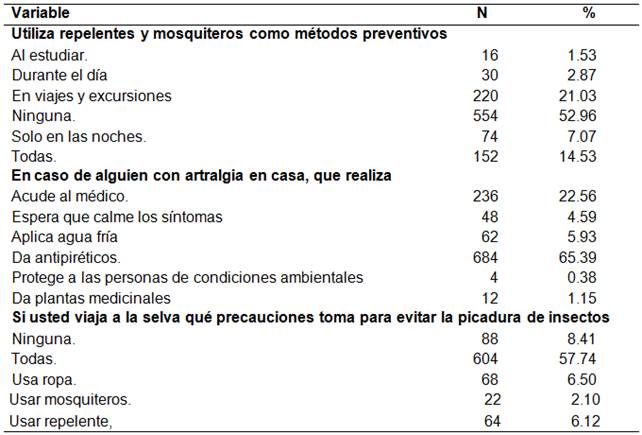
En cuanto a las prácticas 52,96%(554) de los estudiantes de medicina no usan repelentes y otros métodos preventivos en ningún momento del día, mientras que el 21,03%(220) solo lo usa por las noches. En el caso de fiebre 65,39 % (684) da paracetamol en caso de síndrome febril en el hogar, y el 22,56% (236) acude a un médico de inmediato. El 57,74% (604) de los estudiantes en caso de viaje a zonas selváticas se protege con ropa todo el cuerpo (Tabla 4).
Discusión
La propagación de la infección por OROV en los diversos países de Latinoamérica, radica principalmente en la propagación vectorial7. En el continente europeo existe una amplia distribución de los vectores del genero Culicoides principales transmisores de este virus10, mientras que en Venezuela el Coquillettidea venezuelensis se ha registrado a su vez como vector, siendo critico la erradicación de este por su resistencia, incluso se menciona que es capaz de competir y desplazar al Aedes aegypti11.
Si bien la trasmisión es principalmente vectorial, se han realizado estudios experimentales de inoculación subcutánea en hámsteres dorados o ratones lactantes, causando graves daños en los mismos, esto comprueba la posibilidad de infectar a roedores12,13, lo cual es preocupante debido a que el OROV pertenece a la misma familia viral del Hantavirus el cual es causante de complicaciones clínicas muy severas y es transmitido por roedores14.
La preocupación por la emergencia del OROV en Latinoamérica, se contempla en la dificultad para realizar el diagnostico, debido a la alta presencia de otras abovirosis en la región15, esto trae a contemplar que es sustancial que los profesionales de salud laborando y los estudiantes de ciencias médicas en formación de las Universidades ubicadas en zonas endémicas, tengan óptimos conocimientos, actitudes y prácticas sobre el tema.
De la totalidad de estudiantes incluidos en el trabajo se encontró que la mayor participación en estudiantes fue de Venezuela y Colombia, esto podría indicar un mayor interés hacia estos conocimientos, esto llama la atención debido a que son países que aún no han presentado casos de esta infección, a diferencia de otros países que si han reportado brotes como en el caso de Perú y Brasil, pero con un menor interés de participación en el estudio16-18
Es alarmante encontrar que en la mayoría de los participantes el conocimiento fue bajo con un 88.72% en comparación a otra arbovirosis como el ZIKV19, el DENV y el CHIKV20, y tan sólo el 11.28% presentó un nivel medio, si bien es una arbovirosis emergente cabe destacar que la Organización Mundial de la Salud (OMS) ha destacado la inclusión como diagnóstico diferencial después del brote epidémico en Perú21.
Otro punto que llama la atención que un alto porcentaje de estudiantes se muestran indecisos y/o dudosos respecto a esta infección, esto se debe al bajo nivel de conocimiento registrado en el estudio, cabe destacar que es alta la proporción de estudiantes indecisos y/o dudosos sobre si el público tiene el papel más importante en el control del Oropouche, lo cual es la alarmante puesto que es bien sabido que lo principal en la lucha vectorial es la labor del público en general.
Referente a las prácticas la mayoría de encuestados de los estudiantes de medicina no usan repelentes y otros métodos preventivos en ningún momento del día y apenas el 21,03% lo usa por las noches, esto coincidente con estudios anteriores22. Esto sin tomar en cuenta el área climática de residencia de los estudiantes, lo que representa un limitante; puesto que, estudiantes de medicina que habitan en zonas andinas no tienen costumbre ni necesidad de usarlo.
Los datos encontrados en este estudio indican que el 65.39% de los estudiantes de medicina de Latinoamérica prescribe paracetamol en el caso de síndrome febril en el hogar, y el 22,56% acude a un médico de inmediato. Como futuros profesionales en el área de la salud no se deberían realizar estas prácticas ya que están en plena formación académica y ética, puesto que la amplia variedad de arbovirosis que existen en el continente es un riesgo por su dificultad de diagnóstico diferencial, sin embargo esto no es limitante para realizar prácticas de automedicación, que si bien en la actualidad es una práctica común en la salud pública23 lo cual resulta contraproducente para la evolución satisfactoria de las enfermedades24,25.
El desconocimiento, falta de autoeducación, los mitos, actitudes negativas y falta de políticas sociales representan factores de riesgos para concluir en resultados desfavorables. Los escasos conocimientos se dirigen hacia diagnósticos equívocos, tratamientos inadecuados, gastos públicos innecesarios, mayor propagación del virus e incremento de epidemias.
Es importante para autoridades públicas, maestros, profesionales y estudiantes de las ramas de la salud tomar en cuenta estos datos para concientizar y buscar estrategias que soluciones este problema socio cultural y de formación profesional. La actualización médica continua y campañas de educación médica podrían representar una solución para los estudiantes de medicina de América y prevenir a los futuros médicos ante epidemias potenciales que puedan acarrear a su país.
Conclusión
El nivel de conocimiento sobre el oropouche es bajo, las actitudes en mayor parte indecisa y/o dudosa, y las prácticas en su mayor parte incorrectas, por lo que es necesario conducir un nuevo estudio con intervenciones previas para evaluar la eficacia de estas en caso de enfermedades emergentes.