Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Instituto de Medicina Tropical
Print version ISSN 1996-3696
Rev. Inst. Med. Trop. vol.9 no.2 Asunción Dec. 2014
Artículo original
Cambio de ß-lactámicos penicilínicos a cefalosporina de tercera generación (3G) en tratamiento de las neumonías adquiridas en la comunidad (NAC) en niños hospitalizados en un centro de referencia
Change of ß-lactam penicillins to cephalosporins third generation (3G) in the treatment of community acquired pneumonia (CAP) in hospitalized children in a reference center
*Dra. Katia Peralta, Dolores Lovera, Prof. Dr. Antonio Arbo. Servicio de Pediatría, Instituto de Medicina Tropical
Introducción: Los ß-lactámicos penicilínicos (penicilina, ampicilina o amoxicilina/inhibidor de ß-lactamasa) siguen representando la primera opción en el tratamiento inicial de la NAC. A pesar del incremento de la prevalencia del S. pneumoniae con susceptibilidad reducida a penicilina, los fracasos clínicos de los ß-lactámicos penicilínicos en infecciones neumocóccicas extrameníngeas son infrecuentes. Objetivos. Determinar en una población de casos de NAC que se hospitaliza en un centro de referencia la frecuencia de cambio del tratamiento con ß-lactámicos penicilínicos a cefalosporina-3G y analizar las causas que lo promovieron. Materiales y Métodos. Estudio retrospectivo basado en la revisión de expedientes clínicos de niños menores de 15 años hospitalizados con el diagnóstico de NAC en el Servicio de Pediatría del Instituto de Medicina Tropical entre junio de 2006 a agosto de 2007 en los que fue necesario el cambio en el tratamiento antibiótico. Resultados. En el periodo de estudio se hospitalizaron 271 pts con NAC. 215 pts. (79%) recibieron tratamiento inicial con ß-lactámicos penicilínicos. Una cefalosporina-3G se indicó al ingreso en 56/271 casos (20.6%), de los cuales 26 pts. fueron inmunocomprometidos graves (VIH el 50%), 6 (11%) padecían de enfermedad crónica (cardiopatía) y 24 (43%) por escala de gravedad (ingreso en UCI). En 7 casos la indicación se consideró inadecuada. 28/56 pts. inicialmente tratados con cefalosporina 3-G cambiaron a un ß-lactámico penicilínico en las primeras 48 hs. De los 215 pts. inicialmente tratados con ß-lactámicos penicilínicos, 16 (16/215; 7%) requirieron cambio a cefalosporina-3G. En 7/16 casos (44%) la decisión del cambio no se relacionó a fracaso terapéutico [2 casos por gastroenteritis (todos ellos con amoxi/IBL), y 1 caso cada uno por infección concomitante de vías urinarias, mielomengocele infectado, Sx convulsivo, celulitis periorbitaria y absceso por S. aureus]; en 5 (31%) por tratarse de NAC en pts. con inmunocompromiso grave, y cuatro pts. (25%) la indicación fue inadecuada. En ningún caso el cambio se fundamentó en criterios microbiológicos de fracaso. Solo 3 / 271 pts. (1%) recibieron vancomicina, en todos los casos por el diagnóstico de infección nosocomial. Conclusiones. Si se excluyen los pts con inmunocompromiso grave o enfermedades concomitantes, la necesidad de cambio de la terapia inicial de las NAC con ß-lactámicos penicilínicos es poco frecuente. En nuestra institución el 84% de los pts. con NAC completan el tratamiento con ß-lactámicos penicilínicos. La utilización de vancomicina es excepcional
Palabras claves: Enfermedades infecciosas, neumonía, pediatría
Abstract
Background:ß-lactam penicillins (penicillin, ampicillin or amoxicillin / ß-lactamase inhibitor) still represent the first choice in the initial treatment of CAP. Despite the increasing prevalence of S. pneumoniae with reduced susceptibility to penicillin, clinical failures of penicillin ß-lactams in pneumococcal infections are rare extrameníngeas
Goals. Determine cases in a population of CAP is hospitalized in a referral center frequency of switching patients from ß-lactam penicillin and cephalosporin-3G analyze the causes that promoted.
Materials and methods. Retrospective study based on a review of medical records of children under 15 years of age hospitalized with a diagnosis of CAP in the Pediatrics Institute of Tropical Medicine from June 2006 to August 2007 in which the change was necessary in antibiotic treatment .
Results. In the study period, 271 pts were hospitalized. with NAC. 215 pts. (79%) received initial treatment with ß-lactam penicillin. 3G cephalosporin-income noted in 56/271 patients (20.6%), of which 26 pts. were serious immunocompromised (HIV 50%) 6 (11%) suffered from chronic disease (heart disease) and 24 (43%) by Severity Scale (ICU admission). In 7 cases the indication was considered inadequate. 28/56 pts. initially treated with cephalosporin 3-G switched to a ß-lactam penicillin in the first 48 hours. Of the 215 pts. initially treated with penicillin ß-lactams 16 (16/215; 7%) required change to cephalosporin-3G. In 7/16 cases (44%) the decision to change was not related to treatment failure [2 gastroenteritis cases (all with amoxicillin / IBL), and 1 case each for concomitant infection urinary tract, I mielomengocele infected convulsive syndrome, periorbital cellulitis and abscess S. aureus]; in 5 (31%) due to NAC in pts. severely immunocompromised, and four pts. (25%) the indication was inadequate. In any case the change was based on microbiological criteria for failure. Only 3/271 pts. (1%) received vancomycin, in all cases the diagnosis of nosocomial infection.
Conclusions. If sts are excluded. severely immunocompromised or concomitant diseases, the need to change the initial therapy of NAC with ß-lactam penicillin is rare. At our institution, 84% of pts. NAC complete the treatment with ß-lactam penicillin. The use of vancomycin is exceptional
Key words: Infectious diseases, pneumonia, pediatrics
Introducción
Las infecciones respiratorias agudas son una de las causas más frecuentes de morbimortalidad en los niños de países en desarrollo. Se estima que anualmente ocurren en el mundo 4 millones de muertes en menores de 5 años por infecciones respiratorias agudas bajas. (4) En el Paraguay, las neumonías constituyen la principal causa de mortalidad en este grupo etario. En el servicio de pediatría del instituto de medicina tropical la neumonía de probable causa bacteriana representa la principal causa de hospitalización. Las recomendaciones para el tratamiento antibiótico inicial de niños con neumonía de probable causa bacteriana adquirida en la comunidad son variadas y todas ellas tienen en cuenta, la eventual resistencia antimicrobiana, en especial de S. pneumoniae (4)
En el Paraguay, desde la introducción de la vacuna anti Haemophilus influenzae tipo b en el 2002, se ha observado una virtual desaparición del Hib como causa de neumonía en nuestra población, siendo el S. pneumoniae el primer responsable de neumonías bacterianas. Mediante la implementación del proyecto de vigilancia de meningitis y neumonías bacterianas VIMENE se ha obtenido datos que el serotipo 14 es el prevalente en niños menores de 5 años con neumonía (35%) en el periodo 1998 - 2001), seguido por el serotipo1 (15%), 6Ab (13%), 5 y 9v (10%) además de otros serotipos.
El nivel de resistencia del neumococo a la penicilina ha tenido un paulatino aumento en los últimos años, en todo el mundo, con una distribución irregular según los países, grupos de edad y localización de la infección. Afortunadamente en nuestro país, la resistencia a la penicilina se mantiene baja comparadas con el resto de la región (sensibilidad intermedia 15% y altamente resistente 8,9% (5).
Durante muchos años, la penicilina ha sido el tratamiento de elección de las infecciones neumocóccicas, debido a su excelente actividad bactericida y a las bajas concentraciones inhibitorias mínimas (CMI=0,01µg/ml) que presentan frente a la mayoría de las cepas. Sin embargo, en 1967 se describe en Australia el primer neumococo con resistencia intermedia a la penicilina (CMI entre 0,1 y 1µg/ml), aislado en un paciente con hipogamma-globulinemia. Posteriormente, en Nueva Guinea, se detectan cepas con este tipo de resistencia en pacientes y en un estudio de portadores. Diez años después, se describe en Sudáfrica un brote epidémico causado por capas con resistencia elevada a la penicilina (CMI=2 µg/ml) con una elevada mortalidad entre los pacientes con infecciones neumocóccicas graves. (6)
Los neumococos resistentes a la penicilina presentan en mayor o menor grado, resistencia cruzada con todos los antibióticos betaláctamicos. Sin embargo, la actividad in vitro varía de unos compuestos a otros. Las aminopenicilinas, como la amoxicilina y la ampicilina, y la cefuroxima-axetilo, una cefalosporina oral de 2da Generación, presentan una actividad similar o ligeramente inferior a la de la penicilina. La menor actividad corresponde a las cefalosporinas de 1ra Generación, como la cefalotina, y a las cefalosporinas de orales de 2da y 3ra Generación (cefaclor, cefadroxilo, cefprozilo, cefixima, etc.). En cuanto a las cefalosporinas parenterales de 3ra Generación, la situación varía en función de cada compuesto en particular. Así la ceftazidima y la ceftizoxima, tienen escasa actividad, ya que se necesitan concentraciones entre 4 y 32 veces superiores a las de la penicilina para inhibir el crecimiento de estas cepas. Por el contrario, la cefotaxima y la ceftriaxona son más activas, pues sus respectivas CMI suelen ser 1-2 veces inferiores a las de la penicilina. Las cefalosporinas de 4ta Generación, como la cefpirona y la cefepima, presentan una actividad similar a la cefotaxima o la ceftriaxona, mientras que los carbapenemes como el imipenem y el meropenem suelen tener CMI de 2 a 4 veces más bajas a las de la penicilina (7).
El mecanismo de resistencia a la penicilina y al resto de los antibióticos betalactámicos se debe únicamente a alteraciones en las proteínas fijadoras de la penicilina (Penicillin Binding Proteíns) (PBP). Hasta el momento no se ha descrito ninguna cepa productora de betalactamasa. Dichas alteraciones condicionan una disminución de la afinidad de las PBP por la penicilina y demás betalactámicos y por lo tanto una menor actividad de estos antibióticos. Las principales PBP alteradas en los neumococos resistentes a la penicilina son la 1a, 2x y 2b. (8)
Materiales y métodos
Sitio del estudio: el estudio se llevo a cabo en el Instituto de Medicina Tropical de Asunción – Paraguay. Se incluyeron pacientes menores de 15 años hospitalizados con el diagnostico de NACPB entre junio de 2006 a agosto de 2007 en los que fue necesario el cambio en el tratamiento antibiótico.
Definición de caso: se definió como neumonía adquirida de la comunidad Probablemente Bacteriana a casos de infección respiratoria acompañada de por lo menos tres de los siguientes:
Fiebre (38 °C),
Polipnea (percentil 90 para la edad)
Crepitantes
Imagen radiográfica de compromiso alveolar o derrame pleural.
Variables analizadas: datos demográficos, características clínicas al ingreso, días de internación, mortalidad, cambio de antibioticoterapia, comorbilidad asociada, rescate bacteriológico, susceptibilidad microbiana y serotipificación.
Estudio de susceptibilidad antimicrobiana: Se determino la CIM a penicilina y cefotaxima por el método de difusión en agar. Los niveles de corte de susceptibilidad a penicilina y cefotaxima fueron los definidos por el International Comité for Laboratory Standars (ICLS, anteriormente conocido como NCCLS). Se definió como susceptible a la penicilina cuando la CIM fue de < 0.06 µg/ml, como de susceptibilidad intermedia a la CIM de 0.1 a 1 µg/ml y resistente a la CIM de > 2 µg/ml. Una CIM de 4 µg/ml.
Análisis estadísticos: Los datos fueron analizados utilizando la T de students para variables ordinarias. El contraste de proporciones se analizo mediante la chi cuadrada.
Resultados
Entre enero del 2006 a agosto del 2007 fueron hospitalizados 271 pts. con NAC de los cuales 215 pts. (79%) recibieron tratamiento inicial con ß-lactámicos penicilínicos. Una cefalosporina-3G se indicó al ingreso en 56/271 casos (20.6%), de los cuales 26 pts. el 50 % presento inmunocompromiso grave, el 11% padecían de enfermedad crónica (cardiopatía) y 24 (43%) por escala de gravedad (ingreso en UCI). La edad promedio de los ptes fue 49 ± 45,9 meses, siendo menores de 12 meses 17 ptes (23%), entre 12 y 60 meses 38 ptes (51 %) y mayores de 60 meses (Tabla 1).
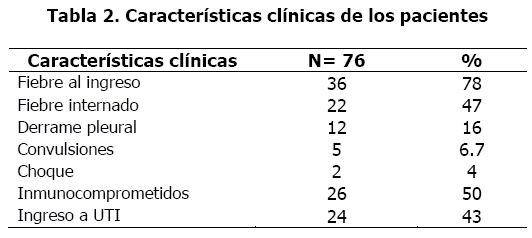
Veintiún ptes (28%) presentaron fiebre al ingreso el 78% de los ptes y durante la internación el 47 % de los casos. Se constato la presencia de derrame pleural en 12 ptes (16 %), convulsiones en 5 ptes (6,7%) la presencia de choque en el (4 %) de los ptes (Tabla 2).
Se constato que en 7 casos la indicación se consideró inadecuada. 28/56 pts inicialmente tratados con cefalosporina 3-G cambiaron a un ß-lactámico penicilínico en las primeras 48 hs. De los 215 pts inicialmente tratados con ß-lactámicos penicilínicos, 16 (16/215; 7%) requirieron cambio a cefalosporina-3G.
En 7 / 16 casos (43%) la decisión del cambio no se relacionó a fracaso terapéutico [2 casos por gastroenteritis (todos ellos con amoxi/IBL), y 1 caso cada uno por infección concomitante de vías urinarias, mielomengocele infectado, Sx convulsivo, celulitis periorbitaria y absceso ambos por S. aureus]; en 5 (31%) por tratarse de NAC en pte con inmunocompromiso grave, y cuatro pts. (25%) la indicación fue inadecuada Tabla 3).
En ningún caso el cambio se fundamentó en criterios microbiológicos de fracaso. Solo 3/271 pts. (1%) recibieron vancomicina, en todos los casos por el diagnóstico de infección nosocomial (Tabla 4).
El retorno bacteriológico obtenido en el grupo de estudio fue S. pneumoniae en 9 aislamientos, de los cuales se rescataron 3 en sangre, 4 en líquido pleural y 2 en punción pulmonar. Así mismo se obtuvo el aislamiento de S. aureus en 2 pacientes, ambos en sangre, 3 SCN en sangre y la presencia de 1 BGN en líquido pleural. (Tabla 5).
Discusión
El Streptococcus pneumoniae sigue representando actualmente uno de los principales agentes etiológicos de neumonía adquirida en la comunidad en la población pediátrica, a pesar del reconocimiento de nuevos patógenos causantes de neumonía.
En el Paraguay, luego de la introducción de la vacuna anti-Haemophilus influenzae tipo b el S. pneumoniae constituye el causante de la mayoría de los casos de neumonía en los que se puede definir la etiología. De ahí que el tratamiento inicial de las neumonías adquiridas en la comunidad debe incluir una terapéutica óptima dirigida frente al S. pneumoniae. Aunque tradicionalmente un ß-lactámico penicilínico constituía la primera opción en el tratamiento inicial de las neumonía en edad pediátrica, la emergencia de cepas neumocóccicas resistentes a penicilina ha puesto en discusión la mejor opción inicial en el tratamiento de neumonía y líderes de opinión han sugerido que en áreas de prevalencia de resistencia significante del S. pneumoniae a penicilina, los ß-lactámicos penicilínicos sean substituidos por cefalosporinas-3G (4).
En el presente estudio se analizó el tratamiento de las neumonías adquiridas en la comunidad que se hospitalizan en un centro de referencia, haciendo énfasis en el tratamiento antibiótico así como en el uso de cefalosporinas-3G. Los resultados obtenidos demuestran que la mayoría de los pacientes siguen recibiendo tratamiento empírico inicial con ß-lactámico penicilínico con una baja tasa de fracasos definida como la necesidad de cambio de la terapia inicial. En este sentido, en una proporción importante de los casos el uso de cefalosporina depende del huésped.
En los últimos años se ha constatado en varios países, incluso el nuestro un surgimiento de cepas de S. pneumoniae resistentes a la penicilina y la cefotaxima. Sin embargo en el presente estudio en el cual analizamos la conducta terapéutica de optar por una cefalosporina de 3ra Generación vs B-lactámicos penicilínicos, solo constatamos 2 cepas con CIM > 2µg/dl a penicilina y ninguna cepa con CIM a cefotaxima > 4µg/dl. En nuestra institución el 84 % de los ptes completan tratamiento con ß-lactámicos penicilínicos. Esto enfatiza que las pautas de tratamiento se adecuan a la realidad epidemiológica, y que en escenarios como el nuestro sigue siendo infrecuente la presencia de cepas con CIM que conlleven a la substitución de los B-lactámicos como tratamiento inicial
Conclusión
Si se excluyen pacientes con inmunocompromiso grave o enfermedades concomitantes, la necesidad de cambio de la terapia inicial de las NAC con ß-lactámicos penicilínicos es poco frecuente. En nuestra institución el 84% de los pacientes con NAC completan el tratamiento con ß-lactámicos penicilínicos. La utilización de vancomicina es excepcional
Referencias bibliográficas
1. Paulina Coria de la H. Recomendaciones para el manejo en niños de las neumonías adquiridas en la comunidad. Rev Chil Infect 2004; 21 (Supl 1): S7-S12 [ Links ]
2. Heiskanen-Kosma T, Korppi M, Jokinen C, Kurki S, Heiskanen L, Juvonen H, et al. Etiology of childhood pneumonia serologic results of a prospective population based study. Pediatr Infect Dis J 1998; 17: 986-91. [ Links ]
3. Wubbel L, Muniz L, Ahmed A, Trujillo M, Carubelli C, McCoig C, et al. Etiology and treatment of community-acquired pneumonia in ambulatory children. Pediatr Infect Dis J 1999; 18: 98-104. [ Links ]
4. Juven T, Mertsola J, Waris M, Leinonen M, Meurman O, Roivainen M, et al. Etiology of community-acquired pneumonia in 254 hospitalized children. Pediatr Infect Dis J 2000; 19: 293-8. [ Links ]
5. www.mspbs.gov.py/pai/images/documentos/.../manual_neumococo.pdf [ Links ]
6. Chiou C.C. Does Penicillin Remain the Drug of Choice for Pneumococcal Pneumonia in View of Emerging in Vitro Resistence ? Clin Infect Dis 2006;42:234-7. [ Links ]
7. Kaplan SL, Mason EO Jr. Mechanisms of pneumococcal antibiotic resistance and treatment of pneumococcal infections in 2002. Pediatr Ann. 2002; 31: 250-260. [ Links ]
8. Mc Cracken Jr G. Diagnosis and management of pneumonia in children. Pediatr Infect Dis J 2000; 19: 924-8. [ Links ]
9. Virkki R, Juven T, Rikalainen H, Svedstrom E, Mertsola J, Ruuskanen O. Differentiation of bacterial and viral pneumonia in children. Thorax 2002; 57: 438-41. [ Links ]
10. Consenso de S. pneumoniae resistente. XX Congreso Chileno de Infectología, La Serena 2003 (no publicado). [ Links ]
11. Lagos R, Muñoz A, Valenzuela M T, Heitmann I, Levine M M. Population-based surveillance for hospitalized and ambulatory pediatric invasive pneumococcal disease in Santiago, Chile. Pediatr Infect Dis J 2002; 21: 1115-23. [ Links ]
12. Heffelfinger J D, Dowell S F, Jorgensen J H, Klugman K P, Mabry L R, Musher D M et al. Management of community-acquired pneumonia in the era of pneumococcal reistance: a report from the Drug-Resistant Streptococcus pneumoniae therapeutic Working Group. Arch Intern Med 2000; 160: 1399-408. [ Links ]
13. Musher D M, Bartlett J G, Doern G V. A fresh look at the definition of susceptibility of Streptococcus pneumoniae to beta - lactam antibiotics. Arch Intern Med 2001; 161: 2538-44. [ Links ]
14. Andes D, Craig W. In vivo activities of amoxicillin and amoxicillin-clavulanate against Streptococcus pneumoniae: Application to breakpoint determinations. Antimicrobial Agents Chemother 1998; 42: 2375-9. [ Links ]
15. Giachetto G, Pirez M C, Nanni L, Martínez A, Montano A, Algorta G, et al. Ampicillin and penicillin concentration in serum and pleural fluid of hospitalized children with community-acquired pnemonia. Pediatr Infect Dis J 2004; 23: 625-9. [ Links ]
16. Gilsdorf JR. Community acquired pneumonia in children. Semin Respir Infect. 1987; 2: 146-51. [ Links ]
17. Correa AG, Starke JR. Bacterial pneumonias. Kendig`s disorders of the respiratory tract in children. 6ª Edition. 1998. Philadelphia, págs. 485-503. [ Links ]
18. Correa AG. Diagnostic approach to pneumonia in children. Semin Respir Infec. 1996; 11: 131-39. [ Links ]
19. American Thoracic Society. Guidelines for the initial management of adults with community acquired pneumonia: diagnosis, assessment of severity and initial antimicrobial therapy. Am Rev Respir Dis. 1993; 148: 1418-26. [ Links ]
20. Segreti J, Marcus L, Hope R. Community acquired pneumonia: new patogens, new resistence patterns. Infect Med. 1996; 13: 9-14. [ Links ]
21. Shutze G, Jacobs R. Management of community acquired bacterial pneumonia in hospital children. Pediatr Infect Dis J. 1992; 11: 160-4. [ Links ]
22. Sánchez I, Prado F, Pérez MA, Kogan R, Martínez F, Cruz C, Lizana V. Consenso Nacional Pediátrico en Neumonías Adquiridas en la Comunidad. Rev. Chil. Enf. Respir. 1999; 15:107-136. [ Links ]
Fecha de recepción: 10 de junio de 2014
Fecha de aceptación: 05 de octubre de 2014
Solicitud de Sobretiros:
Dr. Antonio Arbo
Instituto de Medicina Tropical
antonioarbo@hotmail.com