Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista del Instituto de Medicina Tropical
versão impressa ISSN 1996-3696
Rev. Inst. Med. Trop. v.4 n.1 Asunción jul. 2009
ARTICULO ORIGINAL
Evaluación de costos de internación en terapia intensiva de pacientes con diagnóstico de SIDA
Assessment of costs of hospitalization in intensive care patients with AIDS
*Lic. Biol. Gabriela Sanabria1, Dra. Cristina Vicenti2, Dr. Isidro Insfran2, Dr. Aldo Ruiz Diaz2, Dra. Aurelia Taboada2, Dr. Virgilio Lezcano2, Dra. Nidia Mendoza3, Dr. Oscar Merlo3. 1Investigación y Docencia – IMT, 2Servicio de Clínica Médica – IMT, 3Dirección Médica - IMT
The current growth in the cost of health care production need for appropriate responses by policy-makers and health managers that run them and it is necessary to identify the costs of production by studying the monetary cost of inputs, functions and processes of production.
Materials and Methods. We included all patients diagnosed with AIDS admitted at Intensive Care Unit (ICU) from June 2007 to June 2009. And we evaluated the total cost of each hospitalization impacted like disposable supplies, injectables, studies and expense of inpatient bed/day.
Results. Entered a total of 18 patients (2.3% of total admitted ptes ICU) who settled in 20 chances, dominated ptes of 26 to 39 years (44%) and male (61%), average hospitalization time was 8 days, the survival rate was 44%, there was a significant difference in the lack of adherence to antiretroviral therapy in patients who died vs. those who survived. The total cost of patients in this series was US$. 133.173. of this total, the average hospitalization of AIDS patients was US$. 6.659. and US$. 870. equivalent to US$/day. The largest expenditure represents the cost of hospitalizations day/bed in ICU, US$. 816. followed by the diagnostic studies and control.
Conclusion. The daily hospitalization cost of AIDS patients in ICU at the IMT is US$. 870. The lack of adherence to antiretroviral therapy prior to admission was shown as an important factor in mortality of patients.
Key words: Cost, ICU, AIDS
Resumen
El crecimiento actual del costo en la producción de servicios de salud necesita respuestas apropiadas por parte de los planificadores de las políticas de salud y de los gerentes que las ejecutan y para ello es necesario identificar los costos de producción mediante el estudio del costo monetario de los insumos, de las funciones y de los procesos de producción.
Materiales y Métodos. Se incluyeron todos los pacientes con diagnostico de SIDA que ingreson en la UTI desde junio de 2007 a junio de 2009. Y se evaluaron los gastos totales que repercutieron de cada internación como ser, insumos descartables, inyectables, estudios realizados y el gasto de internación cama/día.
Resultados. Ingresaron en total 18 pacientes (2,3% del total de ptes ingresados en UTI) que se internaron en 20 oportunidades, predominan ptes de 26 a 39 años (44%) y sexo masculino (61%), El tiempo de internación promedio fue de 8 días, la tasa de sobrevivencia fue del 44%, se observó una diferencia significativa en la falta de adherencia al tratamiento antirretroviral de los paciente que fallecieron vs. los que sobrevivieron. El total de gastos de los pacientes en esta serie fue de US$. 133.173. de este total, la internación promedio de pacientes con SIDA fue de US$. 6.659. y equivale a 870. US$/día. El mayor gasto en las internaciones representa el costo dia/cama en UTI, US$. 816. seguido de los estudios de diagnóstico y control.
Conclusión. El gasto de internación diario de los pacientes con SIDA en UTI en el IMT es del US$. 870. La falta de adherencia al tratamiento antirretroviral antes de la internación se mostró como un factor importante en la mortalidad de los pacientes.
Palabras claves: Costos, UTI, SIDA.
Introducción
Mientras que en países de ingreso alto como Inglaterra, Canadá, Estados Unidos de América, España y Francia (31) se han desarrollado múltiples estudios para la generación de conocimiento y control sobre los costos de la atención médica, en países de ingreso medio/bajo como Paraguay, la identificación y contención del costo de producir los servicios constituyen dos aspectos poco estudiados.
La escasez de información referente a los costos en salud en Paraguay, por lo tanto, constituye un problema prioritario para la organización de los sistemas de salud. Esta problemática se ve condicionada fundamentalmente por dos circunstancias: el incremento en los costos de los insumos para la salud y los pocos datos que existen para identificar los montos económicos que alcanza la producción de un servicio de acuerdo con los insumos y funciones de producción que se requieren (32).
El ambiente actual del cuidado de la salud en Paraguay, específicamente en el Instituto de Medicina Tropical presenta varios escenarios novedosos y cambios en relación con las políticas institucionales. Estas nuevas directrices demandan un cuidado de la salud que sea costo-efectivo sin comprometer y además mejorar la calidad de la atención a los pacientes, por esta razón consideramos como una desventaja competitiva para cualquier institución desconocer la estructura de sus costos.
La mayoría de los programas para reducir los gastos hospitalarios se han enfocado a limitar el acceso de los pacientes a los servicios médicos como UTI y reducir el uso de pruebas y tratamientos costosos como parte de las estrategias de algunas instituciones; aún así es ampliamente conocido que los pacientes en general y con más razón los pacientes con SIDA requieren asistencia a unidades de terapia intensiva por muchas razones.
Por otra parte, la implementación desde hace unos años de una terapia antirretroviral altamente activa (TARAA) está cambiando el espectro de motivos de ingreso a UTI, así cada vez más son los casos de pacientes internados en UTI por causas no asociadas al SIDA propiamente.
Varios artículos demuestran que las infecciones respiratorias representan aproximadamente entre el 25-50% de las admisiones a UTI en los pacientes con VIH/SIDA, frecuentemente estas infecciones respiratorias son fallas secundarias causadas por neumonías por Pneumocystis jiroveci (PCP) o neumonías bacterianas de etiologías comunes, otros motivos de ingreso a UTI ampliamente reconocidos están relacionados con la disfunción del sistema nervioso central y sepsis y en menor proporción pacientes con problemas gastrointestinales.
Con referencia a los costos de internación, estas pueden ser catalogados en dos tipos: fijos y variables. Los costos fijos son los que no dependen del volumen. Los elementos del costo fijo incluye entre otros el edificio, equipos y algunos costos de la mano de obra como salarios. Los costos variables son aquellos que cambian con el rendimiento y pueden ser ahorrados por el hospital si un servicio no se presta (33, 34).
Los administradores de hospitales enfrentan dos desafíos distintos; por un lado la eficacia técnica; que se refiere a la reducción de costos por unidad de servicios médicos individuales (35-37), y por el otro, la eficiencia económica; que busca maximizar los reembolsos relacionados con los gastos para los servicios proporcionados (35, 38).
Dentro de este contexto, con el objetivo de pasar de los costos contables a los costos económicos, como un elemento que favorezca el uso racional de recursos financieros, así como generar información pertinente para implementar medidas de contención de costos, se presentan los resultados de un estudio que pretendió generar conocimiento mediante el desarrollo de una metodología de análisis para identificar los costos económicos de producir servicios por manejo de caso y por función de producción.
Paraguay puede clasificarse como un país con una epidemia de SIDA concentrada, esto es que se caracteriza por una prevalencia de infección por VIH que se ha difundido rápidamente en un subgrupo de la población, pero que aún no se establece en la población en general. En este tipo de epidemias, la prevalencia de infección por VIH se ha mantenido constante por encima de 5% en por lo menos un subgrupo de la población, y entre las mujeres embarazadas de zonas urbanas es menor al 1%.
Desde la notificación del primer caso de SIDA en el país (año 1985) hasta diciembre del 2008 se registran 6.803 PVVS (de los cuales 4.501 son infectados por el VIH sin enfermedad indicadora de SIDA y 2.302 casos SIDA), fallecidos 1.046. Total de registros 7.849 individuos.
Todas las regiones de Paraguay han reportado VIH+ y casos de Sida. Sin embargo, la mayoría de estos casos están en el área de capital (Asunción) y región Central, y en las regiones de frontera con Argentina y Brasil (78,8%).
El grupo etáreo de mayor crecimiento ha sido el de 15 a 49 años (87,8%) seguido de personas afectadas de 25 a 29 años (21%) Los menores de 15 años registran el 3,4% del total para ambos sexos
Materiales y métodos
El presente es un trabajo retrospectivo, observacional de corte transverso realizado en el Instituto de Medicina Tropical (IMT) en el que se incluyeron pacientes con diagnóstico (Dx.) confirmado de SIDA ingresados en la Unidad de Terapia Intensiva (UTI) en un periodo de 24 meses.
Se revisó en el sistema informático del IMT de los registros de pacientes internados entre junio de 2007 y junio de 2009 en la UTI.
Criterios de inclusión: paciente con diagnóstico de SIDA como patología de base ingresado a la UTI por más de 24 horas.
Criterios de exclusión: Pacientes con diagnóstico diferente al de SIDA, pacientes con diagnóstico de SIDA que ingreso a UTI por menos de 24 horas y cualquier paciente no contemplado en los criterios de inclusión.
De cada paciente se registraron los siguientes datos: edad; días de internación, adherencia al tratamiento antirretroviral, estado al alta, motivo de ingreso a UTI, gastos inferidos en dicha internación. Los datos recabados fueron cargados en una planilla de cálculos diseñada en Excel propiedad intelectual de la compañía Microsoft.
Definimos como tiempo de permanencia (TP) prolongado en la UTI la internación por tres días o superior. Así los pacientes fueron divididos en dos grupos: TP prolongado y TP corto en la UTI. Para el análisis de mortalidad los pacientes fueron divididos también en dos grupos: los que murieron durante su admisión en UTI y los que sobrevivieron a dicha internación.
Análisis estadísticos: Los grupos fueron evaluados para relacionar las variables clínicas con el TP en UTI y la mortalidad, usando análisis de univarianza con regresión logística binaria simple (odds ratio (OR) e intervalo de confianza de 95%) y los tests t de Student para muestras independientes y de X2.
Las mortalidad fue determinada por regresión logística binaria múltiple con eliminación condicional posterior para examen de los efectos de otras variables y OR con 95% IC. El nivel de p<0,05 fue tomado como significativo en todos los análisis realizados.
Las variables cuantitativas se presentan como media ± DS. Para el análisis se utilizó el programa Epi Info for Windows (versión 2.000) El informe de resultados para el costo de internación está expresado en guaraníes, moneda oficial de la República del Paraguay.
El costo diario de cada cama de UTI vacía así como los costos de insumos fue suministrado por la administración del instituto según el listado de adjudicación del año en curso.
Resultados
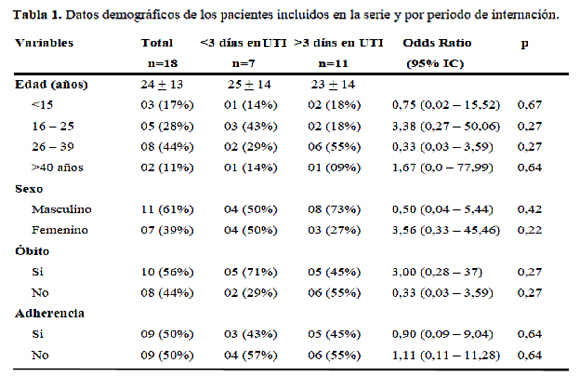
Un total de 18 pacientes (ptes) reunieron los criterios inclusión para este estudio y fueron admitidos en la UTI en 20 oportunidades, este número representa el 2,3% (18 de 796) del total de los pacientes ingresados en la unidad de terapia intensiva del IMT en el periodo de estudio. Las características demográficas de los pacientes incluidos en el estudio se demuestran en la Tabla 1.
El tiempo medio de internación en la UTI varió de 1 a 26 días con una media de internación de 8 ± 7,7 días en la serie total. No se vieron diferencias significativas de los días de internación entre los pacientes que sobrevivieron versus los que fallecieron (7 días vs. 8 días respectivamente).
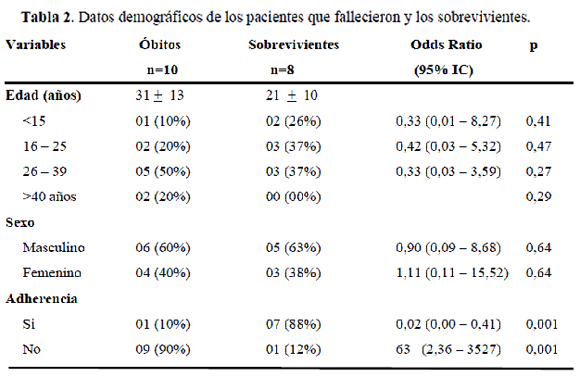
La tasa de sobrevivencia del total de los pacientes admitidos en UTI fue de 44,4% (8 de 18 ptes) las características demográficas de los pacientes que fallecieron y los sobrevivientes se demuestran en la Tabla 2.
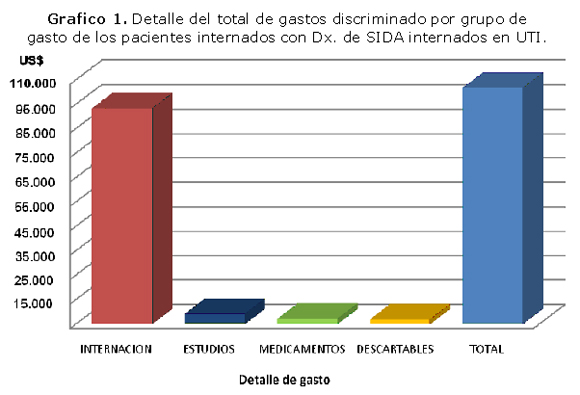
Los motivos de ingreso registrados fueron: causas pulmonares, incluidas neumonías intra-hospitalarias en 10 ptes (56%), causas coronarias encontramos en 5 ptes (28%), y causas digestivas en 3 ptes (17%). El gasto total de los pacientes incluidos en la serie de estudio es de US$ 133.173. (Dólares americanos Ciento treinta y tres mil ciento setenta y tres) y el gráfico 1 discrimina el detalle de gasto por grupo de gasto en costo día / cama, estudios de diagnóstico o control, medicamentos e insumos descartables. El gasto total se traduce en un costo promedio de internación de US$. 6.659. lo que significó un costo diario de internación en promedio de US$. 870.
Cuando comparamos los costos de internación según el periodo vemos diferencias significativas entre los que tuvieron estadía prolongada de los que estuvieron internados menos de tres días.
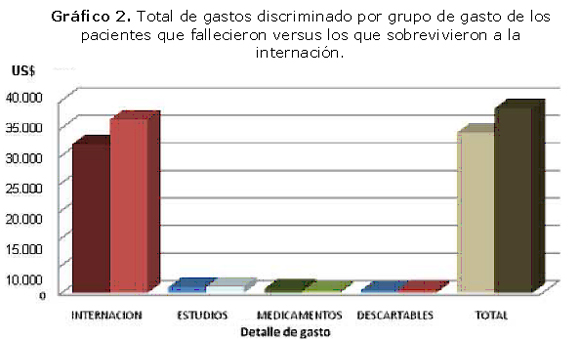
La diferencia de gastos entre los pacientes que fallecieron de los que sobrevivieron se puede observar en el gráfico 2.
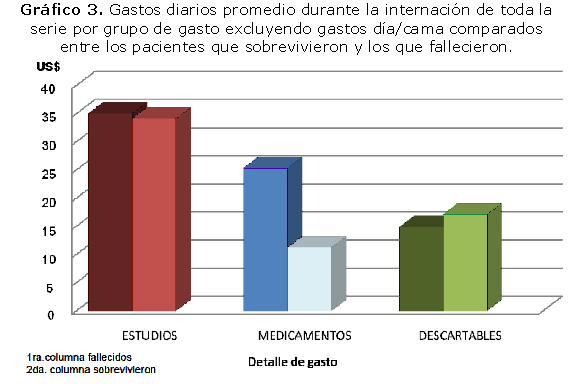
El gasto de una cama en UTI por diario es de US$. 816. (Dólares americanos ochocientos diez y seis) el gasto promedio diario durante la internación se detalla en el gráfico 3
.
Discusión
Antes de entrar en detalle respecto a los hallazgos presentados en este trabajo, hay que resaltar que, tratándose de evaluación de los costos económicos de la producción de servicios de salud, los resultados absolutos sobre costos de insumos, función de producción o manejo de caso sólo pueden ser aplicables a la institución donde se realizó el estudio.
Sobre los procedimientos para identificar el costo de manejo de casos por tipo de función de producción, es necesario resaltar que más bien se trató de una innovación metodológica a partir de los avances teórico-metodológicos desarrollados en países de alto ingreso. Lo anterior tuvo como objetivo central adecuar métodos y técnicas de análisis económico en salud, integrando la perspectiva clínica, para realizar una aproximación lo más cercana posible a los costos económicos de producir servicios médicos con la infraestructura y cultura organizacional que caracterizan a las instituciones de salud en Paraguay.
Por otra parte, los resultados cuantitativos ponen de manifiesto que si se quiere lograr eficiencia en el uso de los recursos, así como abordar el problema de contención de costos mediante la evaluación económica de la producción de servicios de salud, es necesario, en primera instancia, que la institución de estudio replantee los procesos de planeación, asignación y uso de recursos para la salud de acuerdo con las demandas hospitalarias y ambulatorias que genere cada tipo de enfermedad, y no sobre la base de una demanda global de servicios.
En el presente estudio fueron incluidos 18 ptes, este número representa el 2,3% de las internaciones a UTI en contraposición del 16,4% que corresponde al total de las internaciones en sala por los pacientes con la misma patología ene l IMT [p< 0,05, OR 0,25 (0,15–0,42)], reportes de Estados Unidos y Europa tienen un porcentaje de hospitalización de pacientes con HIV en UTI que oscila entre el 5 al 10% (18, 19).
El sexo masculino muestra el patrón universal de predominio sobre el femenino pero no tan marcadamente como es de esperarse, la relación encontrada de 1,1:1. Así también la edad predominante encontrada fue de entre 26 y 39 años, ambas características también son encontradas en otras bibliografías como predominantes. Otros datos analizados no mostraron resultados significativos.
El promedio de días de internación global encontrado en nuestra serie de 8 días, es menor al referido por otros autores donde el promedio de internación fue de alrededor de 15 días (39). El reporte de fallecimientos en los pacientes con diagnostico de SIDA ingresados a la UTI en el presente estudio se eleva a 56% (10 de 18 ptes) y que refleja una alta tasa de mortalidad en nuestra serie, quizás debido a la falta de adherencia de los pacientes al TARAA como se podrá ver más adelante, este valor del 56% se correlaciona con valores similares encontrados por otros autores en la era pre-TARAA, lo que nos hace reflexionar no solo sobre la importancia de la adherencia al tratamiento, sino también en la necesidad transmitir esa importancia al paciente que además de beneficiarlo en la evolución de la enfermedad, reduce la posibilidad de resistencia a los antirretrovirales (ARV) y la inversión en el paciente resulta efectiva.
Cuando separamos los grupos entre sobrevivientes y fallecidos vemos que la adherencia al tratamiento juega un papel importante en la evolución de los pacientes ya que representa el 82% de los fallecimientos en los pacientes no adherentes vs. 11% de los pacientes adherentes al tratamiento (p=0,001). Las otras características demográficas entre los pacientes que fallecieron de los que sobrevivieron no resultaron significativas.
Si el análisis se realiza según los que tuvieron tiempo de internación en UTI prolongado versus los que estuvieron menos de 3 días vemos que este factor no resulta significativo en cuanto al riesgo de mortalidad.
Entre las causas de ingreso a UTI, predominan las causas pulmonares de más del 50% que coincide con otros estudios (13-18), las otras causas de ingreso fueron cardiacas y digestivas que no llegan al 30% y 20% respectivamente.
Ahora bien, analizando el motivo central de este trabajo, observamos que los resultados el gasto total de los 18 pacientes admitidos en UTI se eleva a más de 100.000. dólares americanos eso nos da un costo promedio de internación que asciende aproximadamente a 6.500.dólares americanos, que representa un gasto diario de US$. 870, siendo así y tomando en cuenta que el sueldo mínimo vigente para el país es de US$. 300 se puede dimensionar el alto costo que representa para la salud publica la internación de este grupo de pacientes, aún más considerando que desde hace al menos un año que los costos de internaciones están completamente exonerados para todos los pacientes que acuden al IMT y aún antes de este periodo los costos de internación hacían referencia solo a un arancel subvencionado por el estado paraguayo y que a pesar de ello en los informes trimestrales reportados por el IMT puede apreciarse en detalle los altos porcentajes de exoneración realizados a los PVVS años anteriores.
Cuando analizamos discriminadamente los gastos por grupos, ya sea insumos descartables, medicamentos, estudios realizados, y por supuesto costo día/cama, se observa que la internación representa el 93% del costo de la internación, seguido en proporciones mucho menores al 3% los estudios realizados a los pacientes y alrededor del 2% los medicamentos y los materiales descartables utilizados durante la internación.
Estos costos representan una alta inversión en valores económicos. Los altos costos fijos de UTI en el IMT se deben al número de camas (7 camas), la mejor relación costo-beneficio se consigue con un promedio de 10-12 camas.
Entre los pacientes que fallecieron versus los que sobreviven la relación de gastos diarios no representan una diferencia marcada entre estudios, inyectables y materiales descartables cuya diferencia oscila entre 13 y 30 US$.
Obviamente entre los pacientes que tuvieron tiempo de internación en UTI prolongado los gastos presentan una diferencia importante, más que nada en el gasto de la internación día/cama, así como los demás grupos de insumos analizados, esa diferencia representa 10 veces más el gasto de los pacientes en UTI menos de 3 días (US$. 120.654 – 12.519).
A la luz de estos resultados, nos debemos plantear la discusión acerca de los criterios de introducción de un paciente con diagnóstico de SIDA en UTI por caso individual al que nos estamos enfrentando, este análisis debe abarcar obligadamente todo lo relacionado al análisis de nuestros recursos en lo que a terapia intensiva se refiere y el costo beneficio del ingreso del paciente. Un punto a tener en cuenta para ello es la relación cama de terapia intensiva/cama hospitalaria, cuyo promedio en general es de 1,7% (1.4-2.1) para todos los centros hospitalarios del país y en IMT se presenta con un 13% en el servicio de adultos y un 25% en el servicio de pediatría bastante más elevado al reportado en Estados Unidos y Europa cuyas cifras son de 5% (38). Indudablemente en el área de mayor requerimiento de los servicios de UTI disponemos de menor cantidad de recursos para el manejo de enfermos graves y debe ser tomado en cuenta cuando tenemos los datos de sobrevida de estos pacientes y el tiempo de ocupación de camas de terapia sumado al riesgo de infección nosocomial en UTI que ha sido motivo de estudios epidemiológicos conocidos en la literatura (40).
Conclusión
El gasto de internación diario aproximado de los pacientes con SIDA en UTI en el IMT es del US$. 870, este valor es 3 veces más al salario mínimo vigente, lo que demuestra la alta carga económica de la enfermedad.
El costo de una cama de terapia intensiva en el IMT es de US$. 817, que representa en promedio el 93% de los gastos de internación.
La incidencia de internación en UTI por pacientes con SIDA es del 2,3% y a nivel hospitalario es del 16%. Con un tiempo de internación promedio de 8 días.
El tiempo de internación prolongado no repercute en un beneficio en la evolución del paciente y si se presenta como un factor importante de gastos económicos.
La falta de adherencia al tratamiento es un factor importante en la mortalidad de los pacientes.
Referencias
1. Osmon S, Warren D, Sondra M, Seiler BS, Shannon W, Fraser V, Kollef M. The influence of infection on Hospital Mortality for patients requiring > 48 h of intensive Care. Chest 2003; 124:1021-1029. [ Links ]
2. Madani TJ, Ghabrah TM, Albarrak AM, Alazraqi TA, Althaqafi AO, Ishaq A. Causes of admission to intensive care units in the Hajj period of the Islamic year 1424 (2004). Ann Saudi Med 2007; 27(2):101-5. [ Links ]
3. Azoulay E, Alberti C, Legendre I, Brun Buisson C, Le Gall JR. Post-ICU mortality in critically ill infected patients: an international study. Intensive Care Med 2005; 31:56-63. [ Links ]
4. Donabedian A. Los espacios de la salud: aspectos fundamentales de la organización de la atención médica. México, D.F.: Fondo de Cultura Económica; 1989. [ Links ]
5. Donabedian A. Prioridades para el progreso en la evaluación y monitoreo de la calidad de la atención. Salud Publica Mex 1993;35:94–97. [ Links ]
6. Gracia Guillén D. Fundamentos de bioética. Madrid: Eudema; 1989. [ Links ]
7. Vicente MA, Baroli CA, Cranevali CA, Corroppoli MD, Franco JA, Kent P, et al. Administración aplicada a organizaciones de salud. Buenos Aires: Osmar D. Buyatti; 1997. [ Links ]
8. De Moraes Novaes H. Manual de gerencia de la calidad. Buenos Aires: Universidad Nacional de Buenos Aires; 1996. [ Links ]
9. Albrecht K, Bradford L. La excelencia en el servicio. Bogotá: Legis; 1990. [ Links ]
10. Alan Dever GE. Epidemiología y administración de los servicios de salud. Córdoba, Argentina: Universidad Nacional de Córdoba; 1991. [ Links ]
11. Ryan TA, Rady MY, Bashour CA et al. Predictors of outcome in cardiac surgical patients with prolonged intensive care stay. Chest,1997;112:1035-1042. [ Links ]
12. Tuman KJ, McCarthy RJ, March RJ et al. Morbidity and duration of ICU stay after cardiac surgery. A model for preoperative risk assessment. Chest, 1992;102:36-44. [ Links ]
13. Rosenberg AL, Watts C - Patients readmitted to ICUs: a systemic review of risk factors and outcomes. Chest, 2000;118:492-502. [ Links ]
14. Lazard T, Retel O, Guidet B, Maury E, Valleron AJ, Offenstadt G. AIDS in a medical intensive care unit: immediate prognosis and long-term survival. Jama 1996; 276:1240-5. [ Links ]
15. Rosen MJ, Clayton K, Schneider RF, Fulkerson W, Rao AV, Stansell J, Kvale PA, Glassroth J, Reichman LB, Wallace JM, Hopewell PC. Intensive care of patients with HIV infection: utilization, critical illnesses, and outcomes. Pulmonary Complications of HIV Infection Study Group. Am J Respir Crit Care Med 1997; 155:67-71. [ Links ]
16. Gill JK, Greene L, Miller R, Pozniak A, Cartledge J, Fisher M, Nelson MR, Soni N. ICU admission in patients infected with the human immunodeficiency viru: a multicentre survey. Anaesthesia 1999; 54:727-32.
17. Afessa B, Green B. Clinical course, prognostic factors, and outcome prediction for HIV patients in the ICU. The PIP (Pulmonary complications, ICU support, and prognostic factors in hospitalized patients with HIV) study. Chest 2000; 118:138-45. [ Links ]
18. Nickas G, Wachter RM. Outcomes of intensive care for patients with human immunodeficiency virus infection. Arch Intern Med 2000; 160:541-7. [ Links ]
19. Morris A, Creasman J, Turner J, Luce JM, Wachter RM, Huang L. Intensive care of human immunodeficiency virus-infected patients during the era of highly active antiretroviral therapy. AmJ Respir Crit Care Med 2002;166:262-7. [ Links ]
20. Casalino E, Wolff M, Ravaud P, Choquet C, Bruneel F, Regnier B. Impact of HAART advent on admission patterns and survival in HIVinfected patients admitted to an intensive care unit. Aids 2004; 18:1429-33. [ Links ]
21. Noseworthy TW, Konopad E, Shustack A et al. Cost accounting of adult intensive care: methods and human and capital inputs. Crit Care Med, 1996;24:1168-1172. [ Links ]
22. Wong DT, Gomez M, McGuire GP et al. Utilization of intensive care unit days in a Canadian medical-surgical intensive care unit. Crit Care Med, 1999;27:1319-1324. [ Links ]
23. Knaus WA, Wagner DP, Zimmerman JE et al. Variations in mortality and length of stay in intensive care units. Ann Intern Med, 1993;118:753-761. [ Links ]
24. Predicting outcome in ICU patients. 2nd European Consensus Conference in Intensive Care Medicine. Intensive Care Med, 1994;20:390-397.
25. Gilio AE, Stape A, Pereira CR et al. Risk factors for nosocomial infections in a critically ill pediatric population: a 25-month prospective cohort study. Infect Control Hosp Epidemiol, 2000;21:340-342. [ Links ]
26. Khouli H, Afrasiabi A, Shibli M, Hajal R, Barrett CR, Homel P. Outcome of critically ill human immunodeficiency virus-infected patients in the era of highly active antiretroviral therapy. J Intensive Care Med 2005; 20:327-33. [ Links ]
27. Thyrault M, Gachot B, Chastang C, Souweine B, Timsit JF, Bedos JP, Regnier B, Wolff M. Septic shock in patients with the acquired immunodeficiency syndrome. Intensive Care Med 1997; 23:1018-23. [ Links ]
28. Rosenberg AL, Seneff MG, Atiyeh L, Wagner R, Bojanowski L, Zimmerman JE. The importance of bacterial sepsis in intensive care unit patients with acquired immunodeficiency syndrome: implications for future care in the age of increasing antiretroviral resistance. Crit Care Med 2001; 29:548-56. [ Links ]
29. van den Berghe G, Wouters P, Weekers F et al. Intensive insulin therapy in the critically ill patients. N Eng J Méd, 2001;345:1359-1367. [ Links ]
30. Corwin HL, Gettinger A, Rodriguez RM et al. Efficacy of recombinant human erythropoietin in the critically ill patient: a randomized, double-blind, placebo-controlled trial. Crit Care Med, 1999;27:2346-2350. [ Links ]
31. Hernández P, Arredondo A, Ortiz C, Rosenthal G. Avances y retos de la economía de la salud. Rev Saude Publica 1995;29(4):326-332. [ Links ]
32. Frenk J, Ruelas E, Bobadilla JL, Zurita B, Lozano R, Cruz C et al. Economía y salud: propuestas para el avance del sistema de salud en México: visión de conjunto. México, D.F.: Fundación Mexicana para la Salud, 1994. [ Links ]
33. Samuelson PA, Nordhaus WD. Economics. 12th ed. New York: McGraw-Hill Book Co; 1995. [ Links ]
34. Pauly MV, Wilson P. Hospital output forecasts and the cost of empty hospital beds. HeaIth Serv Res 1986;21: 403-428. [ Links ]
35. Weil TP. Competition versus regulation: consumming hospital discharge costs. J Health Care Finance 1996; 22: 62-74. [ Links ]
36. Ozcan YA, Luke RD, Haksever C. Ownership and organizational performance: a comparison of technical efficiency across hospital types. Med. Care 1992; 30: 781-794. [ Links ]
37. Ehreth JL. The development and evaluation of hospital performance measures for policy analysis. Med Care 1994; 32: 568-587. [ Links ]
38. Vaidmanis VG. Ownership and technical efficiency of hospitals. Med Care 1990; 28: 552-561 [ Links ]
39. Hirsh M, Wormser G, Schooley R, Ho D. Risk of nosocomial infection with human Tcell lymphotropic virus III (HTLV-III). N Engl J Med 1985; 312:1-4. [ Links ]
40. Mccray E. The Cooperative Needlestick Surveillance Group. Occupational risk of the Acquired Immunodeficiency Syndrome among health care workers. N Engl J Med 1986;314:1127-1132. [ Links ]
*Solicitud de Sobretiros:
Dr. Oscar Merlo Faella
Dirección Médica
Instituto de Medicina Tropical
Asunción, Paraguay
director@imt.edu.py