INTRODUCCION
Varón de 54 años, contador, diestro, con antecedentes de úlcera gastrointestinal, bebedor ocasional y niega hábito tabáquico. Refiere antecedente de infección por Sars-Cov2 en enero del 2022.
El paciente acudió por cuadro de alteración del sensorio de 4 horas de evolución, de instauración brusca. Acudió a facultativo, quien realizó tomografía de cráneo en la que no se observaron imágenes patológicas por lo que fue dado de alta. Posteriormente, presentó alteración de la memoria, no podía reconocer a los familiares, se acompañó de apatía y disminución del habla, lo que lo motivó a acudir al Hospital de Clínicas, al 5to día de iniciado el cuadro, dónde se hospitaliza.
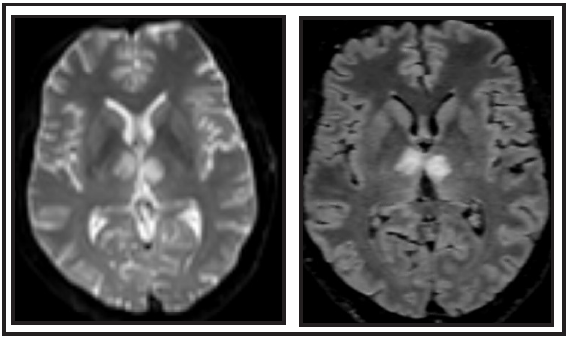
Al examen físico se constata un estado del sensorio alterado, con mucha somnolencia, y alteración de la memoria autobiográfica. Se sospechó en un principio de una posible etiología vascular, por lo que se realizó una Resonancia Magnética Nuclear (RMN) de encéfalo simple con Time-Of-Flight (TOF). En la misma se observó una lesión hiperintensa en región talámica bilateral en secuencias Flair/DWI (Figura 1). Quedó internado en la unidad de ictus, se realizó ecocardiografia, ecodoppler de vasos cervicales y Holter de 24 horas, todas sin particularidades, por lo que se inició medicación antiplaquetaria y fue dado de alta.
Dos meses después, acude a control por consultorio, con NIHSS 0, no recuerda nada de lo ocurrido desde que inició el cuadro ni de su internación. Al momento del control había recuperado la memoria autobiográfica y negaba alteraciones importantes de la memoria.
DISCUSION
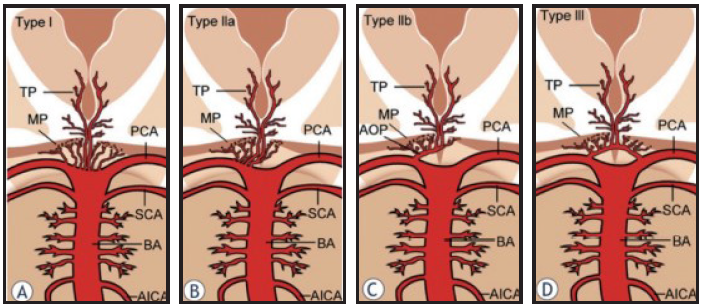
Los infartos talámicos fueron descritos por primera vez por Dejerine y Roussy en 1906 4. Un par de años antes, en 1973, Percheron describió la arteria paramediana talámica, que ahora es conocida como AOP, una rama solitaria que se origina del PCA que suministra todo el tálamo en los territorios paramedianos, bilateralmente 4. En el tálamo se encuentran los núcleos encargados de integrar la comunicación entre la corteza cerebral y mesencéfalo, los núcleos geniculados medial y lateral están involucrados en la función visual y auditiva, los núcleos dorsomediales, pulvinar y lateral se encargan de las funciones visuales, los núcleos posteromediales y ventral posterior se ocupan de la información somatosensorial, en los núcleos ventral lateral y ventral anterior viaja información motora, y finalmente el núcleo dorsomedial regula las emociones y el control autonómico, algunas otras funciones que dependen del tálamo son la conciencia, el sueño y el estado de alerta 3.
La irrigación normal del tálamo es suministrada por ramas que emergen de las arterias comunicantes posteriores (PcomA) y los segmentos P1 y P2 de la arteria cerebral posterior (PCA). La irrigación del tálamo se divide clásicamente en cuatro segmentos: anterior, paramediano, inferolateral y posterior. El territorio anterior recibe sangre de las arterias polares, que surgen del PcomA; el territorio paramediano es irrigado por las arterias perforantes del tálamo que se originan en el segmento P1 de la PCA; el territorio inferolateral está irrigado por las arterias tálamo-geniculadas, que emergen del segmento P2 de la ACP; y el territorio posterior está irrigado por las arterias coroideas posteriores, que surgen del segmento P2 de la ACP 5. Es importante mencionar que todas estas arterias son terminales, sin anastomosis entre ellas.
La AOP se encuentra presente en el 4-12% de las personas, pero algunas fuentes hablan de hasta 33% de la población 6. El infarto talámico bilateral constituye una ocurrencia rara, el 0,6% de todos los ictus isquémicos, aunque algunas series describen una incidencia del 0,2-0,3 7, el 4-18% de todos los ictus talámicos 8. Ocurre generalmemte luego de los 30, con su mayor pico entre los 60 y 70 años, con una pequeña predominancia del sexo masculino (3:2) y las causas más comunes son por enfermedad de pequeños vasos y cardioembolismo 1. El síndrome clásico de oclusión del AOP se presenta con parálisis bilateral de la mirada vertical en el 65%, deterioro de la memoria (síndrome amnésico anterógrado y retrógrado) en el 58%, confusión en el 53% y coma en el 42% de los pacientes 5, también pueden presentar somnolencia o pérdida del conocimiento, mutismo acinético, hipersexualidad, apraxia de los párpados. Raramente se observan déficits motores en estos pacientes. Las condiciones típicas a largo plazo incluyen amnesia, apatía 4 y agresividad 1.
El diagnóstico del infarto de la AOP es generalmente retrasado debido a varios factores: el hecho de ser una patología poco conocida por el médico de urgencia 9; debido a su polimorfismo de presentación 10, y el hecho de que la tomografía computarizada es normal hasta en el 50% de los casos. La resonancia magnética cerebral es el estudio de imagen más específico para el diagnóstico. La secuencia DWI tiene una sensibilidad del 100%, es la mejor herramienta para establecer un diagnóstico oportuno y la posibilidad de ofrecer terapia trombolítica. Normalmente se observa una señal hiperintensa en las secuencias T2 o FLAIR con presencia del signo "V" se ha descrito como una hiperintensidad en cortes axiales en secuencia FLAIR o DWI a lo largo de la superficie pial del mesencéfalo, adyacente a la fosa interpeduncular con una sensibilidad de hasta el 67% en pacientes con afectación del mesencéfalo 5. Otros síndromes clínicos a considerar son Infarto del Tope de la Basilar, trombosis venosa cerebral, hemorragia subaracnoidea, enfermedad de Wilson, Creutzfeldt-Jakob.
El tratamiento es el mismo que para otros casos de ictus isquémico, con el uso de trombolisis de acuerdo a la ventana terapéutica, y el uso de antiplaquetarios 4. Generalmente se asocia a un elevado grado de discapacidad en los pacientes que no reciben tratamiento trombolítico 2.
CONCLUSION
Los infartos talámicos bilaterales por oclusión de la variante anatómica de la arteria de Percherón son una entidad poco frecuente, que puede ser difícil de identificar por su amplio espectro de signos clínicos. Es importante recalcar que los factores de riesgo son similares a los de un ictus isquémico, y el abordaje etiológico inicial debe ser el mismo que el de cualquier ictus que afecta a otra estructura del cerebro, suele tener resultados más graves con secuelas de por vida y suele precisar terapia con trombolíticos oportunos.
Contribución de los autores:
Prof. Dra. Martha Galeano: Revisión Bibliográfica; Redacción del Caso, Aprobación final del Manuscrito
Dr. Gonzalo Aranda: Revisión Bibliográfica, Redacción del caso.
Dra. Noelia Obelar: Revisión Bibliográfica, Redacción del caso
Dr. Gerardo Muller: Revisión Bibliográfica, Redacción del caso.
Conflicto de intereses: No existen conflictos de Interés.
Financiación: Los autores declaran que no recibieron financiación externa ni tiene conflictos de interés comercial.