INTRODUCCION
La enfermedad renal crónica terminal (ERCT) es un problema de Salud Pública mundial, con creciente prevalencia, altos costos y gran morbimortalidad 1, en donde la diálisis una de las opciones de tratamiento para sustituir la función renal. Sin embargo, el trasplante renal mejora la calidad de vida y disminuye la mortalidad en la mayoría de pacientes 2, por lo que es considerado el tratamiento sustitutivo de elección en pacientes portadores de ERCT de estadio IV-V 3,4.
La tasa de prevalencia de morbimortalidad por el uso de anestesia general reportada es alrededor del 13,5% 5, pero, desde los inicios del trasplante renal en Boston en 1954 6 la técnica anestésica ha variado, evolucionando y adecuándose a técnicas quirúrgicas más modernas y seguras como la ablación laparoscópica en donantes vivos, proporcionando todos los padrones de seguridad que exigen las técnicas 7.
En el Paraguay, el primer trasplante renal se realizó en el Hospital de Clínicas en diciembre de 1.985, con donante vivo, ablación por lumbotomía a cielo abierto y participaron los cirujanos Dr. Mario Ciro Cañiza, Prof. Dr. Hernán Codas, Prof. Dr. Miguel Ángel Cardozo y Dr. Wilson Martínez (nefrólogo), y los anestesistas Dr. Carlos Nicora (al donante) y Dr. Ignacio Cáceres (al receptor), utilizando anestesia general balanceada con tiopental como hipnótico, pancuronio como curare, fentanil como opioide y mantenida con halotano como agente inhalatorio, técnica está muy moderna para la época, pero ninguna de esas drogas se utilizan en la actualidad 8.
La anestesia total intravenosa (TIVA) es una técnica de anestesia general que usa una combinación de fármacos administrados exclusivamente por vía intravenosa sin usar fármacos por vía inhalatoria 9, que se ha hecho más popular y accesible debido fundamentalmente a dos razones: en primer lugar, las propiedades farmacocinéticas y farmacodinámicas de medicamentos de acción corta más nuevos, que los hacen idóneos para la administración intravenosa, como el propofol y los opioides. En segundo lugar, nuevos conceptos en el modelado farmacocinético acompañados por los avances tecnológicos en las bombas de perfusión, que posibilitan el uso de algoritmos como la perfusión controlada por objetivo o TCI (por sus siglas en inglés target control perfusión) 10.
En comparación con la anestesia tradicional por inhalación, los beneficios inherentes de la TIVA a través de la TCI la convierten en una técnica efectiva y fácil de implementar por el anestesiólogo, ofreciendo una recuperación del paciente más rápida y cómoda 11.
Como sostenía Paul White en 1989, “el creciente interés de las técnicas anestésicas intravenosas ha resultado de la disponibilidad de mejores fármacos intravenosos asociado a la toxicidad de los tradicionales agentes inhalados, así como la preocupación de la contaminación de gas en quirófano” 12.
La TIVA comenzó con la administración discontinua de bolos de diferentes fármacos que no permitía mantener unas concentraciones constantes durante la intervención, sino una sucesión de picos y valles tanto en sangre como en biofase, pero gracias al desarrollo tecnológico, actualmente se dispone de bombas de perfusión continua que de inmediato permiten la administración de diferentes fármacos al ritmo de perfusión adecuado a cada paciente y situación, obteniendo de esta manera concentraciones estables en plasma y biofase 13.
La disyuntiva del uso de anestésicos inhalados versus anestesia intravenosa produjo el desarrollo de diversas investigaciones en los principales centros del mundo. Aunque la TIVA es la técnica usada con mayor frecuencia, los anestésicos inhalados, también han mostrado ser seguros, titulables, y por, sobre todo, proporcionan una adecuada monitorización intraoperatoria, y estabilidad hemodinámica, siendo una buena alternativa a la anestesia con TIVA, especialmente en lugares con recursos hospitalarios limitados 14.
Por su parte, la TIVA ofrece reducción de la incidencia de náuseas y vómitos posoperatorios, menor contaminación atmosférica, recuperación más previsible y rápida, mayor estabilidad hemodinámica, preservación de la vasoconstricción pulmonar hipóxica, reducción de la presión intracerebral y un menor riesgo de toxicidad orgánica 15,16.
La TIVA en nuestro medio tiene varios años en anestesiología, estando muy limitada en sus principios por los altos costos de las drogas y por la inexistencia de equipos biomédicos disponibles. Actualmente con el advenimiento de los fármacos, se realiza el uso de esta técnica, no existiendo trabajos a nivel local al respecto, lo que realza su importancia, y pretende aportar datos a la comunidad médica, de una técnica anestésica eficaz para el trasplante renal 17,18.
El objetivo de la presente investigación fue la determinación de los resultados del uso de TIVA TCI en los pacientes sometidos a trasplante renal, donantes y receptores, entre noviembre de 2014 y julio de 2018, en el Hospital de Clínicas.
PACIENTES Y MÉTODOS
Se realizó un estudio observacional, analítico transversal, temporalmente retrospectivo, con muestreo no probabilístico a criterio 19-22, de pacientes sometidos a trasplante renal, realizados en el Hospital de Clínicas de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción entre noviembre de 2014 y julio de 2018, con anestesia general con la técnica de TIVA TCI, utilizando como analgesia post operatoria la técnica peridural con bupivacaina con fentanil y morfina, agrupados de la siguiente manera:
Grupo 1: Pacientes donantes sometidos a anestesia general con la técnica de TIVA TCI.
Grupo 2: Pacientes receptores de trasplante renal con donante vivo o con donante cadavérico con la técnica de TIVA TCI 23-25.
El protocolo utilizado para el procedimiento anestésico consistió en:
1. Monitoreo de presión arterial invasiva, oximetría de pulso, diuresis horaria con sonda vesical, temperatura central, capnografia, índice biespectral. Se canalizó una vía venosa central con catéter de teflón número 18 o 16 y conectado a sistema de múltiples vías, utilizados para la hidratación o para la conexión de las bombas de perfusión para administración de anestésicos de tipo BASE PRIMEA ORCHESTRA FRESENIUS KABI en módulo TCI.
2. Las drogas utilizadas fueron propofol como agente hipnótico, con el modelo farmacocinético Schneider en la inducción y manutención. Se monitorizó la hipnosis con entropía, manteniendo el BIS entre 30 a 60 durante toda la cirugía. En el inicio de la inducción se utilizó una diana a sitio efecto de 5 y en la manutención una diana a sitio efecto entre 1,5 a 2,5, regulando según BIS 26,27.
3. Para la protección neurovegetativa, se utilizó perfusión continua de remifentanil y como modelo farmacocinético el programa MINTO, a sitio efecto, iniciando la inducción con una diana de 7 y luego manteniendo con una diana a sitio efecto de 5 a 7, según presión arterial y frecuencia cardiaca 28.
4. Para la curarización se utilizó atracurio (o cis atracurio en caso de pacientes asmáticos) por vía venosa en bolos, a 0,5 mg kilo peso, con monitoreo TOF 29.
5. Para proporcionar analgesia post operatoria se utilizó la bupivacaina en inyección única por vía epidural a 0,3 mg-kg en dilución al 0,125%, fentanil 1 ug/kg y morfina a 30 ug/kg. Se complementó por vía venosa con la inyección de dipirona 1 gramo cada 6 horas 28.
6. La manutención de la temperatura en normotermia lo conseguimos utilizando sabana térmica que proporcionaba calor por convección a 43 grados durante toda la cirugía.
7. La hidratación fue realizada con cristaloides, suero fisiológico y también coloides y regulada según diuresis. Se utilizó gelatina y también albumina.
Las variables analizadas en la presente investigación fueron recopiladas en un cuestionario y almacenadas en planilla electrónica Excel 6,04. Posteriormente fueron analizadas con el paquete informático SPSS versión 11,5 y se expresan en medias y proporciones. Para la comparación de grupos entre variables nominales se procedió a la elaboración de tablas de contingencia utilizando la prueba de chi cuadrado, cálculo del Odds Rattio relativo y el coeficiente de Cramer. Para la comparación de grupos entre variables continuas se realizó la prueba “t” de Student, previa prueba de normalidad, considerando una p< 0,05 como significativa en todos los casos 19-22.
RESULTADOS
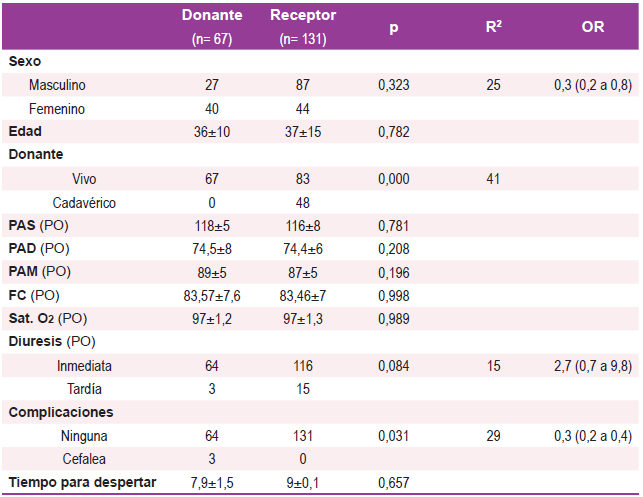
Se incluyeron a 198 pacientes, de los cuales 131 (66,2%) fueron receptores. La edad estuvo comprendida entre 5 y 66 años (media de la serie 35,8±13), 114 (57,6%) fueron masculinos y 150 (75,8%) donantes vivos.
En el post operatorio inmediato tras el despertar, la presión sistólica estuvo comprendida entre 98 y 113 mmHg (118,18±7,3), la diastólica entre 56 y 91 mmHg (74±6,1), la presión arterial media entre 77 y 101 mmHg (88,7±4,7), la frecuencia cardiaca entre 70 a 102 (83,5±7,2) y la saturación de oxígeno entre 95% y 100% (97,13±1,2).
El tiempo trascurrido para el despertar del paciente, estuvo comprendido entre 7 y 9 (8,1±0,9) minutos sin diferencia significativas en la comparación de los grupos de estudio (p= 0,657).
La comparación entre los grupos de estudio (donante y receptor) se resume en la Tabla 1.
DISCUSION
En nuestro país, los primeros trasplantes renales se realizaron en el Hospital de Clínicas bajo anestesia general con tiopental, fentanil, halotano. Por el uso de un eventual agente nefrotóxico por ser un agente fluorado, se utilizó la técnica del bloqueo subaracnoideo combinado con técnica peridural vía catéter para los refuerzos analgésicos, proporcionando buena relajación, pero sin embargo se hacía muy difícil el control de la hemodinamia, puesto que la simpaticoplejia farmacológica causada por los anestésicos locales dificultaba la correcta presión de perfusión renal, que incidía en el buen funcionamiento del injerto 8,11,12.
Con la técnica de ablación laparoscópica con insuflación de CO2 intrabdominal, se descarta totalmente el uso del bloqueo subaracnoideo o peridural como técnica anestésica, reservando solo para coadyuvante en la analgesia post operatoria 9,10.
La técnica anestésica utilizada en esta serie y llamada anestesia general TIVA TCI, o anestesia venosa total por objetivos, fue realizada por 1ª vez en el Paraguay en el Pabellón Quirúrgico del Hospital de Clínicas en mayo del 2.012 en una cirugía video laparoscópica de bypass gástrico y con muy buena respuesta a nuestro requerimiento, ajustando la misma técnica para su uso en trasplantes renales desde el 2.014 con muy buenos resultados.
El perfecto control de la hemodinamia, su despertar lucido, ausencia de vómitos, la no utilización de flúor y el rápido ajuste de las dosis, nos ha convencido que es una muy buena técnica anestésica para la cirugía de trasplante renal, tanto en el donante vivo como en el receptor 11,12.
La serie de eventos anestésicos se agruparon en donantes y receptores, realizándose en ambos la misma técnica anestésica, con la variante de monitorizar los signos vitales de forma invasiva, instalación de vía venosa central en los receptores para medir la presión venosa central (PVC), cateterización de la arteria radial del lado opuesto a la fistula arteriovenosa para la monitorización de la presión arterial sistólica, diastólica y media.
Una vez terminado el acto quirúrgico, se revirtió la anestesia y extubado a los pacientes en quirófano, con buena función respiratoria, buen despertar, ausencia de dolor, muy lucidos, sin vómitos y en normotermia.
A los donantes vivos se los trasladó a la sala de recuperación post anestésica, donde permanecieron bajo cuidado con monitoreo de signos vitales por un tiempo de 2 horas, luego enviados a sala de urología o nefrología.
En el caso de los receptores, fueron extubados en quirófano, con las mismas condiciones del donante, sin embargo, fueron enviados para cuidados a la unidad de cuidados intensivos (UCI), lúcidos y con ventilación espontanea, aislados de los demás pacientes en habitaciones propias.
Se observaron 3 eventos de cefalea, mareo, zumbido de oídos y fotofobia post operatoria post punción con aguja de TUOHY que se presentaron en el grupo de donantes. Se realizó la técnica del parche hemático en todos ellos, utilizando sangre total fresca extraída del paciente e inyectada en el mismo espacio peridural de la inyección de la analgesia y con un volumen de 10 ml, cediendo todos los síntomas. No se constataron síntomas de compresión neurológica a nivel de los miembros inferiores, y tras 12 horas posteriores a la inyección hemática, fueron dados de alta.
El inicio de la diuresis en el receptor fue tardío en 15 casos, considerados como tal cuando la misma se produce después de las 8 horas de haberse realizado el trasplante. En el grupo de donantes, se presentó de manera tardía en 3 sujetos, pero dicha distribución no llegó a alcanzar una diferencia significativa en la comparación de los grupos de estudio (p= 0,084).
Todos los receptores recibieron terapia de inmunomodulación con metil prednisolona en quirófano y en el post operatorio se administró ácido mico fenólico y tacrolimus, utilizados para evitar el rechazo del injerto y responsables de causar la inmunosupresión celular y humoral.
Comparada con las técnicas de anestésicos volátiles tradicionales, la TIVA ofrece varias ventajas. Entre éstas se incluyen la reducción de la incidencia de náuseas y vómitos postoperatorios, menor contaminación atmosférica, recuperación más previsible y rápida, mayor estabilidad hemodinámica, preservación de la vasoconstricción pulmonar hipóxica, reducción de la presión intracerebral y un menor riesgo de toxicidad orgánica 11-16.
La TIVA es puramente una técnica anestésica y, cuando se usa en casos en los que se requiere tratar el dolor postoperatorio, se puede administrar una anestesia regional antes de la TIVA, con el fin de acelerar la recuperación del paciente 17,18.
CONCLUSION
La técnica anestésica TIVA TCI utilizada en todos los pacientes de esta serie ha permitido buen control de la función hemodinámica, manteniendo en todo momento presiones de perfusión renal optimas, proporcionando adecuada relajación de la musculatura esquelética facilitando la disección y resección en el donante vivo, así como una buena anatomía para el abordaje e implante del injerto en el receptor y sin residuo alguno de curare por no ser de eliminación renal.
Limitaciones del estudio: La anestesia total intravenosa (TIVA) con perfusión controlada por objetivo (TCI) es una técnica de anestesia general que tiene un costo elevado, el cual representó la principal limitación para su realización. Además, la técnica incluye una curva de aprendizaje de largo plazo, por la complejidad en el manejo de equipos, lo que limita la realización del procedimiento a los anestesiólogos en formación.
Contribución de los autores:
La recopilación de datos, el análisis estadístico de los resultados y el desarrollo de la investigación, fue realizado por el autor.
Conflicto de intereses: El autor se declara sin conflicto de intereses.
Financiación: La investigación ha sido autofinanciada por el autor.