INTRODUCCION
El Síndrome de Sweet (SS) llamado también dermatosis neutrofílica febril aguda es una enfermedad inflamatoria caracterizada por fiebre de inicio agudo, neutrofilia, lesiones cutáneas eritematosas y dolorosas, infiltrado típico de neutrófilos en la dermis superior y rápida mejoría con corticoesteroides sistémicos 1,2.
Incluido en el grupo de las enfermedades neutrofílicas es un trastorno raro, que en su variante clásica puede asociarse a infección de vía aérea superior o gastrointestinal, enfermedad inflamatoria intestinal, embarazo etc. Otro grupo puede ser inducido por fármacos o patologías malignas tanto hematológicas como tumores sólidos; generalmente con relación temporal con el uso de la medicación y la detección o recidiva del cáncer 1-4.
Presentamos el caso de una mujer con SS probablemente desencadenado por infección de vía aérea superior, con excelente respuesta a la corticoterapia oral.
Caso clínico
Mujer de 38 años de edad, procedente de Caacupé, consulta por lesiones diseminadas de 15 días de evolución que se iniciaron casi todas simultáneamente, algunas formando ampollas. Refiere dolor y prurito en la piel, además de fiebre no graduada y cefalea. Niega artralgias.
Antecedentes Patológicos Personales: hace 1 mes dolor de garganta y ligera tos por lo que fue tratada con aciclovir. Refiere haber tenido hace 6 meses una lesión similar pero localizada en una pierna que mejoró sola. Niega otros antecedentes de interés o uso de otros medicamentos.
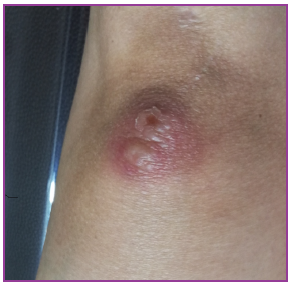
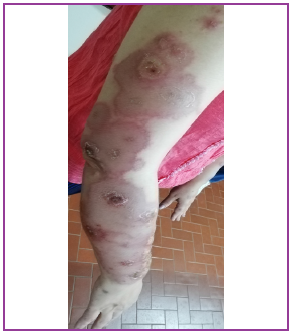
Al examen fìsico: paciente febril (38º), con lesiones cutáneas diseminadas consistentes en pápulas y placas eritemato-edematosas en frente, orejas y cuello algunas con descamación periférica (Figura 1). En espalda, placas eritematosas infiltradas de límites netos, bordes irregulares en número de 10 aproximadamente cuyo tamaño oscilaba de 1 a 8 cm de diámetro. En el borde de algunas placas se apreciaba pápulas edematosas (Figura 2). En miembros superiores placas eritematosas sobre las que asientan lesiones flictenulares, redondeadeas, con áreas erosionadas y descamativas. (Figura 3). En miembros inferiores placas eritemato-purpúricas, ampollosas y nódulos (Figura 4). Sensibilidad térmica conservada y no se palpan adenomegalias, visceromegalias o engrosamientos nerviosos.
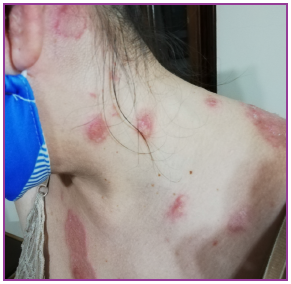
Figura 1. Pápulas y placas eritemato - edematosas, orejas, cuello y tronco algunas con descamación periférica.
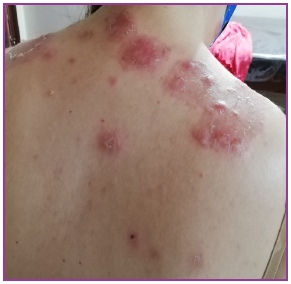
Figura 2. En espalda pápulas y placas eritematosas infiltradas de limites netos, bordes irregulares. En el borde de algunas placas se aprecia pápulas edematosas y descamación en collarete.

Figura 3. En miembro superior placa eritematosa sobre la que asientan lesiones flictenulares redondeadeas, con áreas erosionadas y descamativas.
Se procede a solicitar análisis laboratoriales y a practicar biopsias de piel con los diagnósticos previos de Síndrome de Sweet, Lepra reaccional y Eritema Polimorfo.
El hemograma: 4.290.000 glóbulos rojos, hemoglobina de 12.5, 10.100 blancos con 74% de neutrófilos, plaquetas 426.000, glucosa 104mg/dl, creatinina y hepatograma normales.
Se toman 3 muestras para anatomía patológica, que presentaron similares hallazgos: epidermis con acantosis irregular de crestas interpapilares e hiperqueratosis ortoqueratósica. Dermis papilar con marcado edema de papilas dérmica, moderado infiltrado inflamatorio intersticial. (Figura 5 a-b). Dermis subpapilar y reticular con denso infiltrado de neutrófilos con leucocitoclasia en sectores. Se agregan linfocitos, histiocitos y escasos eosinófilos. En áreas, necrosis fibrinoide en el local del infiltrado y extravasación de eritrocitos. El infiltrado se extiende a dermis reticular y focalmente a hipodermis. No atipias ni vasculitis (Figura 6).
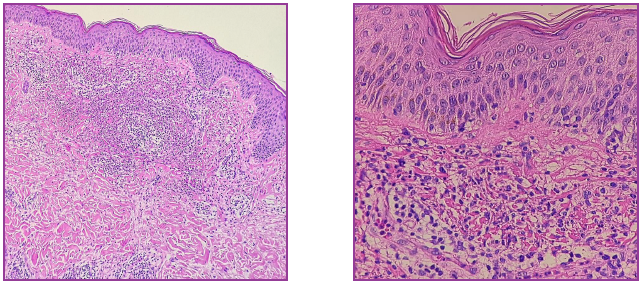
Figura 5. a y b Epidermis con acantosis irregular de crestas interpapilares e hiperqueratosis ortoqueratósica. Dermis papilar con marcado edema de papilas, moderado infiltrado inflamatorio intersticial que se extiende a dermis reticular y focalmente a hipodermis.
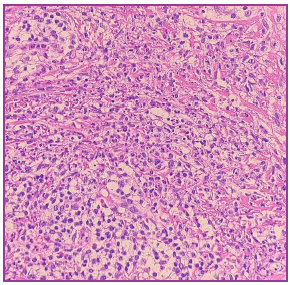
Figura 6. Dermis subpapilar y reticular con denso infiltrado de neutrófilos con leucocitoclasia en sectores. Se agregan linfocitos, histiocitos y escasos eosinófilos. En áreas necrosis fibrinoide en el local del infiltrado y extravasación de eritrocitos. No atipias ni vasculitis.
Con el diagnóstico de SS se inicia prednisona 50 mg/ día con mejoría del estado general y de las lesiones (Figura 7) y a partir del 10 día se reduce la dosis del medicamento progresivamente, suspendiendo definitivamente a los 40 días con remisión total y sin recidivas a la fecha.
Comentarios
El diagnóstico de SS se basa en criterios mayores y menores que se presentan en la Tabla 1:
Para confirmar el diagnóstico se exige el cumplimiento de los 2 criterios mayores y al menos dos de los criterios menores.
El caso presentado cumplía con los 2 criterios mayores y con 3 de los menores, por lo que se concluye con el diagnóstico de SS.
Cuando no completa estos criterios se clasifica como SS símil situación observada fundamentalmente en los casos que acompaña a las colagenopatías 6.
Las lesiones cutáneas del síndrome de Sweet son características y consisten en pápulas o placas eritematosas bien definidas. Su superficie es lisa, aunque en algunos casos si el edema dérmico es muy intenso, se observa pseudo-vesiculación o pústulas. Puede observarse lesiones ampollosas que son más frecuentes en casos que acompañan a neoplasias hematológicas, pero también están descritas lesiones sin enfermedad hematológica 1-4. En algunos casos se han presentado nódulos eritematosos subcutáneos similares al eritema nudoso 7-8). El caso presentado tenía todas estas lesiones clínicas y no se demostró al momento del diagnóstico, ninguna neoplasia.
Las lesiones del SS asociado a trastornos malignos suelen ser crónicas, recidivantes, con poca respuesta a la terapéutica 3,9. La malignidad asociada al SS es fundamentalmente hematológica y en una serie de 138 casos, 31 presentaban esta asociación que se podía presentar hasta 16 meses después del diagnóstico del SS por lo que es importante el seguimiento a largo plazo. Solo cuatro, tuvieron tumores sólidos 10.
Sin embargo, la mayoría de los casos de SS son idiopáticas o posteriores a infecciones incluso banales 11 como en este caso fue relacionado a una infección de vías aéreas superiores.
Las lesiones se suceden en brotes y pueden estar desencadenadas por traumatismos como pinchazo, el desbridamiento de un absceso o una quemadura, lo que se conoce como fenómeno de patergia, que también se ha observado en otras dermatosis neutrofílicas como la Enfermedad de Behçet o el Pioderma gangrenoso 3.
El estudio histológico es muy útil para el diagnóstico y en los casos típicos se observa en la dermis un infiltrado neutrofílico difuso y perivascular, leucocitoclasia, sin necrosis fibrinoide, sin vasculitis. Puede comprometer las otras capas de la piel. La epidermis generalmente es normal, pero puede observarse espongiosis, infiltración de neutrófilos y en la hipodermis paniculitis septal o lobulillar 1,11.
Diagnósticos diferenciales son: Pioderma gangrenoso, otras enfermedades neutrófilicas, Eritema polimorfo incluso la Lepra reaccional 2,11,12 que fueron planteados en este caso.
El tratamiento se basa en el uso de la prednisona con excelente respuesta, pero con posibles recidivas en cuyo caso el ioduro de potasio puede ser una alternativa con menos efectos colaterales. La colchicina y la dapsona son otras alternativas 2,11.
DECLARACIÓN DE CONTRIBUCIÓN DE LOS AUTORES
Arnaldo B. Aldama Caballero: Atendió a la paciente, elaboró la historia clínica, preparó el manuscrito, realizó la búsqueda bibliográfica.
Conflicto de intereses: no existen conflictos de interés comercial.
Financiación: no existe fuente de financiación externa.
Agradecimientos
Al Dr. Luis Celias por las fotos histológicas
A la Dra. Teresita Penayo por la revisión bibliográfica.