INTRODUCCION
La extracción de la catarata es el procedimiento refractivo más realizado en adultos; siendo fundamental para lograr el objetivo deseado el cálculo correcto del poder del Lente Intraocular (LIO) 1. Esto permitirá al paciente obtener mejor agudeza visual sin necesidad de corrección adicional.
La mayor parte del esfuerzo en las últimas décadas se ha enfocado en mejorar los métodos de medición de las características biométricas oculares y el desarrollo de nuevas fórmulas que puedan ser aplicadas en todos los casos independientemente de las características anatómicas del ojo operado 2.
Los nuevos biómetros ópticos son capaces de realizar mediciones precisas de todos los factores implicados en el cálculo del LIO, por lo que se puede afirmar que esta barrera ha sido superada. La principal fuente de error en los métodos de cálculo sigue siendo la estimación de la posición efectiva de la lente (PEL); es decir qué posición o distancia en relación a la córnea ocupará el LIO en el período postoperatorio 3-4. No existe aún forma objetiva de medir esta variable en el período preoperatorio, por lo que las distintas fórmulas pretenden es “estimarla” de la mejor manera posible teniendo como factores predictivos las características biométricas del ojo en cuestión 1.
Con la aparición en los últimos años de nuevas fórmulas de cálculo de poder del LIO se abre el debate sobre qué fórmula proporciona la refracción predecible más precisa 5-8; y si existe o no una única fórmula que puede ser aplicada en todos los casos independientemente de las características anatómicas del ojo en cuestión. Algunos autores han sugerido que los cirujanos de cataratas deberían usar diferentes fórmulas para ojos de variadas dimensiones 1,2.
En este estudio comparamos el desempeño de 4 fórmulas “tradicionales”: SRK-T, Hoffer Q, Hagis y Holladay 1, con 4 fórmulas desarrolladas en la última década: Barrett Universal 2, Hill-RBF, LADAS Super Fórmulas y PANACEA.
Hoffer Q, SRK-T y Holladay 1 son consideradas fórmulas de 3a Generación, utilizan dos variables para predecir la PEL; Longitud Axial (LA) y Queratometría (K); se encuentran disponibles en todos los biómetros modernos por lo que su acceso es universal. Haigis se clasifica como fórmula de 4a Generación, utiliza como factor predictivo de la PEL la profundidad preoperatoria de la cámara anterior (pACD) 9-14.
El método Hill-RBF (Hill - Radial Basis Function), utiliza reconocimiento de patrones y datos de interpolación para predecir la refracción postoperatoria. Éste método agrega un modelo de límite de validación, mediante el cual se niega a proporcionar una predicción de refracción si la predicción refractiva de Hill-RBF es probable que sea inexacta 15.
La Súper Fórmula Ladas fue lanzada recientemente y solo está disponible actualmente como un software o en una versión en línea. La Súper Fórmula Ladas predice el resultado refractivo utilizando 1 de 5 fórmulas existentes, dependiendo de lo que la literatura ha demostrado que es la fórmula más precisa para esa combinación particular de longitud axial (LA) y queratometría; por lo que no puede ser considerada una fórmula propiamente dicha; si no que elige de manera automática el mejor resultado teórico para el ojo en cuestión 16.
La fórmula de Barrett Universal II está disponible en línea y ha sido incorporada en biómetros lanzados en los últimos años; utiliza 5 parámetros: LA, K, pACD, espesor cristaliniano y distancia blanco-blanco en el meridiano horizontal 17.
Por último, la fórmula PANACEA está incorporada a un software desarrollado por el Dr. David Flikier. Utiliza como factores predictivos de PEL: LA, K, pACD, espesor cristaliniano; y como elemento diferenciador incorpora datos sobre la asfericidad de la córnea y la relación entre cara anterior y posterior de la misma 18.
A nivel nacional no existen publicaciones que estudien los resultados refractivos utilizando fórmulas modernas de cálculo de LIO, por lo que nos hemos propuesto comparar retrospectivamente la exactitud de 8 fórmulas utilizando biometría óptica.
Objetivo General
Determinar la exactitud de 8 fórmulas (Barrett Universal II, Haigis, Hoffer Q, Holladay 1, Ladas Super, Panacea, Hill-RBF, y SRK / T) para el cálculo de la lente intraocular (LIO).
Objetivos Específicos
Comparar el error refractivo final con el error refractivo predicho por cada fórmula.
Comparar el desempeño de las diversas fórmulas en relación Longitud Axial, queratometría media de la cara anterior de la córnea y profundidad de la cámara anterior.
Determinar si las nuevas fórmulas de cálculo de LIO estiman de manera más exacta el poder de LIO en relación a las fórmulas tradicionales.
MATERIALES Y MÉTODOS
Diseño: Serie de casos consecutivos retrospectivos.
Sujetos:
Población enfocada: pacientes operados de cirugía de catarata en Paraguay.
Población accesible: Pacientes que se fueron sometidos a Facoemulsificación más Implante de LIO en un Hospital Universitario.
Criterios de Inclusión:
Pacientes con diagnóstico de cataratas que hayan sido operados en un hospital universitario con la técnica de Facoemulsificación con implante de LIO plegable en el saco capsular.
Opacidad cristaliniana del tipo senil
Pacientes sin otras patologías oculares.
Pacientes que hayan firmado el consentimiento informado y participado libre y voluntariamente de este estudio.
Un solo ojo de cada sujeto de estudio.
Pacientes con cilindro queratométrico anterior menor o igual de 1 D.
Criterios de Exclusión:
Paciente con antecedente de uveítis anterior, intermedia o posterior en el último año.
Paciente con diagnóstico de catarata patológica o complicada.
Paciente con opacidad de medios muy importante que impida la correcta realización de la biometría óptica.
Cirugías de catarata que hayan tenido complicaciones intraoperatorias que incluyen pérdida de vítreo o ruptura de la cápsula posterior
Pacientes con antecedentes de enfermedad corneal o cirugía refractiva previa
Pacientes con astigmatismo refractivo post-operatorio igual o mayor a 1,25 D
Pacientes cuya AV post-operatoria sea menor o igual que 20/40 cc
Paciente que no consienta participar del estudio.
Muestreo: No probabilístico de casos consecutivos
Reclutamiento: Fueron incluidos en el estudio pacientes de la Cátedra de Oftalmología de un Hospital escuela operados de catarata con técnica de facoemulsificación e implante de lente intraocular y que cumplieron con los criterios de inclusión. Todas las cirugías fueron realizadas por el mismo cirujano.
Variables:
Edad: en años
Sexo: Femenino o Masculino
Lateralidad del ojo
Agudeza Visual: inicial y final, en escala
Longitud axial
Queratometría media
Profundidad de cámara anterior
Astigmatismo Preoperatorio y el eje en grados
Poder de la LIO implantada
Defecto predicho por cada fórmula según la LIO utilizada en cada caso
Refracción post operatoria y la diferencia entre esta y la predicha por cada fórmula
Se realizó a todos los pacientes un interrogatorio (edad, sexo, procedencia, comorbilidad, tiempo que tardó en llegar a la consulta) y examen oftalmológico completo, consignando agudeza visual en escala Snellen, presión intraocular (en mmHg), evaluación del segmento anterior y posterior con tipificación de la catarata.
Los datos biométricos fueron adquiridos utilizando el equipo IOL Master 500, considerándose válidas las mediciones que cumplieron los criterios de validez y reproducibilidad del equipo en cuestión.
Con el IOL Master 500 se obtuvo los valores de LIO para las siguientes fórmulas: SRK-T, Haigis, Holladay 1 y Hoffer Q.
Las demás fórmulas fueron cargadas de manera manual verificadas por un segundo investigador en el sitio web de cada una de ellas. La fórmula PANACEA fue utilizada en su versión para sistema operativo MAC OSX.
La técnica quirúrgica utilizada fue la de Facoemulsificación con incisión principal en córnea clara de 2.2 a 2.75 mm, localizada en el meridiano más curvo. La anestesia de elección fue la tópica con instilación de Proparacaína y Gel de Lidocaína al 2% en la superficie ocular 2-3 minutos antes de iniciar la cirugía. En todos los pacientes se implantó en el saco capsular un LIO de acrílico hidrofóbico de pieza única de la marca ABBOTT modelo Sensar One Piece; cuya constante optimizada en la base de datos ULIB es de 119.0.
Luego de la cirugía se inició medicación tópica con un colirio combinado de Dexametasona + Moxifloxacina, administrado 4 veces al día durante la primera semana postoperatoria y luego con disminución progresiva hasta completar 4 semanas de tratamiento. Además de colirio de Bromfenac 0,09% 3 veces al día por durante 4 semanas.
Los controles postoperatorios se realizaron a las 24 hs, a los 7 días y a los 30 días del postoperatorio, día en el cual se consignó la agudeza visual conseguida con la mejor corrección aérea; la refracción se convirtió a Equivalente Esférico y se halló la diferencia entre el EE predicho por la fórmula y el EE postoperatorio; valor que se denominó: Defecto Refractivo Absoluto (DRA).
Para el análisis estadístico se consignó en una planilla electrónica de Excel, los datos del paciente, , la Profundidad de la Cámara Anterior, el Astigmatismo Preoperatorio, el Poder la LIO implantada, el Defecto predicho por cada fórmula según la LIO utilizada en cada caso, la refracción post operatoria y la diferencia entre esta y la predicha por cada fórmula, la Longitud Axial (menor a 22,6 y 25 o más) y la Queratometría media (menor a 42 y mayor a 46) según Kane y colegas; además se estableció el porcentaje de ojos que alcanzaron un error absoluto postoperatorio menor o igual a 0,25 D; entre 0,26 y 0,50 D y mayor que 0,5 D.
Se utilizó el programa SPSS 22 para el análisis estadístico, se consideró la mediana de los DRA para los cálculos debido a que la media de los datos no seguía distribución normal. El test de Freidman para la comparación de las medianas de DRA entre las diferentes fórmulas y grupos. El análisis post hoc usando el conover test con corrección del Bonferroni para comparaciones múltiples fue realizado.
Asuntos Éticos: El estudio se ajustó a los principios éticos de la investigación clínica: respeto, beneficio y justicia. Los datos clínicos y demográficos fueron mantenidos en forma confidencial. Todos los hallazgos fueron codificados y sólo los investigadores tuvieron acceso a los datos de los pacientes.
RESULTADOS
Fueron evaluados un total de 100 pacientes sometidos a cirugía de catarata con facoemulsificación e implante de lente intraocular que consultaron en un hospital universitario y en un hospital privado entre mayo de 2017 a mayo de 2018.
Del total de pacientes, 63 (63%) fueron del sexo femenino y 37 (37%) masculino. La edad promedio al momento de la evaluación oftalmológica fue de 66,87 (DE ± 9,11) años, con un rango 45 a 83 de años. 51 ojos fueron operados del lado derecho y 49 ojos del lado izquierdo.
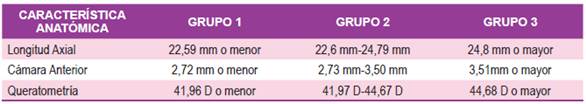
Con relación a Longitud Axial (LAX) encontramos que el promedio fue de 23,64 mm (DE ± 1,14 mm); el 10% de los ojos tenían LAX menor a 22,6 mm (ojos cortos) y el 11% LAX mayor que 24,7 mm (ojos largos); el 79% de los ojos se encontraban en el rango comprendido entre los valores mencionados (ojos normales).
La Queratometría Media (Km) fue de 43,56 D (DE ± 1,33 D) ; en 14% de los casos el poder corneal fue menor a 41,97 D (Queratometrías planas) y 18% estuvo por encima de 44,67 D (Queratometrias curvas); 68% con Km entre los valores mencionados (Queratometrícámarasas normales).
En cuanto a la Profundidad de la Cámara Anterior (pACD) el 16% presentaban cámara menor a 2,73 mm (cámaras poco profundas) y en 20% la pACD mayor a 3,51 mm (cámaras profundas); el 64% entre los valores citados.
Según las 3 características anatómicas descriptas previamente se dividió a los ojos en 3 grupos; según los valores se encontraban por debajo o por encima de la media. (Tabla 1).
Resultado global
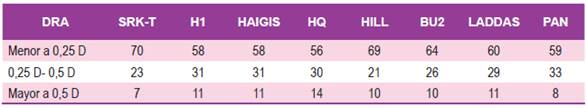
Al analizar y comparar la mediana del DRA en las diferentes fórmulas sin dividir a los ojos según sus características biométricas vemos que las diferencias no son estadísticamente significativas; obteniendo el mejor desempeño general la Fórmula PANACEA con un DRA de 0,18 D; seguida por SRK-T con 0,19 D; en tercer lugar, las Fórmulas HILL-RBF y Haigis con DRA de 0,2 D, (p=0.16)
Distribución de pacientes según DRA postoperatorio.
En la Tabla 2 se observa el desempeño de cada fórmula en relación al equivalente esférico residual en relación a lo predicho por la fórmula. Aún sin haber diferencias estadísticamente significativas se observa que la fórmula SRK-T tuvo una diferencia menor o igual a 0,50 D en el 93% de los pacientes; seguida de PANACEA con un 92% de pacientes con esa diferencia.
Desempeño de las fórmulas según Longitud Axial (LAX). Tabla 3
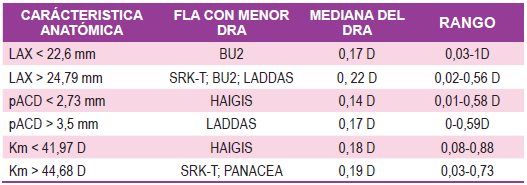
Al considerar solamente ojos cortos (LAX < 22.60 mm), se observó que aún sin ser las diferencias significativas el mejor desempeño fue logrado por la Fórmula Barrett Universal 2 con una mediana del DRA de 0,17 D (varió entre 0,03 y 1 D); seguida por PANACEA, Haigis y SRK-T todas con DRA de 0,19 D.
Se incluyeron en esta muestra 11 ojos considerados largos (LAX 25 mm o más); en este subgrupo el menor DRA se obtuvo utilizando las fórmulas SRK-T, Barrett y Ladas; con 0,23D de diferencia entre lo predicho y la refracción final.
Desempeño de las fórmulas según Profundidad de Cámara Anterior (pACD)
En pacientes con profundidad de cámara anterior menor a 2,73 mm tampoco hubo diferencias estadísticamente significativas en la mediana del DRA al comparar las diversas fórmulas, pero se observó que la fórmula Haigis tuvo el mejor desempeño con un DRA de 0,14 D (rango 0,01 a 0,58 D), seguida de Holladay 1 y HILL RBF con 0,16 D.
En pacientes con ACD mayor a 3,51 mm tampoco hubo diferencias estadísticamente significativas entre las fórmulas, pero el menor DRA se obtuvo con la Super Fórmula Ladas con una mediana de diferencia de 0,17 D (rango 0 a 0,59); seguida por las Fórmulas SRK-T y Holladay 1 ambas con 0,19 D.
Desempeño de las fórmulas según Queratometría Media (Kmedia)
En los pacientes con Km mayor que 45 D el mejor desempeño lo obtuvo la Fórmula SRK-T y PANACEA ambas con un DRA de 0,19 D (rango 0,06 a 0,37 para SRK-T y 0,02 a 0,73 para PANACEA).
En los ojos con Km menor a 42 D el mejor resultado fue para Haigis con DRA de 0,18 D (rango 0,08 a 0,88) seguida de HILL RBF y Ladas con 0,22 de DRA (rangos de 0,04 a 0,65 y 0,02 a 0,75) respectivamente. Las diferencias entre fórmulas no fueron estadísticamente significativas.
DISCUSION
En estudios realizados como el de Gokce y colaboradores, se vio que la fórmula de Hoffer Q condujo a mejores resultados refractivos en ojos con LA menores a 20,60 mm. seguidas de las fórmulas Holladay 1 y Haigis, en comparación con nuestro estudio, donde la formula con mejor desempeño en estos casos de ojos cortos fue Barrett universal II, seguidas de PANACEA, Haigis y SRK-T 5.
Al comparar las fórmulas según la ACD, en nuestro estudio se observó que para ACD menor a 2,73, la fórmula con mejor desempeño fue Haigis, seguida de Holladay 1 y Hill-RBF, y para ACD mayor a 3,5, la formula con mejor desempeño fue Super formula Ladas, seguida de SRK-T y Holladay 1.
Comparando con el trabajo de Cooke y colaboradores 7, donde para el grupo ACD de 3.0 mm o menos, la fórmula Barrett Universal II tuvo un mejor desempeño, seguido de Haigis, Hoffer Q y Olsen. En los ojos con ACD de 3.5 mm o más del grupo, la fórmula que mejor desempeño tuvo fue la de Barrett.
En el estudio que realizó Kane 6 y colaboradores para lecturas K inferiores a 42.00 D, se observaron mejores resultados usando las fórmulas Haigis, Hill-RBF, Hoffer-Q y Olsen-C ,sin embargo, en nuestro estudio en los ojos con Km menor a 42 D el mejor resultado fue para Haigis seguida de Hill - RBF y Ladas; y en los ojos con Km mayor que 45 D el mejor desempeño lo obtuvo la Fórmula Hill - RBF, seguida de SRK-T, en comparación a nuestro estudio, donde la fórmulas con mejor desempeño en estos ojos fueron Hill-RBF y PANACEA.
En ojos con características anatómicas consideradas “normales” puede elegirse cualquiera de las fórmulas de 3ra generación o en su defecto contrastar resultados con las fórmulas modernas; en ojos con rasgos anatómicos que queden por fuera de la distribución normal recomendamos personalizar la elección de las fórmulas en relación a los resultados de éste y otros trabajos publicados 6-7.
Una debilidad de nuestro estudio sería el escaso número de pacientes dentro de los grupos con características anatómicas que están por fuera de la normalidad; por lo que ampliando este universo estudiado se podrían encontrar diferencias entre las distintas fórmulas; escenario que en la práctica diaria sería de gran utilidad.
La relevancia del estudio radica en que su aplicación en la práctica diaria nos permitirá personalizar la selección del poder de LIO según cada caso en particular; esto nos ayudará a obtener un mejor resultado visual sin necesidad de corrección óptica adicional lo que redundará en mayor satisfacción del paciente; principal objetivo de nuestra profesión.
CONFLICTOS DE INTERÉS
Los autores no presentan conflictos de interés relacionados con la investigación; además declaran no haber recibido fuente de financiación externa para la realización de la misma.
DECLARACIÓN DE CONTRIBUCIÓN DE AUTORES
Carrón Alvarado Agustín: Autor principal. Cirujano. Realización de estudios biométricos. Relevamiento de datos. Revisión y edición final.
Araujo Cappello Diego: Relevamiento de datos. Revisión bibliográfica y Redacción del marco teórico.
Medve Baudo Gabriel: Relevamiento de datos; Confección de planilla electrónica, Redacción de resultados.
Torres Bordón Juan Sebastián: Relevamiento de datos; Confección de planilla electrónica. Redacción de resultados.
Arrúa Caballero Martín: Revisión y asesoramiento sobre los aspectos metodológicos y estadísticos; redacción y revisión de Discusión y Conclusión.