ARTICULO ORIGINAL
Alteraciones en el pie de pacientes portadores de diabetes en el Hospital de Clínicas 2017
Foot alterations in patients with diabetic foot at the Hospital de Clínicas 2017
Ana María Krawiec Krawczuc1
Lelis Noelia Morales Clemotte1
María Beatriz Capara1
Adriana Edith Vallovera1
Tanya Eunice Monsalve Deggeller1
1Carrera de Kinesiología y Fisioterapia. Facultad de Ciencias Médicas, Universidad Nacional de Asunción. San Lorenzo, Paraguay.
RESUMEN
La calidad de vida de los pacientes con diabetes se ve limitada por las complicaciones crónicas como la aparición de úlceras en los pies. El objetivo del estudio es: identificar a los pacientes con pie diabético, clasificar el nivel de gravedad del pie diabético y describir las alteraciones encontradas. Estudio descriptivo transversal, donde se evaluaron a 22 pacientes con diabetes que presenten pie diabético y riesgo de pie diabético. Resultados: Utilizando la clasificación de las ulceras y lesiones pre ulcerativas del síndrome del pie diabético según Wagner, fueron identificados con riesgo de pie diabético el 50%. Entre las alteraciones propias de la evolución de pie diabético se encontró que el 88% presenta alteraciones ortopédicas y traumatológicas; alteraciones neuropáticas y dérmicas el 73% de las evaluaciones y las alteraciones vasculares y dérmicas representan el 60%. Conclusión: Se identificó que la mitad de los pacientes diabéticos estudiados presentan pie diabético, el 41% de estos pacientes se encuentran en el primer estadio según la clasificación de Wagner, amerita un seguimiento continuo para que no evolucione a estadios más severos, 20 de los 22 pacientes presentaron alteraciones traumato ortopédicas en los pies, seguidamente alteraciones neuropáticas, vasculares y dérmicas.
Palabras Clave: Diabetes; pie diabético; evaluación kinésica del pie diabético; alteraciones del pie diabético.
ABSTRACT
The quality of life of patients with diabetes is limited by chronic complications such as the appearance of ulcers on the feet. The objective of the study is to: Identify patients with diabetic foot, classify the severity level of the diabetic foot and describe the alterations found. Transversal descriptive study, in which 22 patients with diabetes were evaluated who presented diabetic foot and risk of diabetic foot. Results: Using the classification of ulcers and pre ulcerative lesions of diabetic foot syndrome according to Wagner, 50% were identified as having a diabetic foot risk. Among the alterations typical of the evolution of diabetic foot it was found that 88% presents orthopedic and traumatological alterations; neuropathic and dermal alterations 73% of the evaluations and the vascular and dermal alterations represent 60%. Conclusion: It was identified that half of the diabetic patients studied present diabetic foot, 41% of these patients are in the first stage according to the Wagner classification, it warrants a continuous follow-up so that it does not evolve to more severe stages, 20 of the 22 patients presented traumato orthopedic alterations in the feet, followed by neuropathic, vascular and dermal alterations.
Keywords: Diabetes; diabetic foot; kinesthetic evaluation of the diabetic foot; alterations of the diabetic foot.
INTRODUCCION
La Diabetes Mellitus tipo II según la Organización Mundial de la Salud posee una prevalencia global del 9% en la población adulta de más de 18 años considerándose una de las principales causas de morbilidad. En Paraguay, 340 mil personas padecen diabetes, la prevalencia de diabetes es de 13,7%. El 90% de las personas que padecen esta enfermedad cuentan con diabetes tipo 2, el 10% con diabetes tipo 1, en este último la mayoría de los afectados son niños 25.
La calidad de vida de estos pacientes se ve limitada por las complicaciones crónicas como la aparición de úlceras en los pies de los diabéticos, siendo las secuelas de esta enfermedad, la neuropatía periférica, insuficiencia vascular, alteraciones ortopédicas que dificultan la postura y la marcha, además la predisposición a padecer de otras complicaciones dermatopodológicas 1,6,8.
Son alteraciones en la anatomía y funcionalidad del pie como consecuencia de cambios en las partes blandas con contracturas generadas por cambios tróficos musculares, capsulares y ligamentarios que conllevan a deformidades óseas que cambian la biomecánica del pie modificando la carga y sus puntos de apoyo plantar, generando zonas de alta presión predisponiendo a la formación de úlceras 2.
El síndrome del pie diabético, es una complicación severa que comprende infección, ulceración y destrucción de los tejidos profundos, asociados con la neuropatía diabética, enfermedad arterial periférica, daño articular y dérmica. La deformidad ósea y estructural del pie comprende irregularidades o anormalidades que producen variaciones de la estática con modificación de los puntos de apoyo por atrofia muscular o defecto del crecimiento 3,7.
El síndrome neuropático, con frecuencia se manifiesta antes que el angiopático. Las parestesias evolucionan desde la sensación de hormigueos a una molesta sensación de quemazón, la mayor gravedad radica en las zonas de anestesia. El síndrome angiopático, comienza con la presencia de claudicación intermitente, dolor e impotencia funcional de las extremidades inferiores durante la marcha y con el tiempo, en reposo y al aumentar la hipoxia tisular. Después del estadio inicial de amiotrofia de los músculos intrínsecos del pie, aparecerá osteopenia, afectación articular y pérdida de las líneas de fuerza y puntos de apoyo fisiológicos del pie, generándose continuos microtraumatismos que favorecerán la aparición de callosidades (antesala de la úlcera neuropatica).Las alteraciones dérmicas incluyen la ulceración, la infección y la gangrena 4,7,9.
Basándonos en lo mencionado, es evidente que la diabetes y la complicación del pie diabético son frecuentes en nuestro medio. El objetivo general del estudio es: Identificar a los pacientes con pie diabético. Los objetivos específicos: a) Caracterizar a la población según el sexo, edad, y diagnóstico, b) Clasificar el nivel de gravedad del pie diabético, c) Describir las alteraciones traumato-ortopédicas, vasculares, neuropatías y dérmicas encontradas.
La clasificación para las ulceras y lesiones pre ulcerativas del síndrome del pie diabético según Wagner son 5. Grado 0: no ulcera, pie en riesgo, presenta deformidades óseas y lesiones pre ulcerativas. Grado I: ulceras superficiales, no hay infección clínica, Grado IIA: se observa ulceras profundas que afecta ligamentos, tendones, articulaciones y/o huesos. Grado IIB: similar al anterior, más infección. Grado IIIA: absceso profundo más celulitis. Grado IIIB: presenta osteomielitis más celulitis. Grado IV: gangrena localizada y Grado V: presenta gangrena extensa de pie completo. El nivel de ausencia de pulso que refleja la gravedad de enfermedad arterial periférica y el grado de lesión (según escala de Wagner), correlacionó directamente con el riesgo de amputación. 5,13.
La relevancia del estudio considera que mediante el control de la diabetes y la kinefilaxia del pie diabético se puede mejorar la calidad de vida del paciente y evitar la ablación del miembro inferior 10,11.
MATERIALES Y METODOS
La selección de los pacientes se realizó mediante una actividad de extensión universitaria realizada en la Facultad de Ciencias Médicas Universidad Nacional de Asunción, ciudad de San Lorenzo, convocando a las personas con diabetes, que presenten pie diabético y riesgo de pie diabético, en fecha 2 de setiembre de 2017.
Diseño de estudio descriptivo, de corte transversal, con una muestra: 22 pacientes, los criterios de inclusión: paciente conocido diabético, criterios de exclusión: fichas con datos incompletos. Para la valoración de las alteraciones encontradas en el pie diabético se confecciono una ficha donde fueron registradas la presencia o ausencia de alteraciones vasculares, traumato ortopédicas, neuropaticas y dermatopodologicas.
Para la evaluación utilizó goniómetro, martillo de toma de reflejos osteotendinosos y de valoración de sensibilidad, además de una ficha previamente confeccionada. Todos los datos fueron procesados en Microsoft Excel. El informe de cada evaluación permitió graduar la gravedad del pie diabético según la clasificación de Wagner. Todos los rangos de referencia fueron utilizados teniendo en cuenta los parámetros semiológicos y de técnicas evaluativas y funcionales.
Aspectos Éticos: Se respetó la confidencialidad de los datos, manteniendo en anonimato los resultados individuales, se realizó el seguimiento de fisioterapia a aquellos pacientes con mayor riesgo encontrados en la evaluación.
RESULTADOS
Hemos estudiado a 22 personas conocidas diabéticas, que presentan pie diabético y riesgo de pie diabético. El sexo que predomino fuel el masculino 15, seguido de mujeres 7.
El promedio de edad: 61 años, el tipo de diabetes: 19 Tipo II, 3 Tipo I.
De los 22 pacientes evaluados, recibe tratamiento médico 17 personas, no recibe tratamiento médico 5 personas. La procedencia: 20 pacientes del Departamento Central, área metropolitana; dos son del interior del país, departamento de San Pedro. Tiempo del diagnóstico de la enfermedad: promedio 9,2 años.
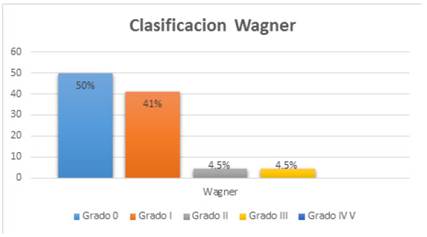
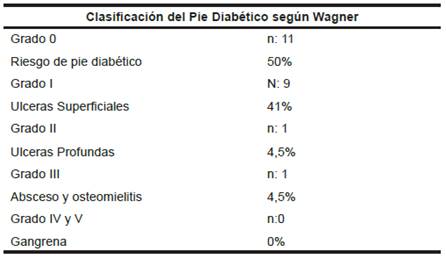
Utilizando la clasificación de las ulceras y lesiones pre ulcerativas del síndrome del pie diabético según Wagner, fueron identificados con riesgo de pie diabético 11 pacientes, representando el 50% de la muestra. (Ver Tabla 1 y Grafico 1)
Tabla 1 Clasificación de las ulceras y lesiones pre ulcerativas del síndrome del pie diabético
Entre las alteraciones propias de la evolución de pie diabético se encontró que el 88% presenta alteraciones ortopédicas y traumatológicas, como halluxvalgus, aumento del arco plantar, dedo en garra, amputación de dedos. Las alteraciones neuropaticas encontradas representan el 73% de las evaluaciones, como alteración en la sensibilidad. Entre las alteraciones vasculares se observaron edema, claudicación en la marcha, temperatura alterada, pulso disminuido; representando el 60%. Las alteraciones dérmicas como lesiones en la piel y/o micosis se observaron en el 73% de las personas evaluadas. (Ver Tabla 2-3 y grafico 2).
Tabla 2 Alteraciones de la evolución del pie diabético

Tabla 3 Detalle de las alteraciones de la evolución del pie diabético

DISCUSION
El estudio analiza las alteraciones en pacientes con pie diabético, la importancia radica en que esta enfermedad es frecuente en la población paraguaya, adicionalmente se recalca que estas alteraciones encontradas son factores de riesgo para la presentación de úlcera en el pie diabético y su posterior amputación si no es tratada a tiempo, esto implica un costo elevado para el sector sanitario; motivo suficiente para plantear tareas de prevención con una visión integral 12-22. El estudio demuestra que la mitad de las personas evaluadas presentan riesgo de pie diabético, por lo que debemos ocuparnos de la educación y prevención de las mismas.
Las bases teóricas estudiadas confirman los hallazgos observados en la evolución del pie diabético, las deformidades óseas, consecuencia de la neuropatía y distrofia muscular, las angiopatias periféricas ocasionando las ulceraciones, así como la predisposición a las lesiones dérmicas infecciosas como las micosis, requiriendo un abordaje integral con el equipo interdisciplinario desde la prevención 23-24
Se identificó que la mitad de los pacientes diabéticos estudiados presentan pie diabético, el 41% de estos pacientes se encuentran en el primer estadio según la clasificación de Wagner, por lo que amerita un seguimiento continuo para que no evolucione a estadios más severos. También, 20 de los 22 pacientes presentaron alteraciones traumato ortopédicas en los pies, seguidamente de alteraciones neuropáticas, vasculares y dérmicas.
Se recomienda continuar la investigación estudiando el resultado de la evaluación de la diabetes y su consecuencia el pie diabético, en aquellos pacientes que serán derivados para su seguimiento clínico y kinésico. Además promover la educación, la higiene y el control de la enfermedad con el equipo sanitario.
REFERENCIAS BIBLIOGRAFICAS
1. Organización Mundial de la Salud. OMS. Diabetes. Centro de Prensa. Nota descriptiva 312. Enero 2015. OMS Washington 2015. Disponible en: Disponible en: http://www.who.int/mediacentre/factsheets/fs312/es/
[ Links ]
2. Sánchez L. La cirugía profiláctica como prevención en el pie de riesgo. REDUCA (Enfermería, Fisioterapia y Podología) [Internet]. 2011 [Consultado 5 de Febrero de 2015]; 3 (1): 28-37. Disponible en: Disponible en: http://www.revistareduca.es/index.php/reduca-enfermeria/article/viewFile/279/297
[ Links ]
3. Sell J, Domínguez I. Guía práctica para el diagnóstico y tratamiento del síndrome del pie diabético. Rev. Cubana Endocrinol 2001; 12(3):188-197
[ Links ]
4. Uhl R, Rosenbaum A, DiPreta J, et al. Diabetes Mellitus: Musculoskeletal Manifestations and Perioperative Considerations for the Orthopaedic Surgeon. J Am AcadOrthopSurg [Internet]. March 2014; vol (3):183-192. Disponible en: http://www.jaaos.org/content/22/3/183.short
[ Links ]
5. Sell J, Domínguez I. Guía práctica para el diagnóstico y el tratamiento del síndrome del pie diabético. Rev Cubana Endocrinol. 2001;12(3):188-97
[ Links ]
6. Neyra L, Solis J, Castillo O, Garcia F. Pie diabético. Rev Soc Peru Med Interna. 2012;25(2):76-88
[ Links ]
7. Llanes J, Alvarez H, Toledo M, Fernández J, Torres O, Chirino N, Valdés X, et al. Manual para la prevención, diagnóstico y tratamiento del pie diabético. Revista Cubana de AngiologiayCirugia Vascular. 2009;10(1):42-96
[ Links ]
8. Cárdenas V., Pedraza C., Lerma R. Calidad de vida del paciente con diabetes mellitus tipo 2.Ciencia Uanl; 2005.(8): 351-357.
[ Links ]
9. Della B, Gabriela X. Pie diabético. Sociedad de Medicina Interna de Buenos Aires. 2004. [Internet]. Disponible en: http://www.smiba.org.ar/revista/vol_02/03_04.htm
[ Links ]
10. Sánchez L. La cirugía profiláctica como prevención en el pie de riesgo. REDUCA (Enfermería, Fisioterapia y Podología) [Internet]. 2011 [Consultado 5 de Febrero de 2015]; 3 (1): 28-37.
Disponible en: http://www.revistareduca.es/index.php/reduca-enfermeria/article/viewFile/279/297
[ Links ]
11. Asociacion Latinoamericana de DiabetesRevista de la Asociacion Latinoamericana de Diabetes ALAD. Guías de Diagnostico, Control y Tratamiento de Diabetes mellitus tipo 2. Edición 2013. Disponible en: http://issuu.com/alad-diabetes/docs/guias_alad_2013
[ Links ]
12. Rincón Y, Gil J, Pacheco J, et al. Evaluación y tratamiento del pie diabético. Rev. Venez. Endocrinol. Metab. vol.10 no.3 Mérida oct. 2012. Disponible en: http://www.scielo.org.ve/scielo.php?pid=S1690-31102012000300008&script=sci_arttext
[ Links ]
13. Domínguez G. Factores de riesgo de amputación en el pie diabeticRevSocPeruMed Interna. 2010;23(4):145-149
[ Links ]
14. Tébar F, Escobar F. La diabetes mellitus en la práctica clí nica [Internet]. Madrid: Ed. Médica Panamericana; 2014]; Disponible en: https://b13ooks.google.com.ec/books?i d=m8dcQYBF3UQC&pg=PA369&dq=alteraciones+biome canicas+del+pie+diabetico&hl=es&sa=X&ei
[ Links ]
15. Vega S. Alteraciones biomecánicas en los pies de pacientes con diabetes en el Centro de Salud Nº 4 Chimbacalle de la ciudad de Quito durante el período 2012-2013. [Tesis] Quito: Pontificia Universidad Católica del Ecuador; 2013. 104 p. http://repositorio.puce.edu.ec/handle/22000/5977
[ Links ]
16. Pinilla A, Sánchez A, Mejía A, Barrero M. Actividades de prevención del pie diabeticoen pacientes con consulta externa de primer nivel. Rev. Salud Pública. 2011. 13(2):262-273.
[ Links ]
17. Uhl R, Rosenbaum A, DiPreta J, et al. Diabetes Mellitus: Musculoskeletal Manifestations and Perioperative Considerations for the Orthopaedic Surgeon. J Am AcadOrthopSurg [Internet]. March 2014; vol (3):183-192. Disponible en: http://www.jaaos.org/content/22/3/183.short
[ Links ]
18. Escobar F, Herrera JL. Actualizaciones clínicas y terapéuticas en la lesión nervosa del diabético. Barcelona: Ed. Masson; 2000. p. 47-89, 109-21.
[ Links ]
19. Silvestre A, Gomar F. Cirugía ortopédica del pie diabético. [Internet]. Madrid: Jarpyo; 2011. Disponible en: http://www.sld.cu/galerias/pdf/sitios/rehabilitacion/capitulo_12.pdf
[ Links ]
20. Estévez A, García Y, Licea M, et al. Identificación de las deformidades podálicas en personas con diabetes mellitus, una estrategia para prevenir amputaciones. Rev Cubana Endocrinol [revista en Internet]. 2013; 24(3): 297-313. Disponible en: http://scieloprueba.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532013000300006&lng=es
[ Links ]
21. Marrero L, Fleites L, Martínez M, et al. Primitivo Planes. Triple artrodesis en el tratamiento de las deformidades podálicas en la edad pediátrica. Rev Cubana OrtopTraumatol [revista en Internet]. 2011; 25(1): 1-23. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-215X2011000100001&lng=es
[ Links ]
22. González H, Perdomo E, Quintana M, Mosquera A. Estratificación de riesgo en pie diabético. Gerokomos. 2010;21(4):172-182
[ Links ]
23. Reparaz A, Sánchez P. El pie diabético. AnMed. Interna. 2004;21(9):417-419
[ Links ]
24. Chaparro A, Rodríguez E. Amputación de miembro inferior en pacientes diabéticos del Hospital de Clínicas de Asunción - Paraguay. Una estimación de costos directos. AnFac. Cienc. Med. 2011;44(2):23-34
[ Links ]
25. Ministerio de Salud Pública y Bienestar Social. En Paraguay, 340 mil personas padecen diabetes.2016 https://www.mspbs.gov.py/portal/8335/prevalencia-de-diabeticos-llega-al-137.html
[ Links ]