INTRODUCCION
Las infecciones intrahospitalarias (IIH) constituyen un gran problema de salud pública, por su alta frecuencia, por sus consecuencias que se traducen en términos de morbi-mortalidad, aumento de costos y prolongación de la estancia hospitalaria. Se define como ITU-IH (infección del tracto urinario intrahospitalaria o nosocomial) a toda infección urinaria no presente en el momento del ingreso al hospital y que se desarrolla después de 48 horas del ingreso del paciente al hospital 1.
Varios estudios han demostrado que la variabilidad geográfica de los patógenos involucrados en el caso de las infecciones urinarias entre la población de pacientes hospitalizados y ambulatorios está limitada por la predominancia de especies Gram negativas en diversas regiones 2.
Las betalactamasas de espectro extendido (BLEE) están constituidas por un grupo de enzimas heterogéneas, codificadas en plásmidos, que se caracterizan por tener capacidad hidrolítica frente a los antibióticos betalactámicos del grupo oximino. Confieren así, resistencia frente a penicilinas, cefalosporinas de primera, segunda y tercera generación y aztreonam. Son refrenadas in vitro por los inhibidores de betalactamasas, como el ácido clavulánico o el tazobactam. Con frecuencia se encuentran en enterobacterias, fundamentalmente Klebsiella sp. y Escherichia coli. Las cepas BLEE se están asociando cada vez más a resistencia a otros antimicrobianos no relacionados con los grupos antes mencionados (como las quinolonas), llevando a retos terapéuticos importantes 3,4.
La clasificación funcional de las betalactamasas fue propuesta por Bush en 1989 basándose en la afinidad de las enzimas por diferentes sustratos y su sensibilidad a la acción inhibidora por el ácido clavulánico. Esta clasificación fue revisada en 1995 por Bush et al y actualizada de nuevo en 2010. Describe 4 grupos principales y numerosos subgrupos. Por su interés e implicaciones clínicas cabe destacar las siguientes betalactamasas 5.
a) Betalactamasas de espectro extendido (grupos 2be, 2ber y 2de de la clasificación de Bush y Jacoby): enzimas tipo TEM, SHV, CTX-M y OXA.
b) Betalactamasas resistentes a los inhibidores (grupo 2br): enzimas tipo TEM y SHV.
c) Betalactamasas tipo AmpC (grupo 1): enzimas tipo LAT, MIR, CMY y FOX.
d) Carbapenemasas (grupos 2f, 2df y 3): enzimas tipo VIM, IMP, IMI, KPC, NDM y OXA.
La mayoría pertenecen a la clase molecular A de Ambler. Entre ellas se encuentran TEM y SHV, derivadas de betalactamasas con menor espectro de hidrólisis, la familia CTX-M, procedente de betalactamasas cromosómicas del género Kluyvera y otras menos prevalentes como PER, VEB, BES, GES, TLA y SFO, incluidas todas ellas en el grupo funcional 2be de Bush y Jacoby. También pertenecen a la clase A, subgrupo 2ber, las betalactamasas complex mutant TEM (CMT).
Algunas enzimas de la familia OXA (clase D de Ambler y grupo funcional 2de) también son betalactamasas de espectro extendido. Desde su descripción inicial se han identificado más de 300 BLEE diferentes, la mayoría pertenecientes a las familias TEM, SHV y CTX-M 6.
Las BLEE predominantes en Europa fueron inicialmente las de tipo SHV, pero a partir del año 2000 el tipo CTX-M se ha convertido en el más prevalente en la mayor parte del mundo, especialmente en determinados países de Europa y América del Sur 7,8.
La emergencia de enterobacterias con resistencia a medicamentos de uso corriente en la comunidad, hacen necesaria acciones para lograr reducir la prescripción de antibióticos, en especial aquellas moléculas con amplio impacto en la ecología del organismo, dado su amplio espectro antibacteriano como sucede con los antibióticos betalactámicos y las quinolonas 9.
En América del Sur se han documentado durante muchos años altas tasas de resistencia a antibióticos. Factores socioeconómicos y otros deberían ser estudiados con mayor precisión para la cuantificación de dicha resistencia y el inicio de políticas para el manejo de la misma 10.
En nuestro país publicaron datos sobre enzimas producidas por bacterias que incrementan la resistencia de las bacterias a los antibióticos, tanto en hospitales privados 11, como en hospitales públicos 12. Otros autores han publicado sobre sus hallazgos extendiendo sus observaciones a otras ciudades del Departamento Central 13.
Los antibióticos han revolucionado la práctica de la medicina permitiendo avances en todo el espectro de la medicina, incluyendo un parto más seguro, procedimientos quirúrgicos, trasplante de órganos y regímenes quimioterapéuticos mielo-ablativos. Sin embargo, la resistencia antimicrobiana amenaza con incluso revertir parte de este progreso. En los Estados Unidos los organismos con resistencia antimicrobiana causan más de 2 millones de infecciones y se asocian con aproximadamente 23.000 muertos al año. Los costos que implican estos gérmenes son sustanciales, estimando en $ 20 mil millones el exceso de gasto médico cada año en los Estados Unidos 14.
La producción de betalactamasas de espectro extendido (BLEE), la resistencia a las fluoroquinolonas y así como la puesta en juego de otros mecanismos de resistencia complican el tratamiento de las infecciones, limitan el arsenal terapéutico, aumentan la morbilidad y también los costos derivados del uso de los antibióticos o de otros factores, como por ejemplo la hospitalización de los pacientes 9,15.
En líneas generales, nos proponemos con este trabajo presentar los datos preliminares de un estudio que pretende determinar la frecuencia de bacterias Gram negativas productoras de BLEE en infecciones del tracto urinario de pacientes internados en salas de Clínica Médica del Hospital de Clínicas de San Lorenzo, dependiente de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción.
Y específicamente, pretendemos describir las características demográficas de los pacientes que se encontraban internados en las salas de Clínica Médica del Hospital de Clínicas, con infección urinaria intra-hospitalaria y relacionar la presencia de bacterias Gram negativas productoras de BLEE, con los siguientes factores de riesgo: cateterización de la vía urinaria, uso previo de antibiótico, presencia de comorbilidades y días de internación de los pacientes estudiados.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional, analítico de corte transversal del tipo casos y controles; de los pacientes adultos de ambos sexos que permanecieron internados en las salas de Clínica Médica del Hospital de Clínicas, de la ciudad de San Lorenzo, desde enero del 2015 hasta agosto del 2017, con urocultivo positivo para bacterias Gram negativas y relacionarlo con factores de riesgo mencionados en el párrafo anterior.
Se clasifico a los pacientes como sigue:
Casos: pacientes adultos de ambos sexos que permanecieron internados en las salas de Clínica Médica del Hospital de Clínicas, de la ciudad de San Lorenzo, de enero del 2015 a febrero del 2016 con urocultivo positivo para bacterias Gram negativas productoras de betalactamasas de espectro extendido.
Controles: pacientes adultos de ambos sexos que permanecieron internados en las salas de Clínica Médica del Hospital de Clínicas, de la ciudad de San Lorenzo, de enero del 2015 a febrero del 2016 con urocultivo positivo para bacterias Gram negativas no productoras de betalactamasas de espectro extendido
Se incluyeron todos los urocultivos procesados en el Laboratorio Central del Hospital de Clínicas en los que se aislaban bacterias Gram negativas con recuento de UFC por ml ≥ 105 según criterios de Kass 16 de los pacientes que permanecieron internados en las salas de Clínica Médica durante un tiempo mínimo de 48 horas.
Se excluyeron los cultivos polimicrobianos o que no contaban con antibiograma, las fichas clínicas con datos incompletos y las fichas de los pacientes que ingresaban a sala con el diagnóstico de ITU.
Las orinas fueron cultivadas en Agar Sangre (Liofilchem, Italia) y Agar Eosina Azul de Metileno (Liofilchem, Italia) incubadas en aerobiosis a 35 ± 2 °C por 24-48 horas, cuyos detalles ya fueron mencionados en una reciente publicación. Se siguió el protocolo de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica 200217. La identificación y sensibilidad antimicrobiana y la presencia de BLEE fueron realizadas por el sistema automatizado VITEK® 2C (Biomerieux, Francia). Para el estudio de la sensibilidad in vitro se determinaron las concentraciones inhibitorias mínimas (CIM) de acuerdo con las recomendaciones del Clinical and Laboratory Standards Institute (CLSI). La presencia de BLEE fue confirmada por el Advanced Expert System™ (AES) del aparato automatizado 17,18.
Se analizaron las siguientes variables Independientes que enumeramos a continuación.
Uso de antibióticos en los 3 meses previos a la internación o durante la misma; haciendo la salvedad que el uso debe ser previo al diagnóstico de la ITU.
Presencia de cateterismo urinario durante cualquier periodo de tiempo instalado durante la internación.
Días de internación hospitalaria.
Presencia de comorbilidades en lo que se incluyen: enfermedades crónicas; definidas como enfermedad renal crónica (independiente de su estadio), diabetes mellitus, cirrosis hepática, neoplasia activa en los últimos 5 años, enfermedad cardiovascular, enfermedad neurológica que produzca algún grado de limitación para el desarrollo de las actividades e inmunocompromiso, causado por colagenopatías, otras enfermedades o fármacos.
La variable dependiente fue la presencia de BLEE en las bacterias gram negativas aisladas. Otras variables de interés: edad y el sexo.
El análisis estadístico de los datos fue realizado con el programa estadístico Epi - Info ® (versión 7.2.0.1), Epi dat 3.1® y Microsoft Excel 2003®. Las frecuencias fueron expresadas como porcentajes y los datos cuantitativos como media, mediana y moda. Las variables cualitativas fueron analizadas mediante el Test de Chi cuadrado, la magnitud de la relación entre los factores considerados como relacionados fue medida con odds ratio (OR). El análisis de variables cualitativas con cuantitativas fue realizado mediante el Test de ANOVA. Se consideraron significativas las variables con p< 0,05. Se espera que el de riesgo más frecuente sea el uso previo de antibióticos, que se encuentra en el 60,5% de los casos y el 24% de los controles, con p< 0,0001. Para un IC 95%, razón 1 se estima que la cantidad de casos es 34 y de controles 34. Con respecto a la utilización de cateterismo urinario; se encuentra en el 64,9% de los casos y el 26,1% de los controles, con p< 0,0001 3. Para un IC 95%, razón 1 se estima que la cantidad de casos es 30 y de controles 30.
ASPECTOS BIOÉTICOS
Los urocultivos de los pacientes fueron solicitados en el contexto de los cuidados clínicos de los mismos, no como parte de un protocolo de investigación. Los datos que fueron colectados y ahora son publicamos son de carácter retrospectivo. La confidencialidad de los datos de los pacientes y la no difusión de la identidad de los mismos es estrictamente respetada.
RESULTADOS
Fueron estudiados 71 pacientes de los cuales fueron seleccionados 68 que presentaron ITU-IH, con urocultivos positivos para bacterias gram negativas, divididos en 34 casos y 34 controles.
En la Tabla 1 se muestra que el microorganismo más frecuentemente aislado en los urocultivos de los pacientes que desarrollaron una ITU-IH fue la Escherichia coli en el 49% de los casos, seguido por la Klebsiella Pneumoniae (incluida la Klebiella pneumoniae productora de cabapenemasa en 3 casos) en el 32% de los pacientes.
Tabla 1. Microorganismos aislados en urocultivos. Hospital de Clínicas - San Lorenzo. 2015 - 2017 (n= 68)

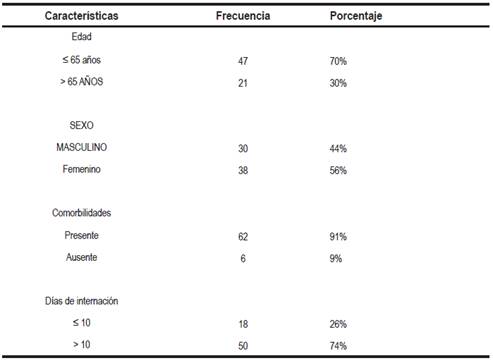
La media aritmética de las edades fue 49,7 años (DE ±16,79), mediana de 57 años y moda de 64 años. Las ITU se presentaron en 56% de las mujeres, y el 91% de los pacientes estudiados presentaba alguna comorbilidad. La media aritmética de los días de internación fue de 13,41 (DE ± 16,25), mediana de 19 y moda de 14.
Las características de la muestra estudiada se presentan en la Tabla 2.
En cuanto a los factores de riesgo asociados a ITU-IH producidas por bacterias gram negativas productoras de BLEE, el uso previo de antibiótico (ATB) fue el factor con mayor asociación con OR 2,5 (IC 95% 2,5 - 21,8) p 0,001, ver Tabla 3. Con respecto a los días de internación, analizados mediante el Test de ANOVA, se obtuvo una p 0,07.
DISCUSION
Las ITU representan una de las causas más comunes de infecciones bacterianas. Se ha estimado que los síntomas de las ITU motivan hasta 7 millones de visitas a clínicas ambulatorias, 1 millón de visitas a los servicios de urgencias y 100.000 hospitalizaciones anualmente.
Las ITU implican actualmente la mayor causa de infección intrahospitalaria, representando hasta el 35% de la infecciones nosocomiales, y son la segunda causa de bacteriemia en pacientes hospitalizados 15.
Ya habíamos referido las Enterobacterias productoras de BLEE en una publicación anterior, pero dentro de un contexto general, sin aportar mayores detalles sobre este hecho 18.
Para el diagnóstico de infecciones urinarias en pacientes hospitalizados es importante tener un urocultivo para el diagnóstico y el tratamiento, no así cuando vemos pacientes que adquieren esta infección con gérmenes de la comunidad y presentan un cuadro de cistitis aguda, que podemos diagnosticar en base a la clínica y tratarla de acuerdo a los datos que conocemos en cuanto a sensibilidad de las enterobacterias de la comunidad en la que desempeñamos 19.
Los factores de riesgo asociados a la adquisición de infecciones por cepas productoras de BLEE, son múltiples y difieren según los estudios. Un estudio de una cohorte prospectiva observacional 249 pacientes fueron analizados y el 14% de los mismos presentaron un microorganismo productor de BLEE. Se asociaron independientemente a la producción de BLEE una historia de reciente hospitalización o institucionalización, infección urinaria previa por bacterias productores de BLEE, uso reciente de antibióticos y cáncer metastásico 20.
Los factores de riesgo cambian cuando hablamos de infecciones adquiridas en la comunidad: Rodríguez-Baño et al., identifica como tales el tratamiento antibiótico previo, la hospitalización reciente, cirugía y género masculino 21.
En nuestra casuística se pudo observar que entre los factores de riesgo evaluados en los pacientes que desarrollaron cuadros de ITU-IH, el uso previo de antibióticos fue encontrado con mayor asociación; este hallazgo se podría fundamentar en el uso empírico de antibióticos (como las cefalosporinas de tercera generación) en los pacientes con cuadros sépticos que revisten gravedad y que, por tanto, podría favorecer la aparición de cepas resistentes. Al igual que lo mencionado en numerosos estudios, Escherichia coli fue el uropatógeno aislado con mayor frecuencia, representando el 49% de las bacterias Gram negativas en los pacientes con cuadros de ITU-IH.
En el Hospital Nacional de Itauguá, sobre 63 pacientes estudiados en el Servicio de Clínica Médica, se publicó recientemente que el principal factor de riesgo para adquirir una enterobacteria productora de carbapenemasas fue la cohabitación con un paciente colonizado por el mismo germen 22. Otros investigadores le otorgan un importante peso al uso previo de antibióticos en el año previo que precede a la admisión al hospital, el tiempo de permanencia del catéter vesisal y el lavado vesical 23.
Otro autor menciona entre los factores de riesgo para la infección por Escherichia coli productor de BLEE a la mayor duración de la hospitalización, a la sonda urinaria y al uso reciente de quinolonas y cefalosporinas 24.
En nuestra casuística no se encontró una relación estadísticamente significativa entre a presencia de comorbilidades y el hallazgo de uropatógenos productores de BLEE, dicho factor se presentaba en el 2,3 de los pacientes con ITU-IH producida por dichos gérmenes (p 0,33).
Similares hallazgos se obtuvieron con respecto al cateterismo urinario y la presencia de BLEE, se pudo demostrar que la presencia de dicho factor se encontraba 1,59 veces más en los pacientes que desarrollaban ITU-IH a este tipo de gérmenes; lo que llevaría a replantear las indicaciones y métodos de instalación de catéteres en la vía urinaria a fin de evitar procedimientos innecesarios con el riesgo que esto conlleva.
Sin embargo, resulta de utilidad conocer los factores de riesgo asociados a la producción de cepas resistentes, ya que la disminución de los mismos podría disminuir los costos implicados en internaciones prolongadas y, sobre todo, la morbimortalidad que conllevan las infecciones ocasionadas por estos tipos de gérmenes.
Mencionamos que la bacteriemia con las enterobactérias productoras de BLEE, según algunos autores, presentan una mortalidad más elevada con respecto a los pacientes que no presentan BLEE 25.
Y finalmente, debemos tener presente que los gérmenes multi-resistentes son llevados a la comunidad por los pacientes que estuvieron hospitalizados, y al tener su alta, se convierten en portadores de estos gérmenes a la comunidad 26. Aunque algunos investigadores señalan la necesidad de estudios internacionales, de ITI-IH para generar mayores informaciones y determinar acciones más eficaces 27.
Las limitaciones del presente estudio residen probablemente en el tamaño de la muestra y que la misma representa solo a los pacientes internados en las Cátedras de Clínica Médica en los 3 últimos años, lo que no permitiría hacer inferencias sobre el resto de los servicios del Hospital. A pesar de lo mencionado, constituye un avance para replantear el tratamiento empírico con antibióticos en los pacientes que ingresan a los centros hospitalarios a fin de disminuir la emergencia y/o diseminación de cepas resistentes. Al encontrarse factores de riesgo variados, vuelve sin embargo interesantes los estudios aún con un pequeño número de pacientes estudiados como el que presentamos en el presente estudio preliminar.
Pero creemos necesario aumentar el número de pacientes para dar mayor fuerza estadística a los futuros trabajos sobre enterobacterias, en particular las productoras de BLEE, para obtener conclusiones valiosas, aplicables a los pacientes en nuestro hospital. Y también debería tratarse de obtener datos de la mayor cantidad de hospitales del país, para tener una visión país del problema.
CONCLUSIÓN
La bacteria Gram negativa implicada con mayor frecuencia en las ITU-IH fue la Escherichia coli.
El mayor porcentaje de los pacientes que presento una ITU-IH durante su internación pertenecía al sexo femenino, presentaba algún tipo de comorbilidad; y permaneció hospitalizado por más de 10 días.
En cuanto a los factores de riesgo asociados a ITU-IH producidas por bacterias Gram negativas productoras de BLEE, el uso previo de antibiótico fue el factor encontrado con mayor asociación.
Conflictos de interés.
Los autores declaran no tener conflictos de interés.