INTRODUCCION
El hígado graso no alcohólico (HGNA) o NAFLD en inglés es una complicación asociada a la obesidad, debido a la acumulación excesiva de grasa en el hígado. El aumento en el consumo de azucares simples, ácidos grasos saturados, colesterol y sodio predisponen a la acumulación anormal de lípidos en el hígado y al daño hepático. El sedentarismo incrementa la lipogénesis y la masa grasa corporal, además de que disminuye la sensibilidad de la insulina en hígado y en el sistema musculoesquelético 1.
La obesidad representa el trastorno metabólico más frecuente para el desarrollo de HGNA y la probabilidad de padecerla aumenta con el grado de obesidad. Datos epidemiológicos asocian la obesidad troncular con una mayor predisposición para el desarrollo de diabetes y Enfermedad Hepática Grasa No Alcohólica (EHGNA).
Los pacientes con síndrome metabólico e hígado graso no alcohólico tienen mayor IMC, niveles elevados de triglicéridos, aumento de la circunferencia de cintura y menor concentración de las lipoproteínas de alta densidad (HDL) 2.
El hígado tiene una capacidad limitada para la acumulación de triacilgliceroles (TAGs), el depósito de lípidos en condiciones de sobrealimentación determina altos niveles de ácidos grasos saturados los que se asocian a disfunción y muerte celular. El exceso de ácidos grasos saturados condiciona altas tasas de β-oxidación y formación de especies reactivas del oxígeno lo que está de acuerdo con los cambios en los parámetros relacionados con estrés oxidativo observados en el hígado de pacientes obesos con esteatosis. El estrés oxidativo asociado a obesidad tendría un papel causal en el desarrollo de la insulinorresistencia, condición en la cual la captación de glucosa por el músculo y tejido adiposo y la inhibición de la producción de glucosa por el hígado no responden adecuadamente a la insulina 3.
La obesidad no sólo desempeña un papel relevante en las fases iniciales del HGNA, sino que también contribuye a la progresión del daño hepático. Diferentes estudios clínicos han demostrado que la obesidad es un factor de riesgo independiente de carcinoma hepatocelular en pacientes con cirrosis hepática. Todo ello indica que la obesidad aumenta el riesgo de progresión del HGNA hacia formas más evolucionadas de enfermedad hepática como la cirrosis y el carcinoma hepatocelular 4.
Los pacientes con hígado graso no alcohólico presentan un incremento en la mortalidad por enfermedad coronaria aterosclerótica. La enfermedad coronaria es la segunda causa más frecuente de muerte en las personas con hígado graso no alcohólico debido a una mayor presencia de placas coronarias, mayor insulinorresistencia y mayores niveles de triglicéridos 5.
El objetivo general del presente trabajo fue determinar la frecuencia de hígado graso no alcohólico diagnosticado por ecografía abdominal en pacientes que asisten a la Unidad del Manejo Integral del Paciente Obeso del Hospital de Clínicas, FCM-UNA. Además, se describió los datos sociodemográficos (edad y sexo) de los pacientes, así también se determinó el grado y tipo de obesidad de los pacientes obesos según mediciones antropométricas y se caracterizó los valores de enzimas hepáticas, perfil lipídico y presión arterial de los pacientes con diagnóstico del HGNA por ecografía abdominal.
Este trabajo intenta exponer la problemática de salud que genera la obesidad y por ende el desarrollo de hígado graso no alcohólico. La frecuencia de esta patología en pacientes obesos es elevada, demostrada en varios estudios realizados en el exterior, haciendo referencia al elevado consumo de alimentos muy calóricos y al sedentarismo, además se resalta en dichos estudios que el cambio de estilo de vida y el descenso de peso, favorece a la mejoría o remisión de la enfermedad 6.
El HGNA tiene complicaciones como la esteatohepatitis no alcohólica (EHNA), cirrosis y el hepatocarcinoma que pueden presentarse. La EHNA se presenta en el 30% de estos casos, de los cuales un 20% a 25% evoluciona a hepatocarcinoma. El HGNA es una de las causas más frecuentes de alteraciones en las pruebas de función hepática en pacientes asintomáticos.
En su fase inicial, se caracteriza por malestar abdominal, fatiga, elevación de alanino aminotransferasa (ALT), gamaglutamil transpeptidasa (GGT), hepatomegalia, e hiperecogenicidad hepática en el ultrasonido. No es una enfermedad benigna, ya que el 32% de los enfermos progresan a fibrosis, el 20% a cirrosis y el riesgo de muerte relacionada a disfunción hepática es del 12% a 10 años 7, por ello la importancia de este trabajo de investigación.
MATERIALES Y METODOS
El estudio tuvo un diseño observacional descriptivo retrospectivo, la población diana estuvo conformada por pacientes con obesidad con diagnóstico de hígado graso no alcohólico por ecografía abdominal cuya población accesible fueron los pacientes con diagnóstico de hígado graso no alcohólico por ecografía abdominal que asisten a la Unidad del Manejo Integral del Paciente Obeso del Hospital de Clínicas, FCM-UNA desde junio del 2014 a junio del 2016. Los criterios de selección fueron; como criterio de inclusión pacientes adultos con obesidad de ambos sexos con diagnóstico de hígado graso no alcohólico por ecografía abdominal y como criterio de exclusión pacientes que consumen cantidades superiores de 30g/día de alcohol en hombres y de 20g/día en mujeres; pacientes que consumen glucocorticoides a dosis alta, estrógenos sintéticos, tamoxifeno, amioradona y otros; pacientes con hepatopatía vírica o con enfermedades neoplásicas; enfermedad de Wilson; síndrome de HELLP; Hígado graso agudo del embarazo, pacientes sin datos de laboratorio y pacientes diabéticos.
Para la muestra se incluyeron a todos los pacientes de la Unidad del Manejo Integral del Paciente Obeso del Hospital de Clínicas, FCM - UNA que cumplieron con los criterios de selección quedando con 188 pacientes para el estudio de acuerdo al tamaño muestral hallado; el muestreo fue de tipo no probabilístico de casos consecutivos.
Las variables del estudio fueron agrupados según datos: sociodemográficos, antropométricos, bioquímicos y presión arterial. Los datos sociodemográficos incluyeron la edad medida en años, sexo clasificado en masculino y femenino. En los datos antropométricos; peso medido en kilogramos (kg), talla medida en metros (m), índice de masa corporal (IMC) medida en kilogramos por metro cuadrado (kg/m2), Criterios de Grado de obesidad según la OMS. Grado de obesidad según criterios establecidos por la Sociedad Española para Estudio de la Obesidad (SEEDO), circunferencia de cintura medida en centímetros (cm) parámetros según ATPIII. En cuanto a parámetros bioquímicos, se tuvieron en cuenta el perfil hepático que incluyo transaminasa glutámico oxalacética (GOT), transaminasa glutámio pirúvica (GPT), fosfatasa alcalina (FA), bilirrubina total (BT), bilirrubina directa (BD) y bilirrubina indirecta (BI), teniendo en cuenta los parámetros de la enciclopedia médica ADAM del 2013.
En el perfil lipídico colesterol total (CT), lipoproteína de alta densidad (HDL), lipoproteína de baja densidad (LDL) y triglicéridos (TG). Los parámetros utilizados fueron de acuerdo a los criterios de ATP III, además se tuvo en cuenta la presión arterial de los pacientes teniendo como referencia las Clasificaciones de la presión arterial de la Sociedad Europea de Hipertensión (SEH) - Sociedad Europea de Cardiología (SEC) y Joint National Committee -7 (JNC-7). El diagnóstico de hígado graso no alcohólico se visualizó a través de la ecografía abdominal que consta en ficha médica. Como parte del protocolo de la Unidad del Manejo Integral del Paciente Obeso (UMIPO), todos los pacientes deben realizarse la ecografía abdominal.
Se utilizó como instrumentos de medición; en primer lugar las fichas médicas de los pacientes. Para la obtención de los datos antropométricos, las enfermeras educadoras utilizaron balanzas calibradas con una capacidad máxima de 200 kilogramos (kg) y una precisión de 100 gramos (g) con tallimétro incorporado para medir altura, de altura máxima de 2 metros (m), una cinta métrica inextensible para medir circunferencia de cintura medida en centímetros (cm).
Los datos fueron digitalizados y analizados por medio del programa Excel® versión 2013, también analizados por Epi InfoTM7, los datos fueron presentados según la naturaleza de las variables, las cualitativas en porcentaje (%) y frecuencia absoluta y las cuantitativas se presentaron en promedio y desviación estándar. Las variables fueron comparadas a través del test de student.
Asuntos éticos: Este estudio de carácter retrospectivo limitó el riesgo a los pacientes, debido a que solo implicó la revisión de fichas. Los pacientes de la UMIPO llegan por iniciativa propia o por indicación médica con el fin de tratar la obesidad y sus comorbilidades dentro de un equipo multidisciplinario, con este trabajo de investigación se beneficiaría a toda la población y apoyara a la realización de posteriores trabajos que ayuden a generar mayores estrategias de salud sobre el hígado graso no alcohólico, este estudio observacional descriptivo retrospectivo no acarreó gastos adicionales a los pacientes.
Antes de la recolección de datos se presentó a los coordinadores generales de la Unidad del Manejo Integral del Paciente Obeso del Hospital de Clínicas, FCM-UNA, una nota con el fin de obtener el permiso correspondiente para la revisión de fichas.
Los datos obtenidos a través de las fichas médicas de los pacientes fueron tratados de manera confidencial, utilizada sólo con fines científicos.
RESULTADOS
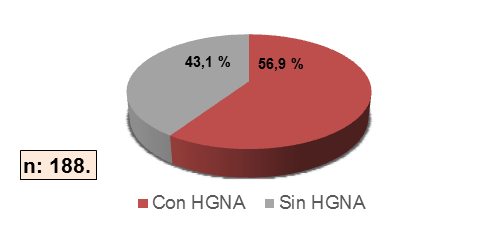
El 56,9% (n=107) mostró diagnóstico del HGNA por ecografía abdominal (Figura 1).
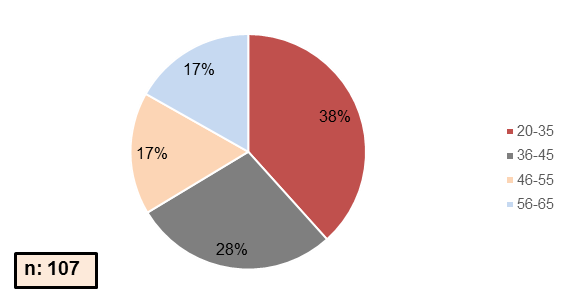
Se evaluaron 188 pacientes, 146 mujeres y 42 hombres, la edad media en los pacientes con HGNA fue de 41,3 ± 11,4 cuyo rango de edad fue de 20 a 65 años (Figura 2).
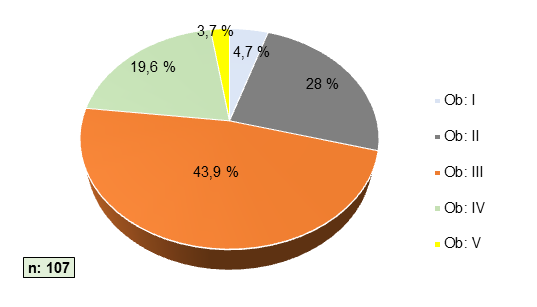
El 43,9% (n=47) de los pacientes con HGNA mostraron obesidad grado III (Figura 3).
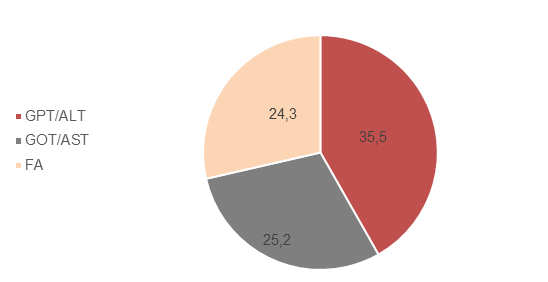
Se observaron en los datos de laboratorio elevación de las transaminasas GPT 35,5% (n=38) y el 25,2 % (n=27) en la GOT y 24,3% (n=26) FA (Figura 4),
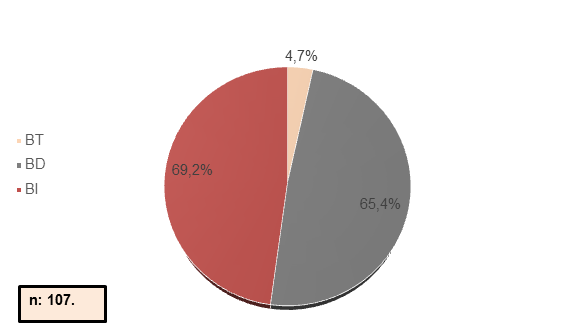
Se notó aumento en los valores de las bilirrubinas directa e indirecta, 65,4% (n=70) BD y 69,2% (n=74) BI (Figura 5).
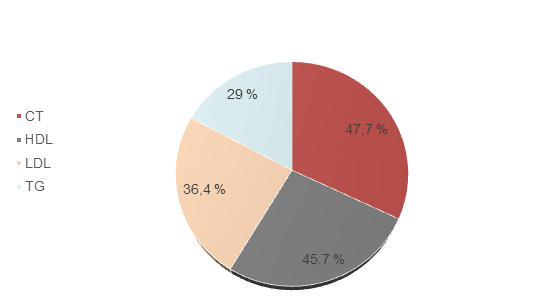
El perfil lipídico también estuvo alterado en estos pacientes con el 47,7% (n=51) CT, 49 % (n=45,7) HDL disminuido, 36,4 % (n=39) LDL elevado y 29 % (n=31) con triglicéridos elevados, teniendo en cuenta los valores establecidos por ATPIII (Figura 6).
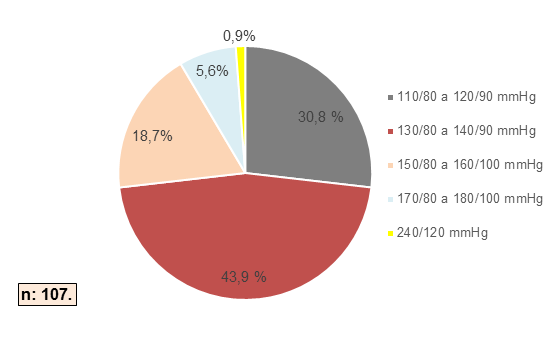
Se halló que 69,1% (n=74) de los pacientes con HGNA tienen hipertensión arterial (Figura 7).
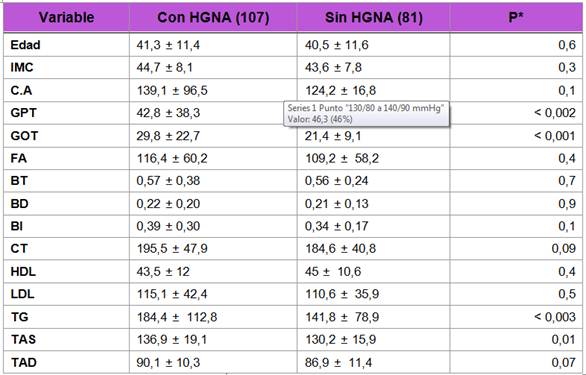
Al realizar la comparación de las variables mencionadas entre los pacientes con y sin HGNA, arrojó que las transaminasas GPT y GOT estuvieron en niveles más altos en los pacientes con HGNA, así como los niveles de triglicéridos en la mayoría de los pacientes con HGNA en comparación a los pacientes sin HGNA (Tabla 1).
P*: Nivel de significancia. IMC: Índice de Masa Corporal, C.A: Circunferencia Abdominal, GPT: transaminasa glutámio pirúvica, GOT: transaminasa glutámico oxalacética, FA: Fosfatasa Alcalina, BT: Bilirrubina total, BD: Bilirrubina directa, BI: Bilirrubina indirecta, CT: colesterol total, HDL: Lipoproteína de alta densidad, LDL: Lipoproteína de baja densidad, TG: Triglicéridos, TAS: Tensión arterial sistólica, TAD: Tensión arterial diastólica.
DISCUSIÓN
El hígado graso no alcohólico es la manifestación del síndrome metabólico a nivel hepático, la obesidad predispone a su aparición debido a la infiltración de grasa en el hígado, esto genera la elevación de triglicéridos por el aumento de ácidos grasos libres que a la vez provocan resistencia a la insulina, por ello las personas con obesidad tienden a desarrollar esta patología que se pudo comprobar con este trabajo de investigación al igual que en el estudio de Nuques A. 19.
La American Gastroenterological Association (AGA), la American Association for the Study of Liver Diseases (AASLD) y el American College of Gastroenterology (ACG), definen al hígado graso no alcohólico como la presencia de esteatosis hepática pero sin pruebas de lesión hepatocelular en forma de hepatocitos globulares o sin prueba de fibrosis. El riesgo de avance a la cirrosis e insuficiencia hepática es mínimo 9.
Este estudio incluyo en su mayoría a mujeres debido a la mayor asistencia de estas a la UMIPO, no obstante es importante acotar que en varios estudios se halló mayor frecuencia de esta patología en el sexo femenino. En el estudio de Martin V. y colaboradores se resalta la prevalencia de HGNA en mujeres 26, resultado que coincide con este trabajo de investigación dando a conocer la prevalencia de esta patología en el sexo femenino, en los estudios de Fernández M. 2 y Castro M 11; se exponen también la frecuencia de Enfermedad Hepática No Alcohólica (EHGNA) en mujeres.
La mayor parte de los pacientes con HGNA de este estudio correspondió a una población joven con un rango de edad entre 20 a 35 años, resaltando el aumento de la obesidad en personas jóvenes, preocupante por los malos hábitos de alimentación y la escasa realización de actividades físicas, datos muy similares fueron encontrados en el estudio de Trimiño L. donde el rango de edad de la mayor parte de los pacientes con HGNA fue de 30 a 49 años 35, comprobando la presencia de esta patología en edades cada vez más tempranas.
La obesidad central o abdominal induce a la aparición del síndrome metabólico y por ende al desarrollo del HGNA, la alta incidencia de HGNA en personas con obesidad abdominal es una señal de alarma por los riesgos cardiovasculares, resistencia a la insulina, hipertensión, hiperlipidemia y diabetes 13.
En este estudio se incluyeron pacientes con obesidad, los cuales presentaron en su mayoría obesidad abdominal>100 cm., siendo estos pacientes quienes tuvieron el diagnóstico de HGNA por ecografía abdominal.
El exceso de peso es un factor de riesgo para el desarrollo de HGNA. El índice de masa corporal (IMC) elevada, así como la obesidad visceral son factores de riegos reconocidos para el HGNA (9), este trabajo demostró que la mayor parte de los pacientes obesos con HGNA tuvieron grado de obesidad III o mórbida, es decir que mientras mayor sea el IMC, mayor es el grado de infiltración de grasa hepática.
En este trabajo de investigación también se observó a los marcadores bioquímicos, como las pruebas de función hepática que pueden fluctuar con el tiempo, alterarse por motivos diferentes a HGNA o estar en parámetros normales en pacientes con esteatosis, según menciona Cobeña L. 16. Las transaminasas pueden elevarse hasta el triple de lo normal, aunque la enfermedad por hígado graso no alcohólico puede cursar con transaminasas normales, resaltado por Suarez J. 10, guardando relación con lo hallado en este estudio, donde los pacientes en su mayoría presentaron parámetros normales en las transaminasas como en la transaminasa glutámico pirúvica (GPT), transaminasa glutámico oxalacética (GOT) y fosfatasa alcalina (FA), no obstante al realizar la comparación en los niveles de transaminasas entre los pacientes obesos con y sin HGNA de este estudio, arrojó que los pacientes con HGNA presentaron mayores niveles de GPT y GOT en comparación a los pacientes sin HGNA, resaltando que el mayor grado de significancia fue en la GPT, resultado que guarda relación con los resultados obtenidos en el estudio de Astudillo V. 37, donde pudo hallarse niveles elevados de GPT en pacientes con lesión hepatocelular y que presentaron esteatosis hepática, en este trabajo de investigación gran parte de la población estudiada con HGNA presentó GPT elevada.
En las guías prácticas de la European Association for the Study of the Liver (EASL), European Association for the Study of Diabetes (EASD) y la European Association for the Study of Obesity (EASO), señalan que todos los individuos con esteatosis deben ser examinados para características del síndrome metabólico, independientemente de las enzimas hepáticas. Todos los individuos con enzimas hepáticas anormales persistente deben ser examinados para hígado graso no alcohólico debido a que ésta patología es razón principal de las enzimas hepáticas elevadas inesperadamente, recomendación (A1), además indican que en los sujetos con obesidad o síndrome metabólico, la detección de HGNA por las enzimas hepáticas y / o ultrasonido debe ser parte de rutina de trabajo en marcha.
En individuos de alto riesgo (edad>50 años, DM2, síndrome metabólico) la detección de casos de enfermedad avanzada (es decir, NASH con fibrosis) es recomendable (A2) 31, este estudio pudo demostrar que las aminotransferasas en especial la GPT o ALT puede presentar alteración en las personas con HGNA, siendo un factor importante para el diagnóstico de esteatosis hepática.
En los diferentes estudios realizados sobre HGNA generalmente no tienen en cuenta la caracterización de las bilirrubinas, sin embargo en el estudio realizado por Astudillo V., resalta alteración de las bilirrubinas directa e indirecta relacionándolas al daño hepatocelular 37.
Este trabajo de investigación caracterizó las bilirrubinas total, directa e indirecta en el cual las bilirrubinas directa e indirecta estuvieron alteradas, con valores fuera del límite de la normalidad, esto puede resultar de mucha ayuda a la hora del diagnóstico de HGNA, por ello sería de mucha importancia el desarrollo de posteriores trabajos que relacionen la alteración de las bilirrubinas con el HGNA.
En los pacientes con HGNA son comunes los altos niveles de triglicéridos y bajos niveles del colesterol bueno HDL 33, la cual se pudo evidenciar con este trabajo, en donde prácticamente la mitad de los pacientes con HGNA presentó colesterol total fuera del rango de normalidad al igual que el HDL, sin embargo gran parte de los pacientes con el diagnóstico de esteatosis hepática mostro normalidad en el perfil lipídico, es importante resaltar que al realizar la comparación en los niveles de triglicéridos entre los pacientes con y sin HGNA, se pudo notar mayores niveles de TG en los pacientes con HGNA haciendo referencia al aumento de triglicéridos a nivel hepático en estos pacientes, igual a lo hallado en el estudio de Sánchez S. y colaboradores 24.
En el estudio realizado por Vásquez D. y colaboradores se comprobó la relación del HGNA con la elevación de la presión arterial 8, otro de los estudios con igual hallazgo es el de Astudillo V. 37, donde gran parte de los pacientes con esteatosis hepática presentó HTA, ésto debido a que el exceso de grasa abdominal y la infiltración de grasa a nivel hepático generan mayor resistencia al flujo sanguíneo provocando aumento en la presión arterial.
Los resultados hallados muestran claramente la relación de la obesidad con la presencia de HGNA que es una de las manifestaciones del síndrome metabólico, los estudios mencionados son una muestra clara que los pacientes con obesidad son propensas al desarrollo de esteatosis hepática, así como también este trabajo de investigación lo ha expuesto.
En este estudio la utilización de ecografía abdominal fue una de las principales limitaciones debido a que el gold estándar para el diagnóstico del HGNA es la biopsia, no obstante la EASL, EASD y EASO en sus guías de práctica clínica para el manejo del HGNA mencionan a la ecografía abdominal como el preferido de diagnóstico para la obtención de imágenes del HGNA ya que proporciona información de diagnóstico adicional con evidencia (A1), también señalan que la esteatohepatitis o NASH tiene que ser diagnosticado por una biopsia del hígado mostrando la esteatosis, globos de hepatocitos y evidencia de inflamación lobular (A1) 31.
Es de suma importancia resaltar que pese a las limitaciones, éste trabajo de investigación constituye un punto de partida fundamental para seguir estudiando a ésta patología, la cual se ve generalmente reflejada en los pacientes con síndrome metabólico.
La principal fortaleza de este estudio son los resultados obtenidos, a pesar de ser un estudio observacional es de mucha utilidad ya que aporta al conocimiento de la frecuencia del HGNA en pacientes obesos que ya constituyen una franja importante en el país, no hay estudios publicados sobre esta patología en personas con obesidad en el país por lo que constituye un trabajo de gran valor que hace una llamada al diagnóstico precoz de la patología dado que esta podría avanzar hacia cuadros más graves como la esteatohepatitis, cirrosis y hepatocarcinoma.
La obesidad es una enfermedad crónica que desencadena la presencia de patologías como lo es el HGNA, será de mucho beneficio el seguimiento de estudios sobre la obesidad y de las enfermedades que lo acompañan con el propósito de lograr una mayor capacitación de los profesionales de la salud con respecto a esta patología con el fin de generar mayores medidas de prevención en favor de la salud pública.
Para finalizar, este trabajo retrospectivo observacional pudo comprobar la frecuencia del HGNA en pacientes con obesidad y por ende favorecerá al desarrollo de posteriores trabajos sobre esta patología cuya frecuencia es cada vez mayor por el incremento de personas con obesidad, los cuales son propensas al desarrollo de patologías generadas por el síndrome metabólico.
El seguimiento en cuanto al estudio del HGNA sería un punto clave debido a que ésta genera complicaciones graves que pueden ser prevenidas, la realización de mayores trabajos de investigación con respecto a esta patología generaría muchos puntos a tratar dentro de un equipo multidisciplinario para lograr estrategias de salud que generen medidas de prevención apostando a la disminución de los índices de obesidad y al desarrollo del HGNA.
Teniendo en cuenta los resultados mencionados surgen las siguientes conclusiones en base a los objetivos de éste trabajo de investigación:
El hígado graso no alcohólico (HGNA) pudo determinarse en más de la mitad de los pacientes con obesidad. El grupo diagnosticado con HGNA por ecografía abdominal correspondió en su mayoría a mujeres. El rango de edad fue de 20 a 65 años en los pacientes con HGNA, donde la franja más frecuente para esta patología fue de 20 a 35 años.
En relación al grado y tipo de obesidad, se encontró que una mayor parte exhibió obesidad grado III o mórbida.
La mayoría de los pacientes con HGNA mostró normalidad en los valores de transaminasas, sin embargo al realizar la comparación de los valores de transaminasas entre los pacientes con y sin HGNA, se pudo evidenciar que los pacientes con HGNA presentaron GPT y GOT con valores superiores a la normalidad con mayor frecuencia.
En cuanto a las bilirrubinas, la bilirrubina directa e indirecta demostró alteración con valores fuera del rango de normalidad. Por otra parte este trabajo halló la presencia de hipertensión arterial en un gran número de los pacientes con HGNA. Con relación al perfil lipídico prácticamente la mitad de los pacientes con HGNA presentó colesterol total y triglicéridos elevados, además HDL disminuido. Al realizar la comparación de los niveles de triglicéridos entre los pacientes con y sin HGNA se pudo demostrar mayores valores en los pacientes con HGNA.
Finalmente los resultados de este estudio demuestran la frecuencia del HGNA en las personas con obesidad, un IMC elevado y una circunferencia abdominal aumentada son factores de riesgos importantes, la caracterización del perfil hepático y lipídico, asimismo la presión arterial constituyen puntos fundamentales para asociar el aumento de estos con la presencia del HGNA.
Con los resultados obtenidos se describen las siguientes recomendaciones generales:
La obesidad favorece al desarrollo del HGNA, por lo que es fundamental que éstos pacientes tomen medidas preventivas para seguir aumentado de peso, lo ideal sería que el paciente tenga un cambio de estilo de vida, optando por una alimentación equilibrada asesorada por un profesional en nutrición y la realización de actividad física moderada que ayude a reducir la grasa corporal, el descenso de peso ayudará a disminuir la grasa hepática, a normalizar los valores en cuanto a perfil hepático y lipídico, además de la presión arterial.
La ecografía abdominal proporciona información de diagnóstico adicional, no obstante no puede dar información acerca del daño hepatocelular por lo que se recomienda en pacientes con aminotransferasas elevadas que exceden tres veces el valor límite superior normal con diagnóstico del HGNA por ecografía abdominal, realizarse la biopsia hepática.
El tratamiento en estos pacientes debe ser de carácter multidisciplinario, es decir, médico, nutricional y psicológico para lograr mayores resultados en favor a la salud del paciente.