Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Ciencias Médicas (Asunción)
versión impresa ISSN 1816-8949
An. Fac. Cienc. Méd. (Asunción) vol.48 no.1 Asunción jun. 2015
https://doi.org/10.18004/anales/2015.048(01)23-040
ARTÍCULO ORIGINAL
Parto por cesárea*
Cesarean delivery
Segovia Vázquez MR
Cátedra de Ginecologia y Obstetrícia. Hospital de Clínicas. Facultad de Ciencias Médicas. Universidad Nacional de Asunción
* Tesis presentada en la Facultad de Ciencias Médicas, Universidad Nacional de Asunción, para el escalafón docente de la Cátedra de Ginecologia y Obstetrícia.
RESUMEN
INTRODUCCIÓN: El parto por cesárea produce una falla en la reconstitución del endometrio-miometrio en un siguiente embarazo, asociándose a mayor riesgo de complicaciones por placenta previa y placenta adherente, incrementando la morbilidad y mortalidad por hemorragia. El objetivo del presente trabajo fue determinar la asociación de anomalías de implantación y adherencia placentaria en pacientes con cicatriz de cesárea previa atendidas en el Hospital Nacional (Itauguá) durante 5 años (2006 - 2010). SUJETOS Y MÉTODOS: diseño de cohorte retrospectivo, donde se comparó la presencia y ausencia de cicatriz de cesárea previa y el desarrollo de anomalías placentarias. RESULTADOS: ingresaron al estudio 1.776 mujeres con cicatriz de cesárea y 13.984 sin ella. Se encontró 164 (1%) pacientes con anomalías placentarias. La incidencia de las anomalías placentarias en la cohorte con cicatriz de cesárea fue 46,2/1.000 y la de adherencias placentarias fue 22,5 / 1.000. La cicatriz de cesárea resultó en un riesgo muy elevado para el desarrollo de anomalías placentarias RR 7,8 (IC 95% 5,8 - 10,7 p < 0,0001). Este riesgo aumentó linealmente con el número de cesáreas anteriores, la multiparidad, la edad mayor de 30 años. La mortalidad asociada a anomalías placentarias fue 0,6%. DISCUSIÓN: la presencia de cicatriz de cesárea previa resultó un riesgo muy elevado para el desarrollo de anomalías placentarias.
Palabras clave: cesárea, anomalías placentarias.
ABSTRACT
INTRODUCTION: Cesarean delivery failure occurs in the reconstitution of the endometrium-myometrium in a subsequent pregnancy and is associated with increased risk of complications from placenta previa and placenta adherent, increasing morbidity and mortality from hemorrhage. The objective of this study was to determine the association of abnormal placental implantation and adherence in patients with previous cesarean scar treated at the National Hospital (Itauguá) for 5 years (2006-2010). SUBJECTS AND METHODS: retrospective cohort study, which compared the presence and absence of previous cesarean section and the development of placental abnormalities. RESULTS: 1776 women entered the study with previous cesarean section and 13,984 without it. We found 164 (1%) patients with placental abnormalities. The incidence of placental abnormalities in the cohort with cesarean section was 46.2 / 1000 and placental adhesions were 22.5 / 1000. The cesarean section resulted in a very high risk for the development of placental abnormalities RR 7.8 (95% CI 5.8 to 10.7 p < 0.0001). This risk increased linearly with the number of previous cesareans, multiparity, age greater than 30 years. Mortality associated with placental abnormalities was 0.6%. DISCUSSION: the presence of previous cesarean scar was a very high risk for the development of placental abnormalities.
Key Words: cesarean section, placental abnormalities.
INTRODUCCIÓN
El incremento significativo de las tasa de cesáreas es de ocurrencia mundial y se encuentra actualmente alrededor del 15%, pero varía considerablemente entre los diferentes países y servicios de salud: 3,5% en África y 29,2% en América Latina y el Caribe. Cochrane reportó, en el año 2008, una frecuencia de 40% en Chile y 50% en los hospitales privados de América (1-3). En Paraguay la incidencia de cesárea se encuentra entre 20% y 25%. En el Hospital Nacional (Itauguá) fue de 34,8% en el año 2009 (4).
Blander, en 1954, sugirió la existencia de cicatriz de cesárea previa y el subsiguiente desarrollo de placenta previa. Un meta análisis con 15 trabajos confirma la asociación de cicatriz uterina de cesárea previa y el aumento de la incidencia de placenta previa (1, 5-8).
El daño mioendometrial provocado durante la cesárea puede favorecer la inserción baja de la placenta en la cavidad uterina, que se convierte en una de las principales causas de mortalidad materna por hemorragia (6,7)
La incidencia de placenta previa oscila entre 0,28% y 2%, en promedio 1/200 partos. Los estudios informan un patrón de causa-efecto para el riesgo de placenta previa sobre la base del número de cesáreas: 1 cesárea anterior: RR 4,5 (IC 95% 3,6-5,5), 2 cesáreas previas: RR 7,4 (IC 95% 7,1 - 7,7), 3 cesáreas previas: RR 6,5 (IC 95% 3,6-11,6), 4 o más cesáreas: RR 44,9 (IC 95% 13,5 - 149,5) (8-10). El factor de riesgo más importante para la placentación anormal es la intervención anterior del útero (OR 49,6 IC 95% 24,3 - 102,3) y la coexistencia de placenta previa (OR 16,1 IC 95% 4,7 - 24,3) (11) La incidencia de placenta anormalmente adherente con invasión anormal dentro de la pared uterina ha aumentado 10 veces en los últimos 50 años, lo que refleja el número de cesáreas realizadas: RR 11,32 (12-19).
El parto por cesárea anterior se asoció con un mayor riesgo de complicaciones placentarias en un siguiente embarazo, la placenta previa (OR 1,5 IC 95% 1,3 - 1,8) y placenta adherente (OR 1,9 IC 95% 1,3-2,8) (20-23).
Los principales factores para la aparición de placentas anormalmente adherentes son la cesárea anterior con placenta previa; las que han tenido dos o más partos por cesárea con placenta anterior en el embarazo actual; las variedades de placenta previa centro totales tienen 40% más de posibilidades de desarrollar placenta adherente (23,24). Cinco o más cesáreas anteriores se asocian a mayor tasa de adherencias placentarias graves. La placenta percreta es rara, pero potencialmente mortal y se asocia a las altas tasas de cesáreas previas con morbilidad y mortalidad materna elevadas, por lo general derivada de la hemorragia obstétrica grave (25-27).
Según los textos clásicos, la principal causa de la histerectomía obstétrica era la atonía uterina. Actualmente, diferentes experiencias publicadas demuestran que las indicaciones están cambiando, ya que la placenta adherente y su asociación a la placenta previa con cicatriz uterina de cesárea es la causa mayor de histerectomía obstétrica. Por lo tanto, se necesitan nuevos enfoques y conductas terapéuticas (28).
El 78,8% de las histerectomías obstétricas tenían antecedentes de cesáreas previas y la indicación principal fue la placenta adherente con historia de cesárea, lo que induce a una mayor incidencia de histerectomía obstétrica debido a trastornos de la placenta (29,30)
La morbimortalidad materna por anomalías placentarias de adherencia e implantación son considerables. La tasa de mortalidad reportada fue 7%, con una gran morbilidad intraoperatoria y post-operatoria asociada a transfusiones sanguíneas masivas, infecciones, daño ureteral y formación de fístulas vaginales. Las mujeres con cesárea anterior tienen cerca del 25% de riesgo de desarrollar placenta adherente y cerca del 80% necesitarán histerectomías durante el acto operatorio de la cesárea (30). El alto grado de sospecha y de preparación ayuda a disminuir la morbilidad materna de las pacientes con anomalías de la placentación, previniendo algunas complicaciones médicas y quirúrgicas intraoperatorias, por lo cual los obstetras deben tener en consideración esta afección y tomar las precauciones respectivas.
La importancia de este estudio es que determinará la relación entre el desarrollo de anomalías placentarias de implantación y adherencia en pacientes con cicatriz de cesárea previa. Se propone realizar un estudio de cohortes retrospectivo que analizará la incidencia de dichas patologías placentarias en pacientes con cicatriz de cesárea anterior, con el propósito de predecir complicaciones hemorrágicas periparto, permitiendo realizar un diagnóstico precoz y conformar un equipo multidisciplinario en el manejo de estas pacientes, planteando el abordaje quirúrgico y evitando complicaciones graves por hemorragia materna.
El objetivo general del presente trabajo fue el determinar la asociación entre la presencia de cicatriz de cesárea previa y anomalías placentarias (implantación y adherencia), en pacientes gestantes atendidas en el Hospital Nacional (Itauguá); asimismo, se estableció la asociación entre paridad, edad y cicatriz de cesárea previa y el desarrollo de anomalías placentarias; se describió las principales complicaciones intraoperatorias o post-operatorias en pacientes con anomalías placentarias y los resultados perinatales entre las mujeres que presentaron anomalías placentarias: expuestas y no expuestas a la cicatriz de cesárea previa.
SUJETOS Y MÉTODOS
Diseño: Estudio observacional comparativo con muestreo retrospectivo.
Sujetos de Estudio: Cohortes que comparó mujeres expuestas al factor de riesgo (con cicatriz de cesárea previa) con mujeres no expuestas al factor de riesgo (sin cicatriz de cesárea previa), atendidas en el Depto. de Ginecología y Obstetricia del Hospital Nacional (Itauguá) durante cinco años (2006-2010).
Criterios de inclusión: Cohorte 1: mujeres con antecedentes con una o más cicatriz de cesárea previa, gestación igual o mayor a 32 semanas. Cohorte 2: pacientes gestantes de cualquier paridad, igual o mayor a 32 semanas, con parto vaginal en el mismo tiempo de la cohorte 1.
Criterios de exclusión: Cohorte 1: pacientes con antecedentes de legrado uterino, miomectomías y malformaciones uterinas.
Variables: predictiva: presencia de cicatriz de cesárea previa; variables de desenlace: placenta inserta en el segmento uterino inferior que ocluye o no el orificio cervical interno diagnosticado por ecografía abdominal o vaginal o por los datos clínicos y/o quirúrgicos; placenta con adherencia anormal diagnóstico realizado durante el acto operatorio donde se constata invasión placentaria en la pared uterina con dificultad para el alumbramiento placentario. Otras variables estudiadas: edad materna, hallazgos ecográficos, necesidad de histerectomía, ligadura de la arteria hipogástrica, transfusiones de hemoderivados, morbilidad materna intraoperatoria y postoperatoria, resultados maternos y perinatales.
Instrumento de medición: Los datos fueron extraídos de los expedientes clínicos, hoja de informe eco gráfico, de técnica quirúrgica, de anatomía patológica, transcriptos en una ficha técnica de recolección de datos.
Gestión de Datos: El reclutamiento se realizó mediante la revisión retrospectiva de fichas clínicas de pacientes con y sin cicatriz de cesárea, previa solicitud de permiso al Jefe de Departamento de Ginecología y Obstetricia, aprobación de protocolo por el Comité Científico. El muestreo para ambos grupos fue no probabilístico de casos consecutivos.
Los datos fueron registrados en una planilla electrónica Excel sometidas a estadística analítica con los programas informáticos Epi Info 2000©. Para la descripción de las variables se utilizó la estadística descriptiva expresándose en porcentajes (variables nominales), en media y desvío estándar (variables cuantitativas). Para el análisis bivariado de las variables continuas se utilizó la prueba de t Student y para las nominales y dicotómicas se utilizó la prueba del Chi² y el Test exacto de Fischer. Se consideró significativo todo valor p < 0,05.
Cálculo del tamaño de muestra: se utilizó el paquete estadístico Epi Info 2000©. Se consideró un error alfa 0,05 y un error beta 0,20, una relación de la cohorte 1 y cohorte 2 de 1/4, una incidencia de anomalías placentarias 1,80% en el grupo de pacientes con el factor de riesgo y 0,33% en las pacientes sin el factor de riesgo (35). El tamaño de muestra requerido fue de 513 gestantes para la cohorte 1 y 1539 pacientes para la cohorte 2. Las pacientes con anormalidades de la placenta conformaron otra muestra que se utilizó para describir los resultados maternos y perinatales.
Asuntos éticos: se respetaron los principios Éticos de confiabilidad, justicia e igualdad.
RESULTADOS
Ingresaron al estudio 15.760 pacientes gestantes: 1.776 (11,3%) pacientes expuestas al factor de riesgo (con cicatriz de cesárea previa) que integran la cohorte 1 y 13.984 (88,7%) pacientes no expuestas al factor de riesgo (sin cicatriz de cesárea previa) que conforman la cohorte 2. La edad de ambas cohortes no muestra diferencias significativas: 24,9 ± 6,8 vs 24,6 ± 6,8 años (p 0,06 prueba t).
En el tiempo estudiado, se hallaron 164 (1%) pacientes gestantes con anomalías placentarias (placenta previa) distribuidas por igual en ambas cohortes (50% en cada cohorte). De las pacientes con placenta previa, 40 (24,4%) desarrollaron adherencias placentarias anormales.
La media de edad de las pacientes con anomalías fue estadísticamente diferente a las pacientes que no desarrollaron anomalías placentarias: 32 ± 6,2 vs. 24,9 ± 6,8 años (p < 0,00001 prueba t).
La tasa de incidencia de anomalías placentarias en la cohorte 1 fue 46,2 / 1000, ya sean anomalías placentarias de implantación o de adherencia anormales. En cambio, la tasa de incidencia de anomalías placentarias en la cohorte 2 fue 5,9 / 1000.
La presencia de cicatriz de cesárea previa resultó un riesgo muy elevado para el desarrollo de anomalías placentarias: RR 7,8 (IC 95% 5,8 - 10,7 p < 0,0001).
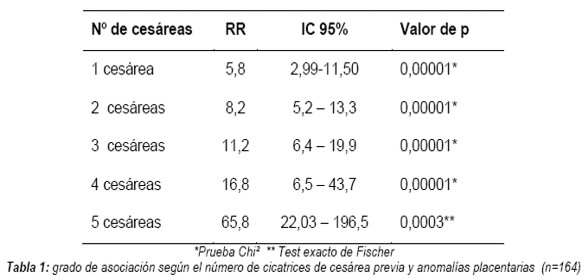
Relacionando el número de cesáreas con las anomalías placentarias, se encontró un mayor riesgo a medida que aumenta el número de cesáreas (Tabla 1).
La asociación entre adherencias placentarias anormales y cicatriz de cesárea previa resultó un riesgo muy significativo: RR 1,02 (IC95% 1,01 - 1,03 p < 0,00001 test exacto de Fischer). De manera similar resultó la asociación entre la placenta previa y la presencia de cicatriz previa: RR 7,9 (IC95% 5,8 - 10,6 p < 0,00001 test exacto de Fischer).
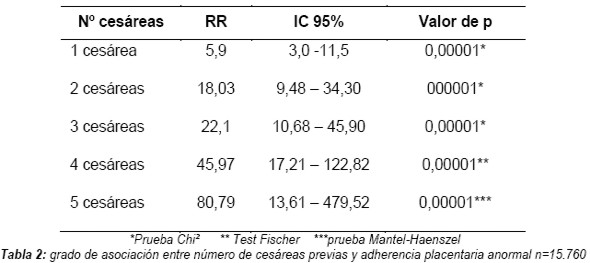
El porcentaje de adherencia placentaria anormal aumentó linealmente con el número de cesáreas previas. Relacionando las adherencias placentarias anormales con el número de cesáreas previas, se encontró asociación significativa cuando la paciente presentaba en su antecedente desde uno o más cicatrices de cesárea previa (Tabla 2).
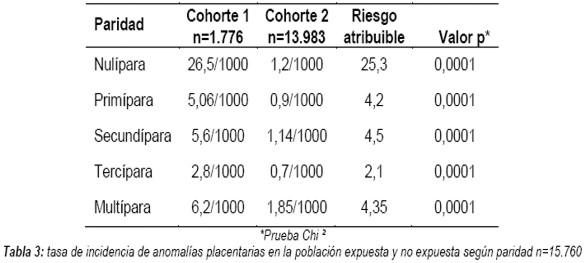
La tasa de incidencia de anomalías placentarias fue mayor en la población con antecedente de cesárea previa, independientemente al número de partos vaginales (Tabla 3).
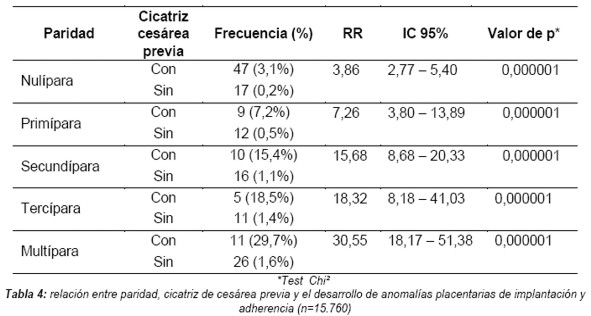
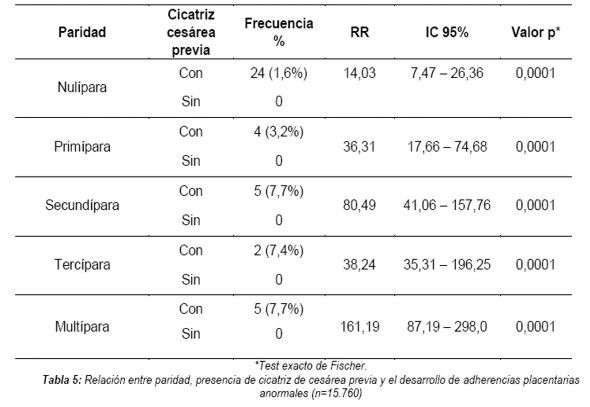
La relación entre la paridad, cicatriz de cesárea previa y el desarrollo de anomalías placentarias (de implantación y adherencia) resultó una asociación muy significativa: las pacientes multíparas (igual o mayor a cuatro partos vaginales) presentaron mayor riesgo que las mujeres con menos de cuatro partos vaginales (Tabla 4).
Asociando la paridad con la presencia de cicatriz de cesarea previa y el desarrollo de adherencias placentarias anormales, fue significativa, sean pacientes con más o menos de 4 partos vaginales, con aumento del progresivo del riesgo a medida que aumenta el número de partos vaginales (Tabla 5).
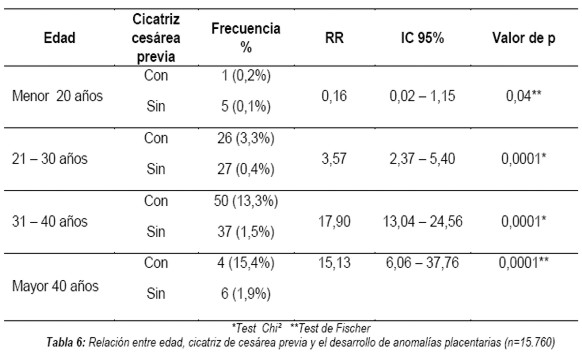
Las mujeres gestantes con cicatriz de cesárea previa con edad comprendida entre 31 a 40 años presentaron mayor riesgo de anomalías placentarias de implantación y adherencias RR=9,1 IC 95% 6,04 - 13,7 (p < 0,00001) (Tabla 6).
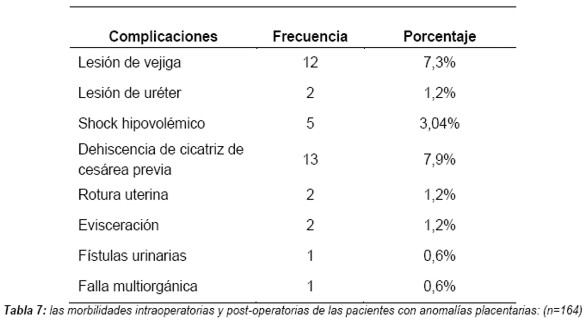
En las pacientes que ingresaron con sospecha de anomalías placentarias se solicitó una ecografía convencional y se diagnosticó placenta previa en 147 (89,6% IC95% 83,9% - 93,8%) y de ellas adherencias placentaria anormales en 17 (10,4% IC95% 6,2% - 17,1%). En las pacientes con sospecha de placenta adherente por ecografía, se solicitó ecografía Doppler, en 14 (8,5 IC95% 4,7% - 13,9%), se informó imágenes compatibles con placenta anormalmente adherente. Presentaron complicaciones intraoperatorias y post-operatorias 23 (57,5%) pacientes, que desarrollaron adherencias placentarias; las que presentaron diagnostico de placenta previa y sin cicatriz de cesárea previa no presentaron complicaciones quirúrgicas (Tabla 7).
En relación al manejo de las pacientes con anomalías placentarias, requirieron histerectomía por hemorragia 41(41 / 164) (25%) pacientes con anomalías placentarias; 40 (48,8%) pacientes con cicatriz de cesárea previa y 1 (1,2%) paciente en la población sin cicatriz de cesárea previa: RR 40,5 (IC 95% 5, 7 - 287,6 p < 0,00001) (Test exacto de Fischer).
Se realizó ligadura de la arteria hipogástrica por hemorragia grave en tres (1,8%) pacientes con anomalías placentarias.
Fueron relaparotomizadas por hemoperitoneo debido al sangrado del muñón cervical o vaginal seis (3,7%) pacientes con anomalías placentarias
Recibieron transfusión de hemoderivados 58 (35,4%) pacientes con anomalías placentarias. La cantidad de transfusiones sanguíneas tuvo una media 3,2 ± 2,4 unidades y las de plasma tuvieron una media de 2,1 ± 1,2 volúmenes. La transfusión masiva (mayor a 10 unidades) fue necesaria en un paciente que requirió de 12 unidades de glóbulos rojos concentrados.
Las pacientes que necesitaron ingreso a Unidad de cuidados intensivos por inestabilidad hemodinámica fueron 7 (4,3%) pacientes con anomalías placentarias.
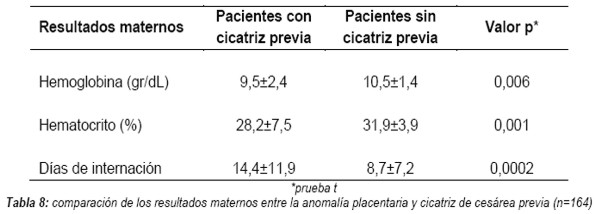
Entre los resultados maternos, los valores de hemoglobina, hematocrito y los días de internación hubo una diferencia significativa entre la población con y sin cesárea previa (Tabla 8).
No se encontró diferencia significativa en los resultados perinatales entre la población con anomalía expuesta y no expuesta al factor de riesgo (Tabla 9).
La mortalidad materna por anomalía placentaria fue 0,6% durante el tiempo estudiado.
DISCUSIÓN
La asociación entre cicatriz de cesárea previa y el desarrollo de anomalías placentarias hallado en este estudio resultó un factor de riesgo muy significativo. Las incisiones uterinas previas de cesárea en el segmento inferior uterino de alguna manera atraerían la implantación baja de la placenta. La etiología de la placenta previa es desconocida, varios conceptos se han propuesto para explicar la placentación anormal, especialmente en la placenta adherente:
defecto primario de la función del trofoblasto, defecto en la formación adecuada decidualización y más recientemente propuesto una vascularización anormal y oxigenación de los tejidos en la zona de la cicatriz de cesárea (31) Las observaciones sugieren que cambios patológicos del endometrio-miometrio en presencia de cicatriz de cesárea puede producir implantación baja y adherencia anormal de la placenta en el siguiente embarazo (25, 26).
La frecuencia de las anomalías placentarias en relación al número total de partos en cinco años fue 1% (164/15.760), frecuencias similares se encontraron en las investigaciones oscilando entre 0,3% a 1,7%, dependiendo de la población estudiada, criterios diagnósticos, de clasificación y definición utilizada (26,32-33).
De las pacientes con placenta previa y cicatriz de cesárea previa, 24,4% desarrollaron placenta adherente, no hubo pacientes con placenta previa sin cicatriz que desarrollaron placenta con adherencia anormal. Algunos informes señalan placenta adherente en 40,8% de gestantes con placenta previa y cicatriz de cesárea previa y 9% en gestantes con placenta previa y sin cicatriz de cesárea previa (p 0,005) (34).
Las anomalías placentarias son enfermedades relativamente infrecuentes, aún con la tendencia cada vez mayor de parto por cesárea (1,2). Por ello, la tasa de incidencia de anomalías placentarias se espera que aumente. Según este estudio, en mujeres con cicatriz de cesárea previa, la incidencia de anomalías placentarias fue de 46,2 / 1000 pacientes y sin cicatriz de cesárea previa 5,9 / 1000, siendo valores superiores a los datos que informan otros estudios de placenta previa: 8,7 / 1000 nacimientos en mujeres con antecedente de nacimiento previo por cesárea en comparación a 4,4 / 1000 nacimientos en mujeres con antecedente de parto vaginal anterior (OR ajustada 1,88) (35-40).
Como consecuencia del número de cesáreas, la incidencia de adherencias placentarias anormales ha aumentando 10 veces en los últimos 50 años, de 1 / 2.500 en los años 50 a 1 / 250 en los últimos años según los datos actuales; en este estudio se encuentra 22,5 / 1000 mujeres con cicatriz de cesárea previa y adherencia placentaria anormal; en el tiempo estudiado ninguna gestante sin antecedente de cicatriz de cesárea previa presentó placenta adherente (26,41). El diagnóstico se basó en los hallazgos clínicos-quirúrgicos sin disponer de resultado anatomopatológico, considerado una debilidad de este estudio, incentivando la realización de futuras investigaciones que comparen imágenes sugerentes de placenta adherente por ecografía y los resultados anatomopatológicos.
La literatura informa en recientes estudios epidemiológicos que el factor de riesgo más fuerte para placenta previa es la cesárea, lo que sugiere que la falla en la decidualización en la zona de la cicatriz sería el desencadenante de la implantación y adherencia anormales en el proceso de placentación (31) Según el resultado de este estudio, la presencia de cicatriz de cesárea previa fue un riesgo muy elevado para el desarrollo de anomalías placentarias: RR 7,8 (IC 95% 5,8 -10,7 p < 0,0001) y el riesgo atribuible a la cicatriz de cesárea previa fue en 40,3 / 1000 pacientes.
Al examinar la asociación de parto por cesárea se encontró un mayor riesgo de placenta previa en el siguiente embarazo 0,63% (RR 1,5 IC 95% 1,3 - 1,8). El riesgo para placenta previa en un segundo nacimiento fue 50% mayor en mujeres con un parto por cesárea previa comparado a mujeres con antecedente de parto vaginal. El riesgo de placenta previa fue dos veces (RR 2 IC 95%1,3 - 3,0) en mujeres con cesárea en el primero y segundo nacimiento (34,39)
Un meta análisis mostró que las mujeres con al menos un parto por cesárea anterior fueron 2,6 veces más propensas a desarrollar placenta previa en un posterior embarazo, la magnitud del exceso de riesgo reportado en estudios previos varían desde 40% a 500%, en la mayoría de los estudios previos se dirigió a la relación entre la cesárea anterior y placenta previa, Taylor et al encontró una OR=1,48 (IC95% 1,13-1,95) (42).
Además de encontrarse una asociación significativa con la presencia de cicatriz de cesárea previa, relacionando el número de cesáreas con las anomalías placentarias se encontró un riesgo mayor a medida que aumenta el número de cesáreas: así con el antecedente una cesárea RR=5,8 (IC95% 3,9 - 8,5 p < 0,0001), el riesgo aumenta con mayor a cuatro cesáreas RR= 65,8 (IC95% 22,3 - 196,5 p < 0,0001).
Los estudios muestran un patrón de causa-efecto para el riesgo de placenta previa en base al número de partos por cesárea: las mujeres con placenta previa tenían una o más cesáreas previas OR= 2,0 (IC95% 1,17-3,44), el riesgo se incrementaba significativamente después de dos cesáreas previas OR= 7,32 (IC95% 2,1 - 25,0) (32,35,41).
En este estudio, con el aumento del número de cesáreas, aumentó linealmente el porcentaje de placentas adherentes: así con una cesárea la frecuencia fue del 1,1% y con cinco cesáreas del 25%, comparando con los informes de la literatura se encontró mayor porcentaje desde la primera cesárea con 15,6%, aumentando proporcionalmente con el número de incisiones uterinas por cesárea, con cinco cesáreas aumento el 50%, pero la tendencia al aumento de adherencias con el aumento del número de cesáreas fue proporcional en ambos trabajos (42-46).
La media de edad de las mujeres con anomalías placentarias fue 32 ± 6,2 años, con diferencia significativamente mayor comparada al grupo control sin anomalías placentarias 25 ± 6,8 años (p < 0,00001). Las mujeres gestantes con cicatriz de cesárea previa y mayores de 30 años (31 a 40 años) presentan mayor riesgo de anomalías placentarias RR 17,9 IC95% 13,04 – 24,6 p < 0,0001). Se reporta datos que la presencia de placenta previa aumenta con la edad y fue más alta en mujeres mayores de 35 años de edad (31 años vs 25 años, p < 0,0001). Una revisión sistemática encontró que la placenta previa incide más en mujeres añosas: 1 / 300 partos en mujeres entre 20 a 29 años, 1 / 100 en mujeres alrededor de 35 años, 1/50 partos en aquellas con 40 años (26,35).
La placenta previa incide más en mujeres añosas y con antecedentes de varios partos vaginales; en este estudio se encontró una asociación muy significativa en mujeres multíparas con cicatriz previa de cesárea y el desarrollo de anomalías placentarias RR=161,2 (IC95% 87,2 – 298 p < 0,0001), pero en presencia de cicatriz de cesárea previa y más de un parto vaginal, la probabilidad de presentar anomalías placentarias fue mayor. Estudios afirman que las mujeres con un parto por cesárea previa eran más propensas a tener placenta previa OR=1,59 (IC95% 1,21 - 2,08). El riesgo de placenta previa aumentó con la paridad y el número de parto por cesárea OR=1,28 (IC 95 % 0,82 - 1,99) para primípara con cesárea en el nacimiento anterior. Para mujeres con cuatro o más partos con una cicatriz de cesárea previa OR 1,72 (IC 95 % 1,12 - 1,64), esta tendencia continúa con una mayor igualdad con cada número de partos por cesárea de manera que el riesgo relativo de placenta previa para una mujer multípara con cuatro o más partos por cesárea fue 8,76 (IC 95 % 1,58 - 48,53) (40).
De las 164 pacientes con anomalías placentarias, en 147 (89,6%) se diagnosticó placenta previa por ecografía y, de ellas, 17 (10,4%) se diagnosticó placenta adherente, de las cuales 14 / 17(8,5%) presentan resultados concordantes con la ecografía Doppler. Este bajo porcentaje se debe a la falta de solicitud por parte del personal médico de estudios ecográficos, por desconocimiento de la enfermedad, lo que lleva a la falta de entrenamiento para la pesquisa prenatal ante pacientes con factores de riesgo para el desarrollo de adherencias placentarias anormales. Un adecuado diagnóstico prenatal de placenta adherente y de la invasión miometrial permitirá un adecuado planeamiento de la vía del parto, tomando todas las medidas de seguridad con la consecuente reducción de la mortalidad por hemorragia (26).
El diagnóstico prenatal de placenta adherente es difícil, estimándose la sensibilidad y especificidad global para el diagnóstico de 77 - 93% y 71 - 96%, respectivamente. El uso del Doppler transvaginal ha demostrado ser particularmente útil en casos de sospecha de la enfermedad en el segmento uterino inferior (27). No hay una técnica de imagen estándar de oro para el diagnóstico de invasión placentaria, un alto índice de sospecha clínica es necesario para su detección en pacientes de alto riesgo. Los criterios diagnósticos de placenta adherente son la desaparición de la interface con la decidua, con ausencia o adelgazamiento importante de la zona o banda hipoecogénica correspondiente al miometrio entre la placenta y la pared uterina externa, irregularidad de la superficie externa del útero correspondiente a la serosa, que se vuelve ondulada y más ecogénica en continuidad con el tejido placentario, irregularidad de la interface entre útero y vejiga. Se ha reportado que la escala de grises informado por ecografía tiene una sensibilidad de 93% y una especificidad de 79% para diagnóstico de placenta adherente. La ecografía Doppler color bidimensional (2D) puede contribuir a la detección de vasos placentarios con sensibilidad del 82,4% - 100% y especificidad del 92% - 96,8% (31).
Se presentaron complicaciones en 23 (57,5%) pacientes con adherencias placentarias anormales. De las complicaciones quirúrgicas (intraoperatorias), las lesiones urológicas fueron las más frecuentes, y de ellas, la lesión de vejiga se encontró en 12 casos (52,2%). La afectación vesical aumenta la morbilidad materna a 20%. La localización anatómica la hace muy vulnerable a la invasión placentaria que obliga muchas veces a la resección de una porción de la vejiga; ante un cuadro de la sospecha de su invasión (hematuria), ésta debe ser confirmada por ecografía o cistoscopía. Observamos también lesiones de uréteres en dos pacientes (5%). Esto se debió a la hemorragia intraoperatoria acaecida al intentar separar la placenta de su lecho impidiendo visualizarse los uréteres, con riesgo de ligadura o sección de los mismos. Se reportan invasiones vesicales en 26%, lesión ureteral en 6%. Washecka y Behing, en una revisión del tema, encontraron en 54 casos de placenta percreta que 39 pacientes presentaron complicaciones urológicas: laceración de vejiga 26%, fistulas urinarias (13%), hematurias macroscópica (9%), cistectomías parciales (44%), roturas uterinas tres casos (41-43).
La complicaciones post operatorias inmediatas (dentro de la 24 horas) fueron choque hipovolémico en cinco pacientes (3%), con una media de hemoglobina de 9,9 ± 2,2 g/dL y hematocrito de 29,8 ± 6,4%. Otros estudios informan cifras similares de choque hipovolémico (5,8%) y anemia (85,3%).
El manejo óptimo de la placentación invasiva anormal es aún incierto. En las pacientes con anomalías placentarias la vía recomendada es la cesárea-histerectomía. Esta intervención programada se asocia a menos complicaciones peri operatorias en comparación a los procedimientos de emergencia, debe realizarse en un centro terciario con un manejo multidisciplinario y un equipo quirúrgico experto, dado que puede ser necesaria la colaboración de hematólogo, urólogo, cirujano digestivo y oncológico (44,45)
En el manejo de las pacientes estudiadas con anomalías placentarias, 41 requirieron histerectomía por hemorragia (25%). La ligadura de las arterias hipogástricas tiene una eficacia inconstante (42% - 100%), su realización es técnicamente difícil y su morbilidad elevada, los estudios son de series poco extensos por lo que su efectividad esta poco documentada. En este estudio se realizó ligadura de la arteria hipogástrica por hemorragia grave en tres (1,8%) pacientes. Los trabajos informan de la necesidad de ligadura de arterias hipogástricas también en igual frecuencia, en forma quirúrgica y/o por técnicas endovasculares.
El promedio de pérdidas sanguíneas intraoperatorias durante la cirugía de la placenta adherente es de 3.000 a 5.000 mL y 90% requerirán transfusión (46). Las pacientes estudiadas con anomalías placentarias requirieron transfusión de hemoderivados en 35,4%, con una media de 3,2 ± 2,4 unidades, solo una paciente requirió 12 unidades de sangre. La pérdida de sangre fue estadísticamente mayor en las pacientes con anomalías y cicatriz de cesárea previa comparadas a las pacientes con anomalías y sin cicatriz analizando los dosajes de hemoglobina y hematocrito (p = 0,006 y 0,001 respectivamente).
En una revisión de 24 artículos con 981 casos de histerectomías post-parto, 44% de las pacientes requirió transfusión sanguínea (12) cifra menor que la nuestra, sin embargo, debemos recordar que la indicación para realizar una transfusión de sangre y/o hemoderivados puede variar en diferentes países y centros hospitalarios (47-48)
Fueron relaparotomizadas por hemoperitoneo debido a sangrado del muñón cervical o vaginal 6 (3,7%) pacientes con placenta adherente. Revisiones sistemáticas refieren la necesidad de re intervenciones en 10,5% de las pacientes operadas por hemorragia post parto severa (49,50) Una segunda cirugía, después de la histerectomía post-parto, debido a hemoperitoneo o hemorragia retroperitoneal, se describe hasta en 6% de las pacientes, muchas veces asociada a coagulopatías de consumo (24) En esta serie, 2 pacientes (5,8%) requirieron de una re intervención quirúrgica, una de ellas en 4 oportunidades (51).
Ingresaron a Unidad de Terapia Intensiva siete (4,3%) pacientes con placenta adherente por inestabilidad hemodinámica posterior a la hemorragia severa, porcentaje muy bajo en comparación a los datos referentes en la literatura que informan un 47% de las pacientes con choque hipovolémico que permanecieron en la Unidad de Terapia Intensiva entre 1 y 11 días (mediana un día) (40).
Según los informes de la literatura, el alta hospitalaria fue entre los tres y 15 días (mediana cinco días) (112). Las pacientes estudiadas con anomalía placentaria y con cicatriz de cesárea previa requirieron más días de internación que las pacientes con anomalías pero sin cicatriz previa: media 14 ± 11,9 días (p = 0,0002).
El Colegio de Obstetras y Ginecólogos reporta una mortalidad materna de 2,6% (19). La muerte materna en nuestro centro hospitalario se debió a hemorragia severa que llevó a una falla multisistémica.
En los resultados perinatales de las pacientes gestantes con anomalías placentarias no se encontró diferencia entre las muestras con y sin cicatriz previa. Los resultados perinatales de pacientes con placenta previa comparados al grupo control referidos en la literatura encontraron 14 veces la probabilidad de parto prematuro que la población sin anomalías placentarias: 41,1% vs. 4,8% p < 0,0001. El análisis estratificado no mostró diferencia significativa en la mediana del peso al nacer, el Apgar en el primer y quinto minuto fue de puntaje mayor que la población con placenta previa: primer minuto (6 vs 10) y al quinto minuto (8 vs.10) (35,36).
Como conclusiones se pueden destacar las siguientes:
* La presencia de cicatriz de cesárea previa resultó un riesgo muy elevado para el desarrollo de anomalías placentarias.
* La tasa de incidencia de anomalías placentarias fue mayor en las mujeres con cicatriz de cesárea previa.
* La tasa de incidencia de adherencias placentarias fue mayor en las mujeres con placenta previa y cicatriz de cesárea previa.
* Relacionando el número de cesáreas con las anomalías placentarias, se encontró un mayor riesgo a medida que aumenta el número de cesáreas.
* La mayor frecuencia de anomalías placentarias se encontró en el grupo de mujeres multíparas, mayores de 30 años con antecedentes de cesárea previa.
* El diagnóstico de placenta previa se realizó en 89,6% por ecografía y Doppler, el de placenta adherente en 10,4%.
* Todas las pacientes con adherencias placentarias anormales fueron sometidas a histerectomía, 1,8% requirió además ligadura de la arteria hipogástrica.
* Las complicaciones intraoperatorias más frecuentes fueron las urológicas (8,5%) y 3,7% requirieron re apertura del abdomen por hemoperitoneo.
* Recibieron transfusión de hemoderivados 35,4%, necesitaron ingreso a Unidad de Terapia Intensiva por inestabilidad hemodinámica 4,3%.
* Los resultados maternos referentes a nivel de hemoglobina, hematocrito y días de internación tuvieron un diferencia significativa entre las mujeres con anomalías placentarias con y sin cicatriz de cesárea previa; la mortalidad materna fue 0,6%.
* Los resultados perinatales fueron similares en ambos grupos Por su parte, una serie de recomendaciones pueden realizarse como consecuencia de los resultados obtenidos en el presente estudio:
* Realizar diagnóstico prenatal en casos de pacientes con placenta inserta en el segmento inferior uterino y cicatriz de cesárea previa, utilizando la ecografía, ecografía Doppler y si los hallazgos no son definitivos, se indica resonancia magnética nuclear.
* Atención de la paciente con placentación anormal en una institución compleja, con recursos adecuados.
* Conformar un equipo multidisciplinario: especialistas en medicina materno fetal, ginecólogo oncólogo, anestesiólogo, neonatólogo, urólogo, radiólogo intervencionista, transfusionista.
* Comunicación anticipada con el equipo de banco de sangre: coordinar día y hora de cirugía, prever necesidades de transfusiones masivas.
* Programar interrupción de la gestación entre la 34 - 35 semanas.
* La paciente debe ingresar a quirófano con vía venosa central o mínimamente con doble vía periférica.
* En el acto operatorio se debe realizar una histerotomía fúndica, extraer al feto, no intentar alumbramiento placentario, proceder de inmediato a la histerectomía total.
* Durante la intervención se debe prestar atención a la pérdida de sangre abdominal y vaginal, la pronta sustitución de productos de la sangre con la consideración de volumen, capacidad transportadora de oxígeno y los factores de la coagulación.
REFERENCIAS BIBLIOGRÁFICAS
1. Salinas H, Naranjo B, Pasten MJ, Retamales MB. Estado de cesárea en Chile. Riesgos y beneficios asociados a esta intervención. Revista HCUCh 2007;18: 168 –78. [ Links ]
2. Hofmeyr GJ, Mathai M, Shah A, Novikova N. Técnicas para la cesárea. Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2. Chichester, UK: John Wiley & Sons, Ltd. [ Links ])
3. Villar J, Carroli G , Zavaleta N, Donner A, Wojdyla D ,Faúndes A, Velazco A, Bataglia V , Langer A ,Alberto Narváez A , Acosta A et al: World Health Organization 2005 Global Survey on Maternal and Perinatal Health Research Group. Maternal and neonatal individual risks and benefits associated with cesarean delivery: multicentre prospective study BMJ. 2007; 335(7.628):1025. [ Links ]
4. Liu S, Liston RM, Joseph KS, Headman M, Sauvé R, Kramer MS, et al. Maternal mortality and severe morbidity associated with low risk planned Cesarean delivery versus planned vaginal delivery at term. CMAJ. 2007; 176: 455–60. [ Links ]
5. Barrios Alusio JD, Santos Ina S, Matijasebich A, Dominguez Rodriguez M, Silveira M, Barros F, Victoria CG. Patterns of delivery in a Brazilian birt cohort: almost universal cesarean sections for the better-off 2011; 45(4):35-43. [ Links ]
6. De Almeida CA, Portela MC, Amed AM, Camano L. Modelo predictivo para cesárea con el uso de factores de riesgo. Rev. Bras. Ginecol-Obstet 2002; 24 (1): 21-8. [ Links ]
7. Lavender T, Hofmeyr GJ, Neilson JP, Kingdon C, Gyte GML Cesárea por razones no médicas para el embarazo a término (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 3. Chichester, UK: John Wiley & Sons, Ltd. [ Links ]).
8. Dodd J M, Anderson E. Gates S. Técnicas quirúrgicas para la incisión y cierre uterino en el momento de la cesárea (Revisión Cochrane traducida). Biblioteca Cochrane plus 2008; 4. [ Links ]
9. Declercq E; Barger M, Cabral H, Stephen E R, Milton K, Simon C, Weiss J; Heffner L. Maternal Outcomes Associated With Planned Primary Cesarean Births Compared With Planned Vaginal Births Obstetrics & Gynecology 2007; 109 (3): 669-6:77. [ Links ]
10. Peixoto Barboza G, Giffin K, Angulo Tuesta A, De Souza Gama A, Chor Dora, D´ Orzi Elonora, Gonçalves Vas Do Reis. Parto cesáreo: quem o deseja? Em quais circunstâncias? Cad. Saúde Pública, Rio de Janeiro 2003; 19 (6): 1611-1620. [ Links ]
11. Ribeiro Mandarino N, Da Costa Chein M B, Chagas Monteiro FJ, Oliveira Brito LM, Carvalho L, Vinícius J, Da Silva N, Gomide E, Albuquerque de Figueiredo. Aspectos relacionados à escolha do tipo de parto: um estudo comparativo entre uma maternidade pública e outra privada, em São Luís, Maranhão, Brasil. Cad. Saúde Pública, Rio de Janeiro 2009, 25 (7): 1587-1596. [ Links ]
12. Patah L, Maluf E, Malik A M. Models of childbirth care and cesarean rate indifferent countries. Rev. Saúde Pública 2011; 45(1): 185 -194. [ Links ]
13. Gilbert A, Benjamin A, Albenhaim A. Does education level influence the decision to undergo elective repeat cesarean section among women with previous caesarean section? J Obstetric Gynecology Can 2010; 32 (10): 942-7. [ Links ]
14. Betrán AP, Merialdi M, Lauer JA, Bing-Shun W, Thomas J, Van Look P, et al. Rates of caesarean section: analysis of global, regional and national estimates. Paediatr Perinat Epidemiol. 2007; 21: 98–113. [ Links ]
15. Béhague DP, Victora CG, Barros FC. Consumer demand for caesarean sections in Brazil: informed decision making, patient choice, or social inequality? A population based birth cohort study linking ethnographic and epidemiological methods. BMJ 2002; 324: 942 [ Links ]
16. Gómez Dante O. El secuestro de Lucina: como detener la epidemia de cesárea. Salud Pública de Méjico 2004; 46 (1): 71-4. [ Links ]
17. Documento básico común. Información de la Republica del Paraguay. 2010. Disponible en: http://www2ochr.org//englich/bodies/docs/HRI. visitado 28/12/2010. [ Links ]
18. Sakae TM, Fleitas PF, d'Orsi E. Factors associated with cesarean section rates in a university hospital. Revista de saúde Pública 2009; 43(3): 472-80. [ Links ]
19. ACOG Committee Opinion No. 394, December 2007. Cesarean delivery on maternal request. American College of Obstetricians and Gynecologists. Obstet Gynecol. 2007; 110(6):1501. [ Links ]
20. Volpe FM, Correlación de la tasa de cesárea con las tasas de mortalidad materna e infantil: un estudio ecológico basado en datos oficiales internacionales: Revista Panamericana de Salud Pública 2011; 29 (5): 303-8. [ Links ]
21. Anorlu RI, Maholwana Babalwa, Hofmeyr G Justus. Métodos para el alumbramiento de la placenta durante la cesárea (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 3. Chichester, UK: John Wiley & Sons, Ltd. [ Links ]).
22. Machado Junior LC, Sevrin CE, Emerson De Oliveira, Barbosa de Carvalho E, Washington Zamboni J, De Araújo JC, Marilan de Marcolin PC, Ferreira Awada, Zanetti Giunta R, Munhoz W, Sancovski M, Peixoto S. Associação entre via de parto e complicações maternas em hospital público da Grande São Paulo, Brasil Cad. Saúde Pública, Rio de Janeiro 2009; 25 (1):124-132. [ Links ]
23. Wonhs Kim Do Y, Yang MS, Lee SJ, Shin HH, Park JB. Pregnancy- induced hypertension, but not gestacional diabetes mellitus, is a risk factors for venous thromboembolism in pregnancy. Korean Circ J 2011; 41 (1): 23-7. [ Links ]
24. Raiza Pasquini LC, Nomura Roseli MY, Homem de Mello P, Zugaib M. Antecedente de cesárea como factor de riesgo para placenta previa. Femina 2006; 34(3): 225-231. [ Links ]
25. Anath CV, Smulian JC, Vinzileos AM, The association of placenta previa with history of cesarean delivery and abortion: a Meta analysis. AM Journal Obstet-Gynecol 1997; 177(5): 1071-8. [ Links ]
26. Santana DSN, Maia Filho NL, Mathias L. Concepto, diagnóstico y tratamiento de la placenta previa accreta con invasión de vejiga: revisión sistemática de la literatura. Femina 2010; 38(3):147-153. [ Links ]
27. Isla Valdez A, Cruz Hernandez J, Velazco Boza A, Hernandez García P, Puig R, Diaz Curbelo A. Comportamiento de la placenta previa en el Hospital Gineco-obstétrico América Díaz, periodo 2003-2005.Rev Cubana 2008; 24 (3). [ Links ]
28. Kainer F, Hasbargen U. Emergencies associated with pregnancy and delivery: peripartum hemorrhage. Dtsch Arztebl Int 2008; 105 (37): 629-38. [ Links ]
29. Neilson JP. Intervenciones para la sospecha de placenta previa (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida deThe Cochrane Library, 2008 Issue 3. Chichester, UK: John Wiley & Sons, Ltd. [ Links ])
30. Sakornbut E, Leemant L, Fontaine P. Late pregnancy bleeding. Am Fam Physician 2007; 8: 1199-206. [ Links ]
31. Gomez Gutierrez- Solana I, Larrañaga C. Hemorragia en la gestación. AM Sanit Navar 2009; 32 (1): 81-90. [ Links ]
32. Grillo Ardila CF. Manejo ambulatorio de la paciente con placenta previa: revisión sistemática. Revista Colombiana de Obstetricia y Ginecología 2007; 58 (2) 129-35. [ Links ]
33. Jang DJ, We JS, Shin Ju, Choi YJ, Ko HS, Park IY, Shin JC. Maternal outcomes according to placental position in placenta previa. Int J Med Sci 2011; 41 (1): 439-41. [ Links ]
34. Gethahun D, Oyelese Y, Salihu Hamesu M, Avila Cande V. Previous cesarean delivery and risk of placenta previa and placental abuption. Obstetric-Gynecology 2006; 107 (4): 771-8. [ Links ]
35. Tuzovic L, Djelmis J, LLijic M. Obstetric Risk Factors Associated with Placenta previa Development: case control study. CMJ Croatian Medical Journal 2003; 44(6): 722-33. [ Links ]
36. Gurol-Urganci I, Cromwell DA, Ezocien LC, Smith GC, Onwere C, Mahmood TA, Templeton A, Van Der Meulen JH, Risk of placenta previa in second birth after first birth cesarean section: a population based study and meta- analysis. BMC Pregnancy childbirth 2011; 11:95. [ Links ]
37. Onwere C, Gurol-Urganci I, Cromwell DA, Mahmood TA, Templeton A, van der Meulen JH. Maternal morbidity associated with placenta praevia among women who had elective caesarean section. Eur J Obstet Gynecol Reprod Biol. 2011; 159(1): 62-6. [ Links ]
38. Subtil D, Sommé A, Ardiet E, Depret Mosser S. [Postpartum hemorrhage: frequency, consequences in terms of health status, and risk factors before delivery]. J Gynecol Obstet Biol Reprod (Paris). 2004; 33(8): 4S9-4S16.
39. Rosenberg T, Gali Pariente, Ruslan Sergienko, Arnon Wiznitzer, Eyal Sheiner Critical analysis of risk factors and outcome of placenta previa Archives Gynecology and Obstetrics 2011; 284 (1): 47-51. [ Links ]
40. Gillam M, Rosenberg D, Davis F. The likelihood of placenta previa with greater number of cesarean deliveries and higher parity. Obstetrics and gynecology 2002; 99 (6): 976-80. [ Links ]
41. Milosevic J, Lilic C, Tasic M, Radovic D, Stefanovic M, Antic V. [Placental complications after a previous cesarean section] Med Pregl 2009; 62(56):212-6. [ Links ]
42. Hasegawa J, Matsuoka K, Ichizuka T, Mirmura A, Sekisawa A, Fariña A, OkaiT. Predisposing factors for massive hemorrhage during cesarean section in patients with placenta previa Ultrasound Obstet Gynecol 2009; 34(1): 80-4. [ Links ]
43. Oyelese Y. Placenta previa: the evolving role of ultrasound. Ultrasound Obstet Gynecol 2009; 34 (2): 123-6. [ Links ]
44. Olive EC, Roberts CL, Nazzar N, Algert CS. The characteristics of placental location screening by transbdominal ultrasound at 18-20 weeks. Ultrasound Obstet Gynecol. 2006; 28 (7): 944-9. [ Links ]
45. Chama CM, Wanonyi IK, Usman JD, from low-lying implantation to placenta previa: a longitudinal ultrasonic assessment. J Obstet Gynecol 2004; 5: 516-18. [ Links ]
46. Mustafá SA, Brizot ML, Carballo MHB, Watanabe L, Kahhale S. Transvaginal ultrasonography in predicting placenta previa at delivery: a longitudinal study. Ultrasound 2002: 20 (4): 356-9. [ Links ]
47. Lauría M, Smith RS, Treadwell MC, Comstock CH, Kirk JS, Lee W, Bottoms SF. The use of second-trimester transvaginal sonography to predict placenta pre Ultrasound in Obstetrics & Gynecology 2003; 8 (5), p 337–340. [ Links ]
48. Ghourab S. Third-trimester transvaginal ultrasonography in placenta previa: does the shape of the lower placental edge predict clinical outcome? Ultrasound Obstetric Gynecol. 2001; 18 (2):103-8. [ Links ]
49. Ghi T, Contro E, Martina T, Piva M, Morandi R, Orsini LF, Meriggiola MC, Pilu G, Morselli-Labate AM, De Aloysio D, Rizzo N, Pelusi G. Cervical length and risk of antepartum bleeding in women with complete placenta previa. Ultrasound Obstet Gynecol. 2009; 33 (2):209-12. [ Links ]
50. Saitoh M, Ishihara K, Sekiya T, Araki T. Anticipation of Uterine Bleeding in Placenta Previa Based on Vaginal Sonographic Evaluation Gynecol Obstet Invest 2002; 54: 37- 42. [ Links ]
51. Oppenheimer L, Holmes P, Simpson N, Dabrowski A. Diagnosis of low-lying placenta: can migration in the third trimester predict outcome? Ultrasound Obstet Gynecol. 2001; 18(2):100-2. [ Links ]