Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Ciencias Médicas (Asunción)
Print version ISSN 1816-8949
An. Fac. Cienc. Méd. (Asunción) vol.46 no.1 Asunción June 2013
REPORTE DE CASO
Leishmaniasis Cutánea Atípica por L. Infantum (Chagasi)
Atyipical Tegumentary Leishmaniasis by L. Infantum (Chagasi)
Aldama Caballero A1,2, Guglielmone Pinto C2, Rivelli Oddone V2, Mendoza de Sanchez G3, De Paula N4, Almeida F4, Roselino AM4
1 Cátedra de Dermatología de la Facultad de Ciencias Médicas-Universidad Nacional de Asunción, 2 Hospital Nacional de Itaugua, 3 Ministerio de Salud Pública y Bienestar Social. Asunción. Paraguay, 4 Laboratório de Biologia Molecular do Setor de Dermatologia do Hospital das Clínicas, Divisão de Dermatologia, Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo. Brasil
RESUMEN
Las leishmaniasis son infecciones crónicas causadas por diversas especies de leishmanias, transmitidas de animales al humano por insectos flebotomineos hematófagos, con formas mucocutáneas y viscerales. En el Paraguay, las formas mucocutáneas están producidas preferentemente por L. braziliensis y las viscerales por L. infantum (chagasi). Comunicamos un caso de un adulto inmunocompetente con lesiones no ulceradas en la piel, sin evidencias de afectación visceral, que por la técnica de PCR se determina que son producidas por L. infantum.
Palabras clave: leishmaniasis, leishmaniasis cutánea, leishmaniasis del Nuevo Mundo, Leishmania infantum, PCR
ABSTRACT
Leishmaniasis are chronic infections caused by various species of leishmania, transmitted from animals to humans by insects phlebotomos, characterized by mucocutaneous and visceral forms. In Paraguay, mucocutaneous forms are preferably produced by L. braziliensis and visceral form by L. infantum (chagasi). We report a case of an immunocompetent adult with no ulcerated lesions on the skin, with no evidence of visceral involvement, which is determined by PCR that are produced by L. infantum.
Keywords: cutaneous leishmaniasis, Leishmania infantum, leishmaniasis, New World leishmaniasis, PCR
INTRODUCCIÓN
Las leishmaniasis son infecciones crónicas causadas por diversas especies de leishmanias, transmitidas de animales al humano por insectos, con formas mucocutáneas y viscerales (1, 2). Están causadas por casi 20 especies de leishmanias, agrupadas en dos subgéneros: complejo Leishmania y Viannia con tropismos específicos hacia piel, mucosas o vísceras (3).
En el Paraguay, la leishmaniasis mucocutánea o tegumentaria Americana está causada por L. (V.) braziliensis y algunos casos atribuidos a L. (V.) guyanensis (4) y los casos de leishmaniasis visceral por L. infantum (chagasi) (5).
Comunicamos un caso de leishmaniasis con lesiones exclusivamente cutáneas en que los estudios de la reacción en cadena de la polimerasa (PCR) determinaron que estaban producidos por L. infantum.
PRESENTACION DE CASO CLÍNICO
Paciente de sexo masculino, de 33 años, chofer, procedente de Pedro Juan Caballero, Paraguay, remitido por profesional previa toma biópsica al Servicio de Dermatología, en febrero del 2012. Presenta lesiones asintomáticas en piel, que se inician cinco meses antes de la consulta, localizadas en antebrazo derecho y posteriormente aparecen otras lesiones de similares características en el mismo miembro, rostro, pierna derecha y tronco. Niega fiebre u otros síntomas acompañantes. Refiere ser bebedor social. Niega otros antecedentes patológicos personales o familiares de interés.
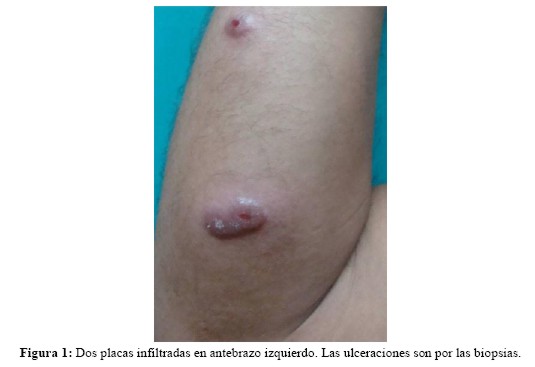
Al examen dermatológico, presenta pápulas y placas en número de nueve. La lesión inicial es una placa eritematosa, infiltrada, de 3x1,5cm de forma arriñonada, de bordes regulares, límites netos, localizada en región antero interna de antebrazo derecho. La superficie es lisa, con escamas blanquecinas finas en sectores y presenta una ulceración de 0,4mm de diámetro producida por la biopsia. A 10cm de la lesión inicial presenta otra placa eritematosa, redondeada, de 2cm de diámetro, de bordes regulares, límites netos, de superficie lisa también con ulceración central debida a la biopsia (figura 1).
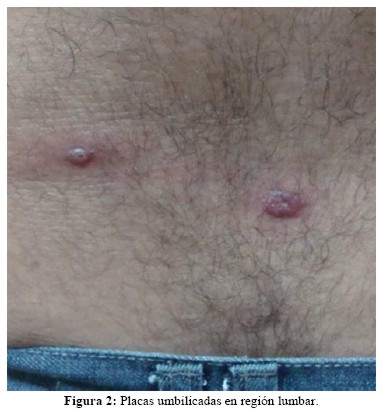
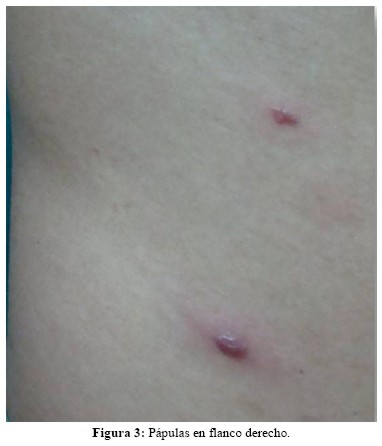
En la región lumbar presenta dos pápulas eritematosas, de 1cm de diámetro, de bordes regulares, límites netos, de superficie irregular, con umbilicación central (figura 2). En flanco derecho presenta dos pápulas eritematosas, de 0,5cm de diámetro, bordes regulares, límites netos, de superficie lisa (figura 3).
En tercio medio de cara lateral externa de muslo izquierdo presenta pápula eritematosa, de 0,3cm de diámetro, de bordes regulares, límites netos. En rostro otras dos pápulas eritematosas de 0,5cm de diámetro, de bordes regulares, límites difusos, superficie lisa, localizada una en región temporal derecha y otra en región interciliar. No presenta afectación de mucosas, visceromegalias ni adenomegalias. Se encuentra en buen estado general.
Con estos hallazgos se plantean los siguientes diagnósticos: Micosis profunda, micobacteriosis, leishmaniasis y lepra.
Los estudios laboratoriales muestran en el hemograma: Glóbulos rojos 4.710.000/mm3, hemoglobina 14,5g/dL, hematocrito 43,5%, glóbulos blancos 6.800/mm3 (Neutrófilos 52%, linfocitos 42%, monocitos 3% y eosinófilos 3%). Plaquetas: 238.000/mm3, VSG: 12 y 26 mm, a la primera y segunda hora respectivamente. Hepatograma: Bilirrubina total 0,8mg/dL (VN: hasta 1,10), bilirrubina directa: 0,08 mg/dL (VN: hasta 0,25), bilirrubina indirecta: 0,76 mg/dL (VN: hasta 0,85), fosfatasa alcalina 54mU/ml (VN: hasta 115), GOT: 49 umg/ml (VN: hasta 42), GPT: 55 umg/ml (VN: hasta 41). Glucosa: 105 mg/dL (VN: 70- 105), urea: 25mg/dL (VN: 10 – 50), creatinina: 1 mg/dL (VN: inferior a 1,3), colesterol total: 202 mg/dL (VN: menor a 200) y triglicéridos: 305 mg/dL (VN: inferior a 150), VDRL no reactiva, HIV negativo, VHB negativo y VHC negativo.
Se toman nuevas biopsias para estudio micológico, bacteriológico (incluyendo cultivo para micobacterias) e histopatológico y se solicita linfa cutánea. Los estudios micológicos, bacteriológicos y la linfa resultan negativos.
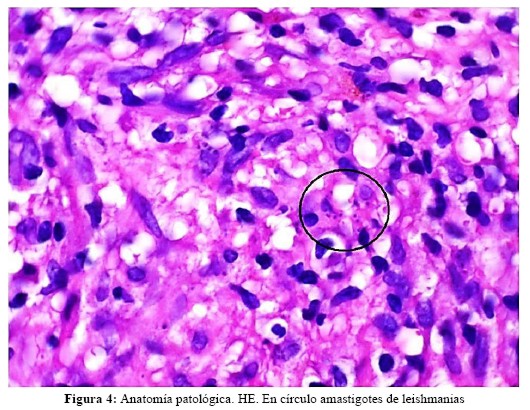
En el reporte histopatológico de las lesiones de flanco derecho y espalda se informa: Epidermis en sectores con hiperqueratosis, paraqueratosis y costras serosas entremezcladas con células paraqueratósicas. En todo el espesor de la dermis y en parte de la hipodermis denso infiltrado constituido por linfocitos, plasmocitos, macrófagos, histiocitos y pequeños nidos de células epitelioides entremezcladas unas con otras sin conformar granulomas bien constituidos. Dentro y fuera de los macrófagos escasas formas amastigotes de leishmanias. Con la coloración de PAS no se observan elementos fúngicos y la coloración de Ziehl- Neelsen es negativa para BAAR. Diagnóstico: Leishmaniasis cutánea (figura 4).
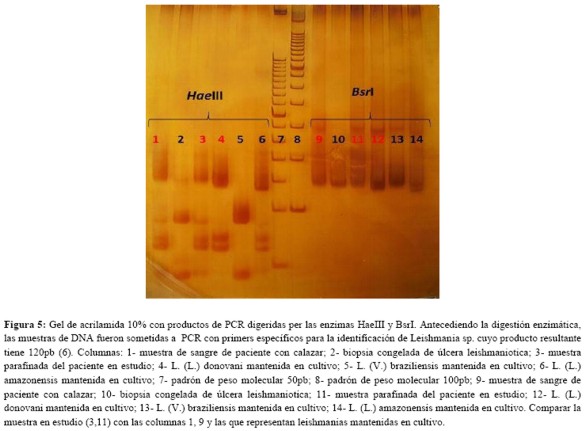
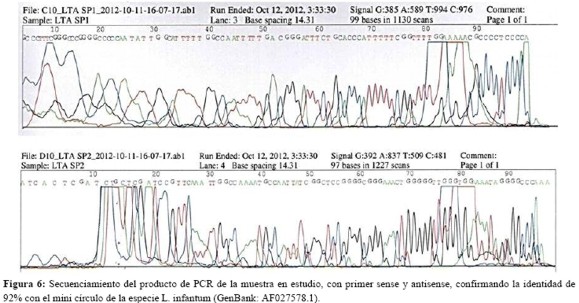
La inmunofluorescencia indirecta para leishmaniasis IgG: (+) 1:40 e IgM: (-) 1:20. La reacción de Montenegro es negativa. Una primera PCR, realizada en el Instituto de Investigaciones en Ciencias de la Salud (Asunción-Paraguay) confirma leishmania y la segunda realizada en Ribeirão Preto (Brasil) con dos isoenzimas de restricción (HaeIII y Bsrl), identifica a la leishmania como perteneciente a la especie infantum (figura 5) y por secuenciación de DNA del producto de la PCR, se confirma la especie L. infantum (figura 6). Para mayores detalles cuánto a la metodología, consultar la referencia 6.
Con estos resultados se procede a tratar al paciente con glucantime a dosis de 20 mg/Kp/día por vía endovenosa, durante 30 días con resolución de las lesiones y sin recidiva a la fecha.
DISCUSION
Clásicamente la leishmaniasis visceral del nuevo mundo es atribuida a L. chagasi y la del viejo mundo a L. infantum, que también puede producir lesiones exclusivamente cutáneas. Ambas son estructuralmente similares, por lo que hay tendencia a unificarlas como L. infantum (3,7).
La leishmaniasis visceral se caracteriza por fiebre prolongada, progresiva, elevada, deterioro del estado general, pancitopenia, hepatoesplenomegalia, hallazgo frecuente de amastigotes en médula ósea y no se han descrito manifestaciones cutáneas en los casos observados en nuestro país (5,8,9). Sin embargo, en pacientes intensamente inmunodeprimidos es posible ver afectación cutánea en este cuadro (10). El paciente en discusión no presenta ninguna de estas características, por lo que se puede, en el momento, descartar leishmaniasis visceral. La ligera alteración de las enzimas hepáticas es atribuida al hábito etílico, que al suspender, se normalizan. En las regiones donde la leishmaniasis visceral es causada por L. donovani, son observadas lesiones cutáneas posteriores al tratamiento, conocidas como post Kala-azar (3).
En ciertas regiones de Latinoamérica, particularmente Centroamérica y Venezuela se han descrito en comunidades con alta prevalencia de leishmaniasis visceral causadas por L. infantum (chagasi), casos de lesiones cutáneas sin compromiso sistémico, en pacientes inmunocopetentes. Las lesiones son pápulas, placas o nódulos, con la característica de no presentar las típicas úlceras de la leishmaniasis cutánea, denominándose a estos cuadros leishmaniasis cutánea atípica (LCA) (11-13). La LCA se observa principalmente en niños mayores de seis años, con lesiones cutáneas preferentemente localizadas en cara y extremidades, en número de dos a tres y menores a 1cm diámetro.
La prevalencia de LCA en niños en zonas endémicas de Honduras llega al 27,6% (12). En el mismo país en el periodo 1997-1998 se describen 1.128 casos de LCA y entre los años 1974 – 1990, son reportados 210 casos de leishamaniasis visceral, cuadro que predomina en menores de cinco años. Esta distribución etaria tendría relación con la madurez del sistema inmune (14). Algunos de estos casos cutáneos están producidos por Leishmania mexicana (15). Otro detalle que llama la atención es que los pacientes con LCA tienen con frecuencia antecedentes de familiares con leishmaniasis visceral (14).
El estado inmune del paciente, la identidad genética y característica del parásito y el vector, determinan que el L infantum produzca enfermedad cutánea o visceral. Si el sistema inmune es competente, en mayores de cinco años, no permite el desarrollo de la leishmaniasis visceral, pero el parásito no es eliminado totalmente y se ubica en la piel (14).
La LCA no ha sido descrita en nuestro país, por lo que nos pareció importante comunicar este caso observado en un adulto inmunocompetente, con buena respuesta al tratamiento antimonial. Además es trascendente en salud pública, porque las lesiones son reservorios de parásitos para el vector Lutzomyia longipalpis y es un indicador de lugares donde hay circulación del parásito, lo que obliga a una mejor vigilancia de la leishmaniasis visceral.
El caso demuestra la compleja interacción entre el huésped, el vector y el agente, en este caso con una especie considerada típicamente como viscerotrópica, el estado inmunológico hace que se vuelva dermotrópica y produce las lesiones cutáneas.
REFERENCIAS BIBLIOGRÁFICAS
1. Brito A, Azulay D, Azulay R. Leishmaniosis y demás protozoarios de interés dermatológico. En Azulay R, Azulay D, Azulay L. Dermatología Azulay. 4° ed. Rio de Janeiro: Guanabara - Koogan 2006; p. 415- 422[ [ Links ]STANDARDIZEDENDPARAG]
2. Sampaio S, Rivitti E. Dermatología. 2° ed. San Pablo: Artes Médicas 2000; p. 565- 574[ [ Links ]STANDARDIZEDENDPARAG]
3. Herwaldt B. Leishmaniosis. En: Fauci A, Braunwald E, Kasper D, Hauser S, Longo D, Jameson J, Loscalzo J. Harrison. Principios de Medicina Interna. 17° ed. México; MC Graw Hill 2009; p. 1296- 1300[ [ Links ]STANDARDIZEDENDPARAG]
4. Canese A. Leishmaniasis tegumentaria en el Paraguay: Evolución de 22 años (1975-1996). Rev Parag Microb 1998, 18(1): 25-29[ [ Links ]STANDARDIZEDENDPARAG]
5. Montiel D. Leishmaniosis visceral en el Paraguay. Reporte de 3 casos tratados con miltefosina. Rev Nac (Itaugua) 2010, 2(1): 38- 41[ [ Links ]STANDARDIZEDENDPARAG]
6. Medeiros AR, Silva WA Jr, Roselino AM. DNA sequencing confirms the involvement of Leishmania (L.) amazonensis in American tegumentary leishmaniasis in the state of São Paulo, Brazil. Clinics (Sao Paulo) 2008, 63(4):451-6[ [ Links ]STANDARDIZEDENDPARAG]
7. Dedet J. Leishmania et leishmanioses du continente Américain. Annales de LInstitut Pasteur 1993 4 (1): 3-25[ [ Links ]STANDARDIZEDENDPARAG]
8. Canese A. Leishmaniasis visceral: Re-emergente o Re-descubierta en Paraguay. Rev Parag Microb 2003; 1-2[ [ Links ]STANDARDIZEDENDPARAG]
9. Aldama A. Dermatología Tropical. Asunción: Visualmente 2010; p. 112-133[ [ Links ]STANDARDIZEDENDPARAG]
10. Roselino A, Chociay M, Costa R, Machado A, Figueiredo J. L. (L.) chagasi in AIDS and Visceral Leishmaniasis (Kala-azar) co-infection. Rev Inst Med trop S Paulo 2008; 50(4): 251-254[ [ Links ]STANDARDIZEDENDPARAG]
11. Lizardo G, Ponce C, Ponce E, Sierra M. Caracterización de pacientes con Leishmaniasis cutánea atípica. Rev Med Hondur 2008; 76: 101-107[ [ Links ]STANDARDIZEDENDPARAG]
12. Santos K, Bermúdez J, López E, Alger J, Sierra M, Fajardo D. Estudio clínico-epidemiológico de leishmaniasis cutánea atípica en Reitoca, zona endémica del sur de Honduras. Revista Médica de los Post Grados de Medicina 2006; 9 (1): 47-57[ [ Links ]STANDARDIZEDENDPARAG]
13. Agrela I, Sánchez E. Prevalencia de la infección por Leishmaia spp. En un área periurbana de Altagracia de Orituco, estado Guárico, Venezuela. Bol. Mal. Salud Amb. 2009; 29(1): 107-116[ [ Links ]STANDARDIZEDENDPARAG]
14. Ponce C, Ponce E, Morrison A, Cruz A, Nova E. Leishmania donovani chagasi: new clinical variant of cutaneous leishmaniasis in Honduras. Lancet 1991; 357: 67-70[ [ Links ]STANDARDIZEDENDPARAG]
15. Neva F, Ponce C, Ponce E, Kreutzer R, Modabber F, Olliaro P. Non ulcerative cutaneous Leishmaniasis in Honduras fails to respond to topical paromomycin. Trans R Soc Trop Med Hyg 1997; 91: 473- 475 [ Links ]