Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Ciencias Médicas (Asunción)
Print version ISSN 1816-8949
An. Fac. Cienc. Méd. (Asunción) vol.44 no.2 Asunción Dec. 2011
REPORTE DE CASO
Manejo terapéutico de una malformación arteriovenosa extracraneal: reporte de un caso.
Therapeutic management of extracranial arteriovenous malformation: a case report.
AldanaUbillúsC1,2, Lee Ch1, Filizzola R1, Cáceres H1, Espinoza H1
1Servicio de Cirugía, Primera Cátedra de Clínica Quirúrgica y 2 Servicio de Cirugía, Unidad de Cirugía Plástica Reconstructiva. Facultad de Ciencias Médicas. Universidad Nacional de Asunción
RESUMEN
Las malformaciones arteriovenosas cefálicas implican un gran desafío en el manejo terapéutico. Todo tratamiento mal conducido mediante gestos inadaptados, entre ellos la cirugía, puede ser nefasto en el pronóstico vital. La estrategia terapéutica adecuada debe contemplarel tiempo de cirugía plástica o de reconstrucción. Los autores reportan el caso de una paciente joven con una malformación extracraneal avanzada cuya presentación clínicavio el paso de la complicación más temible de esta entidad: la hemorragia masiva.
Palabras clave: malformaciones arteriovenosas, tratamiento, cirugía plástica, reconstrucción.
ABSTRACT
Arteriovenous malformations in the head imply a great challenge in the therapeutic management. Any treatment poorly conducted through gestures maladjusted, among them surgery, can be devastating in the vital prognosis. The adecuate therapeutic strategy must contemplate the timing for the plastic or reconstructive surgery. The authors report the case of a young patient with an advanced extracranial malformation whose clinical presentation saw the occurence of the more fearful complication of this entity: the massive hemorrhage.
Key words: arteriovenous malformations, treatment, plastic surgery, reconstruction.
INTRODUCCIÓN
Las malformaciones vasculares son diferenciadas en malformaciones arteriovenosas (MAV), malformaciones venosas, malformaciones capilares y malformaciones linfáticas. Un mismo paciente puede padecer la asociación entreéstas(1).La MAV, la lesión menos frecuente pero la más peligrosa, suele cursar con alto débito, a veces con débito normal o disminuido si se trata de un estadio inicial (2). Presenta un comportamiento evolutivo diferente alhemangioma (InternationalSocietyfortheStudy of VascularAnomalies) (3) ya que este último progresa a través de una proliferación endotelial o hiperplasia celular, mientras que laMAV se expande a través de mecanismos hemodinámicos. Como un volcán durmiente siempre listo para entrar en erupción, la MAV puede estar camuflada en los músculos o bajo una malformación capilar aparentemente inofensiva, pero el débito puede acelerarse bruscamente. Este fenómeno puede ocurrir en la pubertad, tras una modificación hormonal o en situación de stress como infección, traumatismo o gesto quirúrgico o endovascularinadaptado (2).
Morfológicamente la MAV puede ser de trestipos: a). Fístula arterio-venosa: donde existen varios shunts entre arterias o arteriolas y venas. b). Malformación arteriolo-venular: donde existen varias pequeñas fístulas entre arteriolas y vénulas. c). Malformación arteriolo-venosa donde varias arteriolas desembocan en una bolsa venosa y las fístulas se sitúan en la pared de la bolsa venosa (1).
En 1994 Schobinger(4) clasificó las fases evolutivas de la enfermedad. Esta estadificación fue adaptada por Kohout et al en 1998 (5) como sigue: Estadio I (quiescente) con presencia de una mácula rosada o azulada, calor local yshuntarteriovenoso al eco-doppler. Estadio II (expansión) con crecimiento de la lesión, presencia de latidos, frémito y soplo con venas tortuosas.EstadioIII (destrucción) con cambios distróficos en la piel, necrosis tisular, infecciones, sangrados y dolor.Estadio IV (descompensación) con descompensación y falla cardiaca.
La arteriografía permite el estudio cartográfico de los vasos.No obstante, la información que proporciona puede ser insuficiente ya queaquellos micro-shuntsque no son visualizados pueden manifestarse progresivamente con la aparición de nuevos vasos nutricios. La angio-tomografía y la angio-resonancia aportan igualmente datos de gran valor. El eco-doppler puede confirmar la presencia de una fístula arteriovenosa y precisar los vasos aferentes, mientras que el doppler pulsado indica el débito arterial comparativo con el lado opuesto. Estos estudios son útiles en el seguimiento evolutivo, pero no son determinantes para el tratamiento inicial, fase donde se requiere precisión diagnóstica.En efecto, es necesario contar con eldiagnóstico exacto de la lesióny su correspondiente extensión, pues la actitud terapéutica dependerá del estadíoclínico de la enfermedad y deberá adaptarse a todo lo largo de la evolución (6).
Reportamos el caso de una paciente con una malformación arteriovenosa extracraneal cuyo contexto clínicorequirió un particular y delicadomanejo terapéutico.
PRESENTACIÓN DEL CASO CLÍNICO
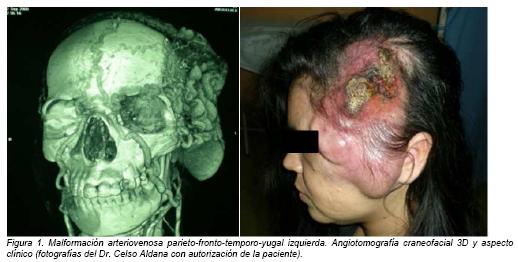
Paciente de sexo femenino,de 31 años de edad, portadora de malformación arteriovenosa extensa manifiesta desde la pubertad, iniciándose como una tumoración pulsátil pre-auricular izquierda con crecimiento lento. La progresión se acelera desde hace dos años yafecta a las ramas de la arteria carótida externa izquierda, comprometiendo principalmente el territorio temporal superficial. Un año antes, la paciente recibe tratamiento conembolizaciónselectivasin éxito, al cual siguen un aumento del tamaño de la lesión y complicaciones hemorrágicas reiteradas.El examen físico revela una malformaciónarteriovenosaextensa parieto-fronto-temporo-yugalizquierda con infiltración tegumentaria en superficie, piel con signos inflamatorios, presencia de costras y escara infectada en el centro de la misma. La angio-tomografía confirma la afectación de los vasos temporal superficial y occipital en el lado izquierdo, enconexión con la arcada vascular palpebralsuperioripsilateral, la cual se encuentra dilatada. Las arterias maxilar interna y facial izquierdastambién están dilatadas.En profundidad, la lesión respeta estructuras óseasy musculares (Figura 1).
La particularidad del caso radica en la aparición de un episodio hemorrágico severo en la zona central de la lesión, con marcado compromiso hemodinámico, que conlleva a la paciente a una asistencia de urgencia. Las medidas hemostáticas tópicas y el vendaje compresivo de la cabeza solo cohíben parcialmente el sangrado. Ante la dificultad de practicar la embolización del nicho afectoy como medida de salvataje, la ligadura quirúrgica de la arteria carótida externa izquierda es realizada, a condición de extirpar la lesión en un segundo tiempo operatorioinmediato. Después de ser obtenida la estabilización hemodinámica, 48 horas después de la cirugía, se realiza la exéresis amplia que respeta el periostio en la zona fronto-parietal,aponeurosis temporal y fascia pre-parotídea en la zona temporo-yugal. La pérdida de substancia es cubierta temporalmente con alo-injerto de piel cadavérica.La evolución postoperatoria se caracteriza inicialmente por buen prendimiento del alo-injerto, conel esperado rechazo del mismoa partir de la tercera semana.
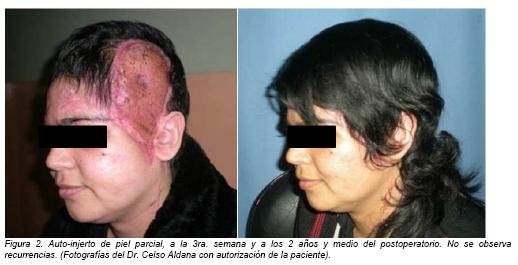
Las curaciones desnudan en profundidad un tejido de granulación con aspecto trófico satisfactorio, permitiendo la reconstrucción con unauto injertode piel parcial. Durante el control en el consultorio, a tres años de la exéresis quirúrgica de la lesión, no se evidencia recurrencias y la paciente manifiesta plena satisfacción con el resultado obtenido (Figura 2).
DISCUSIÓN
La malformación arteriovenosa(MAV) de la extremidad cefálica, con su alto y peligroso carácter incapacitante, constituye un verdadero desafío en el manejo terapéutico. Partiendo de la base en donde la MAV extracerebral es menos frecuente que la manifestación intracerebral (7), nos presentamos ante un inusual caso en el que pudimos constatar la evolución nefasta de una malformación arteriolo-venosaextracerebral, presentación rara entre los tipos morfológicos posibles. En ella, el comportamiento clínico mimetiza al de las fístulas arteriovenosas. Las lesiones localizadas en el cuero cabelludo suelen cursar con crecimiento lentoy están formadas generalmente por macro-shunts que evocan la presencia de múltiples fístulas arteriovenosas (1).Sin embargo, es muy difícil predecir la evolución del cuadro clínico, siendo ésta a veces muy dramática luego de cierto periodo de quiescencia, dando lugar a la aparición de trastornos tróficos de la piel, hemorragias y trastornos cardiacos.
El manejo de estas malformacionessuscitatodavía muchas controversias.Pero en primera instancia, si una afirmación resta indiscutible,es que la radioterapia no conserva lugar alguno en el arsenal terapéutico(1).El tratamiento, por lo tanto, continúa siendo un gran desafío, de difícil decisión debido a la evolutividad y al riesgo vital. Esta complejidad obliga a una colaboración multidisciplinaria, principalmente entre cirugía vascular, cirugía plástica, intervencionismo radiológico y anestesiología. El apoyo psicológico de pacientes y de su entorno es igualmente de gran valor.
El tratamiento conservador, como la contención elástica, puede ser una alternativa o un complemento a la cirugía. En la práctica este procedimiento se aplica fácilmente en lesiones localizadas en las extremidades(6). En nuestro caso, la imperiosa necesidad de cohibir un episodio hemorrágico severo obligó a realizar el vendaje compresivo de la cabeza que ocasionó lesiones isquémicas y necrosis cutánea en la frente, agregando una morbilidad complementariaen la paciente cuya piel frontal escapaba a la malformación vascular. Afortunadamente, las lesiones frontales cicatrizaron favorablemente, dejando secuelas cicatriciales prácticamente inadvertidas.
En cuanto al tratamiento quirúrgico de la malformación, considerando la estadificación, las lesiones deestadío I no suelen tener indicación operatoria (6).En efecto, aunque la presencia de una malformación quiescente resulte molestosa, la causa primaria de morbilidad es la expansión de la lesión (8).En esta fase se aconseja el seguimiento estricto del paciente, reservando una conducta terapéutica más agresiva solo en caso de aparición de complicaciones. Por otro lado, las MAV en estadío II a IV tienen indicación quirúrgica siempre y cuando no se traten de formas inextirpables, pues la exéresis incompleta de una lesión puede agravar el cuadro, a veces comprometiendo el pronóstico vital. Son indicaciones absolutas de cirugía la presencia de hemorragia, recurrencia, ulceración, isquemia, insuficiencia venosa, descompensación cardiaca, localización con compromiso visual, auditivo,alimentario o respiratorio (6).
La embolización, propuesta por Brookes(9)ymodificada por Hashimoto (10), tiene por objeto cerrar las arterias aferentes y obstruir el nido de la lesión mediante el uso de partículas que pueden ser reabsorbibles o no. Esto permite reducir temporalmente el sangrado, favoreciendo una exéresis quirúrgica menos hemorrágica si ésta es realizada en las horas subsiguientes (5).Esta técnica fue utilizada en forma terapéutica, paliativa o en asociación con la cirugía.Sin embargo, el aporte del intervencionismo radiológico induce al cuestionamiento de la estrategia terapéutica.En primer lugar, está demostrado que la embolización exclusiva, sin cirugía asociada,cursa conun alto índice de recidiva. Esto se explica por la isquemia resultanteque favorece la colateralización de los vasos periféricos y la angiogénesis (8),produciendo la expansión de la lesión y transformando a la misma en una forma de tratamiento mucho más compleja. Probablemente, este hecho influyó en la evolutividad manifiesta en nuestra paciente, cuya conducta terapéutica post-embolización se ha visto truncada por motivos que desconocemos.En segundo lugar, la ligadura quirúrgica arterial produce el mismo efecto que la embolización exclusiva, es decir, una desvascularización temporaria responsable de un fenómeno isquémico. La revascularización se restablece a través de las pequeñas arterias de territorios vecinos (colateralización), extendiendo riesgosamente la malformación inicial. De esta manera una MAV puede transformarse en una lesión inextirpable. Además, la ligadura anula toda posibilidad de embolización selectiva futura en caso de recurrencia. Estos motivos son más que suficientes para proscribir esta técnica, pues generalmente no aporta mucha ayuda y dificulta un eventual tratamiento ulterior.En nuestro caso, este recurso fue condicionado a un gesto operatorio obligatorio en tiempo inmediato.
En tercer lugar, el éxito de una resección quirúrgica depende del enfoque carcinológico de la misma, una resección incompleta regenerará el nido residualy la malformación puede evolucionar a una forma inextirpable.
Aunque más quisiéramos que la exéresis sea amplia, los límites del nido no siempre son tan visibles como pueden aparecer en las imágenes auxiliares. En efecto, la intensidad de flujo y los múltiples aferentes pueden dificultar la interpretación de una angiografía. De igual manera, un drenaje venoso de consideración puede evocar erróneamente una MAV más extensa. Esto explica los fracasos y agravaciones secundarias aun con resecciones quirúrgicas amplias (6).
La conducta terapéutica ideal consiste enresecar ampliamente la lesión de la manera menos hemorrágica. Se aconseja la asociación de embolización selectiva en un primer tiempo y cirugía 24 a 48 hs después. Este esquema no siempre es realizable debido a las dificultades expuestas anteriormente y por el alto costo del intervencionismo radiológico, prácticamente inalcanzable para una población con escasos recursos económicos.Por lo tanto, en la práctica, la elección terapéutica puede ser complicada.Ocasionalmentesurge el dilema ético cuando se nos presenta una hemorragia severa de difícil manejo, cuadro clínico que no cede con la compresión y se acompaña de gran descompensación hemodinámica;a esta dificultad se suma la imposibilidad logística para realizaruna nueva embolización: ¿Acaso es mejor abstenerse a cualquier gesto heroico y dejar a libre evolución la suerte del enfermo? ¿Más vale utilizar un arma de emergencia como la ligadura para paliar momentáneamente el sangrado, ciertamente sacrificando todo acceso a embolizaciones futuras, pero manteniendo la esperanza de vida?En el caso reportado no fue fácil discernir la mejor opción. Un consenso multidisciplinariooptó por la desvascularización inicial y exéresis quirúrgica amplia subsiguiente. La paciente y sus familiares fueron advertidos sobre el alto riesgo de recidiva y sobre la dificultad que pudiera presentarse ante la necesidad de una terapéutica futura.
En caso de recurrenciaun recurso vigente es la embolización por punción directa (11). Este procedimiento, técnicamente de difícil realización, debe ser practicado por un profesional extremadamente capacitado.
En cuanto a la cirugía reparadora se requiere de una cuidadosa elección de la técnica a emplear. Debemos tener en cuenta no malgastar las opciones si consideramos una probable recidiva que requerirá de una nueva reconstrucción. Para algunos autores (12) un colgajo muscular regulador permite controlar y estabilizar la lesión. El colgajo combateasí la isquemia periférica, limitando la posibilidad de colateralización en los vasos vecinos a la zona hipo-vascularizada.La región afecta en el caso reportado solo puede apelar a la disección de un colgajo muscular libre distante, pero el estado clínico de la paciente no autorizaba técnicas complejas de microcirugía, sino la realización de un gesto sencillo y rápido. Se optó por la cobertura de la pérdida de substancia con alo-injerto de piel cadavérica sobre periostio y fascia muscular conservados. La ligadura realizada previamente no aseguraba una vascularización correcta de la herida, el alo-injerto cutáneo de bajo costo protegería al periostio de cualquier desecación y sería testigo de cualquier isquemia local. La evolución fue favorable, permitiendo diferir la reconstrucción definitiva de la herida conun auto-injerto de piel parcial, técnica sumamente sencilla y que no corta otras posibilidades terapéuticas reparadoras ante cualquier requerimiento futuro. Si la isquemia progresaba, la cobertura con colgajo era ineludible, pero realizable en una paciente mejor preparada.
El seguimiento del casono revela recurrenciasa tres años de la cirugía. Estos controles en el postoperatorio tienen una importancia capital. Laestabilidad del débito vascular puede ser evaluada por el eco-doppler, que en nuestro caso no reveló modificaciones. Si persisten dudas, la resonancia magnética y el angio-scan pueden aportar datos complementarios. Lamentablemente esta patología no nos permite asegurar una remisión definitiva, aún si nuestra exéresis fue realizada en forma amplia. Solo un periodo más o menos prolongado responderá cualquier interrogante sobre la evolución de la enfermedad(13).
En conclusión la malformación arteriovenosa es una afección de pronóstico incierto y difícil manejo terapéutico. Si la lesión es quiescente, el tratamiento recomendado consiste en la abstención terapéutica y seguimiento estricto por consultorio. Si aparecen complicaciones o aumenta el estadio clínico, la erradicación del nicho es el tratamiento más eficaz. La cirugía debe ser precedida casi siempre de una embolización selectiva. La ligadura arterial generalmente no es recomendada, sin embargo en este caso permitió una chance de vida. No promovemos la aplicación sistemática de este gesto, pero sí instamos a una reflexión valiosa del punto de vista ético, moral y legal, tratándose de pacientes con bajos recursos económicos y que no tienen acceso al tratamiento recomendado y practicado en los países del primer mundo.
REFERENCIAS BIBLIOGRÁFICAS
1. Deffrennes D, Bisdorff A, Salvan D, Herbreteau D. Traitement chirurgical des malformations vasculaires superficielles et des hémangiomes de la face. EMC (Elsevier Masson SAS, Paris) Techniques chirurgicales – Chirurgie plastique reconstructrice et esthétique 2009;45-146. [ Links ]
2. Vanwijck R, Dégardin-Capon N. Les malformations artérioveneuses: aspects cliniques et évolution. Ann Chir Plast Esthet. 2006;51(4-5):440-6. [ Links ]
3. Enjolras O. Classification and management of the various superficial vascular anomalies: hemangiomas and vascular malformations. J Dermatol 1997;24:701-10. [ Links ]
4. Schobinger R. Proceedings of ISSVA Congress. Roma 1994. [ Links ]
5. Kohout M, Hansen M, Pribaz J, Mulliken JB. Arteriovenous malformations of head and neck: natural history and management. Plast Reconstr Surg. 1998;102(3):643-54. [ Links ]
6. Casanova D, Bardot J, Bartoli JM, Magalon G. Traitement chirurgical des malformations artérioveineuses. Ann Plast Chir Esthet. 2006;51(4-5):456-70. [ Links ]
7. Olivecrona H, Ladenheim J. In: Congenital ateriovenous aneurysms of the carotid and vertebral arterial systems. Berlin: Springer-Verlag;1957.p.14. [ Links ]
8. Liu AS, Mulliken JB, Zurakowski D, Fishman SJ, Greene AK. Extracranial arteriovenous malformations: natural progression and recurrence after treatment. Plast Reconstr Surg. 2010 Apr;125(4):1185-94. [ Links ]
9. Brookes B. The treatment of traumatic arteriovenous fistula. South Med. 1989;23:106-9. [ Links ]
10. Hashimoto Y, Matsuhiro K, Nagaki M, Tanioka H. Therapeutic embolization for vascular lesions of the head and neck. Report of two cases. J Oral Maxillofac Surg. 1989;18:47-9. [ Links ]
11. Casasco A, Herbreteau D, Houdart E, Georges B, Tran Ba Huy P, Deffrennes D, Merland JJ. Craniofacial tumor devascularization by direct puncture. AJNR Am J Neuroradiol. 1994;15:1233-9. [ Links ]
12. Dompmartin A, Labbé D, Barrelier M, Theron J. Use of a regulating flap in the treatment of a large arteriovenous malformation of the scalp. Br J Plast Surg. 1998;51(7):561-3. [ Links ] 13. Enjolras O, Deffrennes D, Borsik M, Diner P, Laurion C. Les tumeurs vasculaires et les règles de prises en charge chirurgicale. Ann Chir Plast Esthet.1998;43(4):455-90 [ Links ]