Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Anales de la Facultad de Ciencias Médicas (Asunción)
versão impressa ISSN 1816-8949
An. Fac. Cienc. Méd. (Asunción) v.42 n.2 Asunción dez. 2009
Reporte de Caso
Adenocarcinoma in situ de la ampolla de Vater. Presentación de caso clínico poco frecuente. Manejo diagnóstico y terapéutico.
In situ adenocarcinoma of the ampulla of Vater. Presentation of a low frequent clinical case. Diagnostic and therapeutic management
Machaín Vega GM1* , Ortíz Villalba J2, Gómez V1, Lee A1, Rodríguez A1, Marín Solá F1, Pizurno O1.
1II Cátedra de Clínica Quirúrgica. Facultad de Ciencias Médicas - UNA, 2Departamento de Endoscopía, Hospital de Clínicas, Facultad de Ciencias Médicas - UNA.
RESUMEN
Reportamos el caso de una mujer de 56 años de edad que consulta por dolor en hipocondrio derecho y fiebre. Refiere ictericia, coluria y acolia desde el inicio del cuadro. Niega melena, nauseas y vómitos. Refiere pérdida de peso de aproximadamente 10 kg. .Se realiza Ecografía abdominal con los siguientes hallazgos: Hígado: normal. Vías Biliares Intrahepáticas: dilatadas. Colédoco: 37 mm. en tercio medio y 14 mm. a nivel retropancreático. Sospecha de cálculo en su interior. Vesícula biliar: Distendida, con barro biliar. Se diagnostica Ictericia obstructiva y se indica Colangio Retrograda Endoscópica en donde se visualiza la papila mayor de aspecto tumoral, midiendo aproximadamente 2 - 2, 5 cm. con una ulceración cerca del orificio papilar, superficie irregular. Se propone resección endoscópica de la tumoración. La biopsia informa adenoma velloso con cambios de displasia severa y carcinoma in situ y con compromiso de los límites de resección endoscópica. TAC abdominal sin imágenes de metástasis demostrable. Se indica entonces una duodenopacreatectomía cefálica. La anatomía patológica informa adenocarcinoma in situ de la ampolla de Vater con límites quirúrgicos sin evidencia de neoplasia. Ganglios linfáticos pancreáticos sin evidencia de metástasis. Buena evolución en el post operatorio y alta hospitalaria a los 15 días. A los dos años de seguimiento el paciente esta clínicamente asintomatica y sin evidencias diagnósticas de tumor residual.
Palabras clave: Adenocarcinoma de ampolla de Váter – Adenocarcinoma ampular in situ, resección local o radical de los ampulomas – Resección endoscópica, duodenopancreatectomia cefalica - DPC.
ABSTRACT
We report the case of a woman who is 56 years old that presented abdominal pain and fever. She also referred jaundice, dark urine, pale stools and a weight loss of 10 kg since the beginning of the case. She did not refer melena, nauseas or vomits. The abdominal ultrasound revealed a normal liver, dilatation of the intrahepatic bile ducts, choledocus of 37 mm in the middle third and 14 mm at retropancreatic level with a suspicion of calculus and a distended gall bladder vesicular with biliary mud. An obstructive jaundice was diagnosed and an endoscopic retrograde cholangiopancreatography was indicated showing a tumor aspect of the larger papilla with 2 to 2.5 cm of size, with ulceration close to the bud orifice and irregular surface. The endoscopic resection of the tumor was proposed. The biopsy reported a villous adenoma with changes of severe dysplasia and an in situ carcinoma with compromises of the endoscopic resection limits. The abdominal CAT did not show any metastasis images. A cephalic duodenopancreatectomy was indicated. The pathologic anatomy reported an in situ adenocarcinoma of the ampulla of Vater with surgical limits and no evidence of neoplasia. The pancreatic lymphatic nodes did not show any metastatasis evidence either. There was a good evolution after the surgery and the patient was discharged 15 days post-surgery. After two years of follow-up the patient is clinically asymptomatic and there is no diagnostic evidence of residual tumor.
Keywords: Adenocarcinoma of the ampulla of Vater, In situ ampullary carcinoma, local or radical resections of ampullary carcinoma, endoscopic resection, cephalic duodenopancreatectomy, CDP
INTRODUCCIÓN
Los adenocarcinomas de la Ampolla de Vater (Ampulomas) representan el 2% de todos los carcinomas y el 5% de todos los tumores del aparato digestivo y es más frecuente entre la quinta y séptima década de la vida (1-10).
Existen 4 formas macroscópicas: 1) Vegetantes: con aspecto de pólipo, 2) Ulcerados: Con obstrucción de formas vecinas, las que al infiltrar obstruye, 3) Seudopapilitis: Identificada en estudio microscópico, sobre todo si se acompaña de litiasis, y 4) Nodular: que puede confundir con un cáncer de la cabeza de páncreas (11-15).
El carcinoma de ampolla de Vater cuando se diagnostica, y por lo general, se presenta en etapas tardías con tumor de dudosa resección o no resecable (15-25).
Se clasifican según su: Origen (Duodenal, pancreático y Coledociano), Localización (Ampular, periampular y mixta) y Comportamiento (Benigno o maligno) (20-25).
El 99% de los tumores malignos de la Ampolla de Vater, son adenocarcinomas. Resultan poco frecuentes y de difícil diagnóstico ya que concurren en el área: las patologías pancreáticas, patologías del tercio distal del conducto biliar, del conducto pancreático y mucosa duodenal adyacente.
El objetivo de este trabajo es presentar y discutir el caso de una paciente con adenocarcinoma de la ampolla de Vater, cuya relevancia es determinar la importancia del diagnóstico correcto, el tratamiento y seguimiento del citado tumor.
PRESENTACIÓN DEL CASO
Paciente de sexo femenino, de 56 años de edad, que consulta por dolor en hipocondrio derecho, de tipo cólico, intenso, que no irradia y que no cede con analgésicos comunes, que se acompaña de sensación febril de predominio vespertino. Refiere ictericia, coluria y acolia desde el inicio del cuadro. Niega melena, nauseas y vómitos. Refiere pérdida de peso de aproximadamente 10 kg. Niega cuadro similar anterior. A la ectoscopía se aprecia paciente adulta mayor, normosómica, eutrófica, lúcida, orientada en tiempo y espacio, en quien llama la atención coloración amarillenta de piel y mucosas. Impresiona portadora de patología crónica. Al examen físico los hallazgos de valor fueron abdomen globuloso a expensas de tejido adiposo, blando, depresible, doloroso en hipocondrio derecho, sin defensa muscular ni signos de irritación peritoneal. Impresiona palparse vesícula biliar, sonoridad conservada, RHA +. Por tacto rectal se retiran por guante heces hipocólicas. En la piel, ictericia ++. Resto del examen físico sin particularidades.En la ecografía abdominal los hallazgos fueron: Hígado: forma y tamaño normales, contornos regulares y sin alteraciones focales. VBIH: dilatadas. Colédoco: 37 mm. en tercio medio y 14 mm. a nivel retropancreático. Sospecha de cálculo en su interior. Vesícula: Distendida, con barro biliar. Resto: s/p.
Se diagnostica Ictericia Obstructiva y se indica Colangiopancreatografía Retrógrada Endoscópica (CPRE), la cual se realiza y se halla: En D2 se visualiza la papila mayor de aspecto tumoral, mide apróximadamnente 2 - 2,5 cm. con una ulceración cerca del orificio papilar, superficie irregular. Se realiza fístula colédoco – duodenal endoscópica, se drena bilis oscura a chorro. Se contrasta colédoco. Mide 4 - 4,5 cm. Sin imágenes de litiasis en su interior. Se toman biopsias, las mismas muestran fragmentos superficiales de tumor velloso con reacción inflamatoria secundaria y signos de displasia leve a moderada.
Se diagnostica Tumor de la ampolla de Vater de aproximadamente 2,5 cm. de tamaño. A continuación se propone la realización de una resección endoscópica con asa de polipectomía y corriente mixta de alta frecuencia. Una vez realizado el procedimiento se produce un pequeño sangrado en el sitio de la resección que se cohíbe con inyección local de adrenalina. Se recupera tumor para examen histológico, el cual determina Adenoma velloso con cambios de displasia severa y carcinoma in situ. La lesión se extiende a los límites quirúrgicos de resección. No se observa invasión estromal. TAC abdominal informa no imágenes desmostrable de metástasis.
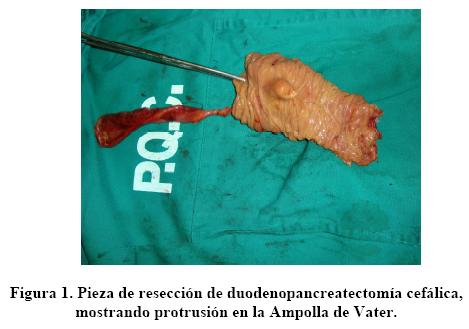
Se propone entonces Duodenopancreatectomia cefálica tipo Child, con drenaje tubular en hiato de Winslow y peri anastomosis pancreato yeyunal. Figura 1
La Anatomía Patológica informa: Intestino delgado y segmento de páncreas: focos residuales de adenoma velloso con cambios de displasia severa a adenocarcinoma in situ en ampolla de Váter y colédoco. Márgenes quirúrgicos sin evidencia de neoplasia. Ganglios linfáticos peripancreáticos anterior, posterior, superior, inferior, externos e internos, sin evidencia de MTS y líquido abdominal: células mesoteliales reactivas y células inflamatorias.
La paciente pasa a UCIA para monitoreo post operatorio donde permanece por 48 horas, no requirió ARM ni inotrópicos, manteniéndose hemodinámicamente estable por lo que pasa a sala de internados donde presentó buena evolución. Es dada de alta en su 40 DDI y 15 DPO, en buen estado general. En el post operatorio alejado se realizo colonoscopia y tránsito intestinal no constatándose lesiones adenomatosas ni vellosas. El seguimiento a los 24 meses con Quimioterapia, determina paciente libre de enfermedad y con buena calidad de vida.
DISCUSIÓN
El término carcinoma ampular no sólo hace referencia a una ubicación topográfica sino también al origen histológico de los mismos, ya que implica que derivan de la mucosa intestinal que tapiza dicha región. Algunos autores sostienen que lesiones con características histomorfológicas diagnosticadas como adenoma velloso o "pólipo vello-glandular", serían el origen de tales neoplasias (1,2,3).
Los adenocarcinomas de la Ampolla de Vater resultan infrecuentes comparados con la patología neoplásica de las estructuras que conforman la región periampular (cabeza de páncreas, tercio distal del conducto biliar común, conducto pancreático y mucos duodenal adyacente), las cuales pueden presentarse con similares síntomas clínicos (2,3).
La incidencia por millón de personas en Estados Unidos es de 5,7 casos por año (4). De todos los carcinomas del aparato digestivo superior, el ampuloma representa el 0,2% a 4-5% (5), estos porcentajes están aumentando debido al mayor y mejor empleo de exámenes complementarios.
Los pacientes consultan por ictericia obstructiva, a veces intermitente, pérdida de peso, rechazo a la carne y dolor abdominal. Infiltra estructuras vecinas pero en forma lenta, por lo que su pronóstico es bueno dentro de los tumores digestivos, pero por la tardía aparición de síntomas y el tratamiento también tardío, ensombrecen el pronóstico (6,7).
El diagnóstico precoz de los tumores ampulares ayudaría a un mejor tratamiento y pronóstico de la enfermedad. Las displasias severas y los carcinomas in situ de la ampolla, tratados correctamente ofrecerían los mejores resultados con intenciones curativas. Los métodos diagnósticos incluyen la clínica, radiología, endoscopia y anatomía patológica (6-9). La ecoendoscopía y la colangiorresonancia, realizadas previamente a la esfinterotomía y a la inserción de una endoprótesis para minimizar errores de interpretación, permiten el estadiaje de la lesión, sobre todo en cuanto al grado de penetración en la pared y en el páncreas, aunque el sobreestadiaje debido a edema de la submucosa por pancreatitis puede llegar a ocurrir en un tercio de las lesiones. Ambas técnicas son menos fiables a la hora de establecer el grado de afectación ganglionar (9,19).
En cuanto al diagnóstico histopatológico es muy importante consignar los siguientes elementos, para lo que se recomienda seguir las pautas del Protocolo del Colegio Americano de Patólogos: tipo histológico, grado histológico y estadificación con el Sistema TNM.
Dentro de los factores de pronóstico no favorable, tenemos a los adenocarcinomas pobremente diferenciados, presencia de invasión venosa y linfática al igual que infiltración perineural, compromiso del esfínter de Oddi, tamaño tumoral superior a 2,5 cm, metástasis en ganglios linfáticos regionales y márgenes comprometidos.
El tratamiento de estas patologías incluye la resección local (Adenomas), resección Whipple – Kausch (Tumores Malignos), la radioterapia y quimioterapia pre o post tratamiento (9-29). Los carcinomas ampulares (11) se resecan quirúrgicamente: a) Cuando miden menos de 2 cm.: se recomienda resección local de Halstead. La mortalidad con este tipo de cirugías es del 7,1% de los casos. b) Cuando miden de 2 a 5 cm.: operación de Whipple (duodenopancreatectomía o DPC). Mortalidad del 11% en este tipo de cirugía y morbilidad del 43%. c) Cuando miden más de 5 cm: by-pass paliativo.
La ampulectomía fue descrita por primera vez por Halsted en 1899 (10). Tras su época dorada a principios de siglo, fue progresivamente abandonada debido a su morbimortalidad postoperatoria, su alta tasa de recidivas y la introducción de la DPC. Actualmente se asocia con menor morbimortalidad y menor estancia hospitalaria que la DPC (2,5,7), así como escasa tasa de recidivas si la indicación y la técnica quirúrgica se establecen correctamente, dejando un margen de resección de 1 cm. (2) en caso de adenocarcinomas y algo menor en caso de adenomas vellosos. La escisión endoscópica local no permite un margen amplio de resección del borde pancreático, por lo que las posibilidades de recidiva local serían altas, limitándose por tanto su indicación como tratamiento paliativo de pacientes inapropiados para cirugía o que rechazan la intervención (20). En largas series se demostró que el factor pronóstico más importante para la supervivencia es la resección completa del tumor (1,13).
La ampolla de Vater tiene un patrón de drenaje linfático distinto a los tumores de páncreas, afectando a los ganglios próximos retroduodenales, incluso en casos avanzados, por lo que algunos autores abogan por la linfadenectomía local junto con la ampulectomía para mejorar el pronóstico (11,22). Solo la afectación de ganglios locales en tumores T1 poco diferenciados con margen de resección aceptable, justificarían completar la intervención con DPC (2). En tumores T2 bien diferenciados con margen de resección aceptable sin afectación ganglionar, probablemente la ampulectomía sería así mismo suficiente. La afectación pancreática obligaría a DPC con linfadenectomía locorregional, debido a las características de diseminación linfática tras afectación pancreática.
Los carcinomas ampulares son de mejor pronóstico que los carcinomas ductales de páncreas. La sobreviva a 5 años para los ampulares es (22) 67,7% (23), mientras que para los carcinomas ductales de páncreas es del 10-15% de los casos.
La duodenopancreatectomía cefálica (DPC) es el tratamiento quirúrgico estándar y actual en el adenocarcinoma de la cabeza del páncreas. La misma fue realizada por Whipple y colaboradores en 1935, encontrándose un 30% de mortalidad inicial, en su mayor parte debido a fístula pancreática. Hoy día estas cifras han disminuido considerablemente (11,12,24-29).
El pronóstico de la misma difiere según el grado de diferenciación tumoral, la presencia o no de metástasis ganglionar linfática regional. Presenta así una recurrencia: 29,3 +/- 35,3 meses, siendo la sobrevida a los 3 años del 70% y la sobrevida a los 5 años del 50% (12,24).
CONCLUSIONES
El diagnóstico precoz de los tumores ampulares ayudaría a un mejor tratamiento y pronóstico de la enfermedad. Las displasias severas y los carcinomas in situ de la ampolla, tratados correctamente ofrecerían los mejores resultados con intenciones curativas.
De acuerdo a la extensión de la lesión la duodenopancreatectomía cefálica o la resección endoscópica son las técnicas propuestas, con fines curativos para esta patología.
REFERENCIAS BIBLIOGRAFICAS
1. Allema JH, Reinders ME, van Gulik TM. Results of pancreaticoduodenectomy for ampullary carcinoma and analysis of prognostic factors for survival. Surgery 1995; 117: 247-53. [ Links ]
2. Beger H, Treitschke F, Gansauge F, Harada H, Hiki N, Mattfeldt T. Tumor of the ampulla of Vater. Experience with local or radical resection in 171 consecutively treated patients. Arch Surg 1999; 134: 526-32. [ Links ]
3. Cannon ME, Carpenter SL. EUS compared with CT, Magnetic Resonance Imaging, and Angiography an the influence of biliary stenting on staging accuracy of ampullary neoplasms. Gastrointestinal Endoscopy. 1999;50:27-33. [ Links ]
4. Chu PG. Immunohistochemical stainging in the diagnosis of pancreatobiliary and ampolla of Vater adenocarcinoma. Am J Surg Pathol 2005; 29 (3): 359-367. [ Links ]
5. Clary B, Pappas T.N et al. Local ampullary resection with careful neoplasm. Surgery.2000;127:628-633. [ Links ]
6. Esaki M. Immunohistochemical characteristics of duodenal adenomas in familial adenomatous polyposis with special referente to cell kinetics. Hum Pathol 2005; 36: 66-73. [ Links ]
7. Farouk M, Niotis M, Branum G, Cotton PB, Meyers WC. Indications for and the technique of local resection of tumors of the papila of Vater. Arch Surg 1991; 126: 650-2. [ Links ]
8. Fraguela Marina JA. Ampulectomía duodenal en el tratamiento de adenomas vellosos y adenocarcinomas de ampolla de Vater. Rev Esp Enferm Dig 2004; 96(12): 829-834. [ Links ]
9. Gúier A, Nguyen HN, Gartung C, Matern S. MRCP and ERCP to detect small ampullary carcinoma. Lancet 2000; 356 (9241): 1607-8. [ Links ]
10. Halsted W. Contributions to the surgery of the bile passages especially of the common bile duct. Boston Med Surg 1889; 141: 645-54. [ Links ]
11. Hanyu F, Imaizumi T, Nakamura M, Yoshikawa T. Proposed definition of early cancer of the papilla of Vater. J Biliary Tract Pancreas 1984; 5: 847-52. [ Links ]
12. Hoang Mai P. Invasive papillary carcinoma of the extrahepatic Bile ducts: a clinicopathologic and immunohistochemical study of 13 cases. Mod Pathol 2002; 15 (12): 1251-1258. [ Links ]
13. Monson JRT, Donohue JH, McEntee GP. Radical resection for carcinoma of the ampulla of Vater. Arch Surg 1991; 126: 353-7. [ Links ]
14. Rattner DX, Fernández C, Brugger WR, Warshaw AL. Defining the criteria for local resection of ampullary neoplasms. Arch Surg 1996; 131: 366-71. [ Links ]
15. Seifert W, Schulte F, Stolte M. Adenoma and carcinoma of the duodenum and papilla of Vater: a clinicopathologic study. Am J Gastroenterol 1992; 87: 37-41. [ Links ]
16. Seifert E, Schulte F, Stolte M. Adenoma and carcinoma of the duodenum and papilla of Vater: a clinicopathologic study. Am J Gastroenterol 1992; 87: 37-42. [ Links ]
17. Sharp KW, Brandes JL. Local resection of tumors of the ampulla of Vater. Am Surg 1990; 56: 214-7. [ Links ]
18. Shyr yi-Ming. Prognositic value of MIB-1 index and DNA ploidy in resectable ampolla of Vater carcinoma. Ann Surg 1999; 229 (4): 523-527. [ Links ]
19. Souquet JC, Napoleon B, Pujol B, Ponchon T, Keriven O, Lambert R. Ecoendoscopy prior to endoscopy tumor therapy: more safety? Endoscopy 1993; 25: 475-8. [ Links ]
20. Tokunaga Y, Hosogi H, Hoppou T, Nagakami M, Tokuka A, Ohsumi K. A case of ampullary carcinoma successfully managed with endoscopic snare resection. Surg Laparosc Endosc Percutan Tech 2002; 12 (4): 273-8. [ Links ]
21. Vater A. Disertatio anatomica qua novum bilis diverticulum circa orificium ductus choledochi, at et valvulosum colli vesical fellae constructionem ad discepterdum proponit. Wittenberg, Lit Gerdesianis, 1720. p. 2-32. [ Links ]
22. Willet CG, Warshaw AL, Convery K, Compton CC. Patterns of faillure after pancreaticoduodenectomy for ampullary carcinoma. Surg Gynecol Obstet 1993; 176: 33-8. [ Links ]
23. Yoon Yoo-Seok. Clinicopathologic análisis of early ampullary cancers with a focus on the feasibility of ampullectomy. Ann Surg 2005; 242 (1): 92-100. [ Links ]
24. Beger HG, Thorab FC, Liu Z, Harada N, Rau BM. Pathogenesis and treatment of neoplastic diseases of the papilla of Vater: Kausch-Whipple procedure with lymph node dissection in cancer of the papilla of Vater. J Hepatobiliary Pancreat Surg. 2004;11(4):232-8. [ Links ]
25. Delcore R Jr, Connor CS, Thomas JH, Friesen SR, Hermreck AS. Significance of tumor spread in adenocarcinoma of the ampulla of Vater. Am J Surg 1989 Dec;158(6):593-6; discussion 596-7. [ Links ]
26. Itoh A, Goto H. Intraductal Ultrasonography in diagnosing tumor extension of cancer of the papilla of Vater. Gastrointestinal Endoscopy.1997;45:251-260. [ Links ]
27. Park JS, Yoon DS, Kim KS, Choi JS, Lee WJ, Chi HS, Kim BR. [Tumors of the ampulla of Vater--local or radical resection?] J Surg Oncol. 2007 Mar 15;95(4):286-90. Links Rev Med Chir Soc Med Nat Iasi. 2006 Jul-Sep;110(3):609-12. [ Links ]
28. Park JS, Yoon DS, Kim KS, Choi JS, Lee WJ, Chi HS, Kim BR. Factors influencing recurrence after curative resection for ampulla of Vater carcinoma. Arch Surg. 1999 May;134(5):526-32. Links. [ Links ]
29. Roberts RH, Krige JE, Bornman PC, Terblanche J. Pancreaticoduodenectomy of ampullary carcinoma. Am Surg 1999 Nov;65(11):1043-8. [ Links ]