Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Ciencias Médicas (Asunción)
Print version ISSN 1816-8949
An. Fac. Cienc. Méd. (Asunción) vol.38 no.3 Asunción Aug. 2005
Injerto óseo vascularizado de la cabeza femoral con cresta iliaca con pediculo muscular (músculo sartorio) en pacientes con osteonecrosis de cadera (*)
Vascularized iliac crest graft with muscle pedicle (m. sartorius) in patient with osteonecrosis of the hip
Dr. José Mario Cappello Riveros (**)
*) Tesis presentada en la FCM – UNA
**) Jefe de Sala. Cátedra de Ortopedia y Traumatología (Sala XI). Hospital de Clínicas de la Facultad de Ciencias Medicas (UNA)
RESUMEN
La osteonecrosis de la cabeza femoral (ONCF) también conocida como necrosis ósea aséptica de la cabeza femoral, consiste en una enfermedad en el flujo sanguíneo del tejido óseo de la cabeza femoral con posterior infarto del mismo. El problema principal de la patología es que no hay hasta el momento un tratamiento ideal que calme el dolor, prevenga el deterioro de la cadera y preserve la cabeza femoral, aquí se habla de preservar la cabeza femoral, no de reemplazarla.
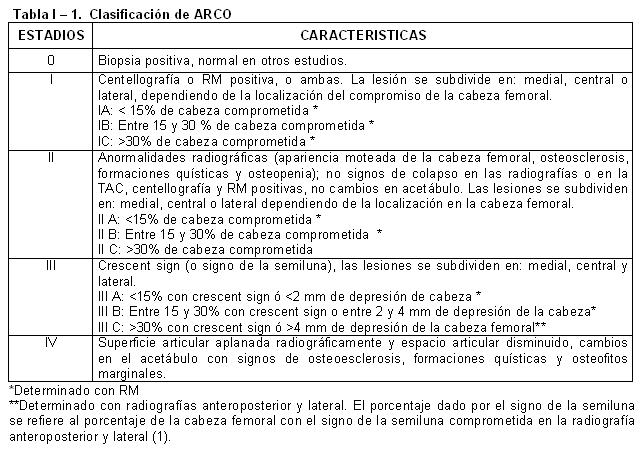
El diagnóstico y la estadificación son fundamentales para establecer un pronóstico. La radiografía y la resonancia magnética son los elementos más certeros para un diagnóstico precoz y además para ver el tamaño, profundidad y ubicación de la lesión. Es por esto que tomamos la clasificación de Pensilvania ( modificación de la clasificación de ARCO ) para encasillar la patología y darle un seguimiento. Para este estudio hemos seleccionado 40 injertos vascularizados en 34 pacientes (6 bilaterales), con un seguimiento de 10 meses a 9 años. Los pacientes seleccionados fueron adultos jóvenes con osteonecrosis de la cabeza femoral asistidos en la Sala XI del Hospital de Clínicas de la Facultad de Ciencias Médicas de la UNA (21) y pacientes privados (13) atendidos entre 1996 y 2004.
Conceptualmente, proponemos un tipo de cirugía que es el Injerto óseo vascularizado de la cabeza femoral con cresta ilíaca con pedículo muscular que remueve el hueso muerto y lo reemplaza por tejido óseo viable, que además de reperfundir sea capaz de hacer de soporte para prevenir el colapso de la cabeza femoral.En el análisis de los resultados del postoperatorio, al evaluar el dolor, la capacidad de marcha y la movilidad se obtuvo 82% (28/34) de resultados satisfactorios; 16 de ellos (57%) con buenos resultados y 5 pacientes (18%) con muy buenos resultados, los que conviven sin anti inflamatorios o fisioterapia; agregamos a este grupo los 7 pacientes (25%) que tuvieron resultado aceptable, que necesitan antiinflamatorios ocasionalmente (1 ó 2 comprimidos semanalmente). Del 8% (6/34) de los pacientes con resultado insatisfactorio, 2 (33 %) tuvieron resultado limitante y 4 (67%) malos resultados; 5 pacientes tuvieron una conversión a RTC (reemplazo total de cadera) y 1 paciente presentó dolor que cedía con antiinflamatorios, pero que se resistió a realizar RTC. El promedio del puntaje global obtenido en el postoperatorio mejoró significativamente en relación al preoperatorio , el cual corresponde a un puntaje de bueno. Lo mismo se observó al evaluar el dolor, la capacidad de marcha y la movilidad en forma individual.
Si tenemos en cuenta el pre y el postoperatorio de los pacientes observamos que: La movilidad de la cadera en general no se modificó
La capacidad para deambular se incrementó en la mayoría de los pacientes
El dolor fue menos intenso luego de la cirugía, disminuyendo el uso de antiinflamatorios y analgésicos.
Los pacientes en general estuvieron satisfechos en cuanto a las expectativas de la cirugía.
La revascularización de la cabeza femoral surge como una alternativa válida para preservar la misma, demostrando frenar la progresión de la enfermedad antes de la fractura subcondral o disminuir la progresión a la artrosis y destrucción de la cabeza femoral después que la fractura subcondral ha ocurrido.
Palabras claves: osteonecrosis, injerto vascularizado, revascularización
ABSTRACT
The osteonecrosis of the femoral head, also known as aseptic osseous necrosis of the femoral head, consists of a disease in the sanguineous flow of the osseous tissue of the femoral head with posterior infarct of the tissue. The main problem of this pathology is that, for the moment, there is no ideal treatment that relieves pain, prevents the damage of the hip and preserves the femoral head. The goal should be to preserve the hip whenever possible.
The diagnosis and the stabilization are fundamental in order to establish a prognosis. The radiography and the nuclear magnetic resonance are the most accurate elements for an early diagnosis and to see the size, the deepness and the location of the lesion. This is why we use the Pensilvania classification (modification of the ARCO classification) to classify the pathology and give it a follow up. For this study 40 vascularized grafts has been chosen in 34 patients (6 bilateral) with a follow up of 10 moths to 9 years.
The chosen patients were young adults with osteonecrosis of the femoral head, assisted in Room XI of the Clinics Hospital from the School of Medicine, National University of Asunción. (21) and private patients (13) between 1996 and 2004.
Conceptually, is proposed a type of surgery that is the Vascularized Iliac crest with muscle pedicle in osteonecrosis of the hip that removes the dead tissue and replaces it with viable osseous tissue, which in addition to revascularization is able to be a support to prevent the collapse of the femoral head.In the analysis of the results of the postoperative, in the evaluation of the pain, the ability to walk and the mobility, the following was found: 82% (28/34) of satisfactory results; 16 of them (57%) with good results and 5 patients (18%) with very good results, who live without anti-inflamatories or physical therapy, there is a group of 7 patients (25%) with an acceptable result who need anti-inflamatories occasionally (1 or 2 tablets per week) Out of 8% (6/34) of the patients with unsatisfactory results, 2 (33%) obtained limited results and 4 (67%) had bad results; 5 patients had a change to THA (Total Hip Arthroplasty ) and 1 patient suffered pain that was relieved with anti-inflamatories who refused to have THA. The average of the global score obtained in the postoperative was of significant improvement in comparison with the preoperative which corresponds with a good score. The same was observed when pain, ability to walk and mobility were evaluated individually.
If we count the pre and postoperative of the patients we can see that: The mobility of the hip in general was not modified.
The ability to walk was increased in most patients.
The pain was less intense after the surgery, decreasing the use of anti-inflamatories and analgesics.
The patients expectations of the surgery, in general, were satisfied
The revascularization of the femoral head comes forth as a valid alternative to preserve it, stopping the progression of the disease before the subchondral fracture or diminish the progression of the arthrosis and destruction of the femoral head after the subchondral fracture has happened.
Key words: osteonecrosis, vascularized graft, revascularization.
I- INTRODUCCION
La osteonecrosis de la cabeza femoral (ONCF) también conocida como necrosis ósea aséptica de la cabeza femoral, consiste en una enfermedad en el flujo sanguíneo del tejido óseo de la cabeza femoral con posterior infarto del mismo. Afecta generalmente a personas en la tercera o cuarta década de la vida(1). En Estados Unidos de Norteamérica (EEUU), de 300.000 a 600.0000 personas están afectadas de una ONCF, y aparecen de 10.000 a 20.000 nuevos casos por año (1,2). En Paraguay no se tienen datos precisos, pero estamos seguros que los afectados son muchos más que los diagnosticados hasta la fecha. Con mucha frecuencia se ven caderas con artrosis severas en pacientes jóvenes que probablemente tuvieron una osteonecrosis que no fueron diagnosticadas precozmente. Esto muchas veces sucede porque los individuos se automedican con antiinflamatorios y consultan tardíamente, pero otras veces son asistidos por profesionales que dejan pasar y no solicitan estudios como radiografía (Rx) o resonancia magnética (RM) que podrían ayudar a un diagnóstico temprano. El desarrollo de la ONCF cambia bruscamente el estilo de vida del paciente, sea cual fuere el tratamiento, su actividad deberá reducirse a trabajos con menos movilidad, sin sobrecarga y si practica deporte que los mismos sean de bajo impacto. El problema principal de la patología es que no hay hasta el momento un tratamiento ideal que calme el dolor, prevenga el deterioro de la cadera y preserve la cabeza femoral, aquí se habla de preservar la cabeza femoral, no de reemplazarla. La artroplastia total de cadera produce una solución inmediata pero a largo plazo tiene complicaciones (como Conceptualmente, proponemos un tipo de cirugía que es el Injerto óseo vascularizado de la cabeza femoral con cresta ilíaca con pedículo muscular que remueve el hueso muerto y lo reemplaza por tejido óseo viable, que además de reperfundir sea capaz de hacer de soporte para prevenir el colapso de la cabeza femoral.El diagnóstico y la estadificación son fundamentales para establecer un pronóstico. La radiografía y la resonancia magnética son los elementos más certeros para un diagnóstico precoz y además para ver el tamaño, profundidad y ubicación de la lesión. Es por esto que tomamos la clasificación de Pensilvania (modificación de la clasificación de ARCO) para encasillar la patología y darle un seguimiento (3). OBJETIVOS Los propósitos de éste estudio son: Los pacientes seleccionados fueron adultos jóvenes con osteonecrosis de cadera, entre 12 y 50 años que fueron asistidos en la Sala XI del Hospital de Clínicas de la Facultad de Ciencias Médicas de la UNA y pacientes privados atendidos entre 1996-2004. La relevancia de éste trabajo se justifica en la chance que se le da al paciente joven de tener una alternativa válida para salvar o al menos retrasar el deterioro de la cadera sin tener que llegar precozmente a un reemplazo total de la cadera. GENERALIDADES CONCEPTOS La osteonecrosis de la cabeza femoral se refiere a la muerte de los osteocitos con el subsecuente cambio estructural, llevando al colapso de la cabeza femoral y artrosis secundaria de la cadera. Una de las descripciones clínicas más temprana apareció en 1948, y se refería como la enfermedad de la arteria coronaria en la cadera. DIAGNÓSTICO Presentación Clínica: La afectación hombre-mujer es a razón de 4:1 y la media de edad del comienzo es entre la 2da y la 4ta década. La ONCF según varios reportes es bilateral en el 50% o más (2). La presentación de síntomas puede ser asincrónicas, pero la progresión puede ocurrir sin reparar en la aparición de síntomas, entonces un alto índice de sospecha debe ser mantenido por la bilateralidad de la enfermedad. De esto deducimos que la presencia de síntomas en la cadera contralateral no es necesaria para la progresión. El dolor es síntoma usual de presentación. El dolor puede ser en reposo y más intenso en el movimiento y la carga de peso. Comúnmente, los pacientes exhiben una marcha antálgica. En el examen físico una disminución en el rango de movimiento, particularmente la flexión y la rotación interna, es observada. El signo de Trendelenburg es característico ya en los comienzos de la afección. MÉTODOS AUXILIARES DE DIAGNÓSTICO 1) Radiografías: Muchos esfuerzos se han hecho para desarrollar sistemas de estadificación basadas en características radiológicas. El primero de ellos fue esencialmente descriptivo o cualitativo. Este sistema provee descripciones de características morfológicas pero no grados de la seriedad de la enfermedad dentro de cada categoría morfológica. El más simple sistema utilizado es el realizado por Ficat y referido por la mayoría de los autores. Este sistema de clasificación ha sido muy útil clínicamente y los resultados de procedimientos quirúrgicos tales como las perforaciones son reportados por el mismo, igualmente que los resultados de tratamientos conservadores. Sin embargo, la carencia de cuantificación en términos de tamaño de la lesión en estadío II y III, y la extensión de los colapsos segmentarios en estadío III, no permiten precisar la severidad de la afección. Entonces por ejemplo, lesiones de la cabeza femoral que ocupa el 10% y el 90% no son distinguidas entre sí, así como los colapsos que van de 1mm a 9mm. Estas distinciones pueden ser importantes para determinar resultados luego de procedimientos conservadores de la cabeza femoral, por ende, en desarrollar guías para seleccionar terapias. La Clasificación Internacional de la osteonecrosis (ARCO), ver tabla I - 1 (1) y la de Pensilvania, (4), que toman en cuenta ambas características, tanto lo cualitativo como lo cuantitativo. Este sistema es muy complejo para el uso clínico rutinario, pero muy útil para reportar resultados de tratamientos conservadores. ESTUDIOS POR IMÁGENES: Por muchos años, la centellografía ósea ha sido un gran auxilio para el diagnóstico de la osteonecrosis de la cabeza femoral, sobre todo en los estadíos de Ficat O y I (pre-radiológicos). Posteriormente, al aparecer la Resonancia Magnética, surge como el método más preciso para el diagnóstico precoz y para estadificación de la ONCF, que en poco tiempo ha ganado mucho espacio demostrado por la gran cantidad de literatura sobre el mismo, así la mayoría coincide en un 90% de especificidad y 95% de sensibilidad. Anormalidad en la RM son detectados a los 7 a 10 días luego de iniciado los síntomas (2,10). Etiología Varias son las condiciones médicas que han sido asociadas con la ONCF como presumibles causas. Es difícil evaluar la frecuencia de cada causa por la variada composición demográfica de varios centros de reportes. Por ejemplo: la frecuencia del uso de corticoides o traumáticas ONCF es bien diferente cuando se reporta de una centro de transplantes o de traumas. Historia Natural La historia natural de la ONCF es usualmente en los trabajos deducidos de pacientes tratados con descarga de miembro afectado. El criterio de falla varía de estudio a estudio, así que las comparaciones deben ser interpretadas en su generalidad. La falla clínica puede ser expresada según varios scores del dolor o por la decisión de artroplastía u otros procedimientos. Así mismo, la falla clínica es en función de la tolerancia del dolor del paciente, invalidez funcional, circunstancias socioeconómicas y la indicación del cirujano para la intervención. Patogénesis e Histopatología Los estudios de los eventos patofisiológicos que llevan a la muerte celular se han focalizado en la microcirculación vulnerable de la cabeza femoral y la subsecuente oclusión vascular (ver tabla I-2). La patogénesis de la ONCF connota eventos que llevan oclusión vascular, tal como coagulación intravascular. Diagnóstico diferencial: Se debe hacer con la osteoporosis transitoria y el síndrome edematoso de la cabeza femoral (16). Estas patologías ocurren en el mismo rango de edad de la ONCF, y además bilaterales. Clínicamente se presentan con dolor, claudicación en la marcha y pérdida de la movilidad. La radiografía muestra desmineralización. La centellografía exhibe hipercaptación. La Resonancia Magnética es fundamental para la distinción, especialmente si la doble señal no está presente (crescent line) podemos prácticamente descartar una osteonecrosis. a) Comparar el pre y post operatorio del paciente, sometido a ésta cirugía a través del siguiente esquema:
Valoración de movilidad de la cadera
Capacidad para deambular
Dolor referido por el paciente
Grado de complacencia del paciente con la cirugía
b) Describir la efectividad según la etapa de la patología.
c) Describir la efectividad según edad del paciente.
d) Describir la evolución postoperatoria según patología subyacente

II - MATERIAL Y METODO:
Diseño: Experimental de series temporales comparando los indices pre y post operatorio.
PACIENTES
Para este estudio hemos seleccionado 40 injertos vascularizados en 34 pacientes (6 bilaterales), con un seguimiento de 10 meses a 9 años.
Los pacientes seleccionados fueron adultos jóvenes con osteonecrosis de la cabeza femoral asistidos en la Sala XI del Hospital de Clínicas de la Facultad de Ciencias Médicas de la UNA (21) y pacientes privados (13) atendidos entre 1996 y 2004.
A cada paciente se le abrió una ficha clínica ( anexo 1 ) y fue numerado de acuerdo a la cronología de su cirugía.
PREOPERATORIO:
Los criterios para inclusión en la cirugía fueron:pacientes con síntomas de dolor, claudicación de la marcha, rigidez de cadera para lo cual se siguieron los siguientes criterios.
Cada paciente fue evaluado en el pre operatorio en base a la historia, examen físico, radiografías (antero posterior y lateral), y en algunos casos con tomografía axial computarizada (TAC) y resonancia magnética (RM).
La clasificación adoptada para la evaluación de los pacientes fue la Clasificación Internacional de Osteonecrosis (ARCO), que toma en cuenta la localización y severidad de la lesión, estableciendo una mezcla de lo descriptivo (Ficat) y cuantitativo (Steimberg). Esta clasificación es muy compleja para uso clínico de rutina, pero es muy útil para reportar los resultados de los procedimientos conservadores (1,4,6 ).
De los 34 pacientes se ha hecho biopsia en 15 de ellos, de los cuales 8 se han obtenido resultado positivo. En 2 pacientes se había realizado inicialmente perforaciones descompresivas de la cabeza femoral, sin mejoría del cuadro.
Los factores de riesgo encontrados en los pacientes tratados en este estudio fueron: idiopáticos: 11; uso de corticoides: 9; post Infección: 1; abuso de alcohol: 3; post trauma: 2; dislipidemia: 1; post embarazo: 3; Perthes: 5.
Muestreo
Muestreo consecutivo no probabilístico de los casos que reunieron los criterios de inclusión.
Reclutamiento
Para el reclutamiento de los pacientes, los colegas médicos fueron informados de los objetivos de este procedimiento quirúrgico a través de reuniones clínicas, con el propósito de derivación de pacientes con osteonecrosis al Servicio de Ortopedia y Traumatología del Hospital de Clínicas de la FCM, UNA. Los datos de cada paciente fueron recopilados en fichas clínicas protocolizadas y la cirugía realizada por el mismo autor.
Variables
Evolución del paciente: Las variables que se consideran en la evolución del paciente fueron:
- Valoración de la movilidad de la cadera.
- Capacidad para deambular.
- Dolor referido por el paciente.
- Estas variables se midieron en el pre y postoperatorio.
CRITERIOS PARA VALORACIÓN DE LA EVOLUCIÓN DEL PACIENTE
Para la valoración de la evolución usamos 3 tablas:
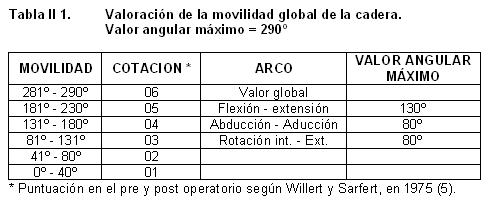
1°) Para la valoración de la movilidad de la cadera, la descrita por Willert y Sarfert, en 1975 (5). Tabla II-1
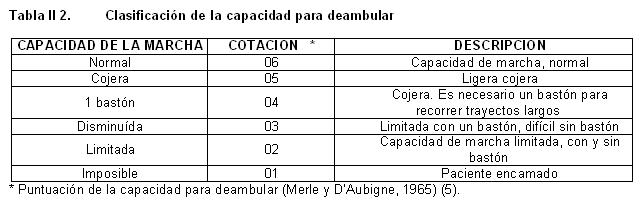
2°) Capacidad para deambular (Merle y DAubigne, 1965 (5).Tabla II- 2
3°) Dolor referido por el paciente (Merle y DAubigne, 1965 (5).Tabla II- 3

Todo esto tiene una puntuación de la cadera pre y postoperatoria, los puntos correspondientes al dolor y a la capacidad de marcha fueron multiplicados x 2 y los correspondientes a la movilidad x 1. En lo que la menor puntuación es de 5 y la mayor de 30.
Puntuaciones por categorias:
Muy bueno 28 - 30
Bueno 24 - 27
Aceptable 18 - 23
Limitante 11 - 17
Malo 0 - 10
Estas graduaciones son necesarias para mostrar de forma esquemática los beneficios de una cirugía de rescate en la cadera, en éste caso de los injertos vascularizados.
TÉCNICA QUIRÚRGICA
Cirugía de Injerto óseo vascularizado de la cabeza femoral con cresta ilíaca con pedículo muscular (sartorio).
Como el tipo de injerto vascularizado en estudio es con pedículo muscular es importante tener en cuenta la calidad de su vascularización para prever la supervivencia del injerto óseo.
La clasificación muscular según su vascularización a ser empleada será la de Mathes y Nahai (31), que describe 5 tipos:
- El tipo I: se caracteriza por la existencia de un pedículo único que penetra en el músculo por su polo proximal.
- El tipo II: comporta un pedículo principal y pedículos secundarios.
- El tipo III: ofrece dos pedículos de igual importancia.
- El tipo IV: presenta una serie de pedículos de igual importancia. A este grupo corresponde el sartorio.
- El tipo V: comporta un pedículo principal y numerosos secundarios de importancia desigual.
En todos los pacientes se realizó la siguiente técnica quirúrgica.
1°) Abordaje de Smith-Pettersen. (14)
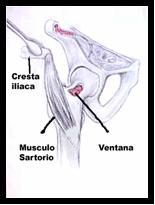
2°) Individualización del nervio femorocutáneo (fundamental) y del músculo sartorio hasta su inserción en la espina ilíaca anterosuperior, a partir de ésta se obtiene un taco óseo tricortical de 7cm x 2cm de la cresta ilíaca.Ver figura II- 1
3°) Liberación del músculo recto anterior, reparo y sección del mismo en su inserción en la espina ilíaca anteroinferior.
4°) Capsulotomía longitudinal, llegando a la cara anterior del cuello en toda su extensión y parte de la cabeza (la no cubierta por el acetábulo).
5°) Apertura de una ventana en el cuello de 6cm x 3cm desde el cual se procede a curetear la cabeza femoral hacia la zona de la necrosis (generalmente hacia la superficie de carga). Esto se logra mejor bajo control de radioscopia, siendo lo ideal llegar hasta 1cm de la superficie articular.
6°) Colocación del injerto vascularizado a través de la ventana hecha en el cuello tratando de llegar el extremo libre del mismo en lo más profundo de la cabeza.
7°) Estabilización del injerto con tornillo de cortical de 4.5 (variable según estabilidad del injerto).
8°) Si es posible se rellena el resto del espacio en la cabeza femoral con chip de tejido óseo libre de cresta ilíaca.
9°) Sutura del músculo recto anterior.
10°) Cierre por plano.
ANÁLISIS DE DATOS
Se aplicó estadística descriptiva en la descripción de las características de los pacientes y el grado de conformidad con la cirugía. Para medir la evolución se compararon las variables del pre y post operatorio, empleando la prueba t pareada. Se considerò el valor p < 0,05 como significativo.
TAMAÑO DE LA MUESTRA
Para el cálculo del tamaño de la muestra se realizó un estudio preliminar en 10 pacientes para comparar la diferencia pre y post operatoria, en base al resultado global de su capacidad de marcha, arco de movilidad y dolor, los cuales fueron los siguientes:
En el pre operatorio una media global cuyo puntaje fue de 14,2, con un desvio estándar (DE) de 4,7; mientras que en el post operatorio una media global de 25, con un desvio estándar de 3,4.
En base a estos datos, se hizo una estimaciòn para estudios analíticos de variables continuas (32), empleando un efecto estandarizado (E/DE) = 0,60, para el DE correspondiente al pre operatorio = 4,7 y un efecto de 2,8; para alfa de 0,05 (unilateral) y un beta de 0,20, correspondiendo a un tamaño de muestra de 34 pacientes.
CONSIDERACIONES ÉTICAS
En el estudio se tuvieron en cuenta los principios fundamentales de la ética en medicina que son respeto, justicia y beneficencia teniendo en cuenta que:
El seguimiento de los pacientes fue realizado individualmente a cada paciente. Todos los pacientes fueron puestos en conocimiento del programa de rehabilitación post -operatorio que consiste en 6 meses de cuidado.
Se tuvo en cuenta el factor psico-social; el éxito de la cirugía depende de la selección de un buen paciente, entiéndase esto una persona con capacidad para comprender la importancia de los cuidados pos-operatorio.
Cada paciente fue informado de los riesgos y beneficios de ser sometido a la cirugía con el objeto de aceptar o rechazar la participación en el estudio a través de un consentimiento informado.
III- RESULTADOS:
En el análisis de los resultados del postoperatorio, al evaluar el dolor, la capacidad de marcha y la movilidad se obtuvo 82% (28/34) de resultados satisfactorios; 16 de ellos (57%) con buenos resultados y 5 pacientes (18%) con muy buenos resultados, los que conviven sin anti inflamatorios o fisioterapia; agregamos a este grupo los 7 pacientes (25%) que tuvieron resultado aceptable, que necesitan antiinflamatorios ocasionalmente (1 ó 2 comprimidos semanalmente).
Del 8% (6/34) de los pacientes con resultado insatisfactorio, 2 (33 %) tuvieron resultado limitante y 4 (67%) malos resultados; 5 pacientes tuvieron una conversión a RTC (reemplazo total de cadera) y 1 paciente presentó dolor que cedía con antiinflamatorios, pero que se resistió a realizar RTC. El promedio del puntaje global obtenido en el postoperatorio mejoró significativamente en relación al preoperatorio (24±4,2 vs 15±4,6; p<0,000001), el cual corresponde a un puntaje de bueno. Lo mismo se observó al evaluar el dolor, la capacidad de marcha y la movilidad en forma individual (Tabla III 1).
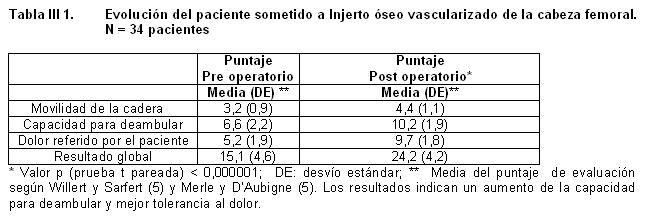
Ahora bien, si tenemos en cuenta el grado de evolución vemos que, cuando estamos en un estadío pre-colapso se puede esperar resultados óptimos.
Sin embargo en las etapas post-colapso, en pacientes con estadio III, IV y V se obtuvieron resultados insatisfactorios en un 30%, 17% y 25 %, respectivamente.
Como dijimos más adelante la ONCF es frecuente en personas jóvenes. Esto no escapa en nuestra estadística en que la mayoría de los pacientes tiene menos de 30 años (14 de los 34 pacientes), de los cuales 10 con buenos resultados y 4 con resultado aceptable. En este grupo ninguno requirió RTC.
Entre los 31 y 40 años, hemos tenido 11 pacientes con 9 resultados satisfactorios y 2 pacientes con actividad limitada. Entre los 41 y 50 años, tuvimos 6 pacientes con resultado satisfactorio y 3 con mal resultado que fueron al RTC. Con más de 50 años, tuvimos solo 2 pacientes: 1 de ellos con resultado satisfactorio y el otro tuvo que ir al RTC.
Si tenemos en cuenta la patología, la mayoría (12 pacientes) no tuvieron causa aparente (idiopática) aunque hoy se sabe que del 60% al 80% de ellos, (varía según diferentes autores) es debido a algún trastorno de la coagulación .En cuanto al resultado, 7 han tenido resultado satisfactorio (MB y B), 3 aceptable y 2 con malos resultados que fueron al RTC. Resultados insatisfactorios también fueron observados en pacientes con antecedentes de ingesta de corticoides (11 pacientes), de los cuales 4 con resultado poco deseado (limitante y malo). Las patologías de base fueron en su mayoría AR ( artritis reumatoidea ) y LES ( lupus eritematoso sistémico ) y como se citó antes, no se sabe muchas veces si la osteonecrosis se produjo debido a la enfermedad de base o a la ingesta de esteroides, o al menos en qué grado incide cada uno de ellos, En los pacientes con antecedentes de ingesta de alcohol, embarazo y traumatismos tuvieron resultados satisfactorios (MB, B y A).
Según la Evaluación de resultados modificados por la AAOS, donde se tuvo en cuenta el parecer de los pacientes, si sus expectativas fueron satisfechas y en que forma mejoró o empeoró su forma de vida, se obtuvieron los siguientes resultados:
En cuánto a la funciòn 80 % mejoraron, laboralmente 70% pudieron volver al trabajo habitual, el grado de dolor disminuyò en 65 % de los pacientes considarablemente al punto de necesitar antiinflamatorios ocasionalmente. El 75 % de los pacientes estuvieron satisfechos.(tabla III- 5). Esto es importante si tenemos en cuenta la experiencia de varios autores con los que se coincide que en la ONCF muchas veces la mejoría clínica no tiene relación con los cambios radiográficos.
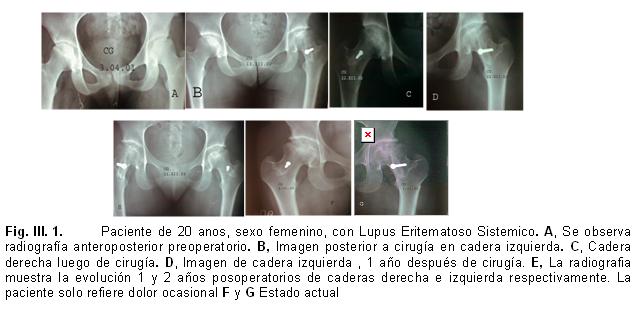
En otro paciente (Fig.III-1), también con osteonecrosis de la cabeza femoral bilateral si bien el espacio articular se mantuvo igual, la cabeza femoral que estaba deformada antes de la cirugía, evolucionó satisfactoriamente mejorando su esfericidad y su congruencia. Con respecto al paciente de la figura III-1 ambos tienen un punto en común que es la edad (menos de 25 años), aunque en éste caso la paciente toma dosis alta de corticoides debido a que padece de lupus eritematoso sistémico. Desde el punto de vista clínico el dolor es ocasional, mejoró la movilidad de ambas caderas y su capacidad de marcha es mayor con respecto al preoperatorio.
Ahora bien, el efecto real del injerto sobre la evolución final de la patología es difícil de predecir. En la figura III. 2. se muestra a un paciente con osteonecrosis bilateral (alcoholismo), fue intervenido primero del lado izquierdo, el cual era asintomático en ese entonces. Posteriormente el paciente regresa a control cuatro años después con mucho dolor del lado derecho (no operado) y asintomático del lado intervenido previamente. La radiografía mostraba el lado intervenido con una cabeza femoral congruente, redondeado y con buen espacio articular; lo contrario del lado opuesto que mostraba una cadera muy deformada y sin espacio articular. Igualmente se le realizo un injerto vascularizado a pedido del paciente. Actualmente, seis años después de la primera cirugía, el paciente tiene solo una leve claudicación del lado derecho, necesita ocasionalmente de han inflamatorios, sobre todo cuando camina largas distancias. Este caso muestra el efecto del injerto vascularizado sobre la evolución de la patología pues en las mismas condiciones la cadera no operada sufrió un deterioro mayor en los 2 años siguientes.

El primer caso operado lleva nueve años, la patología de base es un LES, toma corticoides (20 mg |d), el estadio prequirúrgico II-C y actualmente estadio IV-C (Fig. III. 3), clínicamente refiere dolores solo al abusar los movimientos, antiinflamatorios ocasionales y con leve claudicación en la marcha. Es importante señalar que a pesar de que la cabeza femoral sufrió un ligero aplanamiento el espacio articular se mantiene.

IV- DISCUSION Y COMENTARIO:
La revascularización de la cabeza femoral surge como una alternativa válida para preservar la misma, demostrando frenar la progresión de la enfermedad antes de la fractura subcondral o disminuir la progresión a la artrosis y destrucción de la cabeza femoral después que la fractura subcondral ha ocurrido.
Aquí debemos mencionar los trabajos de James Urbaniak, (3,4,6,33,38,44) con 17 años de seguimiento, de 1235 caderas operadas, tal vez uno de los más completos informes sobre la osteonecrosis de la cabeza femoral tratados con injertos vascularizados . Menciona un 81% de sobrevivencia y excluyendo los estadíos V, 83 % de supervivencia. En nuestra estadística el porcentaje de buenos resultados fue de 80 %, y si sacamos los estadíos tardíos el porcentaje es mayor. El porcentaje de pacientes según patología está dado mayormente por pacientes cuya causa fueron los corticoides (558 pacientes), sin causa conocida fueron 407 pacientes, los fallos fueron 54 (13 %) y 70 (17 %) respectivamente. El alcohol y trauma fueron las otras causas predisponentes más frecuentes (309 y 210 pacientes respectivamente) con similar porcentaje de fallos que los 2 anteriores (18 y 17 % respectivamente). En nuestro estudio muestra que el mayor número de casos fue sin causa conocida (idiopática), 11 pacientes (32%) de los cuales en 2 (16%) la evolución fue mala; por causa de los corticoides tuvimos 9 pacientes (26%) entre los cuales 4 (36%) tuvieron mala evolución. La enfermedad de Perthes fue la tercera causa, 5 pacientes (14%) y en bajo porcentaje el alcohol, el embarazo, la dislipidemia fueron causas desencadenantes, entre los cuales no tuvimos fallos (38). Ahora muy interesante es ver la casuística según los estadíos y observamos que la mitad de sus pacientes estaban en estadío IV ( 941 pacientes ) de los cuales un 15 % fallaron, en estadío III 240 pacientes, 15% de fallos, en estadío V 111 pacientes con un porcentaje mayor de fallos (27%), en cambio en estadío II 270 pacientes, con menos porcentaje de fallos, sólo 9 %. Vemos que pocos pacientes pudo operar en estadíos 0 y I, sólo 3 y 9 pacientes respectivamente, con sólo 1 fallo. Aquí también nuestra estadística es similar, la mayoría de los casos eran con estadíos III y IV (10 y 12 pacientes respectivamente), sólo 2 pacientes estaban en estadío I y 6 pacientes en estadío II. Los fallos sobre todo fueron los que tenían evolución muy avanzada, 3 (30%) en estadío III, 2 (16%) en estadío IV y 2 (25%) en estadío V . Se entiende por fallos los que tuvieron resultados limitantes y malos (33).
Andreas Eisenchenk (36), refiere un trabajo sobre 80 pacientes (1988/1996) en quienes les realizó injerto óseo de cresta ilíaca con pedículo vascular, con 86% de buenos y excelentes resultados. Un punto que menciona y llama la atención refiere que los injertos óseos con pedículo muscular eran realizados anteriormente como procedimiento de revascularización y que han sido reemplazados por injertos óseos vascularizados. Esto último es discutible en vista de que no refiere que tipo de músculo tomó como parámetro, porque como es de recordar, antiguamente se tomaba un taco óseo del cuello con el músculo cuadrado crural que fue dejado de lado por lo corto del pedículo y por la calidad del taco óseo (hueso cortical), además de cruentar la cara posterior del cuello, con el consiguiente riesgo de alterar aún más la circulación.
Otro trabajo que realiza la misma técnica quirúrgica es la de Gunther Schwetlick y Ulrich Weber de la Universidad de Berlín (5), quienes también critican los injertos con pedículo muscular (descrito por Meyer en 1970) que duda del real aporte sanguíneo, y a los injertos de peroné por su menor capacidad osteogénica debido a su estructura predominantemente cortical. Su trabajo incluye a 52 pacientes (54 caderas), con edad promedio de 39 años 8 meses. Sus resultados fueron 21 % insatisfactorio, 28,6 % satisfactorio, 42 % buenos y 7 % muy buenos. Los pacientes seleccionados estaban con estadíos I ,II y III en sus inicios (Clasificación de Ficat) (5).Desde el punto de vista radiográfico acota igualmente que no cabe esperar mejoría alguna, debido que la disminución del grosor del cartílago y el hundimiento subcondral es de carácter irreversible. Pero si se observa un enlentecimiento de los cambios negativos si se compara con caderas dejadas a su libre evolución. Igualmente señala la mejoría clínica (menos dolor y mejor tolerancia a la deambulación con menos necesidad de antiinflamatorios), independientemente de los cambios radiográficos.
V- CONCLUSIONES:
Si tenemos en cuenta el pre y el postoperatorio de los pacientes observamos que:
La movilidad de la cadera en general no se modificó
La capacidad para deambular se incrementó en la mayoría de los pacientes
El dolor fue menos intenso luego de la cirugía, disminuyendo el uso de antiinflamatorios y analgésicos.
Los pacientes en general estuvieron satisfechos en cuanto a las expectativas de la cirugía.
La evolución fue mejor en los estadíos precolapso de la cabeza femoral (estadíos I y II). Como se describió, la necrosis no afecta en forma primaria el cartílago articular, es de esperar entonces que la artrosis será más tardía cuanto más congruente sea la articulación. En éste punto se tuvo en cuenta también la 30% de la cabeza comprometida.
La edad del paciente fue otro de los factores que tuvo gran influencia en el pronóstico, se observó peores resultados en pacientes mayores de 40 años.
A partir de los resultados obtenidos en éste trabajo se recomienda los injertos óseo vascularizados hasta los 30 años (independiente del estadío o la patología); a partir de aquí debemos tener en cuenta otros factores. Entre los 30 y 45 años debemos tener en cuenta, sobre todo el grado de lesión y la actividad del paciente. A partir de los 45 años, limitaría la cirugía a estadíos precolapso de la cabeza femoral y tener muy en cuenta la selección del paciente desde el punto de vista psicológico, nivel de actividad, grado de raciocinio y colaboración.
No encontramos una patología que haya influenciado invariablemente en la evolución, tal vez los que presentaban cuadros reumáticos fueron los de peores resultados, aunque no sabemos si fue por la patología o por el tratamiento con corticoides. De todas formas no tuvimos en cuenta los factores predisponentes para la selección de los pacientes.
Desde el punto de vista quirúrgico sacamos importantes conclusiones que nos llevaron a entender mejor la patología. El objetivo primario del injerto es la revascularización de la cabeza femoral o al menos resecar el tejido muerto y reemplazarlo por tejido óseo viable, de tal forma a que la integración sea más rápida. Aunque en otros trabajos se mencionan arteriografías como forma de comprobar la revascularización, esto poco o nada ayudaría a ciencia cierta a evaluar el grado de perfusión a partir del injerto. En todos los casos que se hizo la reconversión a RTC, el estudio de la cabeza femoral en que se hizo el injerto óseo vascularizado se pudo observar que la integración al hueso hospedador fue completa. La mejoría clínica que presentó la mayoría de los pacientes (alrededor del 80%) en el post operatorio inmediato y mediato son la prueba del beneficio que trae éste tipo de cirugía. La otra función principal del injerto óseo vascularizado es darle a una zona debilitada por el infarto un sostén, si es posible antes del colapso del hueso subcondral en la zona de carga. A pesar que en la mayoría de los trabajos que aconsejan los injertos vascularizados con pedículo vascular, nosotros nos mantenemos con la técnica del injerto óseo con el músculo sartorio, que tiene buena irrigación arterial además de buena longitud, lo que nos permite movilizarlo hasta la zona de la cadera en forma segura. Creemos que los malos resultados que mencionan los otros trabajos se debe a que toman en cuentan los injertos óseos con músculo cuadrado crural cuya vascularización es insuficiente y su longitud muy corta para movilizarlo. Además otra ventaja es que no se necesita microcirugía, el tiempo operatorio es menor y la colocación en posición ideal del injerto es más fácil (en el centro de la zona necrótica y lo más cerca del hueso subcondral).
La radiografía fue nuestro parámetro para seguimiento del paciente. Radiográficamente no se pudo obtener mejoría, pero si comparamos con caderas no tratadas vemos una degeneración más lenta. Hay coincidencia con otros autores en que en la mayoría de los casos no hay correlación de la radiología con los síntomas clínicos. Las complicaciones con relación a otras técnicas de revascularización fueron menos y de menor importancia.No dificulta en ningún sentido un eventual RTC.
VI- REFERENCIAS
1. Mont MA and Hungerford DS. Current Conceps Review.Non traumatic avascular necrosis of the femoral head.JBJS.1995; 77-A: 459-474. [ Links ]
2. Callaghan JJ.Pathophysiology and Diagnosis of Osteonecrosis of the femoral head. AAOS Instr Course, 2001; 54: 45-46, [ Links ] Park Ridge, Illinois.
3. Urbaniak JR,Coogan PG, Gunneson EB and Nunley JA. Treatment of Osteonecrosis of the femoral head with Free Vascularized Fibular Grafting.JBJS.1995; 77-A: 681-694. [ Links ]
4. Lieberman JR, Berry DJ, Mont MA, Aaron RK, Callaghan JJ and Urbaniak. Osteonecrosis of the Hip: Management in the Twenty-First Century. JR.JBJS.2002; 84-A: 834-853. [ Links ]
5. Schwetlick G y Weber Ulrich. Tratamiento de la seudoartrosis del cuello femoral y de la necrosis avascular de la cabeza del fémur mediante injerto de cresta iliaca con pedículo vascular.Rev Tec Quir en Ort y Traumat 1994; 3: 88-99. [ Links ]
6. Urbaniak JR.Free Vascularized Fibular Grafo of the Femoral Head.AAOS. Inst Course 2001; 49-50. [ Links ]
7. Chandler FA and Peltier LF. The classic: Coronary desease of the hip. Clin. Orthop. And Rel Research.2001; 386: 7-10. [ Links ]
8. Smith SW, Meyer RA, Connor PM, Smith SE and Hanley EN. Interobserver reliability and intraobserver reproducibility of de modified Ficat Classification sistem of osteonecrosis of the femoral head. J Bone and Joint Surg., 1996; 78-A: 1702-1706. [ Links ]
9. Steinberg. La Cadera. Steinberg ME and Steinberg DR. Necrosis Avascular de la Cabeza Femoral. 1 edic. Philadelp.Edit Med Panamericana SA, 1991, pag 680-703. [ Links ]
10. Bluemke DA, Petri M and Zerhouni EA. Femoral head perfusion and composition: MRI and MRS evaluation in patient at risk for avascular necrosis. Radiology. 1997; 197: 171-182. [ Links ]
11. GlueckCJ, Freiberg R, Grupo R y col. Trombophilia and Hypofibrinolysis Reversible pathogenetic etiologies of osteonecrosis in adult and children. In Urbaniak JR, Jones TP Jr(eds).Osteonecrosis: etiology, diagnosis and treatment. Rosemony, IL. Amer Acad. Orthopedic surgeons.1997: 105- 110. [ Links ]
12. Montella BJ, Nunley JA and Urbaniak JR. Osteonecrosis of the femoral head associated with pregnancy. A preliminary report. J Bone and Joint Surg., 1999; 82-A: 790-798. [ Links ]
13. Jergesen HE and Khan AS. The natural history of untreated asymptomatic hips in patient who have non traumatic osteonecrosis. J Bone and Joint Surg., 1997; 79 A: 359-363. [ Links ]
14. Dorfmann H. Aparato Locomotor - Encyclopedie Médico-Chirurgicale. Hernigou H .Osteonecrosis de la epifisis de la cabeza femoral del adulto. 1 edic. ( en español ). París. Publicaciones Médicas SA (Arg.).1998: 1-14. [ Links ]
15. Aldridge JM and Urbaniak JR.Avascular necrosis of the femoral head, etiology,pathophysiology,classification and current treatment guidelines.Am J Orthop.2004-,33 (7):327-32. [ Links ]
16. Guerra JJ, Steinberg ME .Current Concepts Review. Distinguishing Transient Osteoporosis From Avascular Osteonecrosis of the Hip. J Bone and Joint Surg. 1995; 77-A: 616-624. [ Links ]
17. Lieberman JR,Thomas BJ, Finerman GA and Dorey F. Patients reasons for undergoing total hip arthroplasty can change over time. J Arthropasty.2003; 18: 63-68. [ Links ]
18. Ebramzadeh E,Sarmiento A, Mc Kellop HA, Linas A and Gogan W.The cement mantle in Total Hip Arthroplasty. J Bone and Joint Surg., 1994; 76 A: 77-87. [ Links ]
19. Schulte KA, Callaghan JJ, Kelley SS and Johnston RS. The outcome of Charnley Total Hip Arthroplasty with cement after a minimum Twenty-year follow-up.J Bone and Joint Surg.,1993; 75 A: 961-975. [ Links ]
20. Callaghan JJ. Resulta of Primary Total Hip Arthroplasty in Young Patients. J Bone and Joint Surg.,1993; 75 A:1728-1734. [ Links ]
21. Cukler JM, Moore KD and Estrada L.Outcome of hemiresurfacing in osteonecrosis of the femoral head. Clin. Orthop., 2004. 320;146-50. [ Links ]
22. Brinker MR, Rosenberg AG and Galante J. Primary Total Hip Arthroplasty using non cemented porous coated femoral components in patients with osteonecrosis of femoral head. J Arthroplasty; 1994, 9: 457-468. [ Links ]
23. Whiteside LA, Lange DR, Capello W. The effects of surgical procedures on the blood supply to the femoral head. J. Bone and Joint Surg.1983; 65 – A: 1127-1133. [ Links ]
24. Steinberg ME, Larcom P, Strafford B, Hosick WB. Treatment of Osteonecrosis of the femoral Head by Core Descompression, Bone Grafting and Electrical Stimulation.University of Pennsylvania Orthopaedic Journal.1997: 1-11. [ Links ]
25. Brown TD, Pedersen DR, Baker KJ and Brand RA. Mechanical consequenses of core drilling and bone grafting on osteonecrosis of the femoral head. J Bone ..and Joint Surg.1993; 75-A: 1358-1367. [ Links ]
26. Smith SW, Fehring TK, Grifin WL and Beaver W. Core descompression of the osteonecrotic femoral head. J Bone and Joint Surg. 1995; 77-A: 674-680. [ Links ]
27. Plancher KD and Afshin Razi BA. Management of Osteonecrosis of the femoral Head. Orthop Clin of North Amer. 1997; 28: 461-475. [ Links ]
28. Baksi DP. Treatment of osteonecrosis of the femoral head by drilling and muscle-pedicle bone grafting. J Bone and Joint Surg., 1991; 73 B:241-245. [ Links ]
29. Lieberman JR, Conduah A and Urist MR.Treatment of osteonecrosis of the femoral head with core descompression and human morphogenetic protein.Clin Orthop.2004- 429:139-45. [ Links ]
30. Mont MA, Fairbank AC, Krackow KA and Hugerford D. Corrective osteotomy for osteonecrosis of the femoral head. J Bone and Joint Surg., 1996; 78-A: 1032-1037. [ Links ]
31. Masquelet AC, Gilbert A y Romaña MC. Los Colgajos Musculares y Cutáneos. 1ª ed. París.Springer-Verlag Iberica;1992. [ Links ]
32. Hulley S y Cummings S. Diseño de la Investigación Clínica. Ediciones Doyma, Barcelona,1993: 231. [ Links ]
33. Urbaniak JR and Harvey EJ.Revascularization of the Femoral Head in Osteonecrosis.J Am Acad Orthop Surg,1998; 6: 44-54. [ Links ]
34. Aldridge JM, Berend KR, Gunneson FF and Urbaniak JR.Free vascularized fibular grafting for the treatment of postcollapse osteonecrosis of the femoral head. JBJS Am.2004; 101;86-87. [ Links ]
35. Steinberg ME, Corses A and Fallon M. Acetabular involvement in osteonecrosis of the femoral head. J Bone and Joint Surg.,1999, 81, pag 60-65. [ Links ]
36. Eisenscenk A,Launtenbach M,Schwetlick G and Weber U.Iliac Grafting: Treatment of Femoraj Head Necrosis with Vascularized Iliac Crest Transplant.Clin Orthop,2001;386:100-105. [ Links ]
37. Faga A, Zummiotti A y Ohno P. Necrosis aséptica de la cabeza femoral. Tratamiento con injerto vascular izado de cresta ilíaca. Resultados preliminares. Acta Ortop Bras.,1994; 2: 123-126. [ Links ]
38. Dean GS,Kime RS,Fitch RD,Gunneson E and Urbaniak JR. Free Fibular Transfer:Treatment of Osteonecrosis in the Hip of Pediatric Patients by Free Vascularized Fibular Graft. Clin Orthop,2001; 386:106-113. [ Links ]
39. Stoller W. RM en Ortopedia y en Lesiones Deportivas. En Marban Libros SL. Cadera: Patrón de edema de la médula ósea, incluyendo osteoporosis transitoria de la cadera, síndrome del edema transitorio de la médula ósea y osteonecrosis. 2 ed. Madrid: Lippincott-Raven Publisher, 1999:196-202. [ Links ]
40. Guille J, Lipton GE, Szoke G, Bowen JR, Harcke T and Glutting J. Legg- Calvé-Perthes Disease in girls. A comparison of the results with those seen in boys. J Bone and Joint Surg.,1998; -80: 1256-1263. [ Links ]














