INTRODUCCIÓN
La enfermedad celiaca (EC) es una afección autoinmune, sistémica, originada por la ingesta de gluten en la dieta de personas genéticamente predispuestas. Puede asociarse a otras enfermedades autoinmunes. La colitis ulcerosa es una manifestación de la enfermedad inflamatoria intestinal (EII) que puede tener complicaciones agudas y crónicas graves1.
CASO CLINICO
Mujer de 17 años acudió al Hospital Nacional (Itauguá, Paraguay) por dolor abdominal de 6 días de evolución. Se acompañó de fiebre graduada en 39 °C y diarreas sin gleras, pus ni sangre. Fue tratada con cefixima y antipiréticos, sin mejoría. Al cuadro se agregaron vómitos, por lo que acudió a la consulta. La paciente negó sintomatología digestiva previa. Refirió poseer familiares consanguíneos con enfermedad celiaca.
Ingresó vigil, con facies dolorosa, con presión arterial 100/70 mm Hg, pulso 135/min, respiraciones 24/min, temperatura 39 °C, IMC 21,4 k/m2. Al examen físico llamó la atención la palidez de piel y mucosas y el dolor abdominal a la palpación superficial y profunda en epigastrio y flanco derecho, sin irritación peritoneal, con ruidos hidroaéreos presentes. No se detectó visceromegalia.
Se plantearon los diagnósticos sindromáticos de fiebre, dolor abdominal y diarrea aguda. El laboratorio informó hemoglobina 10,5 g/dL, leucocitos 7460/mm3, neutrófilos 70%, granulaciones tóxicas 5%, sodio 132 mEq/L, potasio 2,7 mEq/L, proteica C reactiva 25 mg/L (normal <5 mg/L), eritrosedimentación 32 mm/1° hora, urea 15 mg/dL, creatinina 0,4 mg/dL, albúmina 2,7 mg/dL, procalcitonina 0,66 ng/mL (normal <0,5 ng/mL). La orina no tenía sedimento patológico y en el frotis de heces había 15 leucocitos/campo y 3 hematíes/campo. El cirujano descartó a priori un cuadro abdominal de resorte quirúrgico. Mientras era hidratada, se corregía su trastorno electrolítico y recibía imipenem y vancomicina llegaron más resultados: anticuerpo IgA antitransglutaminasa 200 mg/dL (normal <10), anticuerpo IgA antiendomisio (+) 1:80, perfil tiroideo normal, VIH negativo, antígenos febriles para Salmonella negativos, rotavirus negativo, anticuerpos para lupus negativos, hepatitis B y C negativos. Los hemocultivos, urocultivo y coprocultivos retornaron negativos.
Fue sometida a endoscopía digestiva alta donde se detectó mucosa duodenal con aspecto en empedrado y pliegues disminuidos en número. Las biopsias informaron cambios compatibles con enfermedad celiaca MARSH 3B/3C (Figura 1).
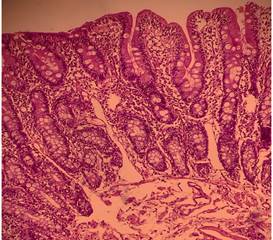
Figura 1. Biopsia duodenal con atrofia de vellosidades, hiperplasia criptal y linfocitosis intraepitelial (>30 linfocitos /100 enterocitos), compatible con enfermedad celiaca Marsh 2B/3C (foto cortesía del Dr. Hugo Boggino).
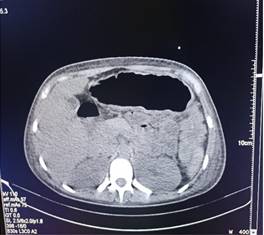
Ante la persistencia de la fiebre, dilatación del colon (Figura 2) y la aparición de rectorragia es sometida a colonoscopía que detectó colon descendente con ulceraciones lineales y ovaladas, profundas, recubiertas de fibrina, distribuidas en forma parcheada, rodeadas de mucosa edematosa y de fácil sangrado. El recto superior con mucosa congestiva, con realce del patrón vascular. Las biopsias informan cambios compatibles con enfermedad inflamatoria intestinal (Figura 3).
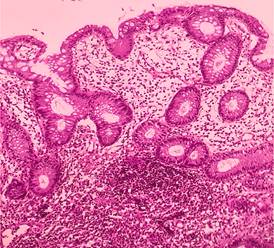
Figura 3. Biopsia de recto-sigmoides con distorsión de la arquitectura glandular, depleción mucinosa leve a moderada, incremento de infiltrado mononuclear en lámina propia y plasmocitosis basal, compatible con enfermedad inflamatoria intestinal (foto cortesía del Dr. Hugo Boggino).
Se inició tratamiento con metilprednisolona intravenosa, alimentación parenteral, se espectó tratamiento quirúrgico, lográndose desaparición de la fiebre, mejoría de los reactantes de fase aguda y del dolor abdominal. La paciente fue de alta con sulfasalazina vía oral, prednisona y dieta sin gluten.
DISCUSIÓN
La EC de esta paciente se hallaba silente al momento de la consulta, pero fue confirmada con la detección de los autoanticuerpos y la biopsia duodenal 2. En el Paraguay, sólo un tercio de los portadores de EC padecen diarreas crónicas al momento del diagnóstico y 17,6% tiene familiares consanguíneos con esta patología 3. Es por ello que los médicos deben realizar la búsqueda activa de la EC, sobre todo cuando existen parientes afectos.
La asociación de enfermedades autoinmunes es frecuente4. En este caso, la asociación entre EC y EII se halla descrita en muchos pacientes (5-7. Lo llamativo de este cuadro es que dominaron los síntomas de la EII, lo que permitió detectar la EC subyacente. Se desconoce si la detección más temprana de la EC y la adecuada dieta sin gluten hubieran evitado la aparición de la EII.
La presentación clínica de la colitis ulcerosa es variable. El megacolon tóxico pertenece a las complicaciones agudas graves de esta enfermedad, se observa entre 1,6 a 21,4% de los pacientes con colitis ulcerosa8. Las principales características del megacolon tóxico son la toxemia, la sepsis y la distensión del colon por disminución del tono muscular, pérdida de la actividad motora y aumento de la cantidad de gas colónico, como se observó en nuestra paciente. Otros investigadores también reportaron el megacolon tóxico como la primera manifestación de la EII9.
El megacolon tóxico que padeció esta paciente fue sospechado por la presencia de dilatación colónica por la radiografía y tomografía, los signos de toxicidad sistémica y la diselectrolitemia. Se asumió como complicación de la colitis ulcerosa, aunque no pudo descartarse la presencia de Cl. difficile10. Pero retrospectivamente, fueron los corticoides y la nutrición parenteral los que permitieron la reversión del megacolon tóxico, sin llegar a presentar complicaciones que ameriten cirugía9.
Se recomienda a los médicos realizar precozmente el diagnóstico de EC y estar atentos a las enfermedades autoinmunes solapadas a esta afección.