INTRODUCCION
La prevalencia de hipertensión arterial (HTA) es alta en los Estados Unidos y en todo el mundo, y el tratamiento de la hipertensión es la razón más común para las visitas al consultorio médico de adultos en los Estados Unidos y para el uso de medicamentos recetados1-6. Además, aproximadamente la mitad de los individuos hipertensos no tienen un control adecuado de la presión arterial. La HTA tiene la característica de que siendo una enfermedad es también un factor de riesgo para las patologías cardiovasculares, cerebrovasculares y renales. Asimismo, puede producir afectaciones vasculares periféricas y de la retina7-10.
La educación y prevención de riesgos de la HTA conforman las medidas sanitarias más importantes, universales y menos costosas. El adecuado control y seguimiento de la presión arterial es un desafío para todos los países y debe ser prioridad de las instituciones de salud, población y gobiernos; siendo considerada una de las afecciones más frecuentes con importantes repercusiones en el orden personal, económico y sanitario11-16. Por ello, las acciones educativas asociados a esta patología constituyen pilares de actuación en su enfrentamiento.
Se estima que 691 millones de personas padecen HTA. De los 15 millones de muertes causadas por enfermedades circulatorias, 7,2 millones son enfermedades coronarias y 4,6 millones por enfermedad vascular encefálica, siendo la HTA factor de riesgo presente en la mayoría de ellas. En la mayor parte de las regiones existe una prevalencia del 15 al 30 % de la enfermedad17-24.
La dilatación de la aurícula izquierda por ecocardiografía puede ser un hallazgo diagnóstico y que puede aportar datos de gran valor a la hora de determinar el pronóstico de la HTA. La disfunción diastólica que produce la HTA favorece la dilatación de la aurícula izquierda y el posterior desarrollo de la fibrilación auricular25.
Actualmente se posee escasa estadística nacional acerca de ciertos hallazgos en la HTA por los métodos auxiliares de diagnóstico. Por ejemplo, las alteraciones que pueden ser encontradas en el electrocardiograma (ECG) que es el estudio más accesible en el sistema de salud de nuestro país, así como en el ECG ambulatorio Holter de 24 hs, y en la ecocardiografía. Por lo tanto, el objetivo de este estudio fue analizar la relación existente entre la dilatación de la aurícula izquierda medida por ecocardiografía bidimensional y el desarrollo de arritmias cardiacas y trastornos del sistema de conducción en pacientes con hipertensión arterial.
MATERIAL Y METODOS
Estudio observacional - prospectivo de corte trasversal con componentes analíticos y muestreo no probabilístico de conveniencia en el que se estudiaron pacientes ambulatorios e internados que se realizaron sus estudios de electrocardiograma, Holter 24 horas y ecocardiografía en el Departamento de Cardiología del Hospital de Clínicas entre los meses de marzo y septiembre del 2018.
Los criterios de inclusión fueron: Pacientes mayores de 18 años que acudieron al Servicio de Cardiología del Hospital de Clínicas a quienes se les realiza ECG, Holter y Ecocardiografía Doppler en el periodo de marzo del 2018 a septiembre del 2018, con consentimiento informado. Pacientes internados en diferentes servicios del Hospital de Clínicas (cardiología, medicina interna, neumología, cirugía, ginecoobstetricia) a quienes se les realiza ECG, Holter y ecocardiografía Doppler con su consentimiento. Se excluyeron pacientes portadores de fibrilación auricular permanente y flutter auricular.
Se realizó ECG de 12 derivaciones, Holter de 24 horas y Ecocardiografía Doppler transtorácica.
Las variables analizadas fueron la edad y sexo, antecedentes patológicos personales, tratamiento, ECG (valor de la onda P, Pmáx, Pmin, dispersión de la onda P, QRS, QT, Qtx), Holter (FC máx, FC min, Promedio de FC, Extrasístoles supraventriculares, duplas auriculares, taquiarritmias auriculares, extrasístoles ventriculares, duplas ventriculares, presencia de taquiarritmias ventriculares, bradiarritmias), y ecocardiograma (diámetro de aurícula izquierda, área de aurícula izquierda).
Se completó una planilla de elaboración propia en el programa Microsoft Excel 2015, que contenía los datos del electrocardiograma de 12 derivaciones, Holter y ecocardiograma Doppler transtorácica.
Las variables derivadas del valor de la onda P fueron consideradas normales aquellas cuya duración era menor a 120 ms y aumentada en aquellos pacientes que cuyo valor era mayor a 120 ms, la dispersión de P fue considerada normal si su valor era menor a 39 y aumentada si era igual o mayor que 39. La variable QTC se consideró normal cuando su valor era menor o igual a 440 ms en varones y 450 ms en mujeres, caso contrario fueron consideradas aumentadas. En cuanto a la dispersión del QT se consideró normal aquellos cuyos valores eran menores o iguales a 68 ms caso contrario se consideraron aumentados. La duración del complejo QRS se consideró normal entre 80 y 120 ms y aumentado si la duración era mayor a 120 ms. El diámetro del ventrículo izquierdo en diástole se consideró normal si se encontraba entre 42 y 49 mm caso contrario se consideró anormal. El diámetro de la aurícula izquierda se utilizó como punto de corte 40 mm, en el área de la aurícula izquierda se utilizó como punto de corte 30 cm2. El diámetro sistólico del ventrículo izquierdo se consideró normal entre 30 y 40 mm. Para la fracción de eyección se utilizó como punto de corte 55%.
Análisis estadísticos
Los datos fueron cargados en una hoja de cálculo de Microsoft Excel hallándose la frecuencia de variables cualitativas y las medidas de tendencia central de las variables cualitativas. Para el análisis estadístico fueron dicotomizadas las variables cuantitativas y se usó el Chi Cuadrado como estadístico de prueba usándose el paquete estadístico Epi Info 7.
Consideraciones éticas
El estudio fue realizado de acuerdo a una buena práctica clínica, conforme a la Declaración de Helsinki, aprobado por el comité de ética local, y con el respectivo consentimiento informado del paciente. Además, los datos se manejaron en forma confidencial, en ningún caso se publicaron los nombres de los participantes.
RESULTADOS
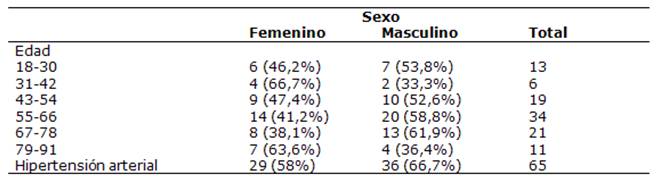
Fueron estudiados 104 pacientes, cuya media de edad fue de 57,5±17,3 años, 54 de los pacientes fueron de sexo masculino y 50 de sexo femenino; 65 pacientes fueron hipertensos conocidos y 39 personas no hipertensas (Tabla 1).
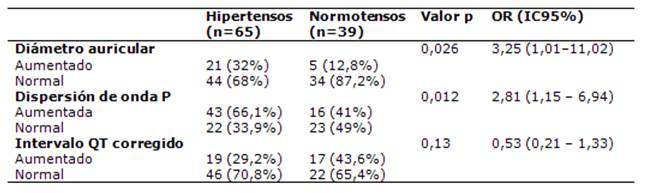
El diámetro promedio de la AI fue significativamente mayor (p=0,03) en los 65 pacientes hipertensos que los 39 pacientes no hipertensos (37±8 mm vs. 34±5 mm). Se encontró una asociación significativa entre hipertensión y la aurícula izquierda dilatada (>40 mm) (p= 0,026 OR: 3,25 IC95%: 1,01-11,02). (Tabla 2).
De los 39 pacientes no hipertensos, 5 presentaron una AI dilatada, con una media de 34±5. El índice de volumen de la AI estaba aumentado en 8 de los hipertensos con una media de 16±6 cm2. Y en 6 de los no hipertensos con una media de 12±6 cm2. No se halló asociación significativa entre hipertensión y el índice de volumen de la aurícula izquierda (p=0,45 OR: 0,9 IC 0,29 - 3,1).
Los 65 pacientes hipertensos presentaban una media de dispersión de la onda P de 37±8 ms en comparación a 27±13 ms en los 39 pacientes no hipertensos. Se encontró una asociación significativa entre HTA y la dispersión de onda P (p=0,012 OR: 2,81 IC 1,15 - 6,94). (Tabla 2)
No se constataron taquiarritmias supraventriculares (FA y Flutter) en el ECG ambulatorio Holter de 24 hs en los pacientes hipertensos, en cambio se observó FA en 1 paciente y flutter auricular en 3 pacientes del grupo sin HTA.
De los 65 pacientes hipertensos 13 presentaban un complejo QRS aumentado (>120 ms) y 52 presentaban un complejo QRS estrecho, presentando un promedio de duración del complejo QRS de 101±19 ms. En cambio, de los pacientes normotensos (39 pacientes), 7 presentaban un complejo QRS ensanchado, y 32 lo tenían en rango normal, con un promedio del complejo QRS de 95±21 ms. No se hallaron asociaciones significativas entre hipertensión y alteraciones de la duración del QRS (p=0,45; OR: 1,12 IC95%: 0,4-3,13).
De los 65 pacientes hipertensos, 35 eran varones, de los cuales 5 pacientes (7,6 %) presentaron QT corregido prolongado (≥450 ms) con una media de 486,8 ms; 2 pacientes presentaron Intervalos QT menor a 390 ms, con una media de 380 ms. De las 30 mujeres hipertensas, 4 presentaron intervalos QT aumentado (mayor o igual a 460 ms), con una media de 471,75 ms y 2 presentan intervalo QT disminuido con una media de 379 ms.
De los 39 pacientes normotensos, 20 eran varones, de los cuales 7 (17,9%) presentaban un intervalo QT aumentado (≥450 ms) con una media de 487,8 ms y 2 presentaron un intervalo QT menor a 390 ms con una media de 387,5 ms. De las 19 mujeres no hipertensas ninguna presentó un intervalo QT prolongado, 4 de ellas presentaron un intervalo QT menor a 390 ms con una media de 368 ms. No se encontró una asociación significativa entre HTA y QTc prolongado.
Relación entre la dilatación de la aurícula izquierda y otros parámetros específicos en la hipertensión arterial
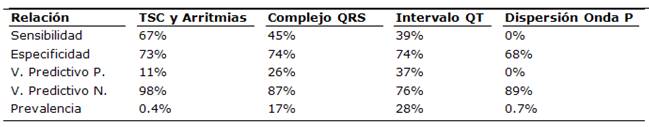
Si analizamos la relación entre la dilatación de la aurícula izquierda con los trastornos del sistema de conducción y las arritmias cardiacas en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tenían una dilatación de aurícula izquierda (>40 mm), 2 pacientes tenían trastornos del sistema de conducción y arritmias cardiacas y 17 pacientes no la presentaron. Sin embargo, de los 46 (71%) pacientes hipertensos que tenían un diámetro de la aurícula izquierda normal (≤40 mm), 1 paciente tenía trastornos del sistema de conducción y arritmias cardiacas, y 45 pacientes no la presentaron. Estos hallazgos determinan que la dilatación de la aurícula izquierda posee una alta especificidad, un muy elevado valor predictivo negativo y una moderada sensibilidad relacionado con la presencia de trastornos del sistema de conducción y arritmias cardiacas en pacientes con hipertensión arterial (Tabla 3).
Por otro lado, si realizamos un análisis de la relación entre la dilatación de la aurícula izquierda con la duración del complejo QRS en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tenían una dilatación de la aurícula izquierda (>40 mm), 5 pacientes tenían un complejo QRS ensanchado y 14 pacientes presentaban un complejo QRS angosto. Sin embargo, de los 46 (71%) pacientes hipertensos que tenían un diámetro de la aurícula izquierda normal (≤40 mm), 6 pacientes tenían complejo QRS ensanchado, y 40 pacientes presentaban un complejo QRS angosto. Estos hallazgos determinan que la dilatación de la aurícula izquierda posee una alta especificidad, un muy elevado valor predictivo negativo y una moderada sensibilidad relacionado con la presencia de ensanchamiento del complejo QRS del electrocardiograma convencional (Tabla 3).
Con relación al análisis de la relación entre la dilatación de la aurícula izquierda con la duración del intervalo QT del electrocardiograma en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tenían una dilatación de la aurícula izquierda (>40 mm), 7 pacientes tenían un intervalo QT corregido prolongado y 12 pacientes presentaban un intervalo QT corregido normal. Sin embargo, de los 46 (71%) pacientes hipertensos que tenían un diámetro de la aurícula izquierda normal (≤40 mm), 11 pacientes tenían un intervalo QT corregido prolongado, y 35 pacientes presentaban un intervalo QT corregido normal. Estos hallazgos determinan que la dilatación de la aurícula izquierda posee una alta especificidad y un elevado valor predictivo negativo relacionado con la presencia de prolongación del intervalo QT en el electrocardiograma convencional (Tabla 3).
Con relación al análisis de la relación entre la dilatación de la aurícula izquierda con la dispersión de la onda P en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tenían una dilatación de la aurícula izquierda (>40 mm), ningún paciente presentó una dispersión de la onda P alterada y 19 pacientes presentaron una dispersión de la onda P normal. Sin embargo, de los 46 (71%) pacientes hipertensos que tenían un diámetro de la aurícula izquierda normal (≤40 mm), 5 pacientes tenían una dispersión de la onda P alterada y 41 pacientes presentaban una dispersión de la onda P normal. Estos hallazgos determinan que la dilatación de la aurícula izquierda posee una alta especificidad y un elevado valor predictivo negativo relacionado con la presencia de la dispersión de la onda P (Tabla 3).
DISCUSIÓN
La hipertensión arterial es una de las enfermedades crónicas más prevalentes en el mundo actual y en nuestro país, constituyendo un motivo de consulta frecuente en la Cátedra y Servicio de Cardiología del Hospital de Clínicas (26-30. No solo la hipertensión es frecuente en el Hospital de Clínicas sino que también los daños crónicos que causa esta si no es tratada adecuadamente como lo es la enfermedad renal, la cardiopatía isquémica, los accidentes cerebrovasculares31-35. Esto puede ser debido al estilo sedentario de vida en nuestro país y las artes culinarias que se caracterizan por su alto contenido de sodio en las preparaciones.
La hipertensión en el presente estudio afectó de manera casi igual a ambos sexos incrementando su incidencia entre la cuarta y sexta década de vida que es similar a lo esperado según la bibliografía consultada1-5. Cabe destacar que en la presente investigación se hallaron asociaciones significativas entre la presencia de hipertensión arterial y dilatación de la aurícula izquierda. Además, se observó una relación con la dispersión de la onda P al electrocardiograma. Los pacientes hipertensos tenían 3 veces más probabilidad de presentar una dispersión de la onda p aumentada al ECG de 12 derivaciones que el grupo control. También se encontró una asociación significativa entre la hipertensión y el intervalo QTC presentando los pacientes hipertensos 2,4 veces más probabilidad de presentar un intervalo QTC alterado.
Los pacientes hipertensos presentaron 2,6 veces más probabilidad de presentar un diámetro de la aurícula izquierda aumentado siendo este un hallazgo significativo; no obstante, en el presente estudio no se encontró una asociación significativa entre la hipertensión y la superficie de la aurícula izquierda. Sin embargo, los hipertensos presentaron 1,1 veces menos probabilidad de presentar una superficie auricular aumentada.
Dado los hallazgos de la dispersión de la onda P que está asociada a una mayor incidencia de arritmias cardiacas36-42, resultaría natural esperar que en los hipertensos se encuentre también aumentado el diámetro y la superficie auricular izquierda. A pesar de que se encontró una asociación significativa entre el aumento de diámetro de la aurícula izquierda y la hipertensión no se observaron asociaciones significativas con la superficie auricular, probablemente debido al escaso número de pacientes lo cual es una limitación de este estudio. También otra limitación del presente estudio es que la muestra no fue pareada entre pacientes hipertensos y normotensos lo que podría restar potencia estadística a los hallazgos realizados.
En conclusión, existe una relación significativa entre la hipertensión arterial y la dilatación de la aurícula izquierda. La dilatación de la aurícula izquierda tiene una elevada especificidad y un alto valor predictivo negativo en la detección de la presencia de prolongación del intervalo QT, ensanchamiento del complejo QRS, dispersión de la onda P, y trastornos del sistema de conducción y arritmias cardiacas en pacientes con hipertensión arterial sistémica.