Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Memorias del Instituto de Investigaciones en Ciencias de la Salud
On-line version ISSN 1812-9528
Mem. Inst. Investig. Cienc. Salud vol.13 no.1 Asunción Apr. 2015
https://doi.org/10.18004/Mem.iics/1812-9528/2015.013(01)49-057
ARTICULO ORIGINAL
Características de los pacientes en espera de trasplante renal
Characteristics of patients waiting for kidney transplantation
*Prieto F, Cabañas C, Villagra V
Departamento de Inmunología. Laboratorio Central de Salud Pública (LCSP). Asunción, Paraguay
RESUMEN
Los pacientes con insuficiencia renal crónica presentan un marcado descenso de la tasa de filtración glomerular por lo que requieren de terapia de reemplazo renal como la diálisis o el trasplante para sobrevivir. El objetivo del estudio fue determinar las características de los pacientes en lista de espera para trasplante renal. Analizamos 156 pacientes provenientes de diversos centros de diálisis que acudieron al Laboratorio Central de Salud Pública entre julio de 2.013 y agosto de 2.014. Se recolectaron datos demográficos y muestras de sangre para determinar la presencia de anticuerpos anti-HLA por ELISA. Las edades estaban comprendidas entre 4 y 74 años, con un promedio de 40 años. Se registraron pacientes de 15 de las 18 Regiones Sanitarias del país, 50% de los cuales provenían de Asunción y del Departamento Central. La cobertura médica se encontró dividida en partes iguales entre el Ministerio de Salud Pública y el Instituto de Previsión Social. El tiempo promedio en diálisis fue de 34 meses, el 66% de los pacientes fueron poli-transfundidos, el 13% candidatos a retrasplante y el 34% de las mujeres fueron multíparas. El 36% de la población estudiada presentó anticuerpos anti-HLA. Se concluye que los pacientes en espera de trasplante renal se caracterizan por encontrarse en plena edad productiva y por permanecer en diálisis durante varios años. Además, un tercio de esta población se encuentra inmunizada frente a antígenos de histocompatibilidad, lo que dificulta su acceso al trasplante.
Palabras clave: insuficiencia renal crónica, diálisis, trasplante renal, anticuerpos anti-HLA, histocompatibilidad.
ABSTRACT
Patients with chronic renal failure present a pronounced reduction of the glomerular filtration rate and therefore, require renal replacement therapy such as dialysis or kidney transplantation to survive. The aim of this study was to determine the characteristics of patients on the waiting list for kidney transplantation. We analyzed 156 patients from various dialysis centers who came to the Central Laboratory of Public Health between July, 2013 and August, 2014. Demographic information and blood samples were collected to determine the presence of anti-HLA antibodies by ELISA. Ages were between 4 and 74 years, with a mean of 40 years. There were patients from 15 of the 18 health regions of the country, 50% of them came from Asunción and the Central Department. Medical coverage was found to be divided in equal parts between the Ministry of Public Health and the Social Security Institute. The mean time on dialysis was 34 months, 66% of the patients had received multiple blood transfusions, 13% of them were candidates for a second transplant, and 34% of the women were multiparous. Thirty six percent of the studied population presented anti-HLA antibodies. The results of this study indicate that patients awaiting kidney transplantation in Paraguay are characterized by being at their productive age and remain on dialysis for several years. In addition, a third of this population is immunized against histocompatibility antigens, which hinders their access to transplantation.
Keywords: chronic renal failure, dialysis, kidney transplantation, anti-HLA antibodies, histocompatibility.
INTRODUCCIÓN
La insuficiencia renal crónica (IRC) se define como la presencia de daño renal con una duración igual o mayor a tres meses, caracterizada por anormalidades estructurales o funcionales con descenso marcado de la tasa de filtración glomerular, en la que el paciente requiere de terapia de reemplazo renal (TRR), es decir de diálisis o trasplante renal para poder sobrevivir. Aquellos pacientes que no tienen acceso a una TRR fallecen por uremia (1).
Datos del Instituto Nacional de Nefrología (INN) dependiente del Ministerio de Salud Pública y Bienestar Social (MSPBS) sobre la prevalencia de pacientes en tratamiento de diálisis crónica indican que en el 2.010 la prevalencia era de 125 pacientes por millón de población (pmp), en el 2.011 de 150 pmp, en el 2.012 de 156 pmp y en el 2.013 la cifra alcanzó los 165 pmp, lo cual indica una clara tendencia ascendente (2). El acceso a la diálisis, aunque ha mejorado en los últimos años, sigue siendo restringido en nuestro país (3). Aún estamos muy distantes del promedio de prevalencia en diálisis de los países de América Latina, que alcanza los 400 pmp según informe de la Sociedad de Trasplante de América Latina y el Caribe (STALYC)(4).
El tratamiento de diálisis no está exento de efectos secundarios como: la presión arterial baja, fatiga, mareos, dolores de pecho, calambres en las piernas, náuseas, vómitos y dolores de cabeza. Otros más graves son las infecciones y los problemas de coagulación causantes de hemorragias. En Paraguay, la tasa de mortalidad de los pacientes en diálisis crónica es en adultos 18,7% (2) y en niños 13% (5).
Sin dudas, la mejor TRR es el trasplante renal ofreciendo a los pacientes una mejor calidad de vida. Sin embargo, no todos los pacientes en diálisis son aptos de ser trasplantados.
Desde el primer trasplante renal exitoso realizado en el Hospital de Clínicas en 1.985 hasta el 2.013, el Instituto Nacional de Ablación y Trasplante (INAT) refiere que se realizaron 391 trasplantes de riñón en el Paraguay (6). Desafortunadamente, también nos encontramos dentro del grupo de países latinoamericanos con menor cobertura en este campo, con una tasa de trasplante renal de 20 pmp, muy inferior al promedio de la región de 80 pmp (4).
El principal problema que afronta el desarrollo del trasplante es de tipo financiero. Los estudios de histocompatibilidad pre-trasplante (Tipificación de HLA, Tamizaje de anticuerpos anti-HLA y pruebas de Crossmatch) anteriormente solo se realizaban en laboratorios privados, lo que se traducía en un elevado costo para el INAT, el Instituto de Previsión Social (IPS) o el propio paciente. Un logro muy importante fue la inauguración del Área de Histocompatibilidad dentro del Departamento de Inmunología del Laboratorio Central de Salud Pública (LCSP) en febrero del 2.013, que realiza estudios de histocompatibilidad a pacientes provenientes de diversos centros de diálisis y trasplante de todo el país en forma gratuita.
La ley 4.392 que crea el Fondo Nacional de Recursos Solidarios para la Salud (FONARESS) tiene como objetivo el financiamiento de la atención médica de las patologías de alta complejidad y alto costo, que tengan efectividad en el tratamiento. Esta ley establece los mecanismos para integrar un fondo que garantice a todos los habitantes de la República del Paraguay el tratamiento para las siguientes patologías: Insuficiencia renal aguda y crónica, Trasplante de órganos y tejidos, Cardiopatías y Cáncer (7). Aunque esta ley fue promulgada en el 2.011, su implementación lamentablemente aún está pendiente.
En septiembre de 2.004, por Resolución del MSPBS basada en el Registro de Biopsias renales del IICS de la Universidad Nacional de Asunción, se creó el Registro de Glomerulopatías del Paraguay (8). Desafortunadamente, este registro no ha progresado por falta de profesionales patólogos especialistas en biopsias renales.
Ante la realidad descrita, se impone la necesidad de estrategias y acciones para hacer frente al creciente problema de la enfermedad renal crónica en nuestro país. Este esfuerzo debe provenir de todas las fuentes posibles, el estado, organizaciones públicas y privadas, asociaciones científicas, gremios, medios y entes reguladores.
La ausencia de una base de datos electrónica que permita conocer con precisión las características de los pacientes en espera de un trasplante renal justifica la elaboración de este trabajo.
Planteamos un estudio descriptivo de corte trasversal con el objetivo de contar con información representativa a nivel nacional acerca de las características demográficas, de cobertura médica y del estado inmunológico de los pacientes en espera de trasplante renal.
MATERIALES Y MÉTODOS
Población de estudio
Incluimos a todos los pacientes (n=156) en lista de espera para trasplante renal que acudieron al LCSP en el periodo comprendido entre julio de 2.013 y agosto de 2.014 (14 meses).
En todos los casos se recabaron datos demográficos en un formulario y muestra de sangre para los estudios de histocompatibilidad correspondientes.
El protocolo fue aprobado por el Comité de Ética en Investigación en dictamen CEI-LPSP Nro. 15, código 45/050814.
METODOLOGÍA
La obtención de datos demográficos se realizó a través de un formulario con información facilitada por el propio paciente. El formulario recogía datos globales como: nombre del paciente, número de cédula de identidad, teléfono, fecha y lugar de nacimiento, grupo sanguíneo, causa de falla renal, centro de diálisis y médico referente, antecedentes de transfusiones sanguíneas, embarazos y trasplantes previos.
El nombre del paciente, número de cédula de identidad, fecha y lugar de nacimiento fueron extraídos directamente de la cédula de identidad del paciente. Se consideró paciente poli-transfundido a aquel que había recibido tres o más transfusiones sanguíneas en su vida y multípara a toda mujer que había estado embarazada tres o más veces en su vida, independientemente de si el embarazo llegó a término o no.
Para el monitoreo inmunológico se utilizó el siguiente algoritmo:
Primeramente se testaron los sueros de todos los pacientes con el kit de tamizaje de anticuerpos anti-HLA. Los resultados negativos se reportaron como 0%. Posteriormente se analizaron todos los sueros que dieron positivo en el test de tamizaje, con el kit de búsqueda e identificación de anticuerpos anti-HLA más conocido como PRA (Panel Reactive Antibody). Los resultados del PRA se expresaron en porcentaje.
Se utilizó la técnica de ELISA, con los kits comerciales: Lambda AntigenTray LAT MixClassI & II (LATM One LambdaInc., USA) y Lambda AntigenTray LAT Class I & II (LAT1288 One Lambda), el lector de ELISA ELx800NB (BIO-TEK Instruments, Inc.), y el software de interpretación HLA FusionTM 2.0 de One Lambda Inc. Los análisis fueron realizados siguiendo las recomendaciones del fabricante.
El PRA permite predecir la probabilidad del paciente de tener una prueba cruzada positiva (crossmatch) al ser enfrentado con un donante cualquiera. Por ejemplo: un PRA de 20% significa que el paciente posee anticuerpos contra aproximadamente el 20% de la población general.
Se consideró como no inmunizado a aquel paciente con PRA = 5%, poco inmunizado con PRA entre 6 y 19%, inmunizado con PRA entre 20 y 74%, y altamente inmunizado PRA = 75% (9,10,11).
Una vez recibidos los formularios y obtenidos los resultados del monitoreo inmunológico, se introdujeron los datos en planillas de cálculo de Microsoft Excel 2.010. De esta manera creamos una base de datos digital que incluye a todos los pacientes renales en espera de un trasplante, que acudieron al LCSP con solicitud de análisis de histocompatibilidad.
El análisis estadístico de los datos se realizó utilizando las planillas Microsoft Excel, 2.010 estudiándose promedios, frecuencias y porcentajes.
RESULTADOS
Realizamos un estudio retrospectivo de corte trasversal de las características de la población en lista de espera para trasplante renal que incluyó a 157 pacientes renales.
Aspectos epidemiológicos de la población estudiada
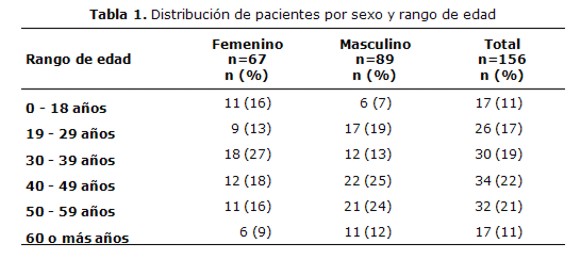
La frecuencia de los sexos masculino y femenino fue de 57% y 43%, respectivamente. El grupo sanguíneo predominante fue el O con una frecuencia del 62%, seguido por el A con 27%, el B con 9% y por último el AB con 2%. Las edades de los pacientes se encontraron entre 4 y 74 años, con un promedio de 40 años. En la Tabla 1 se muestra la distribución según sexo y edad, donde los pacientes pediátricos (provenientes del Hospital Nacional de Itaugua y del IPS) representan un 11%.
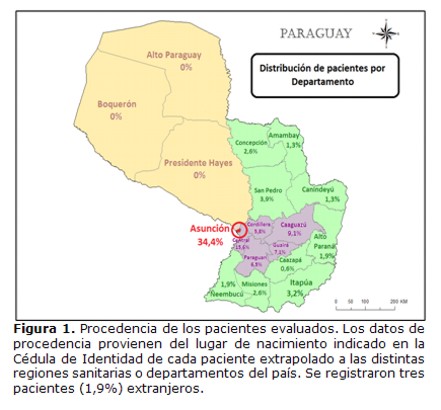
Se registraron pacientes procedentes de 15 de las 18 Regiones Sanitarias del País. Como indica la Figura 1, el 50% de los pacientes provenía de Asunción y del Departamento Central.
La gran mayoría de los pacientes estudiados se encontraban bajo tratamiento de diálisis (81,4%), siendo la hemodiálisis la modalidad predominante. Durante el periodo estudiado fueron trasplantados 19 pacientes (12,2%) de esta lista. El 6,4% restante aún no se encontraba en tratamiento de diálisis crónica, ya sea por indicación médica o por no encontrar un turno fijo para esta terapia.
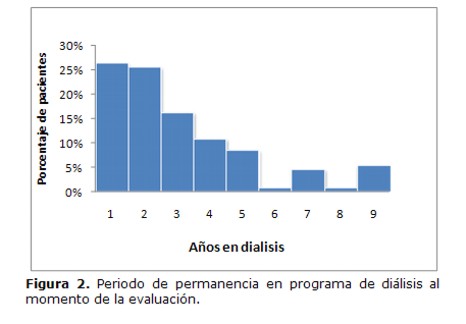
El tiempo promedio en diálisis fue de 34 meses. La Figura 2 presenta la distribución de pacientes según el tiempo en diálisis.
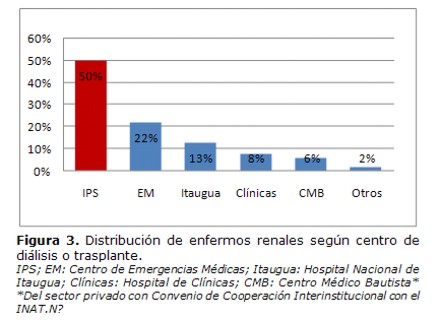
La mitad de la población estudiada poseía cobertura médica del IPS, el MSPyBS cubría a la otra mitad en sus diferentes centros de diálisis y trasplante como indica la Figura 3.
Aspectos Inmunológicos de los pacientes estudiados. Los eventos que sensibilizan a un paciente contra antígenos de HLA son: las trasfusiones, los embarazos y los trasplantes previos. A través de las encuestas realizadas a los pacientes, obtuvimos los siguientes datos: el 66% de estos enfermos renales eran poli-transfundidos, el 34% de las pacientes mujeres en la lista eran multíparas y el 13% de esta lista estaba compuesta por candidatos a un segundo trasplante.
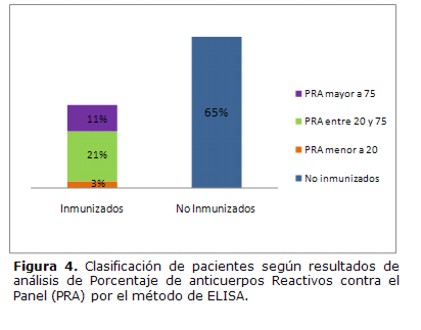
Los estudios inmunológicos realizados en el Laboratorio de Histocompatibilidad, como parte del tamizaje inmunológico que se debe realizar a todo paciente en lista de espera para un trasplante, revelan que el 36% de la población estudiada estaba inmunizada contra antígenos de HLA. Estos estudios permiten clasificar a los pacientes en grupos según estén o no inmunizados, poco inmunizados, inmunizados o altamente inmunizados como se representa en la Figura 4.
DISCUSION
El número de hombres fue 1,3 veces el de mujeres. Este resultado es coincidente con el informe de la INN donde la relación es de 1,6 (2), confirmándose la prevalencia ligeramente superior en el sexo masculino.
El INN revela que más del 49% de los pacientes en diálisis crónica son mayores de cincuenta años de edad (2), mientras que nuestros datos revelaron que solo el 31% de los pacientes en lista de espera para un trasplante renal era mayor de cincuenta años. Esto podría deberse a que la salud de los pacientes con más edad se encuentra muy deteriorada, haciéndolos no aptos para un trasplante.
Otro aspecto importante que limitaría el acceso al trasplante, sería el tiempo de espera en diálisis, debido a que a mayor tiempo en diálisis peor es el estado de salud del paciente.
Los resultados obtenidos muestran una disparidad en el acceso a la lista de trasplante renal definida por el área geográfica de la cual procede el paciente. Al igual que en otras áreas de la salud, la mayor parte de los servicios de diálisis y trasplante se encuentran concentrados en el área metropolitana del país (2,12).
La cobertura médica para el TRR se encuentra dividida en partes iguales entre el MSPBS y el IPS. Los altos costos de insumos, infraestructura y recursos humanos requeridos para la diálisis (13), y el trasplante renal, serían las razones por las cuales ningún seguro privado cubre estos gastos.
Con elevada frecuencia, los pacientes con insuficiencia renal crónica (IRC) en lista de espera para un trasplante se ven expuestos repetidamente a antígenos HLA extraños, que se presentan en la mayoría de las ocasiones como consecuencias de trasfusiones sanguíneas, embarazos y trasplantes previos (14).
El 36% de la población estudiada estaba inmunizada contra antígenos de HLA. La presencia de anticuerpos anti HLA en candidatos a trasplante limita las posibilidades de un trasplante, pues cuanto más sensibilizado está el paciente menor es la posibilidad de encontrar un donante con antígenos de HLA para los que el receptor no tenga anticuerpos. La sensibilización del paciente con estos anticuerpos constituye un riesgo porque estos intervienen en las reacciones de rechazo híper-agudo irreversible con perdida fulminante del injerto (15,16).
Aunque nuestro cuestionario incluía una pregunta acerca de la etiología de la insuficiencia renal, nos vimos obligados a descartar esta información del análisis de datos, debido al alto porcentaje de pacientes que desconocían la causa primaria de su enfermedad renal. El INN reporta como principales causas de IRC a la diabetes mellitus y a la hipertensión arterial, y más de un 20% son de etiología desconocida (2).
No contamos con datos acerca de la tasa de mortalidad de pacientes en nuestra lista. Desafortunadamente, la principal causa de salida de los programas de diálisis sería la defunción, no el trasplante, como nos indica el hecho de que en el lapso de los catorce meses que duró este estudio, solo un 12% de nuestros pacientes fueron trasplantados.
Se recomienda la implementación de una base de datos de acceso público, con una lista de espera unificada que incluya los criterios de asignación de riñones provenientes de donantes cadavéricos, como la tienen el Instituto Nacional Centro Único Coordinador de Ablación e Implante (INCUCAI) en Argentina, el Instituto Nacional de Donación y Trasplante (INDT) en Uruguay y la Asociación Brasilera de Trasplante de Órganos (ABTO) en Brasil (4).
La selección del receptor adecuado es un proceso complejo en el que se deben tener en cuenta factores inmunológicos y no inmunológicos (edad, tiempo en diálisis, trastornos asociados, etc.)
Los datos obtenidos de este estudio pueden ayudar a revisar estos criterios de asignación de órganos. Tanto la tipificación de HLA como el nivel de PRA deberían ser parámetros incluidos dentro de este proceso. Esto es fundamental para evitar un rechazo hiper-agudo, adecuar el tratamiento inmunomodulador y prolongar la vida útil del injerto, todos hechos trascendentales para promover una mejor calidad de vida del paciente (15-18).
Conflicto de intereses
Los autores declaran no tener ningún conflicto de interés. Todos los autores son funcionarios del LCSP.
AGRADECIMIENTOS
Agradecemos a todos los centros de diálisis y de trasplante que nos han remitido sus pacientes y en especial al INAT por la confianza puesta en nuestro laboratorio.
REFERENCIAS BIBLIOGRAFICAS
1. Soriano S, Hernando Avendaño L. Procedimiento diagnóstico y valoración del enfermo con insuficiencia renal crónica. En: Hernando J. Nefrología clínica. 3°ed.. Buenos Aires: Ed. Médica Panamericana; 2008. p. 801-2. [ Links ]
2. Barreto S. Situación de los pacientes dializados en Paraguay: registro Paraguay 2013. /internet/: Instituto Nacional de Nefrología, Ministerio de Salud Pública y Bienestar Social; 2013. [citado 17 oct 2014]. Disponible en: http://www.mspbs.gov.py/inn/wp-content/uploads/2014/09/ptes-con-ERCTdic-20131.pdf [ Links ]
3. Santa Cruz F, Cabrera W, Barreto S, Mayor MM, Báez D. Kidney disease in Paraguay. Kidney Int Suppl. 2005; (97):S120-5. [ Links ]
4. Sociedad de Trasplante de América Latina y el Caribe (STALYC). Memoria gestión directorio 2012-2013[Internet]: STALYC; 2013. [ Links ]
5. Troche A, Avalos D, Ferreira S, Zarza de Bolaños M. Características epidemiológicas de la insuficiencia renal crónica (IRC) en pediatría. Pediatr. (Asunción). 2005; 32(1):34-9. [ Links ]
6. Instituto Nacional de Ablación y Trasplante (INAT), Ministerio de Salud Pública y Bienestar Social (MSPBS). Datos de trasplantes en Paraguay. Información proveída en diplomado de "Coordinación en donación y trasplante de órganos, tejidos y células". Universidad Centro Médico Bautista. Asunción; Julio 2014. [ Links ]
7. Poder Legislativo. Ley 4392 que crea el Fondo Nacional de Recursos Solidarios para la Salud (FONARESS). (30 de julio, 2011) Gaceta Oficial. 2011; 32(179):2-7 [ Links ]
8. Kasamatsu E. Creación del registro de glomerulopatías del Paraguay. Mem. Inst. Investig. Cienc. Salud. 2005; 1(1): 76-81. [ Links ]
9. Policy 8: Allocation of kidneys. En: Organ Procurement and Transplantation Network (OPTN): Policies. p.72-91. [ Links ]
10. Brito García A, Gutiérrez García F, Trujillo Álvarez Y, Peña Fresneda N, Barberia Torres D, Díaz-Báez N. Anticuerpos anti-HLA en pacientes con insuficiencia renal crónica en espera de trasplante renal. Rev Cubana Hematol Inmunol Hemoter . 2012 Sep; 28(3): 275-81. [ Links ]
11. Toledo N, Tiscornia A, Bengochea M, Carretto E, Silva E, Cabrera A, et al. Monitoreo de anticuerpos HLA en insuficientes renales crónicos en lista de espera uruguaya para trasplante renal 2005. Rev. Méd. Urug. 2008 Mar; 24(1): 15-23. [ Links ]
12. Giménez Caballero E. Introducción al sector salud del Paraguay: Una aproximación conceptual y metodológica para el análisis sectorial /Internet/. Asunción: Área de Salud Pública del Instituto Desarrollo, 2012 /citado 17 oct 2014/. Disponible en: http://www.desarrollo.edu.py/v2/uploads/2014/04/INTRODUCCI%C3%93N-AL-SECTOR-SALUD-DEL-PARAGUAY.pdf [ Links ]
13. Sckell de Duarte C. Rentabilidad de la hemodiálisis en el Hospital de Clínicas. An. Fac. Cienc. Méd. (Asunción). 2005;38(4):30-7. [ Links ]
14. Triulzi DJ, Kleinman S, Kakaiya RM, Busch MP, Norris PJ, Steele WR , et al. The effect of previous pregnancy and transfusion on HLA alloimmunization in blood donors: Implications for a transfusion related acute lung injury risk reduction strategy. Transfusion. 2009; 49(9): 1825-35. [ Links ]
15. Zhu L, Lee PC, Everly MJ, Terasaki PI. Detailed examination of HLA antibody development on renal allograft failure and function. ClinTranspl. 2008:171-87. [ Links ]
16. Lefaucheur C, Loupy A, Hill GS, Andrade J, Nochy D, Antoine C, et al. Preexisting donor-specific HLA antibodies predict outcome in kidney transplantation. J Am Soc Nephrol. 2010; 21(8): 1398 -406. [ Links ]
17. Ruiz San Millán JC, Arias Rodríguez M, López Hoyos M, Pastor Martínez JM. Inmunobiología del trasplante: Estudios inmunológicos del donante y receptor del trasplante renal. En: Lorenzo-Sellarés V, López-Gómez JM, editores. Nefrología al día. [Internet]. 2a ed. Barcelona: Sociedad Española de Nefrología, Plusmedical, 2012. [ Links ]
18. Muro M, Balas A, Torio A, Moya-Quiles MR, González-Escribano F, Marín L, et al. Informe del Taller Ibérico de Histocompatibilidad 2013: Componente de análisis de situación de procedimiento de pruebas cruzadas en guardias de trasplante de órganos. Inmunología. 2014; 33(1):27-33. [citado 17 oct 2014]. Disponible en: www.inmunologia.org/Upload/Documents/5/3/539.pdf [ Links ]
*Autor Correspondiente: Dra. Fernanda Prieto,Departamento de Inmunología. Laboratorio Central de Salud Pública (LCSP). Asunción, Paraguay
Email: fprietolab@gmail.com
Fecha de recepción: setiembre 2014; Fecha de aceptación: Diciembre 2014