INTRODUCCIÓN
El virus Chikungunya (CHIKV) se reconoció en los años 50, pero la gran expansión global de la infección ocurrida en la última década ha llevado a reexaminar su virulencia1.
Es un alfavirus siendo principalmente transmitido a los humanos a través de vectores y, en ocasiones, de transmisión vertical, de madre a hijo2.
Fue descripta inicialmente en niños durante brotes en India y el sur de Asia a mediados de la década de 1960. Mientras que, en 2005, se informaron infecciones congénitas y perinatales posterior al parto de madres con viremia documentada acompañada de síntomas3.
Clínicamente, en su mayor parte, los lactantes y niños, presentan fiebre bifásica y una amplia gama de manifestaciones cutáneas. Como manifestaciones atípicas de la enfermedad, además de los cuadros neurológicos de la CHIKV, se describen otros tipos de afectación multisistémica como cardiovascular, respiratoria, adrenal, gastrointestinal, hepática, renal; sin embargo, al parecer, el trastorno del sistema nervioso se podría considerar la complicación más común asociado a infección por virus chikungunya2; en los niños, entre las manifestaciones se citan encefalopatías, meningoencefalitis y convulsiones, siendo estas últimas, durante los primeros brotes de la infección, se vincularon invariablemente con fiebre superiores a 40°4. El espectro de enfermedades neurológicas por CHIKV es amplio, se los puede categorizar en afectación del sistema nervioso central puro, entre las que se encuentra la encefalopatía incluyendo la encefalitis, presentación más frecuente en población adulta como en niños, además de meningoencefalitis, cerebelitis, afectación del III par craneal; afectación del sistema nervioso periférico puro, como la mielopatía y mielitis, mieloneuropatía, polineuropatía incluyendo el Sindrome de Guillain Barre y variantes; o una combinación de éstas, como encefalomielopatia o encefalomieloneuropatía, la encefalomielitis diseminada aguda; inclusive, se han reportado casos pocos frecuentes de afectación neuro-ocular como neuritis óptica, uveítis, retinitis2.
La patogenia apunta hacia dos teorías de la infección: viral directa versus la afección autoinmune del sistema nervioso. En la primera teoría se propone que a nivel central el CHIKV tiene tropismo por neuronas, astrocitos y oligodendrocitos, lo que es causa de apoptosis. Sin embargo, se ha descrito una respuesta inflamatoria mediada por interferón (IFN) y factores proapoptóticos, con una respuesta autoinmune desencadenada por el virus. Se propone esta respuesta autoinmune por una reacción cruzada entre los antígenos virales y los del huésped de manera que se forman autoanticuerpos por mimetismo molecular. A nivel del sistema nervioso periférico (SNP), estos autoanticuerpos se dirigen contra la vaina de mielina de las células de Schwann o contra gangliósidos localizados en el nódulo de Ranvier, lo que desencadena bloqueos de conducción intermitentes y, con el tiempo, daño axonal persistente5.
La evidencia más sólida de trastornos neurológicos asociados a infección por CHIKV proviene de la demostración de que el virus está en el sistema nervioso central, lo que se muestra con mayor frecuencia al detectar ARN viral en el Líquido Cefalorraquídeo (LCR) mediante Reacción en Cadena de Polimerasa en Tiempo Real (RT PCR); la detección de anticuerpos IgM en LCR mediante ensayo inmunoabsorbente ligado a enzimas se considera diagnóstico cuando el virus se ha eliminado del líquido cefalorraquídeo. El virus Chikungunya se detecta más fácilmente por RT PCR o cultivo en sangre, debido a su larga y alta viremia, el anticuerpo IgM también se puede detectar en la sangre.
En nuestro país, se encontró una publicación sobre las características clínicas de infección por Chikungunya en pacientes pediátricos, con breve descripción de la presencia de encefalitis en los pacientes ingresados6.
En el Paraguay, el último brote de Chikungunya inició en octubre del 2022, donde se observó formas de presentación no características de la infección, siendo una de éstas la manifestación neurológica. Por lo descripto, ante falta de datos a nivel nacional en la edad pediátrica, este estudio tiene como objetivo describir la frecuencia y las manifestaciones neurológicas asociadas a infección por virus Chikungunya en una población pediátrica en el periodo enero-marzo 2023.
MATERIALES Y MÉTODOS
Diseño metodológico: estudio observacional descriptivo retrospectivo de corte transversal, de serie de casos, basado en la revisión de la base de datos del Servicio de Epidemiologia y Estadística y posteriormente de fichas médicas todos los pacientes que ingresaron al servicio de Urgencias o ingresaron al servicio de Unidad de Cuidados Intensivos Pediátricos (UCIP). Por muestreo de casos consecutivos se incluyeron a todos los pacientes menores de 18 años que presentaron manifestaciones neurológicas y resultados laboratoriales positivo RT PCR en suero y/o LCR que ingresaron a un hospital público en el periodo enero-marzo en el año 2023. Los datos faltantes se completaron mediante consultas vía telefónica con los padres para la recolección de datos con el consentimiento informado verbal para la inclusión de los pacientes Se excluyeron historias clínicas incompletas e imposibilidad de comunicación con los padres de los pacientes. Fueron excluidos los pacientes con diagnóstico de epilepsia y otros trastornos neurológicos previos. Las variables estudiadas fueron: demográficas, síntomas, diagnósticos neurológicos, estudio de líquido cefalorraquídeo, electroencefalograma, estudios imagenológicos, tratamiento, ingreso a Unidad de Cuidados Intensivos, presencia de disfunción orgánica, mortalidad.
Se establecieron los criterios diagnósticos:
Encefalitis según el International Encephalitis Consortium (IEC) 2013 Alteración del estado mental (disminución del nivel de consciencia, letargia o cambios en la personalidad) de al menos 24 horas de evolución sin otra causa identificada; fiebre ≥38 °C en las 72 horas previas o tras el inicio de la clínica; crisis convulsivas parciales o generalizadas sin patología epileptógena previa; focalidad neurológica de aparición reciente; pleocitosis en líquido cefalorraquídeo (LCR) (≥5 células/mm3; en neonatos ≥20 células/mm3; hasta los 2 meses ≥9 células/mm3); alteración del electroencefalograma (EEG) consistente con la sospecha de encefalitis no atribuible a otras causas; alteraciones en el parénquima cerebral en las pruebas de neuroimagen7.
Status convulsivo: según la ILAE 2015 es una condición que resulta del fallo de los mecanismos responsables de la terminación de las convulsiones o el inicio de los mecanismos que conducen a convulsiones anormalmente prolongadas (después del punto de tiempo t1). Es una condición que puede tener consecuencias a largo plazo (después del punto temporal t2), debido a muerte o lesión neuronal y alteración de las redes neuronales, dependiendo del tipo y duración de las convulsiones8.
Convulsión: según la ILAE la aparición transitoria de signos y / o síntomas debido a una actividad neuronal excesiva o sincrónica en el cerebro8.
Crisis aguda sintomática: convulsión provocada por un factor transitorio que actúa sobre un cerebro por lo demás normal para reducir temporalmente el umbral de crisis no se considera el diagnóstico de epilepsia, que puede ser de causa estructural, metabólica, inflamatoria, infecciosa, tóxico o genético9.
Aspectos estadísticos
Los datos del formulario de Google fueron descargados en un archivo Excel, el cual fue importado al paquete SPSS v21 para el análisis de los datos, utilizando estadísticas descriptivas. Las variables cualitativas fueron expresadas en porcentajes y las variables cuantitativas en medias con desviación estándar por su distribución normal.
El protocolo fue presentado al comité de ética de la investigación del hospital.
RESULTADOS
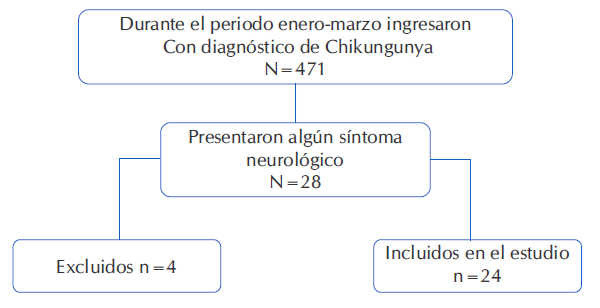
Durante el período enero a marzo del año 2023 ingresaron 471 pacientes con diagnóstico de Chikungunya en un hospital público. De estos, 28 pacientes presentaron manifestaciones neurológicas, fueron excluidos 4 pacientes y la población ingresada en el presente estudio fue de 24 pacientes. Figura 1.
El promedio de edad fue de 10.0 ±16 meses. El 58.7% (14/24) eran de sexo masculino. El 87.5% (21/24) procedían del departamento central. En la Tabla 1 se detallan los datos demográficos.
Tabla 1 Datos demográficos y motivos de hospitalización de los pacientes de 0 a 18 años en el periodo estudio N=24.
| Edad (meses) | |
|---|---|
| Media DE | 10.08 ± 1 |
| Sexo | N (%) |
| Masculino | 14 (58.3) |
| Femenino | 10 (41.7) |
| Procedencia (Departamento) | |
| Central | 21 (87.5) |
| Otros departamentos | 3 (12.5) |
El tiempo promedio de evolución de los síntomas hasta la hospitalización fue de 2.17 ±3 días. Entre los síntomas, el 95.8% (23/24) de los pacientes presentó fiebre. Como síntoma neurológico, el 54.1% (13/24) tuvo convulsión, siendo de característica de tipo generalizada (8/13); el 52.7% presentó irritabilidad. Entre los diagnósticos neurológicos, el 83.3% (20/24) correspondió a Encefalitis. Los síntomas neurológicos, características de las convulsiones y los diagnósticos neurológicos se presentan en la Tabla 2.
Tabla 2 Síntomas y diagnóstico neurológico de los pacientes de 0 a 18 años en el periodo de estudio n=24
| Síntomas | N % |
|---|---|
| Fiebre | 23 (95.8) |
| Convulsión | 13 (54.1) |
| Irritabilidad | 12 (52.7) |
| Alteración de la conciencia | 1 (4.3) |
| Focalidad neurológica | 1 (4.3) |
| Rechazo alimentario | 1 (4.3) |
| Tipo de convulsión | 13 |
| Generalizadas | 8/13 |
| Focales | 5/13 |
| Diagnóstico Neurológico | N % |
| Encefalitis | 20 (83.7) |
| Status convulsivo | 2 (8.3) |
| Crisis sintomática aguda | 2 (8.3) |
Entre los pacientes con diagnóstico de Encefalitis, el 75% fueron menores de 3 meses; en el estudio de líquido cefalorraquídeo el 50% fueron patológicos Se realizaron ecografía transfontanelar en el 50%, todos sin hallazgos patológicos. El 45% se realizó Electroencefalografia que mostro paroxismos epileptiformes en el 33,3%; el 20 % se realizó TAC de cráneo simple con solo un paciente con hallazgo de realce pial a nivel de lóbulos parietales, occipitales, lóbulo temporal izquierdo, regiones insulares y lóbulos frontales, Todos los pacientes con Encefalitis recibieron tratamiento sintomático. Los tratamientos utilizados fueron inmunoglobulinas en el 50% y anticonvulsivantes en el 35% de los casos. El 50% de los pacientes ingresaron a la Unidad de Cuidados Intensivos Pediátricos. El 60% de los pacientes presentó disfunción orgánica. Un paciente falleció. En la Tabla 3 se detallan las características de los pacientes con Encefalitis.
Tabla 3 Caracterización de la Encefalitis en los pacientes de 0 a 18 años en el periodo de estudio n=20.
| Edad (meses) | N % |
|---|---|
| 0-3 meses | 15 (75) |
| 4-36 meses | 3 (15) |
| 37-60 meses | 2 (10) |
| Estudio de LCR | |
| Normal | 10 (50) |
| Patológico | 10 (50) |
| Estudios complementarios | |
| Ecografía transfontanelar | 10 (50) |
| Electroencefalografia | 9 (45) |
| Tomografía axial computarizada | 4 (20) |
| Resonancia Magnética Nuclear | 2 (10) |
| Tratamiento | |
| Inmunoglobulinas | 10 (50) |
| Anticonvulsivantes | 7 (35) |
| Corticoterapia | 3 (15) |
| Ingreso a UCIP | 10 (50) |
| Disfunción orgánica | 12 (60) |
| Mortalidad | 1 (5) |
DISCUSIÓN
La frecuencia de manifestaciones neurológicas asociadas a Chikungunya encontrada en la población pediátrica estudiada es más alta que en un estudio realizado a nivel nacional, que reporto una frecuencia de 3,1% en una población, sin embargo no todos tenían la confirmación del diagnóstico por RT-PCR para CHIKV6. En un estudio latinoamericano se encontró una prevalencia de 14,2%de manifestaciones neurológicas en un grupo de pacientes menores de 1 año de edad, donde 1 paciente requirió ingreso a la Cuidados Intensivos7; Se reportó en un estudio de la India, una frecuencia de afectación neurológica muy superior del 23% pero con una población de 11 pacientes con manifestaciones neurológicas, con una media de edad de 12 años, todos requirieron cuidados intensivos8.
El sexo masculino fue predominante, siendo similar el resultado obtenido en un estudio nacional, en el cual caracterizaron a todos los pacientes pediátricos con infección por CHIKV6.
En el presente estudio, el diagnóstico neurológico predominante fue la Encefalitis predominando en paciente lactantes menores, la mitad de los pacientes con Encefalitis con resultados normales en el estudio de LCR siendo categorizados por el resultado positivo de RT PCR. En una revisión sistemática de artículos se incluyeron 856 pacientes con manifestaciones neurológicas y describieron la encefalopatía como la presentación más común en niños y adultos2. Otro estudio observacional realizado en la India describió la encefalitis como hallazgo neurológico más frecuente10.
Se describió el Status convulsivo asociado a infección por CHIKV en pacientes con sintomatología de convulsión de duración mayor a 5 minutos asociado a fiebre, con resultado de PCR RT en suero positivo, líquido cefalorraquídeo normal, estudios imagenológicos y neurofisiológico normales
En el presente reporte la convulsión fue la sintomatología neurológica más frecuente, y estuvo presente en más de la mitad de los pacientes, similar a otros reportes sobre CHIKV y afectación neurológica2,3,4,8. En nuestro estudio se caracterizaron por ser característica generalizada y asociada a fiebre elevada.
En la serie de casos que presentamos un paciente tuvo parálisis facial como manifestación neurológica focal, siendo incluido como uno de los criterios de encefalitis. Se han reportado casos de otras manifestaciones focales relacionadas a CHKV como complicaciones oculares; trastornos cognitivos, atencionales o de la memoria2.
En el período de tiempo del estudio no encontramos pacientes con afectación del sistema nervioso periférico. como el síndrome de Guillain Barre, mielitis o encefalomielitis, patologías de inicio agudo y/o subagudo, que se caracterizan por síntomas de la médula espinal, tales como debilidad de miembros inferiores, cambios sensoriales, hiperreflexia, alteración de control de esfínteres, que varían según el grado y el nivel de afectación medular2. En nuestro estudio, el tiempo de evolución fue corto, desde el inicio de los síntomas hasta la consulta.
El método laboratorial utilizado para el diagnóstico fue la detección de ARN viral mediante la reacción en cadena de la polimerasa con transcripción inversa en tiempo real (RT PCR). En una revisión sistemática el diagnóstico fue establecido con el hallazgo de RT PCR dentro del periodo de 7 días de enfermedad, ante resultado negativo, se analizó serología IgM11; La RT PCR es técnica ampliamente utilizada en la actualidad debido a su disponibilidad y confiabilidad, basada en la búsqueda de material genético específico del virus. En el presente estudio no se encontró la realización de pruebas de detección de anticuerpo IgM para Chikungunya; es importante tener en cuenta que un análisis positivo no necesariamente podría significar la causalidad de manifestaciones neurológicas, la infección puede ser una coincidencia y se debe tener cuidado para excluir otras posibles causas.
Los pacientes se realizaron estudios neurofisiológicos como electroencefalografía, un porcentaje considerable con resultados normales; la tomografía computarizada y la resonancia magnética fueron generalmente normales, solo un caso con hallazgo de hiperintensidad a nivel de sustancia blanca en la RMN de cráneo categorizado en el diagnóstico de Encefalitis; en la literatura no se describen patrón distintivo característico de infección de virus Chikungunya a nivel del sistema nervioso central, como lo son otras infecciones virales2.
Todos los pacientes que recibieron inmunoglobulinas como tratamiento, además de presentar manifestaciones neurológicas, en concomitancia presentaron afectación multiorgánica siendo cardiovascular y respiratoria en su mayor parte. No se encontraron estudios con descripción de inmunoglobulinas en infección grave por Chikungunya. El uso de inmunoglobulinas probablemente esté relacionado al compromiso vital de los pacientes y no necesariamente a un trastorno neurológico, se necesitan estudios para evaluar la utilización de inmunomoduladores en infección grave por Chikungunya. Así como los pacientes que requirieron ingresar a Unidad de Cuidados Intensivos ante riesgo de pérdida total de la función para soporte hemodinámico y respiratorio.
En la actualidad no se ha evaluado ningún antiviral en el tratamiento de la enfermedad neurológica asociada con Chikungunya.
El presente estudio presenta las limitaciones propias de los estudios retrospectivos, sin embargo, para mejorar la calidad de los datos se recurrió a la entrevista telefónica con los padres para la obtención de datos ausentes o no consistentes. Al tratarse de una serie de casos el número de participantes indica tomar con precaución los porcentajes presentados. No obstante, aporta una aproximación de la gravedad de la afectación neurológica de esta arbovirosis, aun no muy bien conocida, e indica la necesidad de un seguimiento neurológico de estos pacientes.
CONCLUSIÓN
La frecuencia de las manifestaciones neurológicas fue del 5,9%. El síntoma neurológico más frecuente fue la convulsión y el diagnostico la encefalitis. Afecto principalmente a lactantes menores de 3 meses, con evolución grave que requirió ingreso a la UTIP en la mitad de los casos. Un paciente de la serie presentada falleció.