INTRODUCCIÓN
El hepatoblastoma es el principal tumor maligno primario del hígado en niños. En Ecuador ocupa el séptimo lugar en los tumores pediátricos1. El hepatoblastoma se presenta principalmente antes de los 3 años de vida, y siempre que palpemos una masa abdominal, pensemos que es maligno hasta que no se demuestre lo contrario2.
El diagnóstico se sospecha enseguida ante la asociación de una masa hepática y una concentración de alfa-fetoproteína sérica elevada. Los signos característicos en las pruebas de imagen son el reflejo del componente histológico y no sólo deben confirmar la localización intrahepática de la masa, sino también informar sobre la operabilidad del tumor e identificar las localizaciones secundarias. La anatomía patológica y los marcadores tisulares confirman el diagnóstico y permiten determinar los criterios histo pronósticos3.
Aproximadamente el 56% de los tumores son de tipo epitelial, el cual se puede subclasificar como fetal puro (31%) embrionario (19%), macrotrabecular (39%) e indiferenciado de células pequeñas (anaplásico 3%) y el restante 44% los comprenden tumores que contienen ambos componentes mixtos, tanto epitelial como mesenquimatoso tipo osteoide o cartílago. El tipo epitelial, especialmente el fetal, tiene el mejor pronóstico. En cuanto al tratamiento, para los tumores de histología puramente fetal (HPF), se propone la resección quirúrgica completa, seguida de conducta expectante o doxorubicina como sustancia única4.
En la mayoría de estos tumores se ha encontrado alteraciones en la vía de las células presentadoras de antígenos5, pérdida de la heterocigosidad localizada en el cromosoma 11p15, que se presenta en los tumores embrionarios, incluyendo hepatoblastoma, tumor de Wilms y rabdomiosarcoma embrionario6 .
La etiología se desconoce. Sin embargo, una hipótesis es que deriva de células madre hepáticas no diferenciadas que durante la embriogénesis experimentan una transformación maligna. Se han encontrado mutaciones en los genes APC (5q21-q22), AXIN1 (16p13.3) y AXIN2 (17q24.1) que previenen la degradación de la beta-catenina en las formas sindrómicas del hepatoblastoma y muy rara vez en las formas esporádicas5.
Se ha informado una mayor incidencia de hepatoblastoma en el síndrome de Beckwith-Weidemann (BWS), hemihipertrofia y adenomatosis pólipo familiar (FAP). Sin embargo, el grado de riesgo es difícil de determinar debido a la rareza del hepatoblastoma. La evaluación del riesgo de hepatoblastoma en BWS reveló un riesgo relativo de 2280 (95% intervalos de confianza 928-1165) durante los primeros cuatro años de vida7.
Se han identificado varias vías de señalización implicadas o no en el desarrollo del hígado, que permiten no sólo considerar nuevos objetivos terapéuticos, sino también establecer una clasificación del hepatoblastoma. El tratamiento asocia quimioterapia con platinos y la exéresis quirúrgica del tumor, que en algunos casos puede requerir un trasplante hepático. El pronóstico de estos tumores es bueno, con una supervivencia global cercana al 80% a los 3 años, mayor en las formas de riesgo estándar que en las formas de alto riesgo caracterizadas por la presencia al menos de uno de los siguientes factores: presencia de metástasis, afectación difusa del hígado, concentración normal de alfa-feto-proteína, ruptura tumoral, invasión vascular o edad del niño superior o igual a 8 años8.
La determinación de alfa feto proteína en suero en pediatría ha sido recomendada para el diagnóstico, seguimiento y tratamiento de tumores de células germinales (TCG), hepatoblastoma (HB) y carcinoma hepatocelular (HCC)9.
En el caso del hepatoblastoma, la ictericia por colestasis nos puede indicar una infiltración tumoral, entre las más frecuentes causas de colestasis extrahepáticas esta litiasis en el conducto biliar, la estenosis del conducto biliar, bien sea benigna o por un tumor maligno, el cáncer pancreático y las pancreatitis10.
No existe una correlación clara entre la AFP y el resultado; sin embargo, la persistencia o recurrencia de AFP elevada es un marcador sensible de enfermedad. Existe una correlación entre la AFP y la extensión de la enfermedad en todas las etapas, y la tasa de disminución de la AFP con el tratamiento es pronóstica. Los niveles bajos de AFP se asocian con histología anaplásica y malos resultados11.
Las radiografías simples de abdomen muestran calcificaciones hepáticas en la mitad de los casos, en el estudio ecográfico se observa una masa cuyo signo típico se muestra como una ecogenicidad mixta que refleja áreas de necrosis y hemorragia, ya sea de tipo epitelial o mixto. En la TAC se puede observar una masa que es sutilmente más hipodensa que el parénquima hepático circundante en las imágenes simples y se realza menor cantidad con el contraste intravenoso. En RMN el tumor es hipointenso en las secuencias potenciadas en T1 e hiperintenso en las secuencias potenciadas en T212.
Varios estudios han demostrado que la mayoría de los hepatoblastomas de riesgo estándar pueden resolverse con una monoquimioterapia con cisplatino; este tipo de tratamiento permite una tasa de resección completa y de supervivencia a los 3 años del 93% y una supervivencia sin recidiva a los 3 años del 85%. En cambio, la toxicidad auditiva significativa de este tratamiento ha llevado a recomendar el protocolo SIOPEL 6 con la aleatorización del tiosulfato de sodio (STS)8.
El objetivo de este trabajo es presentar un caso clínico pediátrico de tumor hepático, confirmado posteriormente como hepatoblastoma.
CASO CLÍNICO
Se trata de una paciente femenina preescolar de 3 años de edad
Paciente acude por cuadro de distensión abdominal, madre de la paciente refiere que desde hace aproximadamente tres meses, la paciente presenta disnea de medianos esfuerzos y desde hace 1 semana se evidencia distensión abdominal acompañada de irritabilidad y astenia, por lo que acude a casa de salud donde es valorada, indican exámenes complementarios y de imagen y posterior a esto es ingresada a hospitalización de pediatría.
Al examen físico regional, la paciente presenta cuello simétrico con adenopatías bilaterales múltiples menores a 1 cm, móviles, simétricas, no dolorosas, abdomen distendido con circulación colateral visible, onda ascítica presente, hepatoesplenomegalia palpable, hígado de 7cm aproximadamente por debajo de reborde costal, ruidos hidroaéreos disminuidos, perímetro abdominal de 57.5 cm.
En la paraclínica impresiona anticuerpos para hepatitis A y B negativos, anemia microcítica e hipocrómica con valores de hemoglobina de 8.5mg/dl y hematocrito de 29.1%. Enzimas hepáticas mostró una elevación del AST con valores de 92UI/L y ALT 33 UI/L En cuanto a los marcadores tumorales, una AFP de 1000.00ng/ml, con valores normales de referencia de 0-5.80ng/ml.
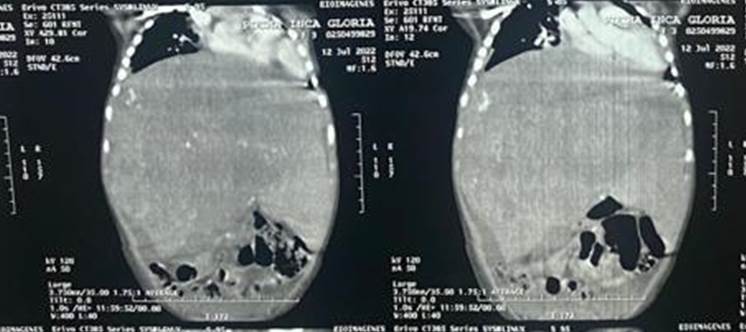
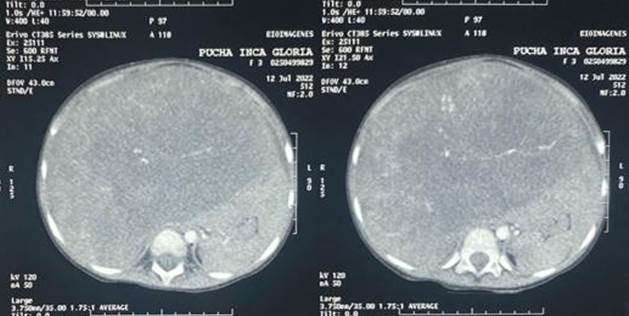
Posteriormente se realizó una tomografía abdominal con hallazgos de hígado aumentado de tamaño de forma global por la presencia de imagen de aspecto neoplásico por las características descritas. (hallazgo sugiere como primera posibilidad hepatoblastoma), además de hepatomegalia y ascitis (Figura 1A y 1B),
Se realizó una punción TAC dirigida a nivel de la masa para realizar un estudio histopatológico que mostró patrones fetales y embrionarios presentes (Figura 2).
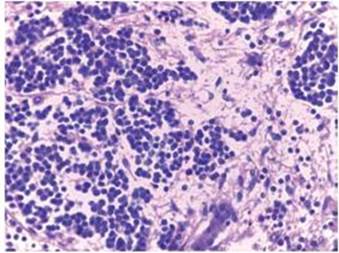
Figura 2 Tumor hepático no diferenciado con nidos de células neoplásicas, cordones aislados y conductos de tejido hepático residual
La paciente fue transferida a una unidad oncológica donde fue tratada de manera multidisciplinaria, se inició tratamiento de quimioterapia con cisplatino y al momento se encuentra en seguimiento por la unidad oncológica para valorar la remisión del tumor y programar una posible resección del tumor si fuese necesario.
Autorización legal
Los familiares del paciente otorgaron su consentimiento para la publicación.
DISCUSIÓN
Aunque el hepatoblastoma es el tumor de hígado maligno más común en la infancia13) , Ecuador no se han presentado muchos casos y ocupa el séptimo lugar en los tumores pediátricos14.
El 5% de los casos de hepatoblastoma se asocian con una variedad de síndromes y malformaciones como: síndrome de Gardner, poliposis adenomatosa familiar, síndrome de Beckwith Wiedemann, síndrome de Aicardi, síndrome de Budd-Chiari, síndrome de Down, hidropesía fetal, ausencia de glándulas suprarrenales izquierda, malrotación del colon, divertículo de Meckel, arteria coronaria única, duplicación de uréteres y enfermedad glomeruloquística15, pero nuestro paciente no presentaba ninguno de estos factores de riesgo.
Los pacientes presentan una masa abdominal en aumento, no es de aparición repentina. La afectación bilobar que es la más común está alrededor del 20-30%, la TAC abdominal de nuestro paciente mostró afectación bilobar. Existe una correlación entre una masa hepática y la aparición de calcificaciones, que confirman el diagnóstico de hepatoblastoma. Para esto tiene mayor sensibilidad una TAC frente a una RMN11, aunque la presencia de calcificación no es esencial para el diagnóstico y esto corrobora nuestra hipótesis ya que la TAC no mostró este tipo de lesión.
En cuanto a la elevación patológica en los valores de enzimas hepáticas y AFP encontramos una relación directa dado que la AFP se eleva en un 90% de los casos (14, aunque es posible que en un hepatoblastoma indiferenciado de células pequeñas muestre poca o ninguna elevación de la AFP, en presencia de metástasis se pueden apreciar niveles de AFP mayores de 1 000 000 ng/mL, valores aún no mostrados en nuestro paciente.
La aspiración con aguja fina para su diagnóstico presenta comúnmente dificultades en especial en el patrón embrionario o de células pequeñas. La aspiración es exitosa en el 65% de los casos, lo que se logró en este paciente. El diagnóstico puede ser confundido con metástasis del tumor de Wilms, neuroblastoma o rabdomiosarcoma13, pero el histopatológico en nuestro caso confirmó un hepatoblastoma mixto tanto con componente fetal y embrionario.