INTRODUCCIÓN
En los últimos años ha aumentado la prevalencia de la obesidad y el sobrepeso en niños y adolescentes a nivel mundial. Una de las complicaciones que trae aparejado este fenómeno, es el síndrome metabólico (SM), que se trata de un conjunto de factores de riesgo de sufrir enfermedades cardiovasculares y Diabetes Mellitus tipo 2 en forma precoz1.
La primera definición y denominación oficial de síndrome metabólico fue realizada por el Grupo de Trabajo de la Organización Mundial de la Salud (OMS) en año1999 con énfasis en el componente biológico y fisiológico de la resistencia a la insulina. La National Cholesterol Education Program en su III Panel de tratamiento para adultos (NCEP ATPIII) en el 2001, considera 3 de los siguientes criterios para su diagnóstico: perímetro abdominal aumentado, triglicéridos aumentados (TGC), lipoproteínas alta densidad (HDL) disminuido, hipertensión arterial e hiperglicemia, al cual la International Diabetes Federation (IDF) en un consenso mundial propone como requisito imprescindible la obesidad central en el 20072.
En la población infantil y adolescente se han propuesto múltiples criterios diagnósticos para SM, siendo los más utilizados los de la NCEP-ATP III modificados por Cook y los del IDF a partir de los 10 años hasta los 16 años. No se definen aún criterios para los niños pre púberes3.
Se han descrito múltiples factores relacionados con el desarrollo de SM, entre los cuales se mencionan los antecedentes familiares de Diabetes Mellitus tipo 2 (DM2), hipertensión arterial (HTA) y enfermedad cardiovascular isquémica (ECVI), (Diabetes gestacional (DG), origen racial extraeuropeo, malnutrición por exceso y el sedentarismo2,4.
En el 2019 en Paraguay el 34,5% de los escolares y adolescentes presentan sobrepeso y obesidad. Las enfermedades crónicas no trasmisibles ocupan las primeras cinco causas de muerte desde el año 2004 y fueron responsables de más del 25% de muerte prematuras desde el 2015, por lo que constituye un problema de salud pública5.
La prevalencia del SM en adolescentes reportada oscila entre el 0,8% y el 7% en un grupo de escolares con distintos criterios6-8.
Desde el inicio de la pandemia por el virus del SARS-CoV-2 en el 2020 se produjeron cambios socio económicos y sanitarios, siendo una de las principales consecuencias el cese de las actividades presenciales de las instituciones educativas, recreativas y deportivas. Tras la inmunización contra el virus SARS-CoV-2 del sector docente y la población estudiantil adolescente vulnerable, se inició el retorno a clases en forma gradual desde fines del mes de agosto del año 20219.
En este contexto de las condiciones mencionadas en la salud de la población pediátrica, el objetivo de esta investigación es determinar la prevalencia de síndrome metabólico en la población adolescente que regresó a las instituciones educativas en el departamento Central durante el periodo 2021 e identificar los posibles factores de riesgo relacionados.
MATERIALES Y MÉTODOS
Estudio observacional, descriptivo, de corte transversal, con componente analítico.
Criterios de selección
Adolescentes sin patología aguda o crónica de ambos sexos con edad de 10 a 16 años, matriculados en instituciones educativas seleccionadas que proporcionaron su asentimiento, con consentimiento informado de sus padres.
Se excluyó a estudiantes con diagnóstico de DM1, con enfermedades metabólicas e inmunológicas, aquellos con tratamiento con corticoides y pacientes con diagnóstico de COVID 19 en los 15 días previos al estudio.
Tamaño de la muestra
Para la muestra se tomó un radio de 10 km con respecto a la ubicación del Hospital de Clínicas en el Departamento Central. En base a una población de 193.117 adolescentes de 10 a 16 años matriculados en dicha área10, con un nivel de confianza del 95%, precisión del 3%, y 7% de proporción esperada de síndrome metabólico para la población en estudio, se requirió 277 niños.
El muestreo fue probabilístico, estratificado por procedencia y densidad poblacional de las instituciones educativas elegidas por una tabla aleatoria del programa Excel, y se utilizó el método de afijación proporcional para la elección de los participantes con ayuda de los profesores encargados de grado.
El reclutamiento se realizó en 6 instituciones educativas del Departamento Central que se ilustran en la tabla 1 y figura 1.
Tabla 1 Selección de instituciones educativas del Departamento Central de acuerdo con el tipo de institución, área de procedencia y densidad poblacional para participar del proyecto Síndrome metabólico en adolescentes escolarizados del Departamento Central, año 2021.
| Institución | Población matriculada | % | Población solicitada | Población accesible | |
| Institución 1 (Privada área urbana) | 362 | 18 | 61 | 61 | |
| Institución 2 y 3 (Pública área urbana) | 1068 | 48 | 155 | 122 | |
| Institución 4 (Privada subvencionada área urbana) | 397 | 19 | 62 | 56 | |
| Institución 5 (Privada subvencionada área rural) | 172 | 8 | 30 | 25 | |
| Institución 6 (Pública área rural) | 118 | 6 | 20 | 19 | |
| Total: | 2117 | 100 | 328 | 283 |
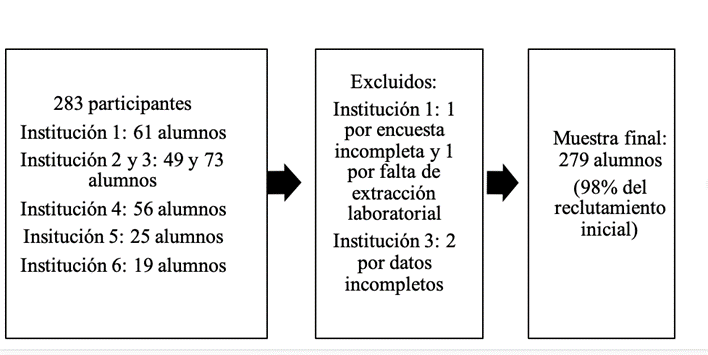
Figura 1 Flujograma de selección de participantes del Proyecto SM en adolescentes escolarizados de 10 a 16 años del Departamento Central en el año 2021.
Variables, instrumentos y mediciones.
Se realizó una encuesta autoadministrada sobre antecedentes patológicos familiares y perinatales, hábitos alimentarios, de actividad física, y consumo de tabaco, se utilizó un videotutorial para su llenado. Completadas las encuestas y los consentimientos informados, se procedió a toma de presión arterial, de las medidas antropométricas y la extracción de muestra para laboratorio en ayunas.
Se consideró Diagnóstico de Síndrome metabólico los criterios de la NCEP ATPIII modificados por Cook, en adolescentes de 10 a 16 años, con tres cualesquiera de estos cinco indicadores3:
Obesidad abdominal: Perímetro de cintura > P90 para edad y sexo
Presión arterial : > P90 para edad, sexo y talla
Triglicéridos : >P95 o > 110 mg/dL en ambos sexos
HDL colesterol : <40 mg/dL en ambos sexos o < P5
Glucemia basal : > 100 mg/dL
Para la medición de presión arterial se utilizó el método auscultatorio utilizando un esfigmomanómetro aneroide, con maguito adecuado y se clasificó por percentiles (P) en base a las recomendaciones de la Academia Americana de Pediatría (AAP), clasificándose como prehipertensión arterial entre el P90 y P95 e Hipertensión arterial por encima del P9511.
Las muestras bioquímicas se extrajeron por venopunción tras ayuno de 8 a 12 horas, y se procesaron con un equipo Abbott Architect, modelo ci8000 por medio fotométrico y potenciométrico. Se consideró anormal las determinaciones ajustadas a los criterios diagnósticos establecidos.
Las mediciones antropométricas fueron realizadas por el equipo investigador siguiendo las recomendaciones del Instituto Nacional de Alimentación y Nutrición (INAN) del Paraguay y fueron clasificadas de acuerdo a las curvas de crecimiento de la OMS 2007 (12.
La circunferencia de cintura (CC) se midió en centímetros (cm) y se clasificó por la tabla de Fernández13.
El estado nutricional se ponderó en IMC en kg/m2 con el Programa WHO Antro Plus. El peso se midió en kilogramo (kg) y se utilizó una balanza electrónica de la marca Gama que se calibró a cero entre cada participante y la talla se midió en cm con un estadiómetro portátil.
Las variables sociodemográficas, antecedentes patológicos familiares: (APF) de DM2, HTA, ECVI y Dislipidemia y los antecedentes perinatales (AP): peso y edad gestacional al nacimiento del participante y la presencia o no de DG en la madre fueron recogidos en la encuesta.
Los hábitos alimentarios fueron investigados por selección de opciones de acuerdo con las definiciones y recomendaciones del Instituto Nacional de Alimentación y Nutrición (INAN) y fueron clasificadas como hábitos saludables o no saludables. La actividad física se midió por grado de intensidad (leve, moderada o alta intensidad) y tiempo (menor a 2,5 horas, 2,5 a 6,5 horas y > a 6,5 horas por semana)
El sedentarismo se midió en horas frente a la pantalla en forma recreativa y fue considerado excesivo una exposición a pantalla superior a 4 horas (se asume mayor a 2 horas debido a la forma de educación virtual que se implementó) y la variable sobre exposición al tabaco como activo o pasivo.
Análisis estadístico
Se utilizó el Programa estadístico Epi Info versión 7.2.5 y el Programa Who Anthro Plus de la OMS. Para las variables descriptivas, se utilizaron tabla de frecuencias y medidas de tendencia central. Para el análisis inferencial se utilizó la Prueba del χ2, la prueba exacta de Fisher con significancia estadística para un p <0,05 para razón de prevalencias, con intervalos de confianza del 95% para los factores de riesgo,
Asuntos éticos
El protocolo de investigación fue revisado y aprobado por los Comités de Ética del Instituto de Investigaciones en Ciencias de la Salud y de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción.
Se respetó las normas vigentes del protocolo sanitario por la Pandemia del SARS COV2. Los investigadores del presente trabajo declaran ausencia de conflicto de intereses.
RESULTADOS
Participaron de este estudio 283 adolescentes, de los cuales se excluyeron 4 fichas incompletas, quedando 279 sujetos.
Participaron en mayor proporción estudiantes de las escuelas del área urbana y del sector público. (Tabla 2).
Tabla 2 Características demográficas de la población de adolescentes que asisten a instituciones educativas del Departamento Central en el año 2021 n=279.
| Datos demográficos | Frecuencia en Total de Adolescentes | Frecuencia en adolescentes con SM | Pc | RP IC 95%d |
|---|---|---|---|---|
| Población total | 279 (100)b | 30 | ||
| Edad en años | 13 a | 11,5a | 0.000 | 3,5 (1,7 -7,18). |
| Sexo | ||||
| Masculino | 148 (53)b | 18 | 0,41 | 1,3 (0,26-2,6) |
| Femenino | 131 (47)b | 12 | ||
| Procedencia | ||||
| Urbana | 235 (84)b | 25 (83)b | 0,88 | 1 (0,4-2,6) |
| Rural | 44 (16)b | 5 (17)b | ||
| Tipo de institución | ||||
| Pública | 141 (50,5)b | 14 (46,6)b | 0,65 | 1,2 (0,5-2,3) |
| Privada | 57 (20,5)b | 4 (13,3)b | ||
| Privada subvencionada | 81 (29)b | 12 (40)b | ||
| Nivel educativo | ||||
| 2do. Ciclo EEB | 92 (33)b | 19 (63)b | 0.000 | 3,5 (1,7-7) |
| 3er. Ciclo EEB | 146 (52)b | 7(23)b | ||
| Educación media | 41 (15)b | 4(13)b |
a Valor expresado en mediana y amplitud b Frecuencia absoluta y relativa entre O con IC95%: Intervalo de confianza del 95%. EEB: c Educación Escolar Básica. c p: nivel de significancia p<0,05. d : Razón de prevalencias con IC del 95%
Treinta niños fueron diagnosticados con SM, con una prevalencia del 10,7%.
La mediana de edad observada en la población general fue de 13 años, y de 11,5 años en los adolescentes con SM. Participaron en mayor proporción alumnos del 3er. Ciclo de la Educación Escolar Básica sin significancia estadística para el diagnóstico de Síndrome metabólico. Hubo mayor proporción de SM en menores de 12 años en forma significativa (p:0.0001) Prueba Chi-cuadrado con RP 3,5 (1,7 -7,18). Se presentó ligero predominio del sexo masculino en el subgrupo de 3ª C EEB sin diferencia significativa. Tabla 2.
Al evaluar el estado nutricional, se encontró que el 46,2% de los adolescentes eran eutróficos, el 22,9% presentaban sobrepeso, un 26,2 % obesidad, y el 4,6% riesgo de desnutrición. El 35 % de los participantes con obesidad y el 6% con sobrepeso, presentaron síndrome metabólico. La obesidad se relacionó a SM en forma significativa (p: 0,000 RP: 18,3 (IC 96%:6,6-50,7). Tabla 3.
Tabla 3 Parámetros clínicos alterados y estado nutricional en la población general de adolescentes y en los adolescentes con SM, que asisten a instituciones educativas del Departamento Central en el 2021.

a Frecuencia absoluta y relativa b Significancia estadística para valor de p<0,05 para Prueba Chi-cuadrado ( 2 ) y e Prueba exacta de Fisher c Razón de Prevalencia con intervalo de confianza del 95% d Estado nutricional según Tablas de crecimiento de la OMS 2007. e Presión arterial en mmHg f Circunferencia de cintura en cm. nc: no corresponde
Las pruebas de laboratorio detectaron 12% de adolescentes con hipercolesterolemia, 16 % con hipertrigliceridemia, de los cuales 60% presentó SM con un RP de 46,5 (IC 95%: 14,8-147), y 37,9 % de HDL colesterol por debajo del límite de referencia con 22 % de ellos con SM con RP 6,5 (IC 95%:2,7-15,4).
Un 36,1% de los adolescentes (n=86) presentaron perímetro abdominal por encima del P90., de los cuales el 32% presentó SM con un RP de 31,5 (IC 95% 7,6-128). Fue significativamente mayor en los varones que en las mujeres, pero sin diferencia en cuanto a riesgo de padecer SM.
Un 11% de los adolescentes (n=31), presentaron cifras tensionales entre el P90 y P95. No se registró hipertensión arterial. De este grupo el 50% presentó SM RP de 8 (IC 95%: 4,3-14,7).
Las características clínicas, laboratoriales generales y comparativas entre el grupo de adolescentes con y sin SM se encuentran en la Tabla 3.
No se observó hiperglicemia como componente de SM en esta serie.
La combinación más frecuente de criterios clínicos de SM fueron hipertrigliceridemia, perímetro abdominal aumentado y HDL bajo. Tabla 4.
Tabla 4 Frecuencia de alteraciones clínico-laboratoriales en pacientes con SM con relación a la población total afecta de adolescentes escolarizados de 10 a 16 años del Departamento Central en el año 2021 y frecuencia relativa del criterio componente diagnóstico.
| Componentes del SM | Frecuencia de adolescentes con algún componente de SMa n:279 | Frecuencia de Población con SM con componente de SM a n:30 | Frecuencia de Población con SM con componente de SMbn:30 | IC 95% | Prevalencia del componente en población con SMb |
| PA c> P 90 | 31 | 15 | 48,8 | 30,8 -66 | 50 |
| Hiperglicemia | 3 | 0 | 0 | nc | 0 |
| TGC >P90 | 45 | 27 | 60 | 45,7-74,3 | 90 |
| HDL bajo | 106 | 24 | 22,6 | 14,7-30,6 | 80 |
| CC d> P90 | 86 | 28 | 32,5 | 22,6-42,4 | 93,3 |
aFrecuencia absoluta. b frecuencia relativa c Presión arterial. d Circunferencia de cintura.
Los antecedentes familiares observados con más frecuencia en los adolescentes con SM fueron la hipertensión arterial (35%) y el hipercolesterolemia (31,2%), no obstante, también fueron las patologías más frecuentes en los padres de la población general de adolescentes. La DM2 se observó en el 11,2% de los progenitores, y la enfermedad isquémica vascular coronaria o cerebral en el 5,6% de ellos No se encontró relación de los antecedentes familiares y SM y tampoco se relacionó con diabetes gestacional. Se observó que más del 50 % de los adolescentes con diagnóstico de SM, presentaron un peso elevado al nacer con una asociación significativa (P:0.04) RP: 2,17 (IC 95% 1- 4,6). Tabla 5.
Tabla 5 Antecedentes familiares y perinatales en la población general de adolescentes y en adolescentes con SM que asisten a instituciones educativas en el Departamento Central en el 2021.
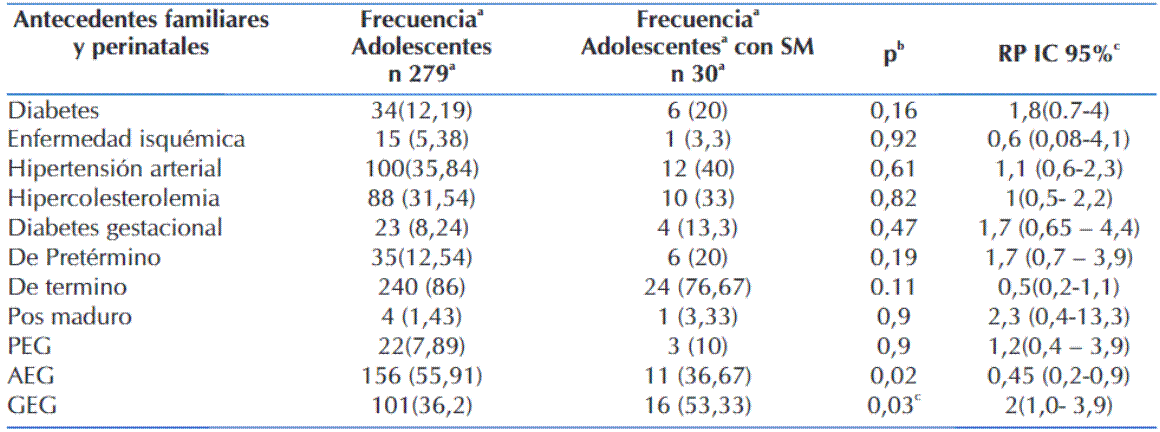
a Frecuencia expresado en número y porcentaje. b P: <0,05, Prueba de Chi-cuadrado 2yPrueba exacta de Fisher. c Razón de prevalencia, con IC de 95%) PEG: Pequeño para la edad gestacional AEG. Adecuado a la edad gestacional GEG: Grande para la edad gestacional.
En la encuesta de prácticas alimentarias realizada se observó que la mayoría de los adolescentes realizó 5 comidas al día (54%), un 11 % realizó una comida adicional y el 7% redujo su número de comidas, generalmente a expensas del desayuno.
Con relación a la cantidad de raciones de alimentos recomendadas por día por el INAN, se observó que sólo el 25 % de esta población consume la cantidad de lácteos suficiente, el 39 % cantidad adecuada de frutas, y el 28% de verduras, el 38% de carne blanca y el 50 % de carne roja.
Un 37% de los adolescentes consumieron más de un vaso de bebidas azucaradas al día, y el 70 % consumió comidas con alto contenido de grasas saturadas por lo menos una vez por semana.
Más de la mitad de la población no consumió la cantidad mínima de agua recomendada al día.
En cuanto a los hábitos de actividad física, el 53% practicó alguna actividad deportiva y sólo el 39% completó la cantidad de horas recomendada por la OMS.
No fue completada en forma correcta el grado de intensidad de actividad física, por lo que no se consideró en este estudio. Se observó una relación significativa entre SM y el hecho de no practicar deportes p: 0,004 RP 2,8 (1,3-5,6).
Con relación al consumo de tabaco, se encontró un 14 % de tabaquismo activo y un 32 % de tabaquismo pasivo sin relación con presencia de SM. (Tabla 6).
Tabla 6 Tabla comparativa de hábitos no saludables de alimentación, actividad física y tabaquismo clasificadas según grupos de adolescentes con SM y sin SM que asisten a instituciones educativas del Departamento Central en el 2021 y su relación con SM.
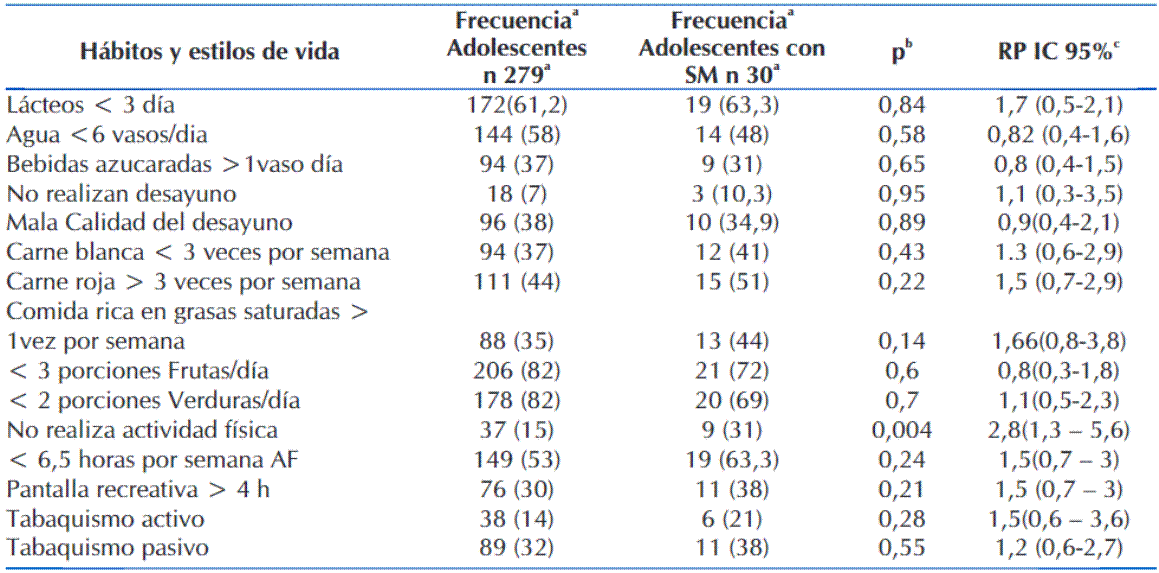
a Frecuencia expresado en número y porcentaje. b P: <0,05, c Razón de prevalencia, con IC de 95%. AF: Actividad física
DISCUSIÓN
Los adolescentes que asistieron a instituciones educativas en el Departamento Central en el año 2021 y que participaron de la investigación presentaron una prevalencia global de SM del 10,7 % utilizando los Criterios de la NCEP ATP III modificados por Cook, esta prevalencia es mayor a estudios anteriores realizados en nuestro país7,9. No se encontró SM en población pediátrica con peso normal o bajo, y la población con sobrepeso y obesidad, presentaron tasas de 6,3 % y 32,9 % de SM respectivamente, prevalencias similares a las encontradas en estudios realizados en Chile 14 y los estudios iniciales de Duncan 15.
Estudios originales realizados por Cook, en el 2003, señalaban una prevalencia global del 4,3%, siendo mayor en la población mexico-americana y menor en la población afroamericana. La prevalencia fue mayor en la población con obesidad (22,8%) y más frecuente en la población de los estadios II y III de Tanner 16.
Estudios regionales en Brasil (ERICA) reportaron cifras más bajas que las originales, pero se realizaron con criterios de la IDF17. Álvarez comunicó una prevalencia global del 6% con los criterios de Cook, siendo mayor en varones e instituciones educativas públicas 18, hallazgos que no se observaron en este estudio. Eyzaguirre en Chile19, reportó una prevalencia de SM de 22,7 % en la población con obesidad, Burrows14 encontró una prevalencia mayor (29,8%) en adolescentes con obesidad y García Bruce20 una prevalencia general del 10,4% de SM en la población pediátrica chilena similar a esta investigación.
Agüero y colaboradores reportaron una frecuencia de 7,9% con los criterios de la NCP ATPIII modificados por Cook en niños de 9 a 13 años8 y Riveros Sasaki comunicó una prevalencia de 0,8% en adolescentes de 15 a 19 años 7, cifras menores a los hallazgos del presente estudio.
La diferencia podría ser atribuida a que la prevalencia de Síndrome metabólico está relacionada fuertemente a la prevalencia de obesidad19-22 y ésta va en constante aumento tal como lo reportan varios autores7,8. Se plantea además, que la diferencia observada pueda deberse a los grupos etarios estudiados, ya que el que el grupo etario más afectado por esta condición en este estudio fueron los menores de 12 años que podrían tener influencia los estadios 2 y 3 de Tanner, y el de menor afectación el de Educación Media que coincide con la edad y tendencia de la prevalencia de los estudios mencionados a nivel país. Los datos aportados por el SISVAN/INAN/MSPBS 5 en Paraguay reportan un aumento de la obesidad infanto-juvenil, comportamiento similar en otros países de la región23. Nunes24 en el suroeste de Brasil, reporta cifras de obesidad y sobrepeso más elevadas que Oliveira en región del Paraná25 en un grupo etario similar, demostrando que incluso las prevalencias en un mismo país pueden ser diferentes de acuerdo a las zonas demográficas estudiadas.
Otros factores que podrían influir en el aumento de esta prevalencia a nivel local son medidas restrictivas de la pandemia que favorecieron el sedentarismo y el mayor consumo de alimentos con alta energía y bebidas azucaradas.
El sobrepeso y la obesidad se relacionaron fuertemente con presencia de SM en este y otros estudios14, no se observó en sujetos con peso adecuado o desnutridos, a diferencia de otras investigaciones17, en las que se observó SM aunque en menor proporción que en la población con obesidad.
Los parámetros clínicos y de laboratorio mayormente alterados en la población de adolescentes fueron el perfil lipídico con un 38 % de HDL colesterol por debajo del límite inferior considerado, seguidos de la obesidad central, y la hipertrigliceridemia. Este patrón observado, de aumento de cifras de HDL bajo, podría estar causado por la falta de actividad física que empeoró en los tiempos de pandemia.
La obesidad central, seguida por la hipertrigliceridemia y el HDL bajo constituyeron la tríada de componentes más frecuentes de SM y fueron diferentes a los estudios de Brasil en el que la hipertensión arterial es uno de los principales componentes17,18.
El perímetro abdominal por encima de los valores de referencia para la edad y sexo (referente de SM en adultos, referente de SM en adultos junto con la dislipidemia fueron los principales componentes observados 26.
Apenas el 1 % de la población general de adolescentes presentó tolerancia anormal a la glucosa y ninguno fue diagnosticado como SM. No se encontró hiperglicemia de ayuno en el grupo de SM, al igual que Quesada27 en Argentina, a diferencia de Burrows que reportó 3,7 % de alteraciones de la glicemia en adolescentes con SM en Chile y de los hallazgos de Valdez en México y el estudio ERICA en Brasil.
En cuanto a los antecedentes familiares comparados con un estudio realizado por Jiménez4, se encuentran cifras de hipertensión arterial parental similares y menor proporción de diabetes y dislipidemia.
No se observó ninguna relación entre los antecedentes familiares ni diabetes gestacional con SM, en contraste con estudios realizados en Chile en el que, manifiestan hasta el 50% de antecedentes familiares en pacientes con SM, y se puso en evidencia hasta un 39% de padres con dislipidemia, que no conocían tal condición en el momento del diagnóstico28. Se estima que estas diferencias podrían deberse a un subregistro en el sistema de salud o a desconocimiento de los padres de dicho diagnóstico en el momento de la encuesta. Se considera ésta una falencia para seguir las recomendaciones de ALAD29 con respecto a los niños menores de 10 años con antecedentes familiares de riesgo cardiovascular para el estudio de síndrome metabólico, en las que se considera evaluar meticulosamente las medidas a adoptar ante un niño con obesidad ya que en la práctica aún no se definen criterios diagnósticos para SM en este grupo etario.
En relación a los hábitos alimentarios y estilos de vida, la evidencia señala el bajo consumo de lácteos, frutas y verduras, la elevada ingesta de grasas saturadas30, como factores relacionados con SM, que en este estudio no encontró asociación.
Igualmente, no hubo relación de SM con la práctica de tabaquismo, ni el uso de pantallas en forma recreativa superior a 4 hs. El hecho de no realizar ningún tipo de actividad física presenta una mayor probabilidad de SM.
Las limitaciones de este estudio están relacionadas al diseño, pues al ser un estudio exploratorio, el componente inferencial pudiera no ser representativo. Otro factor no considerado fue la escala de maduración sexual de Tanner la cual se relaciona con una insulino- resistencia fisiológica en los estadios 2 y 3 que podrían tener relevancia en la interpretación de los resultados.
Conclusiones
La prevalencia del SM en adolescentes escolarizados del Departamento Central en el año 2021 es del 10,7%, más frecuente en varones menores de 11,5 años. La mitad de los sujetos estudiados presenta sobrepeso y obesidad con una prevalencia del 6,8% y del 28,9 % de SM respectivamente.
La dislipidemia y la obesidad central son los elementos más preponderantes del SM.
El peso elevado al nacer, la obesidad y la menor actividad física son los principales factores de riesgo para desarrollar SM en los adolescentes.
Recomendaciones
Por todo lo expuesto se recomienda la implementación efectiva de las políticas públicas de salud, para la prevención y promoción de la salud establecidas por el Ministerio de Salud, en conjunto con otras instituciones tales como Educación, Deportes y Trabajo que aseguren el bienestar de los niños, los adolescentes y sus familias.















