INTRODUCCIÓN
El lupus eritematoso sistémico juvenil (LES) es una enfermedad multisistémica autoinmune, cuya severidad depende de los órganos afectados, principalmente los riñones y los trastornos neuropsiquiátricos1. La prevalencia en la población pediátrica es de 3,3 a 8,8 por 100.000 niños2. Las formas clínicas de presentación difieren en la población asiática y americana comparada con la caucásica en la presentación mucocutánea y en el tipo de autoanticuerpos, con antifosfolipídico e hipocomplementemia más frecuente en la asiática3.
El curso del LES de inicio en la edad pediátrica tiene una evolución más severa con afectación temprana de varios órganos, comparado con la población adulta y representa entre el 20 y el 30% de todas las formas de LES2. La edad de inicio de la enfermedad también tiene un impacto tanto en la forma clínica de presentación como en la evolución. Pacientes con inicio de síntomas antes de los 5 años presentan formas clínicas atípicas y de curso clínico más severo que los pacientes de mayor edad4. Aunque no se conoce completamente la fisiopatología del LES en la población pediátrica, es posible que factores genéticos e epigenéticos estén implicados, más frecuentemente que en la población adulta5,6.
La sobrevida del LES tanto en adultos como en niños de países desarrollados se ha indo incrementando desde la década del 1950 a 1990 y del 1960 a 1970 respectivamente, luego se mantuvo estable. En países menos desarrollados el incremento de la sobrevida se dio en años posteriores y con las mismas características. La mayor sobrevida se asoció al mayor conocimiento de las causas prevenibles de complicaciones y muerte7,8.
El objetivo del presente estudio fue describir las manifestaciones clínicas, laboratoriales, tratamiento y sobrevida de los pacientes pediátricos con LES, en seguimiento en el Servicio de Reumatología Pediátrica de un hospital.
MATERIALES Y MÉTODOS
Diseño, población y lugar del estudio
Estudio observacional descriptivo de seguimiento de una cohorte, retrospectivo, con componente analítico. Por muestreo de casos consecutivos fueron incluidos en el estudio pacientes de 5 a 19 años con diagnóstico de LEj, que se encontraban en seguimiento en el servicio de Reumatología Pediátrica del Hospital General Pediátrico Niños de Acosta Ñu en el periodo de enero del 2019 a diciembre del 2020.
Los datos fueron recogidos de las historias clínicas de los pacientes y por medio de entrevista telefónica con los padres, con el objetivo de corroborar algunos datos inconsistentes. Fueron excluidas las fichas incompletas y las de aquellos pacientes en los que no fue posible la comunicación con los padres o encargados.
Las variables estudiadas fueron datos demográficos, tiempo de evolución de la enfermedad hasta el diagnostico, manifestaciones clínicas, órganos y sistemas afectados, estudios laboratoriales, complicaciones, ingreso a la unidad de terapia intensiva pediátrica (UTIP), tipos de tratamiento, estado del paciente en el periodo de estudio, frecuencia de fallecidos y sobrevida.
Análisis de los datos y aspectos éticos.
Los datos fueron analizados con el SPSS v21 utilizando estadísticas descriptivas. Para la sobrevida general y por grupo etario se utilizó la curva de Kaplan Maier y el Log Rank. Se consideró un error alfa inferior al 5%.
El protocolo de estudio de estudio fue aprobado por el comité de ética de la institución con consentimiento informado de los padres, solicitado durante el contacto telefónico.
RESULTADOS
Durante el periodo de estudio 64 pacientes con LES estaban registrados. De 64 pacientes con LES, 52 llenaron los criterios de inclusión. Fueron excluidos 12 pacientes por tener fichas incompletas e imposibilidad de comunicación con los padres o encargados. El 86,5% (45/52) tenían entre 13 y 19 años, el 80,8% (42/52) fueron del sexo femenino y el 48,1 % (25/52) procedían del Departamento Central. El tiempo de evolución de la enfermedad tuvo una mediana de 2,3 meses (RIC 0,25 -15) Después de las manifestaciones clínicas generales como fiebre, astenia y anorexia, las alteraciones hematológicas fueron las más frecuentes (Tabla 1).
Tabla 1 Datos demográficos, tiempo de evolución y manifestaciones clínicas de los pacientes pediátricos con LES. N=52
| Grupo etario | N % |
| Menores de 5 años 6 a 12 años >12 | 1 1,9 6 11.5 45 85,5 |
| Genero Femenino Masculino | 42 80,7 10 19,3 |
| Procedencia Departamento Central Otros departamentos | 27 51,9 25 48,1 |
| Manifestaciones clínicas S. Generales a Hematológicas Musculoesqueléticas Renales Mucocutáneas Gastro hepática Poliserositis Cardiacas Neurológicas Respiratorias Oculares | 41 78,8 40 76,5 39 75 27 51,9 24 46,2 16 30,8 16 30,8 16 30,8 11 21,2 9 17,3 8 15,4 |
| Tiempo de evolución hasta el diagnostico Mediana RIC | 2,3 (0,25 -15) |
a= Fiebre , astenia, anorexia, mialgias
Entre los hallazgos laboratoriales obtenidos al momento del diagnóstico de la enfermedad, la anemia se presentó en el 76,9% (40/52). En la tabla 2 se exponen los hallazgos de laboratorio positivos al momento del diagnóstico de la enfermedad. Los anticuerpos marcadores más utilizados en el LES se encuentra, los anticuerpos antinucleares (ANA) y el anti DNA. En la tabla 3 se representan los resultados de los pacientes incluidos en la serie.
Tabla 2 Laboratorios alterados al momento del diagnóstico. N=52
| N | % | |
| Anemia | 40 | 76,5 |
| Eritrosedimentación prolongada | 39 | 75 |
| Proteína C reactiva | 24 | 46,2 |
| Leucopenia | 14 | 26,9 |
| LDH aumentada | 12 | 23,1 |
| Proteinuria | 11 | 21,2 |
| Hepatograma alterada | 10 | 19,2 |
| Trombocitopenia | 8 | 15,4 |
| Coombs directo positivo | 3 | 5,8 |
| VDRL reactivo | 3 | 5,8 |
Tabla 3 Anticuerpos positivos al momento del diagnóstico N: 52
| N | % | |
|---|---|---|
| ANA | 48 | 92,3 |
| Anti-DNA | 45 | 86,5 |
| AntiRNP | 7 | 13,5 |
| Anti-SM | 4 | 7,7 |
| Anti La | 2 | 3,8 |
| Anticuerpos Antifosfolípidos | 2 | 3,8 |
| Anti Ro | 1 | 1,9 |
El tratamiento utilizado con más frecuencia fueron los corticoides (metilprednisolona, prednisona) en 98,1%, seguido por la Hidroxicloroquina en 78,8% (41/52). Estos fármacos fueron utilizados en forma combinada, dependiendo de la fase de la enfermedad y del tipo de manifestaciones clínicas presentadas. Se detallan en orden de frecuencia en la Tabla 4.
Tabla 4 Fármacos utilizados en el tratamiento.
| N | % | |
|---|---|---|
| Corticoides | 51 | 98,1 |
| Hidroxicloroquina | 41 | 78,1 |
| Metotrexato | 14 | 26,9 |
| Micofenolato Mofetilo | 12 | 23,1 |
| Ciclofosfamida | 12 | 23,1 |
| Azatioprina | 7 | 13,5 |
| Recambio plasmático | 4 | 7,7 |
| Inmunoglobulina IV | 4 | 7,7 |
| Rituximab | 2 | 3,8 |
El 28,8% de los pacientes presentó complicaciones infecciosas y el 25% ingresó a la unidad de cuidados intensivos pediátricos (UCIP) para terapia de reemplazo renal.
En la evolución, 3,8% (2/52) de los pacientes fallecieron. La probabilidad de supervivencia utilizando el modelo Kaplan Maier, tuvo una mediana de 65 meses con un (IC 95% 59,9-71,5.) Figura 1.
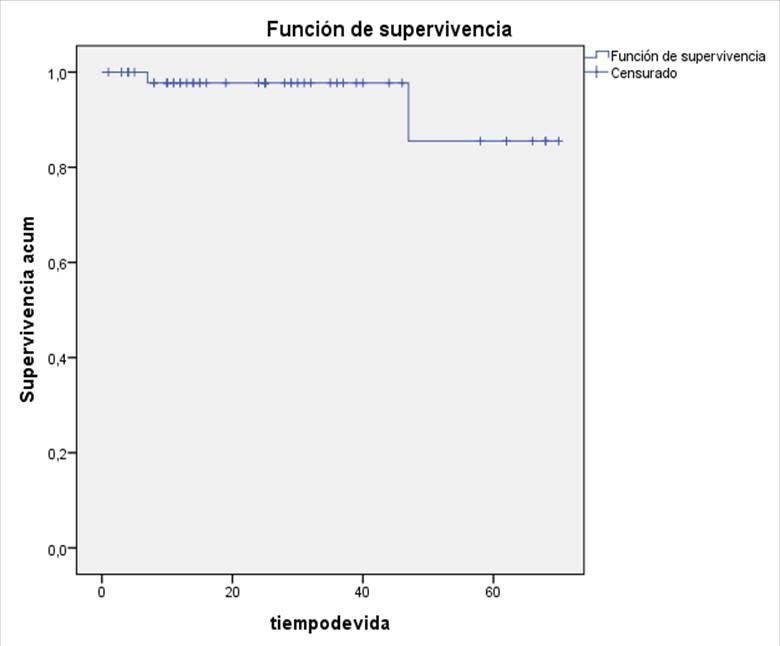
Figura 1 Curva de Kaplan Maier de supervivencia de los pacientes pediátricos con Lupus Eritematoso Sistémico.
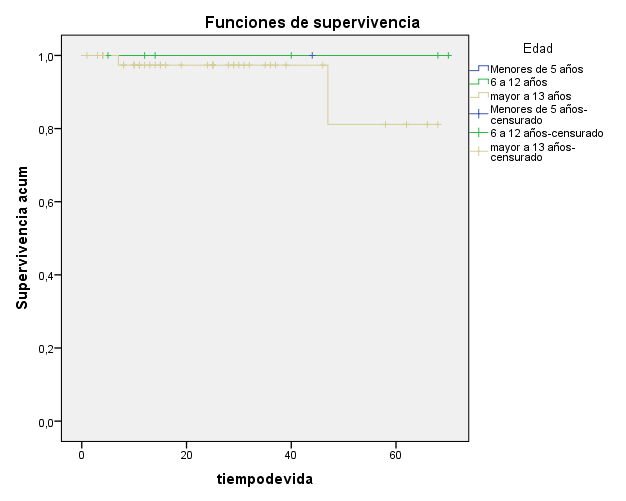
Se comparó la curva de supervivencia de acuerdo al grupo etario. El 100% de los pacientes fallecidos tenía entre 13 y 19 años, con un Log Rank de 0,783. Figura 2.
DISCUSIÓN
En el presente estudio de serie de casos de LES, la mayoría eran de sexo femenino, acorde con la literatura9. Las enfermedades inmunológicas en general y el LES en particular son más frecuentes en mujeres, mientras que la severidad es mayor en pacientes masculinos. Esta diferencia posiblemente se basa en variaciones de genes componentes del C4, que hace más susceptible a las mujeres al LES y al síndrome de Sjögren y a los varones a la esquizofrenia10.
El 20% de los casos de LES se presentan en la edad pediátrica, la mayoría en la edad puberal entre los 10 -11 años, y es poco frecuente antes de los 2 años. En la serie de casos presentada más del 80% de las pacientes tenían más de 12 años al inicio de la enfermedad. Algunos autores han encontrado diferencias en la distribución del género en función de la edad de inicio. Así en la pubertad y adolescencia el sexo femenino es 5 veces más frecuente con respecto a pacientes prepuberales. Esta diferencia lo atribuyen al rol que podría tener las hormonas sexuales en el inicio de la enfermedad11.
Las manifestaciones clínicas más frecuentes en el LES en niños son por lo general inespecíficas o síntomas constitucionales como fiebre, astenia, anorexia, pérdida de peso y linfoadenopatias. Pueden estas manifestaciones ir acompañadas de manifestaciones más específicas como el eritema malar (en ala de mariposa), artralgias y artritis12. La gran mayoría de los pacientes aquí reportados, presentaron inicialmente manifestaciones constitucionales como la astenia, anorexia y pérdida de peso, seguida de las manifestaciones hematológicas donde lo más frecuente fue la anemia, y manifestaciones musculoesqueléticas donde predomino las artralgias y artritis en concordancia con otros estudios, siendo las pequeñas articulaciones las más afectadas. Estos pacientes pueden presentarse además con síndrome de activación de macrófagos y el síndrome de anticuerpos antifosfolípidos que pueden llevar a eventos trombóticos13.
La nefritis lúpica es un predictor de sobrevida. En el presente estudio la mitad de los pacientes presento alteraciones renales, ligeramente mayor al 40% encontrado en un estudio en la población pediátrica14. En esta serie se encontraron otras manifestaciones y afectaciones, tales como gastro hepáticas, poliserositis, cardiacas ,neurológicas, respiratorias y oculares, en porcentajes similares a lo reportados en otro estudio de LES12.
El laboratorio es una herramienta útil no solo para el diagnóstico en la fase inicial, sino también para el seguimiento y la detección de las exacerbaciones de la enfermedad. Dentro de los autoanticuerpos el ANA se encuentra al inicio en casi todos los pacientes pediátricos con LES, y reportada en este estudio en más del 90% de los pacientes. Aunque puede detectarse ANA en pacientes con otras enfermedades inmunológicas, un título elevado se asocia al diagnóstico de LES15. El anticuerpo doble cadena anti-DNA es muy específico de LES16, en el presente trabajo fue el segundo anticuerpo más frecuentemente detectado. Con menor frecuencia se han detectado otros anticuerpos, como el AntiLA, SM y Ro en concordancia con la literatura17.
En relación con el tratamiento, la casi totalidad de los pacientes de la serie, recibieron tratamiento inmunosupresor, corticoides con hidroxicloroquina o metotrexato. Estos siguen siendo el pilar del tratamiento del LES18. Con menor frecuencia se han utilizado otros inmunosupresores y en 2 pacientes se utilizó terapia con anticuerpos monoclonales (AntiCD20). La terapia utilizada conlleva el riesgo de efectos adversos tales como cataratas, glaucoma, osteoporosis prematura, disminución del crecimiento. Por otro lado, suprimir la inmunidad predispone a los pacientes a infecciones19,18. En el presente estudio, más de un cuarto de los pacientes presentó infecciones graves y requirió ingreso a la UCIP. La sobrevida en este grupo en poco más de 5 años fue del 96%.
El LES, aunque no es frecuente en la población pediátrica, es una enfermedad crónica, cuyo tratamiento conlleva efectos adversos que afectan la calidad de vida de los pacientes y sin un tratamiento adecuado la esperanza de vida disminuye, considerando que es un predictor de mortalidad en adulto20. La supervivencia encontrada en este estudio, mostro bueno curva y sin diferencias en el grupo etario. La mortalidad fue inferior a la reportada en un estudio que incluyo 120 pacientes pediátricos con LE, cuya mortalidad fue del 10%21. Esta diferencia puede deberse al azar por la diferencia en el tamaño de la población.
El presente estudio tiene las limitaciones propias de los estudios retrospectivos, que fue minimizado por el método de comunicación telefónica con los padres de los pacientes lo que permitió, corroborar datos de la historia clínica. Todos los pacientes se encontraban en seguimiento en el hospital.
CONCLUSIONES
En esta serie de casos de LES en una población pediátrica, el grupo etario predominante fueron los adolescentes mayores de 12 años, con gran predominio de niñas. Las manifestaciones clínicas más frecuentes fueron las constitucionales (fiebre, astenia, anorexia). La anemia predomino en cuanto a manifestaciones hematológicas, y las artralgias y artritis en el aspecto musculoesquelético. El 51,9% presentó alteraciones renales y de estos un 21% presento proteinuria. Casi todos los pacientes presentaron ANA elevado. Todos recibieron terapia inmunosupresora. La supervivencia fue de 65 meses (IC 95%59,5 - 71,5) con una mortalidad del 3,8%.