INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) y el Fondo de las Naciones Unidas para la Infancia (UNICEF) recomiendan la lactancia materna exclusiva durante los primeros 6 meses de vida, ya que la misma proporciona todos los nutrientes necesarios para el lactante, a fin de tener un óptimo crecimiento y desarrollo y así también disminuir la morbilidad y mortalidad1.
En la región de las Américas en el año 2018 el 54% de los niños inició la lactancia materna en la primera hora de vida, y 38% fue alimentado con lactancia materna exclusiva hasta los 6 meses2. En Paraguay, en un estudio realizado en el año 2016, se encontró que el 31% de los niños y niñas que en ese momento tenían edades entre 0 y 6 meses, se encontraban con lactancia materna exclusiva3.
Algunos factores que predisponen a una lactancia materna exclusiva efectiva son el conocimiento de su importancia y beneficios por parte de las madres, así como la información correcta que transmiten los profesionales de la salud a las madres; ya sea en la etapa del embarazo, puerperio o en posteriores consultas de seguimiento de crecimiento del niño4.
Varios estudios revelan la falta de conocimiento sobre la lactancia materna en general por parte de los profesionales de salud y la importancia de los mismos para el inicio, duración y exclusividad de la lactancia materna5,6. Así también se sabe que las intervenciones médico-paciente de promoción y apoyo a la lactancia materna aumentan las tasas de iniciación, duración y exclusividad de la misma7.
Las Guías Alimentarias del Paraguay para Niñas y Niños Menores de 2 años, recomiendan la lactancia materna exclusiva hasta que éstos cumplan 6 meses y luego continuarla con alimentación complementaria8.
Se sabe que a la hora de implementar estrategias, programas o políticas públicas en salud, los recursos humanos son el elemento clave que puede marcar la diferencia entre el éxito, el fracaso o el olvido de dichas estrategias y específicamente en el tema de lactancia materna; pero poco o nada se sabe de las capacidades del personal de salud, que desde sus diversas disciplinas, se encuentra en contacto directo con madre e hijo desde la atención prenatal hasta el periodo post natal, para fomentar, promocionar y acompañar al binomio madre-hijo que decide optar por este tipo de alimentación. Es por ello, que con el presente estudio se plantea identificar los conocimientos de los profesionales de la salud respecto de la lactancia materna, así como también sus prácticas personales y profesionales frente a ella.
MATERIALES Y MÉTODOS
Estudio observacional, descriptivo de corte transversal. Fueron incluidos profesionales de la salud (médicos pediatras y gineco- obstetras, residentes de pediatría y de gineco-obstetricia, enfermeros/as o auxiliares de enfermería del servicio) que trabajaban en 2 (dos) servicios de salud materno- infantil de la capital y en 1 (un) servicio materno-infantil en la ciudad de San Lorenzo, entre diciembre del año 2019 y febrero del 2020, independientemente de la edad, sexo o antigüedad laboral de los mismos y que dieron su consentimiento informado y escrito para participar del estudio. Fueron excluidos los profesionales que no formaban parte del plantel fijo del hospital y que se encontraban en calidad de reemplazo de alguno de los profesionales mencionados.
La estimación del tamaño de muestra se realizó teniendo como proporción esperada el 50%, un nivel de confianza del 95% y una amplitud del intervalo de confianza de 0,20. Se obtuvo un valor estimado para la muestra de 96 participantes, distribuidos en los tres centros asistenciales. Se consideró aumentar el tamaño de muestra en un 30% ante posibles pérdidas. El tamaño de muestra calculado fue de 125 participantes y finalmente se logró la participación de 147 sujetos.
El muestreo fue no probabilístico por conveniencia. Es decir, se consideró a todo aquel profesional que estuvo disponible al momento de la toma de datos y que cumplió con los criterios de selección.
Se solicitó autorización por escrito a los directivos de cada hospital y luego se asistió a los diferentes turnos laborales para contactar con la población objetivo; se les informó sobre la investigación y se les solicitó la firma del consentimiento escrito.
A los hospitales materno-infantiles seleccionados se les asignó una letra identificatoria (A, B, C) a fin de preservar la identidad de los mismos. Todos estos servicios son hospitales de referencia, dos pertenecen al sector público y uno al sector universitario.
Fueron incluidas como variables las características sociodemográficas de los participantes: la edad, el sexo, la institución, la profesión (pediatras, ginecoobstetras, enfermeros/as); la capacitación sobre Lactancia Materna (LM) (Si, No) y su duración (mayor o menor a 20 horas); Prácticas personales de los profesionales de salud sobre Lactancia Materna: hijos (si, no), número de hijos, si pudieron realizar LM con sus hijos en cualquiera de sus formas y su duración, así como valoración de su experiencia con la práctica (Muy buena, buena, ni buena ni mala, mala o muy mala).
Igualmente se consultó sobre capacitaciones sobre LM y su duración (mayor o menor a 20 horas). Así también, se indagó sobre los conocimientos sobre definiciones de: lactancia materna exclusiva, predominante, complementada y continuada, apego precoz, tiempo de inicio de LM, sus beneficios y riesgos con fórmulas artificiales. Por otra parte, también se consultó sobre las contraindicaciones, la prevención y manejo de las complicaciones, técnicas de amamantamiento y sobre extracción de leche.
Se utilizó como instrumento un cuestionario semiestructurado diseñado con preguntas cerradas y abiertas el cual fue elaborado por las investigadoras, basado en el trabajo de Brodribb et al4. El mismo fue administrado a los participantes en su lugar de trabajo. Previo al inicio de trabajo de campo, el cuestionario fue aplicado a un grupo de profesionales de la salud de un servicio hospitalario no incluido en el presente estudio, pero con características similares a aquellos que participaron en la investigación, con la finalidad de validar las preguntas, valorar la extensión y el lenguaje del instrumento y posteriormente se realizaron los ajustes que fueron necesarios. Los cuestionarios utilizados para la validación no fueron considerados como parte de la muestra final obtenida.
Las encuestas fueron sistematizadas en una planilla electrónica de Microsoft Excel® versión 2016. Seguidamente se realizó la gestión de la calidad de los datos, asegurando que cada celda de la planilla digital contuviera un formato válido, que los valores digitados sean coherentes entre sí y que no existieran valores duplicados.
Para el análisis de los datos se evaluó la distribución de las variables se hará, mediante la inspección visual, a través de gráficos de distribución diagnóstica y con la aplicación del Test de Kolmogorov Smirnov y el test de coeficientes de asimetría y curtosis. Los datos cuantitativos con distribución normal fueron presentados en promedio y desvío estándar. Los datos cuantitativos sin distribución normal fueron presentados como mediana y rangos intercuartílicos. Los datos cualitativos o categóricos fueron resumidos en frecuencia y porcentaje.
Para el análisis se utilizó el programa estadístico Stata 14.0 (Copyright 1985-2015 StataCorp LP, College Station, Texas 77845, Estados Unidos).
Para los fines de la investigación se respetaron los aspectos éticos de: confidencialidad y respeto a las personas, ya que los datos recolectados fueron utilizados únicamente para fines estadísticos, sin revelar en ningún momento la identidad de los participantes; el principio de beneficencia, ya que se les otorgó a los participantes un tríptico con información relevante referente a conceptos básicos y prácticas de lactancia materna que puede ser de utilidad en su labor diaria, además la participación no generó ningún costo de bolsillo para los mismos; el principio de justicia, el cual garantizó que ningún participante fue discriminado por sexo, raza, edad u otro motivo durante esta investigación9.
El protocolo de estudio fue evaluado por el Comité de Ética de la Investigación de la Facultad de Ciencias Químicas de la Universidad Nacional de Asunción y fue aprobado bajo el Código N° 569/19.
RESULTADOS
La muestra estuvo constituida por un total de 147 profesionales de la salud, 80% de los cuales eran del sexo femenino. La mediana de edad fue 35 años, 67,3% de los participantes trabajaba regularmente en 2 hospitales de la capital y 32,7% lo hacía en un hospital de la ciudad de San Lorenzo. El 63,3% fue enfermero/as. Los datos se muestran en la Tabla 1.
Tabla 1 Características sociodemográficas y profesionales médicos y enfermeras de 2 hospitales de la capital y de 1 hospital de la ciudad de San Lorenzo (n=147)
| n | % | |
|---|---|---|
| Sexo | ||
| Femenino | 118 | 80,3 |
| Masculino | 29 | 19,7 |
| Edad (años) [mediana (min - máx.)] | 35 | 24 - 70 |
| Instituciones | ||
| Hospital A | 49 | 33,3 |
| Hospital B | 50 | 34,0 |
| Hospital C | 48 | 32,7 |
| Profesión | ||
| Pediatra | 30 | 20,4 |
| Gineco-obstetra | 24 | 16,3 |
| Enfermera/o | 93 | 63,3 |
En la Tabla 2 se observa que 53 (36,1%) participantes declararon haber recibido capacitación específica en lactancia materna, de los cuales el 58,5% realizo una capacitación con un tiempo de duración mayor a 20 horas.
Tabla 2 Porcentaje de profesionales de salud que recibieron capacitación específica en lactancia materna según formación de base en 2 hospitales de la capital y 1 de la ciudad de San Lorenzo (n=147)
| Profesión | ||||
|---|---|---|---|---|
| Total (n=147) | Pediatra (n=30) | Gineco- obstetra (n=24) | Enfermera/o (n=93) | |
| n (%) | n (%) | n (%) | n (%) | |
| Recibió capacitación en LM | ||||
| Sí | 53 (36,1) | 9 (30) | 6 (25) | 38 (40,9) |
| No | 94 (63,9) | 21 (70) | 18 (75) | 55 (59,1) |
| Tiempo de duración de la capacitación (horas) | ||||
| <20 hs | 22 (41,5) | 2 (22,2) | 2 (33,3) | 18 (47,4) |
| ≥20 hs | 31 (58,5) | 7 (77,8) | 4 (66,7) | 20 (52,6) |
LM: lactancia materna
Un total de 96 (65,3%) participantes refirió tener hijos y a ellos se les consultó si habían realizado LM con su hijo, si fuera único, o con el último en caso de tener más de uno. Ante la consulta, 92 (95,8%) mencionaron que sus hijos fueron amamantados con una duración de 12 meses. De los 4 (4,2%) que no realizaron LM, 2 no lo hicieron por recomendación médica y 2 por motivos laborales o por negarse a esta forma de alimentación. Respecto a la práctica personal de LME, se encontró que 78 (81,3%) lo habían logrado y refirieron que la mediana de tiempo fue de 6 meses, tal como se observa en la Tabla 3.
Tabla 3 Prácticas personales de los profesionales de salud que son padres según especialidad en 2 hospitales de la capital y 1 de la ciudad de San Lorenzo (n=147)
| Profesión | |||||||
|---|---|---|---|---|---|---|---|
| Total (n=147) | Pediatra (n=30) | Gineco- obstetra (n=24) | Enfermer a/o (n=93) | ||||
| n (%) | n (%) | n (%) | n (%) | ||||
| Tiene hijos | |||||||
| Sí | 96 (65,3) | 14 (46,7) | 13 (54,2) | 69 (74,2) | |||
| No | 51 (34,7) | 16 (53,3) | 11 (45,8) | 24 (25,8) | |||
| Cantidad de hijos | |||||||
| ≤3 hijos | 85 (88,5) | 13 (92,9) | 11 (84,6) | 61 (88,4) | |||
| >3 hijos | 7 (7,3) | 1 (7,1) | 2 (15,4) | 4 (5,8) | |||
| No contesto | 4 (4,2) | 0 | 0 | 4 (5,8) | |||
| Su único o último hijo recibió LM | |||||||
| Sí | 92 (95,8) | 14 (100,0) | 10 (76,9) | 68 (98,6) | |||
| No | 4 (4,2) | 0 | 3 (23,1) | 1 (1,4) | |||
| Duración de LM (meses)* | 12 (1-36) | 11 (1-34) | 7.5 (1-22) | 12 (1-36) | |||
| Motivo por el cual no dio LM | |||||||
| Recomendación médica | 2 (50,0) | 0 | 1 (33,3) | 1 (100,0) | |||
| Otros | 2 (50,0) | 0 | 2 (66,7) | 0 | |||
| Su último hijo recibió LME | |||||||
| Sí | 78 (81,3) | 9 (64,3) | 8 (61,5) | 68 (98,6) | |||
| No | 18 (18,8) | 5 (35,7) | 5 (38,5) | 1 (1,4) | |||
| Duración de LME (meses)* | 6 (1-12) | 6 (2-12) | 3 (1-6) | 6 (1-12) | |||
| Motivo por el cual no dio LME | |||||||
| Recomendación médica | 4 (22,2) | 1 (20,0) | 1 (20,0) | 2 (25,0) | |||
| Otros** | 14 (77,8) | 4 (80,0) | 4 (80,0) | 6 (75,0) | |||
LM: lactancia materna. LME: lactancia materna exclusiva.
**Datos presentados como mediana (mínimo-máximo).
*Otros: reinserción laboral, recibió formula infantil, poca producción de leche, no querer dar LM.
En relación con la valoración de su experiencia personal respecto a la práctica de lactancia materna con sus hijos, 69 (71,9%) participantes mencionaron que la misma fue “Muy buena” (Gráfico 1).
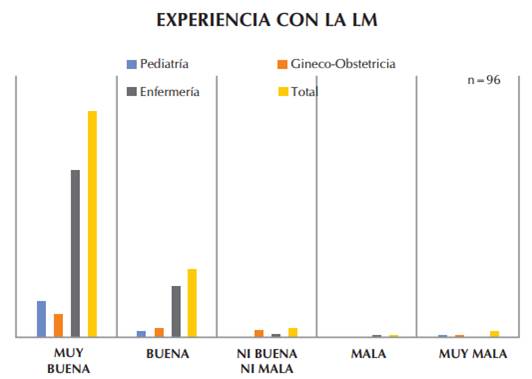
Gráfico 1 Experiencia personal de la práctica de lactancia materna de los profesionales de la salud según especialidad, pertenecientes a 2 hospitales de la capital y 1 hospital de la ciudad de San Lorenzo (n=96)
En la Tabla 4 se presentan los resultados de conocimientos respecto a los diferentes conceptos de lactancia materna. El termino LME y LM complementaria fue correctamente identificado por más del 60% de los participantes, principalmente pediatras y gineco-obstetras. En tanto que el 41,5% de los participantes identificó correctamente el término LM predominante y 9 de cada 10 participantes identifico correctamente el concepto de LM continua.
Tabla 4 Conocimientos relacionados a los conceptos sobre los diferentes conceptos de lactancia en los profesionales de la salud, según su formación de base (n=147)
| Total (n=147) | Pediatra (n=30) | Gineco- obstetra (n=24) | Enfermera/o (n=93) | |||
|---|---|---|---|---|---|---|
| n (%) | n (%) | n (%) | n (%) | |||
| Lactancia materna exclusiva | ||||||
| Conoce | 91 (61,9) | 23 (76,7) | 17 (70,8) | 51 (54,8) | ||
| Desconoce | 56 (38,1) | 7 (23,3) | 7 (29,2) | 42 (45,2) | ||
| Lactancia materna (LM) | ||||||
| Conoce | 89 (60,5) | 22 (73,3) | 16 (66,7) | 51 (54,8) | ||
| Desconoce | 58 (39,5) | 8 (26,7) | 8 (33,3) | 42 (45,2) | ||
| Lactancia materna predominante | ||||||
| Conoce | 61 (41,5) | 10 (33,3) | 8 (33,3) | 43 (46,2) | ||
| Desconoce | 86 (58,5) | 20 (66,7) | 16 (66,7) | 50 (53,8) | ||
| LM Continua | ||||||
| Conoce | 131 (89,1) | 30 (100,0) | 24 (100,0) | 77 (82,8) | ||
| Desconoce | 16 (10,9) | 0 | 0 | 16 (17,2) | ||
| Apego precoz | ||||||
| Conoce | 120 (81,6) | 30 (100,0) | 24 (100,0) | 66 (71,0) | ||
| Desconoce | 27 (18,4) | - | - | 27 (29,0) | ||
| Tiempo de inicio recomendado de la LM | ||||||
| Conoce | 102 (69,4) | 23 (76,7) | 21 (87,5) | 58 (62,4) | ||
| Desconoce | 45 (30,6) | 7 (23,3) | 3 (12,5) | 35 (37,6) | ||
| Beneficios LM | ||||||
| Conoce | 61 (41,5) | 20 (66,7) | 13 (54,2) | 28 (30,1) | ||
| Desconoce | 86 (58,5) | 10 (33,3) | 11 (45,8) | 65 (69,9) | ||
| Riesgos ante su no consumo | ||||||
| Conoce | 70 (47,6) | 18 (60,0) | 16 (66,7) | 36 (38,7) | ||
| Desconoce | 77 (52,4) | 12 (40,0) | 8 (33,3) | 57 (61,3) | ||
Respecto a los conceptos de apego precoz y tiempo de inicio recomendado de la lactancia materna se constató que el 81,6% y 69,4%, respectivamente, de los profesionales de salud tenía conocimiento adecuado sobre los mismos. El concepto de apego precoz fue reconocido en el 100% de pediatras y gineco-obstetras en tanto que esto ocurrió en el 71% de los/as enfermeros/as (Tabla 4). En relación con los conocimientos de los beneficios de la lactancia materna y riesgos ante su no consumo, se observó que el 41,5% y el 47,6% de los entrevistados respectivamente logró dar respuestas adecuadas.
En la Tabla 5 se presentan los conocimientos sobre las técnicas de amamantamiento y se destaca un total de respuestas adecuadas en 89,1% de los entrevistados, en tanto que el 68,7% lo hizo para los signos de buen agarre del bebé. El 35,4% de los profesionales respondió adecuadamente respecto a las consultas sobre extracción de la leche materna.
Tabla 5 Conocimientos relacionados a técnicas de amamantamiento, extracción de la leche materna, contraindicaciones y complicaciones durante la lactancia en los profesionales de la salud, según su formación de base (n=147)
| Total (n=147) | Pediatra (n=30) | Gineco- obstetra | Enfermera/ o (n=93) | |
|---|---|---|---|---|
| (n=24) | ||||
| n (%) | n (%) | n (%) | n (%) | |
| Técnicas de amamantamiento | ||||
| Conoce | 131 (89,1) | 29 (96,7) | 23 (95,8) | 79 (84,9) |
| Desconoce | 16 (10,9) | 1 (3,3) | 1 (4,2) | 14 (15,1) |
| Signos de buen agarre del bebé | ||||
| Conoce | 101 (68,7) | 28 (93,3) | 21 (87,5) | 52 (55,9) |
| Desconoce | 46 (31,3) | 2 (6,7) | 3 (12,5) | 41 (44,1) |
| Extracción de la LM | ||||
| Conoce | 52 (35,4) | 18 (60,0) | 12 (50,0) | 22 (23,7) |
| Desconoce | 95 (64,6) | 12 (40,0) | 12 (50,0) | 71 (76,3) |
| Contraindicaciones LM | ||||
| Conoce | 106 (72,1) | 29 (96,7) | 23 (95,8) | 54 (58,1) |
| Desconoce | 41 (27,9) | 1 (3,3) | 1 (4,2) | 39 (41,9) |
| Complicaciones LM | ||||
| Conoce | 128 (87,1) | 28 (93,3) | 24 (100,0) | 76 (81,7) |
| Desconoce | 19 (12,9) | 2 (6,7) | 0 | 17 (18,3) |
| Prevención y manejo de las complicaciones | ||||
| Conoce | 99 (67,3) | 28 (93,3) | 21 (87,5) | 50 (53,8) |
| Desconoce | 48 (32,7) | 2 (6,7) | 3 (12,5) | 43 (46,2) |
LM: lactancia materna
En cuanto a las variables de contraindicaciones y complicaciones, prevención y manejo de la lactancia materna, se observaron en su mayoría respuestas correctas, destacándose el grupo de pediatras con un 96,7% para contraindicaciones de la LM, gineco-obstetricia para complicaciones de la LM con un 100% y para prevención y manejo de las complicaciones el grupo de pediatría con un 93,3%, en cambio para el grupo de enfermería un 53,8% para dicha variable. Los datos mencionados se observan en la Tabla 5.
Como dato adicional se consultó sobre la percepción de los encuestados sobre la situación de la lactancia materna en el país; la cual se encuentra bien para el 37,4% (n=55) de los mismos.
También se preguntó a los distintos grupos de profesiones sobre la importancia de la lactancia materna y en el 51% de los casos la respuesta fue: para el beneficio del niño. Los datos respecto al tema se encuentran en la Tabla 6.
Tabla 6 Percepción de la situación de la lactancia materna en el país por parte de profesionales de la salud e importancia de la lactancia materna (n=147)
| Total (n=147) | Pediatra (n=30) | Gineco- obstetra (n=24) | Enfermera/o (n=93) | |||
|---|---|---|---|---|---|---|
| n (%) | n (%) | n (%) | n (%) | |||
| Situación de LM en el país | ||||||
| Muy bien | 20 (13,6) | 0 | 3 (12,5) | 17 (18,3) | ||
| Bien | 55 (37,4) | 14 (46,7) | 7 (29,2) | 34 (36,6) | ||
| Ni bien ni mal | 29 (19,7) | 5 (16,7) | 10 (41,7) | 14 (15,1) | ||
| Mal | 30 (20,4) | 9 (30,0) | 4 (16,7) | 17 (18,3) | ||
| Muy mal | 5 (3,4) | 1 (3,3) | 0 | 4 (4,3) | ||
| No sabe | 8 (5,4) | 1 (3,3) | 0 | 7 (7,5) | ||
| Importancia de LM | ||||||
| Beneficios para el niño | 75 (51,0) | 11 (36,7) | 5 (20,8) | 59 (63,4) | ||
| Beneficios para la madre y el niño | 42 (28,6) | 12 (40,0) | 11 (45,8) | 19 (20,4) | ||
| Beneficios para la familia | 29 (19,7) | 6 (10,0) | 8 (33,3) | 15 (16,1) | ||
| Beneficios para el medio amiente y la familia | 1 (0,7) | 1 (3,3) | 0 | 0 | ||
Con respecto a las dificultades para la implementación de la lactancia materna, en la Tabla 7 se observa que el 33,3% señaló el desconocimiento de las madres como la mayor dificultad, seguida de la falta de predisposición de estas en un 25,2% de los casos, mientras que el 20,4% consideró otras dificultades como ser el no cumplimiento de la ley de maternidad, falta de apoyo familiar, enfermedades que contraindican la lactancia y pezones planos entre otros.
Tabla 7 Percepción de los profesionales de la salud con respecto a las dificultades para la implementación de la práctica de la lactancia materna (n=147)
| Profesión | |||||||
|---|---|---|---|---|---|---|---|
| Total (n=147) | Pediatra (n=30) | Gineco- obstetra (n=24) | Enfermera/ o (n=93) | ||||
| n (%) | n (%) | n (%) | n (%) | ||||
| Dificultades de implementación LM | |||||||
| Desconocimiento | 49 (33,3) | 12 (40,0) | 10 (41,7) | 27 (29,0) | |||
| Falta de conocimiento apoyo y empatía del personal de blanco | 9 (6,1) | 3 (10,0) | 1 (4,2) | 5 (5,4) | |||
| Infraestructura | 5 (3,4) | 2 (6,7) | 1 (4,2) | 2 (2,2) | |||
| Predisposición madre | 37 (25,2) | 2 (6,7) | 3 (12,5) | 32 (34,4) | |||
| Reinserción laboral | 10 (6,8) | 2 (6,7) | 2 (8,3) | 6 (6,5) | |||
| Tiempo | 7 (4,8) | 3 (10,0) | 2 (8,3) | 2 (2,2) | |||
| Otros* | 30 (20,4) | 6 (20,0) | 5 (20,8) | 19 (20,4) | |||
LM: lactancia materna
*Otros: no cumplimiento de la ley de maternidad, falta de apoyo familiar, enfermedades que contraindican la lactancia, pezones planos.
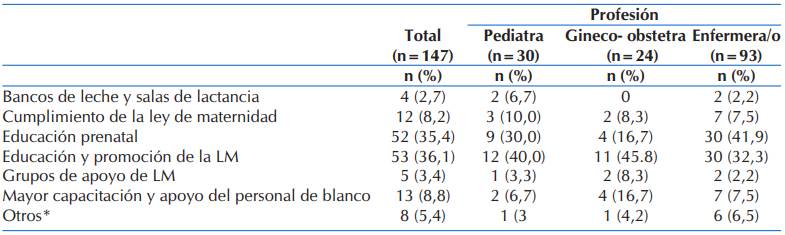
Las necesidades destacadas por los profesionales de la salud para mejorar la prevalencia de la lactancia materna exclusiva y continuada en el país están expuestas en la Tabla 8 y principalmente fueron: educación y promoción de la lactancia materna en el 36,1% y educación prenatal en el 35,4% de los casos. Así también se consideró necesario el trabajo multidisciplinario entre pediatras, gineco-obstetras, enfermeras y nutricionistas, al mismo tiempo que mayor predisposición de las madres y de los profesionales de la salud.
Tabla 8 Listado de aspectos a considerar para mejorar la prevalencia de lactancia materna exclusiva y continuada en el país de acuerdo a la percepción de los profesionales de la salud de 2 hospitales de la capital y 1 hospital de la ciudad de San Lorenzo (n=147).
LM: lactancia materna
*Otros: Trabajo multidisciplinario, predisposición de las madres y profesionales de la salud y guarderías en los lugares de trabajo.
DISCUSIÓN
Los resultados de este estudio presentan información acerca de los conocimientos generales, percepciones y experiencias personales de profesionales pediatras, gineco- obstetras y enfermeros/as con respecto a la lactancia materna.
La realización de capacitaciones específicas en lactancia materna fue mencionada por poco más del 30% de los participantes, lo cual se refleja en los resultados de evaluación de las distintas variables estudiadas ya que en todas se observaron debilidades. Resultados similares se observaron en los estudios de Calderón et al. en el 20199 y antes, Cabrera et al. (2003)10; en los cuales se menciona un bajo porcentaje de capacitación sobre lactancia materna en los profesionales de la salud. Esta situación es preocupante pues el estudio de Medel demostró que aquellos profesionales que realizaron capacitaciones o asistieron a congresos de lactancia materna tenían un mayor conocimiento y manejo del tema6.
El trabajo de Cattaneo y Buzzeti ya en el 200111, mostró que la capacitación de al menos tres días enriqueció los conocimientos y prácticas referentes a la lactancia materna en los profesionales de la salud, repercutiendo también en el aumento de la tasa de lactancia materna.
En este trabajo, gran parte de los profesionales de la salud que eran padres practicaron lactancia materna con sus hijos. Las causas mencionadas por los que no lo hicieron fueron: recomendación médica, motivos laborales o negación a la práctica, parecido a lo reportado por Baydar et al en un estudio realizado en hospitales y centros de atención primaria en Ankara, capital de Turquía, donde solo el 3,4% afirmó no haber amamantado a sus bebés, en cambio en aquellos que si lo hicieron, la mediana de duración coincide con lo obtenido en el presente estudio, es decir 1 año5.
En cuanto a la experiencia personal de los profesionales de salud que ya fueron padres, se ha encontrado que en su mayoría tuvieron percepciones positivas relacionadas a la lactancia materna. Según Dixit et al. la experiencia personal de las pediatras en formación influye en la forma de aconsejar y guiar a las madres sobre la lactancia materna y sus posibles complicaciones. Se demostró que la experiencia se asoció principalmente a emociones negativas debido a la falta de apoyo en su entorno laboral con respecto al permiso de maternidad12. En nuestro país, la Ley Nº 5508 /2015 Promoción, protección de la maternidad y apoyo a la lactancia materna establece el Permiso de lactancia por un período de 18 (dieciocho) semanas ininterrumpidas13.
Con respecto a la evaluación de conocimientos sobre los conceptos de los diferentes tipos de lactancia, se detectaron debilidades en cada uno de los grupos de profesionales, demostrando así la necesidad de capacitación continua en lactancia materna en los profesionales de la salud. Según Camargo et al. el conocimiento y las habilidades de los profesionales de la salud sobre lactancia materna, se asocian a una mayor duración de la misma ya que los factores para el abandono identificados fueron los conocimientos deficientes sobre lactancia materna, el nivel socioeconómico y el uso de biberón14. Al igual que lo estudiado por Calderón et al., que confirma que un escaso conocimiento del personal de la salud no favorece la duración de la lactancia materna exclusiva10.
Respecto al apego precoz y tiempo de inicio recomendado de la lactancia materna se obtuvieron resultados positivos en su mayoría en los distintos grupos de profesiones, siendo el de Gineco-obstetricia el que demostró tener mayor conocimiento para ambos conceptos. Varios estudios como el de Medel Marambio et al. muestran que los conocimientos entre los profesionales de la salud son variables15 y que nuevamente tiene estrecha relación con el entrenamiento sobre lactancia materna.
En cuanto a beneficios de la lactancia materna y riesgos ante su no consumo se han observado principalmente debilidades en cuanto a conocimientos generales para todos los grupos de profesiones, al igual que el estudio de Baydar et al., donde quedó demostrado que existe un desconocimiento en los profesionales de la salud acerca de los beneficios de la lactancia materna tanto para el niño como para la madre5.
En general los conocimientos fueron desde buenos a aceptables tal como se menciona en otros estudios como el de Ikobah et al. en el que encontraron resultados similares realizados también con trabajadores de la salud16.
Ante las posibles complicaciones con la lactancia materna, la mayoría de los profesionales participantes del estudio demostró conocerlas al igual que para las técnicas de amamantamiento. Según Moreira et al.17) si bien los profesionales de la salud tienen conocimientos teóricos sobre la lactancia materna, es de suma importancia incluir habilidades prácticas y de sensibilización para con las madres en su formación profesional. En nuestro estudio, al evaluar los signos de buen agarre del bebé se encontró menor frecuencia de conocimientos en el grupo de enfermería, en tanto que para la extracción de la leche materna se han encontrado debilidades en los grupos de enfermería y gineco-obstetricia principalmente. Hellings y Howe concluyeron que, si bien las enfermeras pediátricas presentaron actitudes positivas y mejor información respecto a la lactancia materna, las mismas carecen de experiencia en apoyo y manejo de la lactancia materna18.
Los profesionales de la salud encuestados consideraron importante la práctica de la lactancia materna principalmente por los beneficios para el niño y la madre respectivamente y en menor proporción por los beneficios para la familia y el medioambiente. Según Radzyminski y Clark, tanto médicos como enfermeras reconocieron la importancia de los beneficios de la lactancia materna. Enfermería consideró más importante el vínculo madre-hijo, beneficios nutricionales para el niño, apego precoz entre otros, mientras que los médicos consideraron como más importante los beneficios inmunológicos para el lactante y el crecimiento y desarrollo del bebé19.
En cuanto a la percepción de las dificultades, consideraron las siguientes para la implementación de la lactancia materna: desconocimiento de los profesionales, falta de predisposición de la madre, reinserción laboral, falta de conocimiento, apoyo y empatía del personal del blanco, falta de tiempo del personal de blanco, infraestructura, entre otros. Parecidos resultados se describen en el estudio de Spiesser-Robelet en el cual sugirieron las siguientes dificultades: reinserción laboral, molestias o afecciones del pecho, falta de apoyo familiar y social, como también una falta de predisposición de las madres al optar por las fórmulas infantiles, debido a su practicidad20. Así también Younger y Amy consideraron como dificultad la falta de tiempo del personal de blanco para transmitir dichos conocimientos a las madres21.
En cuanto a las necesidades para mejorar la prevalencia de lactancia materna exclusiva y continuada en el país, los encuestados consideraron las siguientes: educación y promoción de la lactancia materna, educación prenatal, mayor capacitación y apoyo del personal de blanco, cumplimiento de la ley de maternidad, grupos de apoyo de la lactancia materna, bancos de leche y salas de lactancia materna, entre otros. Ekstrom et al. demostraron que la realización de un programa de capacitación orientado a profesionales que trabajen con el binomio madre-hijo disminuye la indicación y uso de sucedáneos de la leche materna, ya sea a los días de nacer o retrasando la introducción de los mismos posterior al alta hospitalaria22.
Al igual que el estudio de Esselmont et al. en Ontario, Canadá los residentes consideraron necesaria una mayor educación sobre lactancia materna para profesionales, ya sea mediante talleres interactivos con madres o promotores de la lactancia23.
Todos los profesionales de la salud incluidos en el estudio reconocen la importancia de la lactancia materna y la necesidad de fortalecer las estrategias de promoción, fomento y educación. Es importante que como política pública se establezcan metas y se abogue por mayor apoyo para su implementación, basados en lo que la Serie Lancet sobre Lactancia Materna presenta como sustento para esta toma de decisión24.
Como limitación del presente trabajo, se menciona que el tamaño y características de la muestra no refleja lo que podría estar ocurriendo a nivel nacional y en otros escenarios como el área rural o población indígena como ejemplos. Además, sería pertinente realizar estudios de seguimiento pre y post capacitación del personal de salud y evaluar su impacto en el corto, mediano y largo plazo. Sin embargo, a pesar de las limitaciones los resultados permiten apuntalar el hecho de la necesidad imperiosa de fortalecer las capacidades y conocimientos del personal de salud a través de una mayor frecuencia y profundidad de las capacitaciones en lactancia materna.
A partir de este estudio se pueden abrir más líneas de investigación enfocadas en los profesionales de salud, como así también elaborar estrategias y programas dirigidos a la formación constante del profesional de la salud en cuanto a lactancia materna en general.
CONCLUSIONES
Gran parte de los profesionales de la salud, que son padres practican la lactancia materna. La percepción de la experiencia personal fue buena o muy buen en casi todos los casos. Dos tercios de los profesionales tienen conocimiento adecuado sobre los conceptos de lactancia materna, los pediatras y gineco-obstetras manejan con mayor frecuencia conceptos sobre apego precoz y lactancia materna en la primera hora respecto al grupo de enfermería. Sólo 4 de cada 10 profesionales reconoce las ventajas de la lactancia materna o los riesgos de la lactancia artificial, siendo un poco mejor esta frecuencia entre los pediatras. Las contraindicaciones de la lactancia materna son conocidas por la mayoría de los pediatras y gineco-obstetras al igual que las complicaciones y la manera de resolverlas, no así el personal de enfermería pues solo la mitad de este las reconocía. Globalmente los tres grupos de profesionales conocen las técnicas de amamantamiento, pero al discriminar por cada una de ellas, solo la mitad del grupo de enfermaría reconoce los signos de buen agarre del bebé. Dos tercios de este grupo, desconoce aspectos importantes sobre la extracción de la leche materna lo cual hace parte importante para la madre que trabaja fuera del hogar.















