INTRODUCCIÓN
La bronquiolitis es causa más frecuente de hospitalización en menores de 1 año. Sin embargo, existe gran variabilidad en relación a la gravedad del cuadro clínico y a la etiología viral1,2). Los dos virus más frecuentemente involucrados son el Virus Sincitial Respiratorio (VSR) y el Rinovirus (RV)3.
La asociación entre bronquiolitis por VSR y por Rinovirus (RV) con sibilancias recurrentes (SR) y asma en lactantes y niños, se ha reportado desde hace mucho tiempo. Sin embargo, no está claro el papel que cumplen los factores de virulencia del germen, en interacción con otros factores como la predisposición genética, edad de exposición, antecedentes familiares, la respuesta inmune y la exposición ambiental4,5.
El RV es un virus RNA de la familia Picornaviridae con varios serotipos clasificados en 3 especies A, B y C, causante de un amplio espectro de enfermedades respiratorias desde un resfrío común hasta neumonía grave. La implementación del estudio molecular de los virus por medio de la Reacción en Cadena de la Polimerasa (PCR) permitió la identificación de los diferentes tipos de virus responsables de las infecciones respiratorias bajas6.
El RV es una causa frecuente de las exacerbaciones del asma. Hay indicios que el RV podría producir cambios en las células epiteliales de la mucosa nasal de niños con asma por mecanismos epigenéticos, metilación del DNA , que podría explicar su rol en las exacerbaciones asmáticas7.
Por otra parte, las sibilancias inducidas por RV, en niños. se ha asociado a sensibilización, reacciones alérgicas, presencia de eosinofilia y con el asma alérgica de adultos.(6) Un estudio de cohortes multicéntrico, de lactantes con SR reporto la asociación del RV C a alergias alimentarias, y respiratorias mediadas por IGE8.
El objetivo del presente estudio fue analizar la incidencia de sibilancias recurrentes, hospitalizaciones por episodios de sibilancias y signos y síntomas de atopia en pacientes menores de 5 años, con antecedentes de hospitalización por bronquiolitis por RV antes de los 12 meses de edad. El primer punto de corte fue la incidencia de SR u Hospitalizaciones por SR. Se planteo la hipótesis que los pacientes con antecedentes de hospitalización por bronquiolitis por RV, tenían riesgo aumentado de sibilancias recurrentes y atopia.
MATERIALES Y MÉTODOS
Diseño y lugar del estudio
Estudio observacional, analítico, de cohortes retrospectiva, llevado a cabo en un hospital pediátrico universitario de referencia.
Población y reclutamiento
Para la identificación de los pacientes con bronquiolitis, se realizó la revisión de la base de datos de vigilancia de virus respiratorios del departamento de Epidemiologia del hospital, en el periodo de enero de 2014 a diciembre del 2016.Fueron incluidos los lactantes menores de 1 año hospitalizados en ese periodo y que fueron dados de alta con el diagnostico de primer episodio de bronquiolitis con identificación del virus por PCR. Se excluyeron los pacientes con comorbilidades (cardiopatía congénita, prematurez, desnutrición, displasia broncopulmonar, e inmunodeprimidos). Los pacientes con PCR positivo para Rinovirus fueron considerados el grupo expuesto y los resultados positivos para otros virus como no expuestos. La inclusión de los pacientes en el grupo no expuesto, se realizó por muestreo aleatorio simple hasta completar el tamaño de la muestra.
Para la identificación de los pacientes que tuvieron seguimiento post hospitalización por primer episodio de bronquiolitis, la base de datos de epidemiologia fue cruzada con la de las urgencias pediátricas del hospital, con el objetivo de identificar las consultas y/o ingresos hospitalarios por sibilancias posterior al alta, desde febrero del 2015 hasta diciembre del 2018, con el objeto de incluir la población con edad comprendida entre 2 y 4 años. Todos los datos obtenidos de las fichas clínicas fueron corroborados y completados por medio de una entrevista telefónica con los padres, previo consentimiento informado de los mismos. Fueron excluidos los pacientes con datos incompletos e imposibilidad de comunicación con los padres. El factor de estudio fue el antecedente de hospitalización por bronquiolitis por RV antes del año de edad y las variables de respuesta fueron las sibilancias recurrentes, hospitalizaciones por sibilancias, presencia de eczema, rinitis, exposición al humo ambiental y de tabaco, y diagnóstico de asma durante el seguimiento entre el alta hospitalaria y el momento del ingreso al presente estudio. Se recogieron además datos sobre antecedentes familiares (padres y hermanos) de rinitis, eczema y asma.
Definición de las variables
Sibilancias recurrentes (SR) 3 o más episodios de sibilancias respiratorias, que requirió consulta en el departamento de urgencias u hospitalización
Atopia. presencia de rinitis alérgica y o eczema.
Rinitis alérgica: presencia de síntomas como congestión nasal, estornudos, rinorrea, prurito nasal a repetición
Eczema: presencia de lesiones de piel caracterizada por eritema, prurito y escamas como mejillas, en zonas como frente, cuero cabelludo, flexura del codo y rodilla.
Asma (considerado en pacientes a igual o mayor a 2 años de edad) presencia de sibilancias recurrentes asociados o no a infección viral, moderadas o graves y presencia de atopia y antecedentes familiares de asma
Exposición al humo ambiental: quema de basuras en la casa o vecindario o utilización de biomasa en la cocina.
Exposición al tabaco: Hábito de fumar en uno o ambos padres.
Técnica de PCR: El material se obtuvo por aspirado nasofaríngeo. Para el análisis se utilizó la tecnología 2SMART de PathoFinder, permite la detección simultanea de 18 patógenos virales.
Tamaño de la muestra
Se realizo el cálculo muestral utilizando la aproximación de Poisson. Se considero la incidencia de sibilancias recurrentes en bronquiolitis en 0,27. Aceptando un riesgo alfa de 0,05 y un riesgo beta de 0,10 contraste bilateral se necesitó 58 sujetos en el grupo expuesto y 58 en el grupo no expuesto para detectar un RR mínimo de 2.
Análisis de los datos
Los datos fueron analizados con SPSS v21.Las variables cualitativas se expresaron en porcentajes y las cuantitativas en medias con desvíos estándar. La asociación de las variables se realizó por la prueba de chi cuadrarlo de Pearson o el Test exacto de Fisher para las variables cualitativas y la T Student para las cuantitativas. Los resultados se expresaron en RR con IC 95% y la diferencia de incidencia (DI). Se considero un error alfa del 5%.
Aspectos Éticos
El comité de ética de la institución aprobó el protocolo de investigación con consentimiento informado de los padres.
RESULTADOS
Llenaron los criterios de inclusión 120 pacientes, 60 con antecedentes de bronquiolitis por Rinovirus (grupo expuesto) y 60 al grupo otros virus (grupo control)
Los grupos etarios en el momento del ingreso al estudio fueron comparables, el 71,7% de la cohorte RV estaban entre los 2 y <3 años vs el 56,7% en el grupo otros virus (p=0,20). La incidencia de SR fue de 78,3% en el grupo RV vs el 63,3% en el grupo otros virus (p=0,07) con mayor incidencia de hospitalizaciones por sibilancias en el grupo RV en relación al grupo control(p=0,03). Tabla 1.
Tabla 1 Datos demográficos e incidencia de sibilancias recurrentes, y hospitalizaciones por sibilancias recurrentes en el grupo Rinovirus y el grupo otros virus N=120.
| Grupo Rinovirus n=60 | Grupo otros virus n=60 | RR (IC 95%) | p | |
|---|---|---|---|---|
| N (%) | N (%) | |||
| Edad (años) | 0,20 1 | |||
| ≥2 y <3 | 43 (71,7) | 34 (56,7) | ||
| ≥3 y <4 | 14 (23,3) | 21 (35) | ||
| =4 < 5 | 3 (5) | 5 (8,3) | ||
| Sexo masculino | 43 (71,7) | 40 (66,7) | 1 (0,85 -1,37) | 0,69 2 |
| Sibilancias Recurrentes | 47(78,3) | 38 (63,3) | 2(0,9- 4,5) | 0,07 2 |
| Hospitaliz. por SR | 26 (43,3) | 15 (25) | 1,7 (1,2- 2,9) | 0,03 2 |
| N° Hospitaliz. | ||||
| Media (DE) | 2,3±1,6 | 1,2±0,7 | 0,02 3 |
1= Test exacto de Fisher
2=Chi cuadrado
3=Chi cuadrado
La diferencia de incidencia de SR en el grupo rinovirus fue de 56,6 %
El exceso de riesgo hospitalización por SR de la población expuesta (bronquiolitis por Rinovirus) comparado con la no expuesta fue de 18,3 %. (IC 95% 1,6 -34)
En algún momento durante el seguimiento los niños del grupo rinovirus presentaron signos de atopia (eczema y o rinitis alérgica) en el 73,3% vs el 46,6% en el grupo control. p=0,003 .
En la cohorte de otros virus predomino el VSR, con una frecuencia del 55% (33/60) Los demás virus aislados puede verse en la Figura 1.
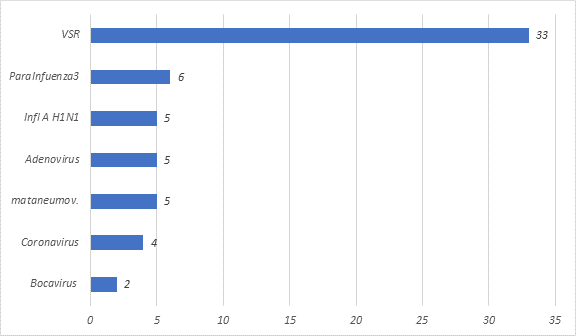
Figura 1 Número y tipos de virus aislados por hisopado nasofaríngeo en lactantes menores de 12 meses con bronquiolitis pertenecientes a la cohorte de otros virus (no Rinovirus). n=60
El exceso de riesgo de atopia en el grupo expuesto fue de 26,6. % (IC 95% 9,7 -43,5). El 92% de los pacientes con antecedentes familiares de atopia presentaron también manifestaciones atópicas (rinitis, eczema o asma).
Llenaron los criterios de asma 21 pacientes, 35% (12/60) en el grupo Rinovirus y 15% (9 /60) en el grupo otros virus RR= 2 (IC 95% 1,2 - 4.6) p=0,02 (chi cuadrado)
Hubo exposición elevada al humo ambiental en ambas cohortes, producida por quema de basura y uso de carbón en la cocina. 78,3 % (47/60) en el grupo RV y 63,3% (38/60) en el grupo otros virus p= 0,10. Solo 5 pacientes refirieron exposición a humo de tabaco.
Se analizo en ambas cohortes la presencia de atopia en los niños y asma así como los antecedentes familiares de atopia Tabla 2.
Tabla 2 Presencia de atopia personal, familiar y su relación con sibilancias recurrentes en ambas cohortes N=120
| Grupo Rinovirusn=60 | Grupo otros virus n=60 | RR (IC95%) | P | |
| N (%) | N (%) | |||
| Atopia personal | 44 (73,3) | 28 (46,6) | 1,7 (1,2 - 2,4) | 0,003 1 |
| Atopia familiar | 18 (30) | 20(33,3) | 1 (0,63 -1,3) | 0,69 1 |
| Atopia personal +SR | 42 (70) | 27 (45) | 1,6 (1.2 - 2,2) | 0,009 1 |
| Atopia Familiar + SR | 17 (28,3) | 17 (28,3) | 1 (0,5 -1,7) | 1 1 |
1=chi cuadrado
SR= sibilancias recurrentes
DISCUSIÓN
En el presente estudio la incidencia de SR en los pacientes con bronquiolitis hospitalizados antes del año de edad, incluyendo a todos los virus, fue similar a la reportada por Midulla et al., quienes encontraron una incidencia de SR del 40% a los 36 meses de edad, en pacientes con bronquiolitis que requirieron. El hospitalización9.
No se encontró una mayor incidencia de SR en el grupo RV, a diferencia de otros estudios de seguimiento de lactantes con bronquiolitis, que encontraron asociación de las SR con la etiología por RV y la presencia de eosinofilia9,10. .Sin embargo, los episodios de sibilancias en el grupo RV fueron más severos, como se demuestra por el mayor número de hospitalización en dicho grupo.
EL RV es conocido como agente viral de infección de vías aéreas altas, sin embargo, también es un importante factor etiológico de las infecciones respiratorias bajas11. Rudi et al. en un estudio realizado en 2 hospitales de una provincia de la Argentina, analizaron las características de cuadros respiratorios en niños, como bronquiolitis, neumonía, y enfermedad pulmonar obstructiva, que necesitaron hospitalización. Encontraron que RV fue aislado en el 38% de los pacientes. La mayoría eran menores de 6 meses de edad y tenían antecedentes de SR12.
La incidencia de atopia en los niños fue muy elevada en ambas cohortes, aunque el riesgo fue casi el doble en el grupo RV. Zhai et al. encontraron prevalencia de eczema en el 74% de niños con SR frente a 48% en aquellos sin SR10. La asociación de marcadores de alergia e inflamación, SR e infección por RV se refleja en el Perfil A de la clasificación de perfiles de bronquiolitis severa recientemente publicada por Duma et al.,caracterizado por la presencia de ezcema, SR e infección por RV en el 54% de los casos13,14.
Los pacientes del grupo RV del presente estudio presentaron cuadro de asma 2 veces más que el grupo otros virus. La asociación de atopia y sibilancias moderadas a severas, observada en el grupo con antecedentes de bronquiolitis por RV, configura el cuadro clínico de asma15. La asociación de bronquiolitis y asma en el niño ha sido motivo de numerosos estudios. EL VSR fue el primer virus asociado al desarrollo de asma en la niñez y en la edad adulta5. Estudios posteriores sugirieron que las infecciones por RV constituyen un factor de riesgo de asma16,4. .Se ha planteado la hipótesis que las infecciones virales precoces son un marcador de atopia con mayor predisposición a SR y asma17. El RV podría desencadenar hiperreactividad de las vías aéreas, a través de mecanismos moduladores del musculo liso18. En un estudio multicéntrico que incluyo a más de 2000 pacientes con bronquiolitis, se pudo observar algunas características distintivas de los pacientes con infección por RV de aquellos por VSR. La forma clínica de presentación de los primeros se asemejaba a crisis asmática, (SR recurrente, atopia y con antecedente de tratamiento con corticoides)19. Los tipos de respuesta inmunológica, así como la liberación de citoquinas podría tener un rol importante. También se ha estudiado la susceptibilidad genética. Variaciones a nivel del locus 17q21 se asoció al asma en niños que tuvieron infección por RV en etapas tempranas de la vida. Si la infección por RV es un marcador de atopia o los pacientes con predisposición genética desarrollan susceptibilidad para bronquiolitis, es un tema que aún no se ha dilucidado20.
En este estudio, no se recogieron datos del agente etiológico de los cuadros bronquiales obstructivos a repetición. Hay reportes que implican al RV como causante de enfermedad grave de cuadros bronquiales obstructivos a repetición y exacerbaciones de asma, siendo una carga significativa de hospitalizaciones en lactantes3. En un estudio realizado en un servicio de emergencias de Australia fueron evaluados 128 niños hospitalizados por crisis asmática moderada a severa. El RV fue el desencadenante en el 87,5% de las crisis21.
La exposición al humo ambiental o al tabaco fue otro factor de riesgo incluido en el presente estudio. Como puede verse en los resultados, en ambas cohortes la exposición fue muy elevada. La exposición ambiental, fue considerada en este estudio, como el humo producido por la quema de basuras, una cuestión cultural en algunos núcleos suburbanos, de donde procedían la mayoría de los participantes. Un estudio epidemiológico en niños encontró una prevalencia global, entre el 70% de exposición al humo de tabaco y mayor prevalencia de infecciones de vías aéreas altas y bajas .La prevalencia fue mayor en países en vías de desarrollo22.
Un tercio de los pacientes en ambas cohortes presentaron antecedentes familiares de atopia, pero no se asoció a SR ni infección por RV, sin embargo, un porcentaje elevado de estos pacientes presentaban síntomas atópicos.
El presente estudio presenta limitaciones propias de un estudio retrospectivo, basado en la población de un solo hospital, No se realizó el estudio de la especie de RV. Sin embargo, aporta datos sobre la morbilidad a los 4 años de edad, de los pacientes que presentaron bronquiolitis por RV en etapas tempranas de la vida, en términos de carga de hospitalizaciones repetidas, la presencia de atopia y asma.
Conclusiones. La bronquiolitis por RV antes de los 12 meses de edad, se asoció a SR severas, mayor número de hospitalizaciones y atopia a los 4 años de edad. Un tercio de los pacientes fueron diagnosticados como asma.















