INTRODUCCIÓN
El absceso pulmonar se define como una necrosis licuefactiva del parénquima pulmonar, que mide más de 2 centímetros, y puede afectar a una o varias áreas del parénquima pulmonar. El drenaje de pus a través de una fístula broncopleural, permite que se visualice como una cavidad con nivel hidroaéreo. (1,2) Los abscesos primarios son aquellos que cursan sin lesión pulmonar previa, observándose con más frecuencia en menores de 3 años de edad. Los secundarios ocurren en presencia de situaciones subyacentes tales como fibrosis quística, inmunodeficiencias primarias, malformaciones, entre otras (3,4). Mc Cracken reporta 30 casos en 20 años, pudiendo presentarse por aspiración o diseminación hematógena, y con peor pronóstico (5,6,7). Hasta 90% son polimicrobianos. Las bacterias anaerobias gram negativas encontradas con más frecuencia son Bacteroides fragilis, Fusobacterium capsulatum y necrophorum, además de anaerobios gram positivos tales como Peptostreptococcus y estreptococos microaerofílicos. Entre las bacterias aeróbicas se pueden citar Pseudomonas aeruginosa, Haemophilus influenza tipo b, Acinetobacter spp, Escherichia coli, y Legionella (8,9,10,11,12); se citan como más frecuentes en niños Staphylococcus aureus, Streptococcus pyogenes, Streptococcus pneumoniae, Klebsiella pneumoniae (13,14).
Es una afección rara en pediatría. Tiene predilección por el lóbulo derecho, y su asociación con neumonía es frecuente (15). Actualmente existen pocos reportes de esta patología en la edad pediátrica. Las grandes series de casos en este grupo etáreo corresponden a publicaciones de las décadas del 60 y 70(5,6). El objetivo de este trabajo es describir las características clínicas y microbiológicas de casos de abscesos pulmonares en edad pediátrica, desde enero 2010 a septiembre de 2016.
MATERIALES Y MÉTODOS
Estudio retrospectivo, observacional, descriptivo. Se examinaron las historias clínicas de pacientes pediátricos menores de 16 años de edad, de enero de 2010 a septiembre de 2016 en el Hospital Nacional de Itaugua y en el Hospital Barrio Obrero, pertenecientes a la red del Ministerio de Salud Pública y Bienestar Social, egresados con diagnóstico de absceso pulmonar corroborado por Tomografía Axial Computada (TAC) de tórax. Se consideró absceso a toda cavidad intraparenquimatosa de más de 2 centímetros de diámetro, con bordes gruesos, de contenido líquido, con o sin niveles hidroaéreos, acompañado de síntomas compatibles con proceso infeccioso agudo. Los cultivos se realizaron en medios para gérmenes aerobios, no se utilizaron cultivos para anaerobiosis.
Criterios de inclusión: todos los pacientes en edad pediátrica con cuadro clínico e imágenes compatibles con absceso pulmonar.
Se procedió a recabar de cada ficha clínica las siguientes variables: edad, sexo, síntomas, patología subyacente o asociada, cuadro clínico, etiología bacteriana, y datos referentes a su tratamiento y evolución.
RESULTADOS
Durante el periodo de 5 años y 9 meses (enero de 2010 a septiembre de 2016) hubo 48.727 egresos hospitalarios y se identificaron 10 pacientes con absceso pulmonar, de los cuales 7 fueron de sexo masculino. La mediana de edad de los pacientes fue de 6 años con rango de 11 meses a 15 años. (DS 4,21). Dos pacientes presentaron antecedentes de patología subyacente; uno con acondroplasia y otro con desnutrición severa (Tabla 1).
El tiempo promedio de diagnóstico fue de 16 días (15-30 días), dependiendo del motivo de internación. En todos los casos se realizó TAC de tórax, encontrándose imágenes correspondientes a abscesos: paredes gruesas, contenido líquido dentro del parénquima pulmonar, con nivel hidroaéreo (Figuras 1 y 2). El lóbulo pulmonar más afectado fue el derecho, en 80% de los casos.
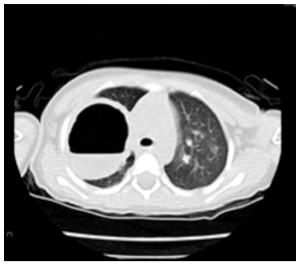
Figura 1 TAC de tórax donde se aprecia absceso pulmonar en lóbulo superior derecho. Nótese nivel hidroaéreo.

Figura 2 TAC de tórax donde se aprecia absceso pulmonar en lóbulo superior derecho. Nótese predominancia de componente parietal, sin contenido
Los signos y síntomas más frecuentes fueron fiebre, tos y dificultad respiratoria. Ningún paciente presentó vómica, ni hemoptisis. Los signos y síntomas encontrados se detallan en la Tabla 2.
Los estudios de laboratorio se realizaron en todos los pacientes, al igual que el cultivo de sangre y líquido pleural en medios aeróbicos. Todos los cultivos fueron tomados previo al inicio del tratamiento y se repitieron durante el tratamiento antibiótico. Los resultados se resumen en la Tabla 3.
Tabla 3 Descripción laboratorial y topográfica de los casos de abscesos pulmonares. N=10.
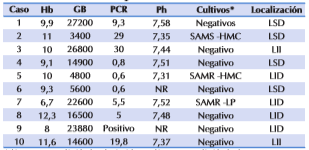
Cultivos*: en sangre y líquido pleural. HMC: hemocultivo LP: líquido plural LSD: lóbulo superior derecho. LII: lóbulo inferior izquierdo LID: lóbulo inferior derecho SAMS: Staphylococcus aureus meticilino sensible. SAMR: Staphylococcus aureus meticilino resistente.
Llama la atención la leucocitosis (70%) y la leucopenia (20%) observada en los casos estudiados. Los cultivos fueron positivos sólo en 3 casos, correspondiendo todos ellos a Staphylococcus aureus; dos meticilino resistentes y uno meticilino sensible.
El tratamiento fue exclusivamente médico, con la combinación antibiótica empírica de una cefalosporina de tercera generación asociada a clindamicina o vancomicina, con pasaje a vía oral para completar un tiempo promedio de 6 semanas de tratamiento. Todos los pacientes con buena evolución al alta. Ninguno requirió tratamiento quirúrgico. No se registraron óbitos ni reingresos.
DISCUSIÓN
Los abscesos pulmonares son una entidad poco frecuente en pediatría. La sintomatología se refiere principalmente al aparato respiratorio, encontrándose fiebre, tos y dificultad respiratoria (7). Es frecuente su asociación con neumonías adquiridas en la comunidad (15).
La edad de presentación de abscesos es variable, siendo la mediana, en nuestra serie de 6 años, concordando con la literatura(16). Los sujetos de nuestra serie presentaron el absceso pulmonar como complicación de una neumonía adquirida en la comunidad en su gran mayoría, o por un cuadro séptico con afectación pulmonar en forma menos frecuente.
La persistencia de síntomas respiratorios en forma prolongada debe hacer sospechar de que un absceso pudiera estar complicando el cuadro inicial, por lo que debe investigarse esta posibilidad a través de estudios de imágenes, teniendo cuidado en descartar otros diagnósticos diferenciales que deben ser tenidos en cuenta ante un paciente con sospecha de absceso pulmonar, tales como quiste hidatídico, neumonía necrotizante, malformación quística adenomatosa, bronquiectasia infectada, enfermedad de Churg Strauss, secuestro pulmonar, entre otros (17). La tuberculosis, endémica en nuestro país, también debe ser estudiada (18).
La radiografía ha demostrado ser de utilidad en el diagnóstico de esta patología, sin embargo es la TAC de tórax el medio auxiliar de mejor rendimiento, ya sea para la localización o para medir el tamaño y volumen del mismo. En los niños, la radiografía detecta hasta el 41% de los casos de neumonía necrotizante, a diferencia de la TAC cuya sensibilidad es muy superior, siendo por lo tanto imprescindible contar con este método auxiliar, de manera a asegurar el diagnóstico (19,20). En nuestros pacientes, el diagnostico se realizó en todos los casos por medio de la TAC de tórax.
Los lóbulos más afectados son los del pulmón derecho (7). Tal como corroboramos en nuestra serie, donde un 80% de los abscesos se ubicó en el lado derecho, aunque el mecanismo para ello no fue claro ya que la patogenia en nuestra serie fue diversa (NAC y vía hematógena) (16).
Pueden estar implicados diversos tipos de bacterias aerobias y anaerobias. El aislamiento de gérmenes se realiza a través de cultivos de sangre, o secreción purulenta por punción o broncoscopía. Este último procedimiento no se realiza con frecuencia en la edad pediátrica, por lo que los reportes a este respecto son escasos (14). En general, las aplicaciones de este procedimiento con fines terapéuticos aún son limita- das, por el escaso desarrollo del instrumental acceso- rio necesario, de fibrobroncoscopios ultrafinos con canal de trabajo que permita su empleo en la edad pediátrica (21). Ninguno de nuestros pacientes fue sometido a broncoscopía para aspiración u otro tipo de procedimiento invasivo. Los gérmenes fueron recuperados por medio de cultivos de sangre o líquido pleural.
Los cultivos utilizados en muestras de sangre y líquido pleural, fueron exclusivamente en medios aeróbicos, ya que no contamos con medios que permitan crecimiento de bacterias anaeróbicas en ninguno de los centros donde realizamos el trabajo. Este hecho, unido al uso de antibióticos por la mayoría de los pacientes en el momento de la toma del cultivo, limitó la rentabilidad de obtención de gérmenes. De los aislamientos, todos ellos correspondieron a Staphylococcus aureus, por lo que creemos prudente incluir en el manejo empírico inicial de los pacientes con neumonía adquirida en la comunidad complicadas con derrame pleural o en pacientes con choque séptico de origen dérmico o pulmonar, cobertura para este germen, adecuando la elección del antibiótico a los patrones de sensibilidad locales.
Actualmente en nuestro país existen reportes de resistencia creciente a la meticilina en los Staphylococcus aureus de la comunidad (SAMR- CA). En Paraguay se reporta que hasta 43% de MRSA-CA son portadores de leucocidina de Panton Valentine (luk-PV) (22,23,24).
Entre los análisis necesarios para el manejo de estos pacientes se incluyen los parámetros hematológicos, gasometría y reactantes de fase aguda. En nuestra serie se encontró tanto leucocitosis como leucopenia, unidos a anemia leve, proteína C reactiva (PCR) elevada en la mayor parte de los casos y alcalosis respiratoria. Todos estos hallazgos son consistentes con un cuadro respiratorio de origen infeccioso bacteriano.
La respuesta al tratamiento médico prolongado fue buena en todos ellos, sin requerir cirugía, inclusive en los que cursaron con leucopenia. El tratamiento de los abscesos pulmonares no está estandarizado y se basa en la experiencia del médico tratante. La mayoría de los médicos prefieren tratamiento conservador, con cuatro a seis semanas de tratamiento antibiótico. El pasaje a la vía oral debe ser lo más temprano posible, dependiendo de la clínica y el laboratorio del paciente (16,25).
Las indicaciones de cirugía incluyen falla de respuesta al tratamiento antibiótico luego de 10 días, tamaño del absceso entre 4 a 8 centímetros de diámetro, pacientes inestables para ser sometidos a lobectomía o abscesos con contenido homogéneo, a fin de evitar la descompresión brusca que podría ocasionar el uso de endoscopía en el drenaje de la colección. Existe hasta 4% de mortalidad con uso de drenaje percutáneo, el cual es mucho menor que el de la cirugía (26). Con uso de endoscopía para drenaje, se cita entre 0 a 9% de mortalidad (12). La cirugía con resección de lóbulo pulmonar se reserva para pacientes con evidencias de necrosis pulmonar, sepsis grave, fístula broncopleural de alto débito o insuficiencia respiratoria aguda que no responde al tratamiento médico (27).
No se registró ningún óbito ni reingreso hospitalario durante el tiempo de estudio, por lo que podemos concluir que, a pesar de ser una patología de alta morbilidad, tiene baja mortalidad, tal como lo demuestra nuestra serie.
CONCLUSIONES
Los abscesos pulmonares no son frecuentes en la edad pediátrica, relacionándose con enfermedades infecciosas agudas bacterianas tales como las NAC y las sepsis. El cuadro clínico se caracterizó por fiebre, tos y disnea. La sospecha diagnóstica se instaló ante la persistencia y/o evolución tórpida de manifestaciones del cuadro infeccioso inicial y se confirmó por TAC. El pulmón derecho fue el más afectado y se aisló con más frecuencia el Staphylococcus aureus en muestras de cultivo. El tratamiento antibiótico empírico inicial debe contener al menos una cefalosporina de tercera generación unida a un antibiótico antiestafilocócico, sin olvidar a los anaerobios. La evolución fue buena solo con tratamiento médico.
Debilidades del estudio: Si bien ningún paciente presentó signos que hicieran sospechar de inmunodeficiencia primaria o secundaria, no se realizaron estudios de funcionalidad de neutrófilos en los pacientes; lo cual hubiera sido muy interesante para poder explicar el por qué los mismos desarrollaron abscesos como complicación de patologías relativamente frecuentes en los pacientes pediátricos, tales como la NAC y las sepsis por estafilococos.
La falta de cultivos para anaerobios impidió la obtención de este tipo de gérmenes.
















