Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Pediatría (Asunción)
versão On-line ISSN 1683-9803
Pediatr. (Asunción) v.41 n.2 Asunción ago. 2014
ARTÍCULO ORIGINAL
Factores de riesgo en la infancia y adolescencia de hipertensión arterial primaria
Risk Factors for Primary Hypertension in Children and Adolescents
Diana Báez de Ladoux(1,2), Susana Barreto (2), Rosa Rojas (2), Gladys Cáceres (3), Patricia Sosa(4), Elba Avalos(4), Tito Cabrera(5).
1. Servicio de Pediatría, Hospital General de Barrio Obrero, Ministerio de Salud Pública y Bienestar Social. Asunción, Paraguay.
2. Programa de Prevención Renal Niños Adolescentes, Instituto Nacional de Nefrología. Hospital de Clínicas, Universidad Nacional de Asunción. Paraguay.
3. Policlínica Capellanes del Chaco, Ministerio de Salud Pública y Bienestar Social. Asunción, Paraguay.
4. Hospital General de Barrio Obrero, Ministerio de Salud Pública y Bienestar Social. Asunción, Paraguay.
5. Centro de Salud N° 3, Ministerio de Salud Pública y Bienestar Social. Asunción, Paraguay.
Correspondencia: Dra. Diana Báez de Ladoux. E-mail: dbaezmendez@hotmail.com
Recibido: 31/03/2014; Aceptado: 13/06/2014.
RESUMEN
Introducción: La hipertensión arterial (HTA) primaria es una enfermedad con incidencia y prevalencia crecientes en la población adulta, pero el riesgo empieza en la niñez. Objetivo: Evaluar los valores: antropométricos, de presión arterial (PA) y actividad física en niños /as y adolescentes de 5 a 18 años. Material y Métodos: Estudio descriptivo, transversal. Se evaluaron antecedentes familiares, índice de masa corporal, presión arterial y actividad física. Resultados: Se analizaron 287 pacientes. 58% femenino y 42% masculino. Edad: 11,06 ±2,69 años; sobrepeso y obesidad el 36,3%. Fueron activos el 31,4%, moderadamente activo 63% e inactivos 5,6%. Del total de pacientes presentaron PA (≥P90) sistólica y/o diastólica 17,7%. Sistólica y diastólica 39,2%; solo sistólica 13,7% y solo diastólica 47,1% (n=24). La población se dividió en dos grupos, Grupo I (n=236): con presión arterial normal y Grupo II (n=51) con la Presión arterial (PA) elevada, percentil mayor o igual a 90) (≥P90). El Grupo I con PA normal: 236 pacientes (82,3%), PA 96,4 ± 8,8/60,3 ± 7 mmHg, con sobrepeso y obesidad el 32,2%, antecedentes familiares de HTA 33%. El Grupo II con PA ≥ P90: 51 pacientes (17,7%), PA 111,7 ± 12,9/ 74,8 ± 6,4 mmHg, con sobrepeso y obesidad el 54,8%, antecedentes familiares de HTA 66,6%. Conclusiones: En el Grupo II hubo mayor porcentaje de obesidad y sobrepeso y mayor porcentaje de antecedentes familiares de HTA. Este grupo necesita un seguimiento a largo plazo e intervención en la alimentación y la actividad física.
Palabras clave: Presión arterial, hipertensión, obesidad, actividad física, niños/as, adolescentes, historia familiar.
ABSTRACT
Introduction: The incidence and prevalence of primary hypertension in adults are growing, but the risk begins in childhood. Objective: Assess anthropometric, blood pressure (BP), and physical activity in children and adolescents aged 5 to 18 years. Material and Methods: We conducted a cross-sectional descriptive study that assessed family history, body mass index, arterial pressure, and physical activity. Results: A total of 287 patients, were included, 58% female and 42% male. Age: 11.06 ±2.69 years; with 36.3% overweight or obese, with 31.4% classified as active, 63% as moderately active, and 5.6% inactive. Systolic or diastolic BP ≥90th percentile was found in 17.7%, including both systolic and diastolic in 39.2%, systolic only in 13.7%, and diastolic only in 47.1% (n=24).Patients were classified into one of two groups: Group I (n=236), with normal BP, and Group II with elevated BP ≥90th percentile.In Group I (normal BP), comprising 82.3% of patients, BP was 96.4 ± 8.8/60.3 ± 7, while 32.2% were overweight or obese and 33% had a family history of AHT. In Group II (BP ≥ 90%tile), comprising 51 patients, BP was 111.7 ± 12.9/ 74.8 ± 6.4, while 54.8% were overweight or obese and 66.6% had family history of AHT. Conclusions: Greater percentages of patients in Group II were overweight or obese and had a family history of AHT and will require long-term follow up and intervention concerning diet and physical activity.
Keywords: Blood pressure, arterial pressure, obesity, overweight, child, adolescents, family history.
INTRODUCCIÓN
La hipertensión arterial (HTA) esencial emerge de una compleja interacción de factores genéticos, ambientales y de estilos de vida, con incidencia y prevalencia crecientes (1,2).
Es la forma más común de HTA en la práctica clínica y es diagnosticada más frecuentemente en los adolescentes y adultos que en los niños (2,3).
En contraste con la HTA secundaria debido a causas como enfermedad renal, la HTA primaria es usualmente asintomática y a menudo permanece sin diagnosticar. La frecuencia de la HTA primaria es de 2 a 3,6 % en niños y adolescentes de 8 a 18 años y es del 10% en adolescentes de 18 años (1,4).
La HTA es un importante problema de salud a largo plazo y es la causa de muerte prematura en adultos, tanto en países desarrollados como en vías de desarrollo. En el Paraguay más del 32% presenta HTA en la edad adulta según datos de la Encuesta Nacional sobre factores de Riesgo (5). Debido al componente hereditario, se considera que este desorden tiene su origen en la niñez y es detectable en niños y adolescentes con una historia familiar positiva de HTA, obesidad, factores de riesgo y bajo peso al nacer (1,3,6-8). La presión arterial (PA) se relaciona además a factores dietéticos y al grado de actividad física del niño/a o adolescente (8-10).
Los hijos de hipertensos esenciales son niños y adolescentes normales que tienen uno o los dos padres o abuelos que desarrollaron HTA antes de los 55 años Pueden desarrollar cifras elevadas de PA ante situaciones de estrés, dolor o angustia, fuera de esas situaciones se encuentran normotensos (2,11).
Con el aumento del sobrepeso y la obesidad la HTA primaria se constituye en una de las enfermedades más comunes de la adolescencia (5,12).
Esta problemática del aumento de la prevalencia de sobrepeso y obesidad sumado al aumento de la tasa de supervivencia de recién nacidos con bajo peso puede predecir que la prevalencia de la HTA primaria en pacientes pediátricos seguirá agravándose (2,13).
La medición rutinaria de la PA en niños/as y adolescentes sanos ha dado lugar a la detección de hipertensos esenciales que antes no eran detectados hasta llegar a la adultez. Es importante el reconocimiento de la HTA debido a las consecuencias que pueden ocurrir tanto en la infancia como en el adulto joven (2,3,14).
El objetivo del presente trabajo fue identificar los factores de riesgo de HTA en la familia y en el niño/a o adolescente, evaluar los valores antropométricos, de PA y actividad física de niños /as y adolescentes.
MATERIAL Y MÉTODOS
Diseño transversal, descriptivo con componente analítico.
Población: se incluyeron todos los niños/as y adolescentes de 5 a 18 años que acudieron por controles escolares, a Hospitales públicos de la ciudad de Asunción Hospital General de Barrio Obrero, Policlínica de la Capellanes del Chaco y Centro de Salud N°3. Se excluyeron aquellos con enfermedades agudas o crónicas.
El estudio se realizó a través del llenado de un formulario. Se hicieron las mediciones antropométricas (peso, talla, IMC) y de la presión arterial y actividad física.
El índice de masa corporal (IMC) fue calculado utilizando la fórmula: Peso/Talla². Definiciones de sobrepeso, obesidad, peso normal se basaron en tablas de crecimiento según el sexo de las Organización mundial de la Salud (OMS) (15).
La medición de la presión arterial se registró en el brazo derecho, en posición sentada, en estado de reposo. Se utilizó esfingomanómetro anaeroide, con manguitos adecuados a la edad y peso del niño/a o adolescente.
La actividad física se estableció en tres grados activo, moderante activo e inactivo. Se definió Activo: realización de actividad física 3 veces por semana o más, moderadamente activo: realización de actividad física una vez por semana e inactivo: no realiza ninguna actividad física.
Se consideró las tablas del grupo de Trabajo Nacional de hipertensión arterial (NHBPEP) del año 2004 para las siguientes definiciones (16).
Presión arterial normal: presión arterial sistólica y diastólica < del percentil (P) 90.
Pre hipertensión: PA sistólica y/o diastólica P ≥ 90, pero debajo del P 95 para edad, género y altura.
Hipertensión: es definida como la PA sistólica y/o diastólica ≥ 95 percentil medido en tres o más ocasiones separadas. El grado de hipertensión es posteriormente delineado por los dos estadios siguientes.
Estadio 1: PA sistólica y/o diastólica entre el percentil (P) 95 y 5 mm Hg por encima del P 99. Estadio 2: PA sistólica y / o diastólica ≥ P 99 más 5 mm Hg.
Análisis estadístico: se utilizó la planilla de Excel 2010, se realizó promedio, desviación estándar para variables cuantitativas y frecuencias relativas y absolutas para las variables cuantitativas
RESULTADOS
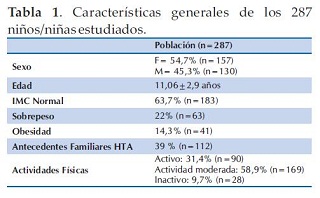
Fueron fichados 314 pacientes. Se excluyeron 27 pacientes por estar las fichas incompletas. Se analizaron 287 pacientes, del sexo femenino 54,7% (n=157) y del sexo masculino 45,3% (n=130). La edad promedio fue de 11,06 ±2,69 años. De acuerdo al Índice de Masa Corporal (IMC) 183 pacientes (63,7%) tuvieron IMC normal, se encontró sobrepeso en el 22% (n=63) y obesidad en el 14,3% (n=41). 36,3% de los pacientes tenían sobrepeso u obesidad. Según Actividad Física (AF): Activo (A): 31,4% (n= 90) Moderadamente Activo (MA): 63% (n= 181) Inactivo (I): 5,6% (n= 16) (Tabla 1).
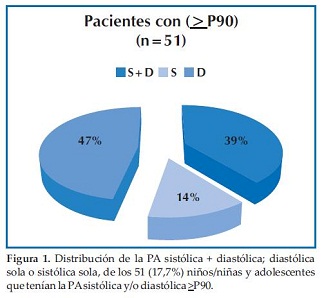
Del total de pacientes presentaron PA (≥P90) sistólica y/o diastólica 17,7% (n=51). Sistólica y diastólica 39,2% (n=20); solo sistólica 13,7% (n=7) y solo diastólica 47,1% (n=24) (Figura 1).
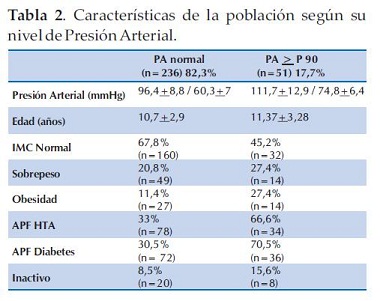
Se dividió la población en dos grupos, Grupo I (n=236): con presión arterial normal y Grupo II (n=51) con la Presión arterial (PA) elevada, percentil mayor o igual a 90) (≥P90).
Grupo I con PA normal. PA: 96,4 ± 8,8/60,3 ± 7 mmHg, edad: 10,7±2,9 años, femenino: 58 % (n=137) y masculino: 42% (n=100). Antecedentes familiares de HTA el 33%(n=78), el Índice de Masa corporal (IMC) fue de 18.9±3,5%, IMC normal: el 67,8% (n=160); sobrepeso: 20,8% (n=49) y con obesidad: 11,4% (n=27). No realizaban ninguna actividad física el 8,5% (n=20), con antecedentes de Diabetes Mellitus (DM): el 30,5%.
Grupo II PA ≥ P90. PA: 111,7 ± 12,9/ 74,8 ± 6,4 mmHg, edad: 11,37±3,28 años, femenino: 41,2% (n=21) y masculino: 58,8% (n=30). Antecedentes familiares de HTA el 66,6% (n=34), el IMC 22,36±5,2, IMC normal: 45,2% (n=32), sobrepeso: 27,4% (n=14), obesidad: 27,4% (n=14). No realizaban ninguna actividad física el 15,6% (n=8), y con antecedentes de DM el 70,5% (Tabla 2).
DISCUSIÓN
En nuestro estudio encontramos que el sobrepeso y la obesidad estuvieron en el orden del 22% y 14,3% respectivamente, lo que representó un total del 36,3%. IMC normal tuvieron 63,7%. Sobrepeso y obesidad se observó en el 54,8% de los pacientes con PA ≥P90 versus el 32,2% con PA normal.
Es conocida la fuerte asociación de sobrepeso y obesidad con HTA en escolares 9,13 y en el estudio de Mc Nicce y cols estuvieron que el rango de PA elevada es mayor en este grupo poblacional. La prevalencia de HTA y pre hipertensión combinada fue mayor del 30% en niños obesos y del 23 al 30% en niñas obesas (17).
La epidemia actual de sobrepeso y obesidad y la estrecha relación del peso de los niños/as y adolescentes con la PA indican que la prevalencia de PA elevada puede ir en aumento (9,12,17-19).
En nuestra casuística general encontramos que un 39%, 112 pacientes presentaron antecedentes familiares de HTA, de los cuales el 66% eran del Grupo II; lo que hace deducir que esta población tiene mayor riesgo de padecer HTA en el futuro.
Cuando los padres son hipertensos, el 50% de los hijos heredará la condición y si un solo padre es hipertenso la cifra es del 33% (11).
Aunque la prevalencia de HTA en pediatría es baja, cada día un número mayor de pacientes presentan factores de riesgo familiares o personales para desarrollar PA elevada en el futuro (1-3,12,18,19). Hay que tener en cuenta que los clínicos pediatras muchas veces no registran los antecedentes familiares de HTA, diabetes u obesidad y por lo tanto no entra en los registros del niño/a o adolescente, a no ser que sea una consulta orientada al respecto (20).
Es útil acotar que se observaron antecedentes familiares de diabetes en un 70,5% en el Grupo II, aunque no sea un factor de riesgo directo de HTA primaria.
La prevalencia y nuevos casos de hipertensión están en aumento en niños y adolescentes. La prevalencia de HTA en pediatría en todo el mundo no se conoce debido a las diferencias regionales, diferencias en la definición de HTA, y a los distintos métodos utilizados para el registro de presión arterial (1).
McNicce y cols usando mediciones repetidas de PA encontraron una prevalencia de 3,2% y de pre hipertensión de 15,7% en la adolescencia (17) y aunque la HTA primaria es más frecuente entre los adolescentes que en la niñez temprana, hay poca información sobre las tasas de incidencia de HTA en la niñez. La prevalencia de hipertensión y pre-hipertensión es variable según los diferentes reportes (3,12,13,18,20,21).
Entre la población adulta se conoce que la prevalencia de HTA aumenta con la edad, lo que indica que nuevos casos son diagnosticados cada año (21-23).
51 pacientes 17,7 % presentaron PA ≥90, 39% presión sistólica y diastólica, 14% solo presión sistólica y 47% solo presión diastólica. Aunque la evaluación de la PA en la infancia y la adolescencia sea importante, una sola toma de presión arterial elevada, aún en los niños con sobrepeso y obesidad requieren una cuidadosa confirmación (21).
El grupo II, que representa el 17,7% de la población es el que requiere vigilancia y seguimiento. En ellos se debe realizar tomas repetidas de PA, monitoreo ambulatorio de la PA (MAPA) antes de diagnosticar HTA.
El reconocimiento de la HTA en la edad pediátrica es importante debido a las consecuencias de la HTA que pueden ocurrir en la niñez o en la edad adulta temprana (3,4,6,22). Un análisis de los datos Nacionales de PA en los EEUU encontraron que entre los adolescentes con HTA, 14 % desarrollaron HTA 2 años después lo que implica una incidencia de 7% por año, pero con la limitante que estos datos se basaron solamente en una medición de PA (6).
En contra de la variabilidad en mediciones repetidas de presión arterial en niños existe ahora una evidencia sostenida que la medición de presión arterial en la niñez predice el nivel de PA en el futuro (3,6,12,24)
En el Paraguay la prevalencia de HTA en la edad adulta es elevada, mayor del 32% y es perentorio realizar estrategias de prevención que incluyan cambios de estilo de vida y que se inicie en la niñez. El 64,2% de los adolescentes con presión arterial >P90 presentaron sobrepeso y obesidad y el 71,4% de los mismos, antecedentes familiares de HTA.
Los cambios de estilo de vida se deben implementar en todos los sujetos con factores de riesgo familiares y personales de HTA(14). En la mayoría de los países desarrollados la sal ya no se agrega a la comida de los bebes y las concentraciones de sal de la leche de fórmula es muy similar a la leche materna. El aumento del ingreso de sal en la alimentación de los niños/as y adolescentes se debe al mayor consumo de comidas procesadas(25). La ingesta alta de sal predispone al desarrollo de hipertensión más adelante (26-28) y esto sugiere que las estrategias para prevenir la hipertensión arterial en la edad adulta deben empezar en la niñez (22,26,27).
En cuanto a la actividad física los pacientes del Grupo II fueron en proporción más inactivos, aunque el número de pacientes fue menor que el Grupo I con PA normal.
En varios países latinoamericanos la proporción de la población cuya salud está en riesgo debido a una vida inactiva es cercana al 60% (29). En varios trabajos se cita la importancia de una actividad física regular y que no necesita ser vigorosa para aportar beneficios en la salud 30 minutos de actividad física todos los días o 3 veces por semana son suficientes para prevenir hipertensión arterial, diabetes, enfermedades cardiovasculares etc. (29,30).
En cambio Knowles G. y colaboradores encontraron una asociación causal entre una mayor actividad física y una disminución de la presión arterial, en niños a partir de 5 años, independiente del peso, pero en relación a una actividad física regular, que se debe mantener a lo largo de la infancia y adolescencia (31).
Se concluye que hubo mayor porcentaje de inactividad física en el Grupo II con PA ≥ P90, mayor porcentaje de sobrepeso más obesidad y de antecedentes familiares de HTA. Este grupo, que representa el 17,7 % de la población necesita un seguimiento a largo plazo e intervención en la alimentación y la actividad física. Se debe realizar mediciones repetidas y MAPA en este grupo.
Conflicto de intereses
Los autores declaran que no tienen conflicto de intereses.
REFERENCIAS
1. Falkner B. Hypertension in children and adolescents: epidemiology and natural history. Pediatr Nephrol. 2010;25:1219-24. [ Links ]
2. Grupo de Hipertensión, Consenso sobre factores de riesgo de enfermedad cardiovascular en pediatría. Hipertensión arterial en el niño y el adolescente. Arch Argent Pediatr. 2005;103(4):348-66. [ Links ]
3. Koebnick C, Black MH, Reynolds K. The prevalence of primary pediatric prehypertension and hypertension in a real-world managed care system. J Clin Hypertens. 2013;15(11):784-92. [ Links ]
4. Litwin M, Michalkiewicz J, Gackowska L. Primary hypertension in children and adolescents is an immuno-metabolic disease with hemodynamic consequences. Curr Hypertens Rep. 2013;15:331-39. [ Links ]
5. Ministerio de Salud Pública y Bienestar Social. Alertan sobre alta prevalencia de hábitos no saludable. 1ra. Encuesta Nacional sobre Factores de Riesgo. Asunción: Dpto. de Prensa, Ministerio de Salud; 2012. [ Links ]
6. Sorof JM, Lai D, Turner J, Poffenbarger, Portman RJ. Overweight, ethnicity and the prevalence of hypertension in school-aged children. Pediatrics. 2004;113(3):475-82. [ Links ]
7. Couch SC, Daniels SR. Diet and blood pressure in children. Curr Opin Pediatr. 2005;17(5);642-47. [ Links ]
8. Tu W, Eckert GJ, Di Meglio LA; Yu Z, Jung J, Pratt JH. Inttensified effect of adiposity on blood pressure in overweight and obese children. Hypertension. 2011;58/59:818-24. [ Links ]
9. Ebbeling CB, Pawlak DB, Ludwig DS. Childhood obesity: public health crisis, common sense cure. Lancet. 2002;360:473-82. [ Links ]
10. Chiolero A, Bovet P, Paradis G, Paccaud F. Has blood pressure increased in children in response to the obesity epidemic. Pediatrics. 2007;119(3):544-52. [ Links ]
11. Sociedad Chilena de Pediatría. Actualizaciones en el diagnóstico y tratamiento de la Hipertensión Arterial en Pediatría. Rev Chil Pediatr. 2008;79(1):63-81. [ Links ]
12. Teixeira Bessa de Fuly J, Giovaninni NP, Gasparini Marcato D, Roberty Badiani A E, Dutra Sampaio J, Iezzi de Moraes L, Coutinho Nicola T. Evidencia de infradiagnóstico y marcadores de riesgo de presión arterial alta en los niños de 6 años a 13 años. J Pediatr (Rio J). 2014;90:65-70. [ Links ]
13. Petursson H, Getz L, Sigurdsson JA, Hetlevik I. Current European guidelines for management of arterial hypertension: are they adequate for use in primary care? modelling study based on the Norwegian HUNT 2 population.BMC Family Practice. 2009;10:70. [ Links ]
14. Spagnolo A, Giussani M, Ambruzzi AM, Bianchetti M, Maringhini S, Matteucci MC. Focus on prevention, diagnosis and treatment of hypertension in children and adolescents. Ital J Pediatr. 2013;39:20. [ Links ]
15. de Onis M, Onyango AW, Borghi E, Siyam A, Nishida C, Siekmann J. Development of a WHO growth reference for school-aged children and adolescents. Bulletin of the World Health Organization. 2007;85:660-67. [ Links ]
16. The fourth report on the diagnosis, evaluation and treatment of high blood pressure in children and adolescents. Pediatrics. 2004; 114(suppl 2 4th report):555-76. [ Links ]
17. McNiece KL, Poffenbarger TS, Turner JL, Franco KD, Sorof JM, Portman RJ. Prevalence of hypertension and pre-hypertension among adolescents. J Pediatr. 2007;150(6):640-44. [ Links ]
18. Muntner P, He J, Cutler JA, Wildman RP, Whelton PK. Trends in blood pressure among children and adolescents. JAMA. 2004;291(17):2107-2113. [ Links ]
19. Brady TM, Solomon BS, Neu AM, Siberry GK, Parekh RS. Patient - provider-, clinic -level predictors of unrecognized elevated pressure in children. Pediatrics. 2010;125(6):e1286-1293. [ Links ]
20. Hansen ML, Gunn PW, Kaelber DC. Under diagnosis of hypertension in children and adolescents. JAMA. 2007;298:874-79. [ Links ]
21. Sinaiko JC, Chandra M, Daley MF, Greenspan LC, Parker ED. Prehypertension and hypertension in community-based pediatric practice. Pediatrics. 2013;131(2):e415-e424. [ Links ]
22. Cheg X, Wang Y. Tracking of blood pressure from childhood to adulthood: a systematic review and meta-regression analysis. Circulation. 2008;117:3171-3180. [ Links ]
23. Zachariah JP. Improving blood pressure is protective over the long term. Circulation. 2013;128(3):198-199. [ Links ]
24. Falkner B, Gidding SS, Portman R, Rosner B. Blood pressure variability and classification pre-hypertension and hypertension in adolescence. Pediatr. 2008;122(2):238-42. [ Links ]
25. Flynn J, Zhang Y, Solar-Yohay SS, Shi V. Clinical and demographic characteristic of children with hypertension. Hypertension. 2012;112:1047-1054. [ Links ]
26. Yang Q, Zhang Z, Kuklina E, Fang J, Ayala C, Hong Y, Loustalot F, Dais S, Gunn JP, Tian N, Cogswell ME, Merrit R. Sodium intake and blood pressure among US children and adolescents. Pediatr. 2012;130(4):611-19. [ Links ]
27. He FJ, MacGregor GA. Importance of salt in determining blood pressure in children: meta analysis of controlled trials. Hypertension. 2006;48:861-69. [ Links ]
28. Wang YP, Yu RY, Wu YJ, Chen ZQ, Cai W. Diet intervention on obese children with hypertension in China. World Journal of Pediatrics. 2009;5(4):269-74. [ Links ]
29. Cornejo-Barrera J, Llanas-Rodríguez JD, Alcázar-Castañeda C. Acciones, programas, proyectos y políticas para disminuir el sedentarismo y promover el ejercicio en los niños. Bol Med Hosp Infant Mex. 2008;65:616-25. [ Links ]
30. Janssen I, LeBlanc AG. Systematic review of the health benefits of physical activity and fitness in school-aged children and youth. J Behav Nutr Phys Act. 2010;7:40. [ Links ]
31. Knowles G, Pallan M, Thomas GN, Ekelund U, Cheng KK, Barrett T, Adab P. Physical activity and blood pressure in primary school children a longitudinal study. Hypertension. 2013;61:70-75. [ Links ]














