Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Pediatría (Asunción)
On-line version ISSN 1683-9803
Pediatr. (Asunción) vol.40 no.3 Asunción Dec. 2013
ARTÍCULO ORIGINAL
Gastrosquisis. Experiencia en los últimos 30 meses
Gastroschisis: the Experience of the Last 30 Months
José Lacarrubba, Larissa Genes, Elizabeth Céspedes, Elvira Mendieta, Celeste Rivarola, Alberto Rovira, Ramón Mir(1)
1. Departamento de Neonatología, Hospital de Clínicas, Facultad de Ciencias Médicas, Universidad Nacional de Asunción. San Lorenzo, Paraguay.
Correspondencia: Dr. José Lacarrubba. E-mail: laca57@gmail.com
Recibido: 5/09/2013; Aceptado: 11/10/2013.
RESUMEN
Introducción: La gastrosquisis es un defecto congénito de la pared abdominal en el cual el contenido de la cavidad se hernia y queda exteriorizado en contacto con el líquido amniótico. Tiene bajo porcentaje de asociación con otras malformaciones pero una larga internación y alta tasa de complicaciones relacionadas a los cuidados en UCIN. El tratamiento es multidisciplinario entre obstetras, neonatólogos y cirujanos infantiles, consiste en cesárea electiva, reducción de los órganos exteriorizados y cierre del defecto en forma primaria o diferida, nutrición parenteral y cuidados intensivos hasta obtención de tránsito intestinal y alimentación enteral. Objetivo: Analizar la experiencia durante 30 meses en los resultados de pacientes con gastrosquisis internados en un servicio de alta complejidad. Materiales y Métodos: Estudio descriptivo, retrospectivo, observacional basado en historias clínicas de pacientes con defectos de pared anterior, desde febrero del 2011 hasta julio 2013. Resultado: Nacieron 36 pacientes con defectos de la pared abdominal, 27/36 RN (75%) con diagnóstico de gastrosquisis, prevalencia del 0,4% sobre el total de RN vivos en ese periodo; de los cuales fueron excluidos 5 casos (1 polimalformado, 1 prematuro extremo y 3 con registros incompletos). Fueron analizados 22 casos donde se describen características maternas, prenatales, parto, cirugía y evolución en UCIN. Destacan las primigestas jóvenes (21 años), con diagnóstico prenatal ecográfico (81%), control prenatal ≥ 4 (86%), nacimientos por cesárea (72%), en horario diurno (63%), sexo masculino (63%), edad gestacional pre-término tardío (36 sem), peso promedio de 2400 g. El 77% fue intervenido en las primeras 2 horas de vida, en 63% se realizó el cierre primario, sólo 3 casos tuvieron complicaciones quirúrgicas, siendo los 3 portadores de atresia intestinal concomitante. Evolución en las primeras 24 hs: predominó la acidosis metabólica, oliguria, requerimiento de altos volúmenes de fluidos (175 ml/k/día), de bicarbonato y de inotrópicos. La duración de ARM promedio fue 7,5 días, el inicio de nutrición parenteral fue a los 1,3 días de vida, con una duración de 20 días en sobrevivientes (rango de 13 a 66 días), inicio de alimentación enteral promedio 13 días, (5 a 22); llegando a alimentación de 80 ml/k/día en promedio a los 21 días (14 a 35). Fueron de alta a su domicilio 15 (68%), con una estancia hospitalaria promedio de 28 días (15 a 39 días). De los 7 fallecidos (32%), dos ocurrieron en la primera semana relacionados a asfixia perinatal, los demás todos vinculados a infecciones asociadas a los cuidados de la salud. Conclusión: Se observa elevado aumento de embarazos complicados con gastrosquisis, con una tendencia ascendente en el tiempo. Predomina las madres jóvenes y primigestas, en asociación con restricción del crecimiento intrauterino. Las complicaciones quirúrgicas asociadas son las que se relacionaron en forma significativa con la mortalidad.
Palabras clave: Gastrosquisis, diagnóstico, tratamiento, defecto congénito.
ABSTRACT
Introduction: Gastroschisis is a congenital abnormality of the abdominal wall in which the contents of the cavity herniate and remain outside the wall, in contact with the amniotic fluid. It shows low association with other abnormalities, but involves extended hospitalization and a high rate of complications related to NICU care. Treatment is multidisciplinary, involving obstetricians, neonatologists, and pediatric surgeons, and can include elective cesarean section, reduction of herniated organs, immediate or deferred closure of the defect, parenteral nutrition, and intensive care until intestinal transit and enteral feeding are achieved. Objective: We sought to analyze the experience of the most recent 30 months in patients with gastroschisis treated in a high-complexity facility. Materials and Methods: We conducted a descriptive, retrospective, and observational study based on the records of patients with anterior wall defects between February of 2011 and July 2013. Results: In that period, 36 patients were born with abdominal wall defects, including 27 newborns (75%) diagnosed with gastroschisis, a prevalence of 0.4% of total live births in that period. We excluded 5 patients: 1 with multiple birth defects, 1 extremely premature newborn, and 3 with incomplete records. We analyzed 22 cases in which maternal, prenatal, delivery, surgical, and progression characteristics in the NICU were described. Noteworthy were the proportions of young primiparous mothers (21 years) and those with prenatal ultrasound diagnosis (81%), prenatal care ≥ 4 (86%), cesarean deliveries (72%), daytime deliveries (63%), males (63%), late pre-term gestational age (36 weeks), and an average weight of 2400 g. Some 77% underwent intervention in the first 2 hours of life, immediate closure was performed on 63%, and only 3 patients, all with concomitant intestinal atresia, experienced surgical complications. Clinical evolution in the first 24 hours: metabolic acidosis was common, along with oliguria, requirement for high volumes of liquids (175 mL/K/day), bicarbonate, and inotropic agents. Average duration of MV was 7.5 days and start of parenteral nutrition was at 1.3 days of life, with a duration among survivors of 20 days (range: 13-66 days), while the average start of enteral feeding was 13 days (5-22 days), reaching quantities of 80 mL/K/day in an average of 21 days (14-35 days). Fifteen patients (68%) were discharged to their homes after an average hospital stay of 28 days (15-39 days). Of the 7 patients (32%) who died, 2 died in the first week of causes related to perinatal asphyxia, while the remaining deaths were tied to treatment-related infections. Conclusion: An elevated number of pregnancies complicated by gastroschisis were observed, and tended to increase over time. Mothers were primarily young and primiparous, which was associated with intrauterine growth restriction. Surgical complications associated were those significantly related to mortality.
Keywords: Gastroschisis, diagnosis, treatment, congenital abnormalities.
INTRODUCCIÓN
Los defectos de la pared abdominal anterior conforman un espectro de malformaciones anatómicas estructurales de etiología diversa con severidad y pronóstico variables (1).
La gastrosquisis es un defecto abdominal paraumbilical, habitualmente lateral derecho, que compromete todas las capas de la pared anterior del abdomen con el pasaje de vísceras abdominales hacia la cavidad amniótica, donde flotan en forma libre. El intestino suele dañarse en distinta intensidad y el pronóstico depende del grado de deterioro intestinal (2).
El componente habitual en la hernia es el intestino delgado, también resulta usual la presencia de intestino grueso y ocasionalmente estómago. Otros órganos que pueden eviscerarse son el hígado, la vesícula biliar, el bazo, las trompas de Falopio, los ovarios, testículos y vejiga (3).
La gastrosquisis no suele acompañarse de otras malformaciones congénitas, salvo defectos intestinales acompañantes, como atresia y malrotación intestinal que se presentan en el 10% de los casos (1).
A diferencia de lo observado en la mayor parte de las anomalías del desarrollo, que presentan una incidencia constante a lo largo de siglos, la ocurrencia de gastrosquisis ha ostentado un aumento vertiginoso en las últimas décadas, hecho que por ahora carece de esclarecimiento. La incidencia de gastrosquisis es de aproximadamente 1,36 por 10.000 nacimientos, según datos de la literatura internacional. A partir de mediados de la década de los noventa, el caudal de pacientes con onfalocele se mantuvo constante mientras que el número de pacientes con gastrosquisis se cuadriplicó (1,4).
Si bien no existe predilección racial ni de sexo, en general las madres de estos pacientes son primigestas y muy jóvenes. Existe una relación inversa entre la cantidad de gestas y el riesgo de presentar un hijo con este defecto (1,5,6).
Hay varias teorías que explican el origen de la gastrosquisis, sin embargo la más aceptada es la teoría vascular que considera la involución precoz de los vasos que irrigan la pared abdominal: la vena umbilical y la arteria onfalomesentérica derecha (7).
La posibilidad de diagnosticar esta malformación antes del nacimiento constituye una gran ventaja permitiendo programar el nacimiento en un centro terciario capacitado para realizar la corrección quirúrgica y prevenir complicaciones intratuterinas del intestino eviscerado. La primera sospecha surge al constatar niveles elevados de alfa- fetoproteinas en el suero materno, siendo la ecografía el método de detección y confirmación diagnóstica: la presencia de intestino flotando libremente en el líquido amniótico es patológico a cualquier edad gestacional (1).
Se puede acompañar de oligohidramnios, y existe mayor riesgo de retardo en el crecimiento intrauterino (RCIU), parto prematuro y muerte fetal (1,4).
El intestino expuesto es vulnerable, pudiendo variar la lesión desde la simple dilatación de asas hasta vólvulo y pérdida de todo el intestino, atresias, estenosis localizadas y formación de una cáscara o “peel”; caracterizada por una acumulación exagerada de fibrina y colágeno que puede invadir las capas en su totalidad con destrucción de plexos mientéricos, estructuras nerviosas y células ganglionares ocasionando trastornos en la motilidad y absorción intestinal retardando considerablemente la tolerancia oral (1,8).
Cuando la gastrosquisis se acompaña de atresias, vólvulo o perforación, se denomina “gastrosquisis compleja” o complicada, empleándose el término “gastrosquisis simple” para el resto de los casos (1,3). Diversas observaciones experimentales apoyan la hipótesis de que el líquido amniótico, y más concretamente, el contacto del meconio fetal con las asas intestinales, son responsables del fenómeno de peel (9,10).
Es difícil cuantificar el grado de formación de peel en la ecografía prenatal pero pareciera existir una correlación entre daño intestinal con la mediciones de dilatación de asas y el engrosamiento parietal con lo que se podría evaluar el momento apropiado del nacimiento (11).
Aunque todavía existe controversia con respecto al momento y la vía en que debe realizarse el parto, se sabe que la terminación electiva vía cesárea, antes del inicio del trabajo de parto, evita el paso por el canal vaginal y disminuye el riesgo de contaminación con la flora bacteriana y el daño mecánico en las vísceras; sin embargo, aún no se ha demostrado una diferencia importante en cuanto a las complicaciones o a la supervivencia (12).
El tratamiento definitivo es quirúrgico. El tiempo y la técnica para el cierre quirúrgico dependen del grado de inflamación intestinal, del tamaño del defecto y de las condiciones generales del recién nacido (13,14).
Se prefiere el cierre quirúrgico primario antes de las 24 horas de vida extrauterina, pero, si existe desproporción víscero-abdominal (presente en 20-49% de los casos), es necesaria una reducción gradual con silo para evitar complicaciones y la reparación quirúrgica debe realizarse entre los 6-10 días de vida (15).
En general el pronóstico es bueno; no obstante, en países en vías de desarrollo el riesgo de muerte puede llegar a ser hasta de 50-60%. Las principales causas de mortalidad se relacionan con prematurez, sepsis neonatal, complicaciones intestinales relacionadas con isquemia intestinal, insuficiencia renal aguda o falla orgánica múltiple (16,17).
Actualmente, existe un aumento no explicado de esta patología, que podría asociarse con exposición de gestantes a diversos factores de riesgo. Hay controversias aun sobre algunos aspectos del tratamiento como: cesárea electiva, en qué momento y con qué criterio?. Se considera fundamental que el nacimiento suceda en un centro hospitalario con equipo quirúrgico pediátrico especializado (4).
El presente estudio tiene por objetivo analizar la experiencia en 30 meses del manejo de pacientes con gastrosquisis en el Departamento de Neonatología del Hospital de Clínicas de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción.
METODOLOGÍA
Estudio observacional descriptivo retrospectivo, basado en las historia clínicas de pacientes con diagnóstico de gastrosquisis asistidos en la Unidad de Cuidados Intensivos Neonatales (UCIN) desde febrero del 2011 hasta julio de 2013, seguidos desde su nacimiento hasta el alta hospitalaria u óbito dentro de la unidad. Quedaron excluido del estudio los Recién nacidos (RN) que fallecieron en sala de parto y que no fueron ingresados a la UCIN.
Se estudió las siguientes variables:
Datos maternos: Edad, origen, ocupación, número de gestaciones, número de controles prenatales, exposición a tóxicos, número de ecografías prenatales, edad gestacional al diagnóstico, evaluación de la dilatación de asas y del grosor de la pared intestinal.
Datos del parto: Fecha, horario, tipo de parto, indicación de cesárea.
Datos de atención inmediata: Peso, sexo, Apgar al 1er minuto, Apgar al 5to minuto, necesidad de reanimación, edad gestacional, diagnóstico de restricción de crecimiento intrauterino (RCIU) por la Tabla Pittalunga- Alarcón.
Datos del examen físico: Tipo defecto (contenido eviscerado), otros defectos asociados.
Datos de la cirugía: Tiempo de vida, tipo corrección, medición de la presión vesical, accesos vasculares utilizadas en el peri-operatorio, complicaciones quirúrgicas.
Evolución en las 1ras 24 horas: 1er pH, 1er déficit bases, diuresis, volumen recibido, uso de bicarbonato de sodio, uso de inotrópicos, Fracción inspirada de Oxígeno (FIO2) máxima, Presión inspirada máxima (PIM).
Evolución durante la internación: Días de Asistencia Respiratoria Mecánica (ARM), días de analgésicos, días de parálisis muscular, complicaciones médicas.
Evolución alimentaria: Edad de inicio de Nutrición Parenteral (NPT), duración de NPT, edad de inicio alimentación enteral, tipo de leche recibida, días en que alcanza volumen de 80ml/k/día.
Condiciones de alta: Domicilio o fallece.
La base de datos se consignó en una planilla electrónica Microsoft Excel 2010, y posteriormente se analizaron con el programa Epi Info. Las variables cuantitativas fueron expresadas en números totales, medias, desviaciones estándar y porcentajes, las variables dicotómicas y cualitativas con la información correspondiente. Para el análisis de probabilidades se utilizó para las variables dicotómicas el test de Fisher y para las cuantitativas el Chi² y el test Mann-Witney; considerando estadísticamente significativos p < 0,05 y un intervalo de confianza de 95%.
RESULTADOS
Nacieron en el Departamento de Neonatología del Hospital de Clínicas 36 RN con defectos de la pared abdominal anterior entre el 1 de febrero del 2011 al 31 de julio del 2013, de ellos; 27 gastrosquisis, 7 onfaloceles, 1 Pentalogía de Cantrell, 1 Síndrome de Prune Belly; correspondiendo las gastrosquisis al 75%. En el periodo estudiado se registraron un total de 6.702 RN vivos; teniendo por tanto una prevalencia del 0,4%. Calculando 20 gastrosquisis por cada 5000 nacimientos (Tabla 1).
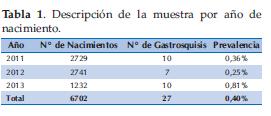
Fallecieron en sala de partos 2 pacientes con gastrosquisis (1 prematuro extremo y 1 polimalformado) que no fueron ingresados y se excluyeron además 3 con registros incompletos; por tanto reunieron los criterios de inclusión 22 RN.
Datos maternos: La edad promedio de las madres fue de 21,1 ± 5,1; siendo madres adolescentes con ≤ 19 años 10/22 (45,4%). Según la procedencia 12/22 (54,5%) provenían de Asunción y Central, 2/22 (9%) de Ciudad del Este, 3/22 (13,6%) de Cordillera, 3/22 (13,6%) de San Pedro, 1/22 (4,5%) del Chaco y 1/22 (4,5%) de Caaguazú. La ocupación materna se distribuyó en 15/22 (68%) quehaceres domésticos, 3/22 (13,6%) profesionales (veterinaria, farmacéutica, comerciante), 1/22 (4,5%) agricultora, 2/22 (9%) estudiantes y 1/22 (4,5%) peluquera. Al evaluar exposición a tóxicos se consignó ese dato en 10 registros y sólo 1 se relacionó con cosechas de algodón. El número de gestaciones: primera gesta 15/22 (68,1%), segunda gesta 6/22 (27,2%) y tercera gesta 1/22 (4,5%).
Con relación a número de controles prenatales: ≥ 4 en 19/22 (86,3%), ≤ 3 en 3/22 (13,6%) y nulos en ninguno. En el 100% (22/22) se realizaron ecografías prenatales; registrándose diagnóstico prenatal en 18/22 (81,8%) de las madres y no teniendo diagnóstico 4/22 (18,1%). El número de estudios ecográficos fue promedio 2,6 ± 0,81.
La edad gestacional promedio en que se realiza el diagnóstico fue 28 ± 7 semanas; < 25 semanas en 7/18 (38,8%), de 25 a 30 semanas en 4/18 (22,2%) y > 30 semanas en 7/18 (38,8%). Estuvo consignada la evaluación de la dilatación de las asas intestinales en 4/22 correspondiendo en promedio a 40 ± 34mm y la medición de la pared intestinal en solo un caso.
Datos del Parto: De los 22 pacientes ingresados en 9 de ellos se realizó cesárea electiva (41%), 9 cesáreas fueron de urgencias (41%), siendo 3/9 por inicio de trabajo de parto y 6/9 por líquido meconial y en 4/22 (18%) el nacimiento se produjo por vía vaginal (Tabla 2).

En 13/22 (59%) el horario de nacimiento fue entre las 7- 17 h y en 9/22 (40,1%) en el horario entre 17- 6 h (horario de trabajo por guardia); constituyendo en todos los casos de cesárea electiva el horario diurno.
Datos de Atención Inmediata: La distribución por sexo fue 14/22 (63,6) masculino y 8/22 (36,3%) femenino. El Apgar al 1er minuto fue en promedio 6 ± 2 presentando valores < 3 en 2/22 (9%); y al 5to minuto en promedio 8 ± 1, con valores < 6 en 2/22 RN (9%). Requirieron reanimación al nacer 4/22, (18%), todos con antecedentes de líquido meconial y RN deprimidos requiriendo por tanto intubación para aspiración de meconio y posterior ventilación a presión positiva; 2/4 (50%) fueron vaginal, 1/4 (25%) fue cesárea electiva y 1/4 (25%) fue cesárea de urgencias. El promedio de peso al nacer fue 2384 ± 394 gramos. La edad gestacional promedio fue 36 ± 1,6 semanas; de las cesáreas electivas 35,2 semanas, cesáreas de urgencia 36,6 semanas y de los partos vaginales 37 semanas. Al realizar la evaluación del estado ponderal al nacimiento según relación peso/ edad gestacional resultaron con RCIU 12/22 (54,5%).
Datos del examen físico: En todos los casos se encontraban evisceradas asas intestinales delgadas, teniendo además en 12/22 (54%) estómago, en 15/22 (68,1%) intestino grueso, 6/22 (27,2%) vejiga y anexos, y en 2/22 (9%) hígado y vías biliares.
Se encontraron otros defectos asociados en 6/22 RN (27,1%) distribuyéndose de la siguiente forma 3/22 atresias intestinales (13,6%), 2/22 (9%) ectasia pielocalicial y 1/22 (4,5%) alteración a nivel de extremidades (agenesia de pie derecho).
Datos de Cirugía: Tiempo promedio de vida en el momento de la cirugía fue 2,9 ± 4 h; realizándose en las 1ras 2 h en 17/22 (77,2%), de 2- 5 h en 2/22 (9%) y > 10 h en 3/22 (13,6%). Tipo de corrección: primario completo en 14/22 (63,6%), diferido con silo en 7/22 (31,8%) y diferido con malla en 1/22 (4,5%) (Tabla 3).
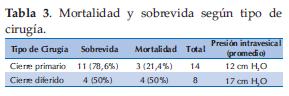
La medición de la presión vesical se realizó en 15 RN (68%), siendo en promedio de 12 cm H2O y 17 cm H2O en los que se hizo el cierre diferido. El tiempo en que se realizó el cierre definitivo en los 8 casos de cierre diferido fue en promedio 7,1 días. Accesos vasculares utilizados en el perioperatorio en 17/22 (77,2%) solo vía venosa periférica; en 3/22 (13,6%) vía periférica + percutánea centralizada y en 2/22 (9% vía venosa central.
En 3/22 (13,6%) se presentaron complicaciones de índole quirúrgica, no observándose en 19/22 (86,6%). Las complicaciones observadas fueron: 1 perforación intestinal, 1 necrosis intestinal por síndrome compartimental y 1 síndrome de intestino corto; los 3 fueron los casos en donde se asoció como defecto atresia intestinal (Tabla 4).
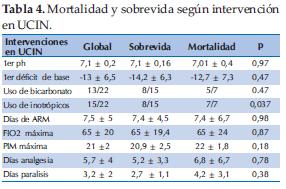
Evolución en las 1ras 24 horas: Se registraron los valores de ph en promedio 7,1± 0,2, déficit de base -13 ± 6,5; se administró bicarbonato en 13/22 (59%) en promedio 6 ± 6 ml/k/día; requirieron inotrópicos 15/22 RN (68%) y en 7/22 no se administró. La FIO2 máxima fue de 65 ±20 y la PIM fue 21 ±2.
Evolución durante la internación: Se utilizó en promedio 7,5 ± 5 días de ARM, medicación analgésica en 5,7 ± 4 días; parálisis muscular en 3,2 ± 2 días (Tabla 4).
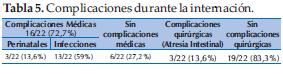
Complicaciones médicas se presentaron en 16/22 (72%); de los cuales 3 (13,6%) fueron relacionadas con el nacimiento (asfixia, síndrome de aspiración del líquido meconial e hipertensión pulmonar persistente del RN) y en 13/22 RN (59%) se registraron infecciones a partir de la segunda semana de internación. En 6/22 (27,3%) no se registraron ninguna complicación (Tabla 5).
Evolución alimentaria: Edad en promedio de inicio de NPT fue 1,5 ± 0,8 días; tiempo de duración de NPT 24 ± 20 días; días al inicio de alimentación enteral 14± 8,2; días en que se alcanza 80 ml/k/día en promedio 23,6 ± 10 (Tabla 6).
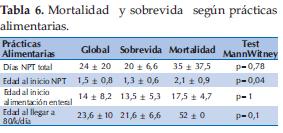
Tipo de leche inicial: en los sobrevivientes 15/15 (100%) fue leche materna. De los que fallecieron 1/7 fórmula semielemental, 1/7 leche materna y 5/7 nunca se alimentaron.
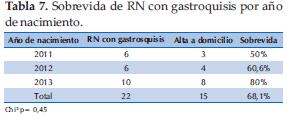
Condiciones de alta: Fueron de alta al domicilio 15/22 (68%) y fallecen durante su internación 7/22 (31,8%). Se presenta una tendencia a mejor sobrevida en el último año siendo del 80% (Tabla 7).
Como causa de muerte se describen 2/7 (28,5%) secundarias a hipoxemia debidas a asfixia perinatal y 5/7 (71,4%) secundarias a choque séptico.
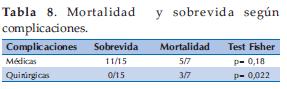
Complicaciones médicas presentaron 11 de los 15 pacientes que fueron de alta al domicilio (73%) y 5 de los 7 que fallecieron (71%) sin embargo no se relacionó en forma significativa.
Al analizar las complicaciones quirúrgicas se encontró que ninguno de los sobrevivientes las presentó, y se constató en 3 de los fallecidos (42,8%) asociándose en forma significativa con mortalidad (Tabla 8).
DISCUSIÓN
Se evidencia un predominio de las gastrosquisis sobre el resto de los defectos de la pared abdominal anterior del 75%, y es muy llamativo el aumento en la prevalencia de esta patología en el periodo estudiado.
Una explicación podría ser que el Departamento de Neonatología del Hospital de Clínicas constituye un centro de referencia para los embarazos de alto riesgo, sin embargo el aumento en el número de casos con gastrosquisis es evidenciable no sólo en nuestro centro sino en otros hospitales de la región (4,7). También han sido reportados otros estudios mostrando el aumento en la incidencia de gastrosquisis en los últimos años en distintas partes del mundo (1).
La prevalencia de gastrosquisis de acuerdo al Estudio Colaborativo Latino Americano de Malformaciones Congénitas (ECLAMC), en el periodo 1982 -1998 fue de 1,1 por 10.000 nacimientos (18).
Un reporte reciente documenta la tasa de incidencia de gastrosquisis en el Hospital Universitario de México donde se incrementó de 11,1: 10.000 RN vivos en el 2004 a 23: 10.000 RN vivos en el 2008 (19).
No podemos considerar que esto se deba simplemente a un aumento en el reporte de casos, sino más bien a la exposición prenatal a determinados factores de riesgo, aún no esclarecidos (7).
El predominio de madres jóvenes y adolescentes y el mayor porcentaje de primigestas coincide con lo reportado por los diferentes autores (4,7).
Golbaum y colaboradores encontraron un mayor riesgo de gastrosquisis en pacientes menores de 25 años, considerando a la edad materna como factor de riego principal. Se consideran factores de riesgo genéticos ambientales que podrían estar involucrados con el desarrollo de la gastrosquisis (18).
Al evaluar la ocupación materna sólo en un caso se reportó dedicarse a la cosecha de algodón, sin embargo 4 tenían contacto con productos químicos. Dentro de los factores ambientales López, Valdez y colaboradores publican que la exposición a fármacos principalmente analgésicos y antigripales aumentan significativamente el riesgo (7).
Existen diferentes modelos animales en los que se estudia la gastrosquisis; donde se ha reproducido esta patología mediante la exposición a diferentes agentes externos como radiaciones, monóxido de carbono, etanol, ocratoxina A, aflatoxina B y medicamentos como ibuprofeno y aspirina. También existen ratones nulos para genes (knock out) pitx2, ap-2α, aebp1, aclp,alx-4, bmp-1 ymab21-12; aunque las mutaciones en estos genes no representan idóneamente lo que ocurre en humanos (20).
En el 82% de los casos el diagnóstico fue prenatal por ecografía, sin embargo en todos los casos fueron realizados estudios ultrasonográficos. La ecografía sigue siendo el método de elección para la detección diagnóstica. Glasmeyer y colaboradores presentan su experiencia realizando una monitorización ecográfica semanal a partir de las 30 semanas de gestación para prevenir la aparición de signos de sufrimiento de asas intestinales; considerando dilataciones de los intestinos de más de 17 mm y engrosamiento de las paredes intestinales de más de 3 mm como signos indirectos y su detección condujo a la indicación de parto por cesárea tras completar una pauta de maduración pulmonar (21).
En nuestra experiencia en solo 4 pacientes se realizó la medición de dilatación de asas intestinales y se encontró solo un registro de medición del grosor de la pared intestinal; por lo que sería necesario la realización de protocolos donde una vez hecho el diagnóstico se cumpliera un seguimiento semanal considerando dichos parámetros; con un entrenamiento previo adecuado de los ecografistas encargados y de esa forma poder definir una conducta.
Si bien el 82% de los nacimientos fueron por cesárea en la mitad de los casos la misma fue electiva y en horario diurno; en la otra mitad la indicación fue de urgencias, 67% por presentar líquido meconial que constituye un signo indirecto de sufrimiento fetal; no se encontraron diferencias significativas al comparar los diferentes tipos de nacimiento con mortalidad.
Si bien aún no está esclarecida cual es la vía de nacimiento óptima, han sido publicadas las primeras experiencias con relación a la realización de cesáreas electivas en pretérminos tardíos entre las 34 a 35 semanas o ante la presencia de signos ecográficos de sufrimiento intestinal con resultados que parecieran favorables, reduciendo el edema debido a la inflamación intestinal y evitando la formación de peel (11, 22, 23).
Otra de las razones a favor del nacimiento programado en un horario adecuado es que los pacientes afectos requieren de un manejo interdisciplinario que exige la coordinación de todos sus integrantes (11).
Nuestra serie revela que el promedio de edad gestacional fue de 36 semanas, siendo de 35 en las cesáreas electivas y 37 semanas en la vía vaginal; hecho que puede deberse a la tendencia, en nuestro centro, de interrupción de estos pacientes próximos al término.
El promedio de peso al nacimiento fue de 2400 gramos, y fueron considerados pequeños para la edad gestacional en un 54%; datos similares a otros reportes (4,7).
El pronóstico de estos pacientes se relaciona con el grado de lesión intestinal. La desproporción entre el volumen del intestino y la capacidad de la cavidad abdominal pueden dificultar el cierre primario del defecto con la necesidad de requerir un cierre diferido evitando padecer un síndrome compartimental por la excesiva presión intraabdominal, que compromete la vascularización del intestino (8,22).
El promedio de horas en la que se realizó la cirugía fue 2,9; 77% dentro de las primeras 2 horas de vida. Cierre completo primario tuvo lugar en 64% con un promedio de presión intravesical de 12 cm H2O; y cierre diferido en 36%, con promedio de presión intravesical de17 cm H2O.
La sobrevida de los pacientes con gastrosquisis fue aumentando paulatinamente con los mejores cuidados neonatales y el manejo quirúrgico, la asistencia ventilatoria mecánica y la nutrición parenteral total (23).
El porcentaje de mortalidad fue mejorando con los años (4,11). En nuestra serie la sobrevida en el último año fue del 80%. Las principales causas de muerte fueron asociadas a infecciones y secundarias a asfixia perinatal. Las complicaciones médicas fueron frecuentes; reportadas en un 72% de los pacientes; 14% secundarias a asfixia perinatal y 59% atribuidas a procesos infecciosos durante su internación; sin embargo no tuvieron una relación significativa al combinarlas con mortalidad.
Las complicaciones quirúrgicas se reportaron en 13,6%: perforación intestinal, necrosis intestinal por síndrome compartimental y síndrome de intestino corto; los 3 casos fueron considerados como Gastrosquisis complejas ya que se asociaron al defecto: atresia intestinal; teniendo una relación estadísticamente significativa con mortalidad.
CONCLUSIÓN
En este estudio se observa elevado aumento de embarazos complicados con gastrosquisis, con una tendencia ascendente en el tiempo. Predomina las madres jóvenes y primigestas, en asociación con restricción del crecimiento intrauterino. Las complicaciones quirúrgicas asociadas son las que se relacionaron en forma significativa con la mortalidad.
Esta enfermedad requiere un manejo multidisciplinario especializado, por lo que se considera de suma la importancia la realización de una guía clínica para el manejo consensuado de estos pacientes, que contemple fundamentalmente puntos como el adecuado seguimiento de dichos embarazos, la pesquisa oportuna, el seguimiento ultrasonográfico de mediciones de dilatación y grosor de las asas intestinales, la edad gestacional al momento de la interrupción del embarazo y la vía de finalización.
REFERENCIAS
1. Martínez Ferro M. Defectos de la pared abdominal. En: Martínez Ferro M, Cannizzaro C, Rodriguéz S, Rabasa C. Neonatología quirúrgica. Argentina: Grupo Guía, 2004. p.363-99. [ Links ]
2. Novotny DA, Klein RL, Boeckman CR. Gastroschisis: an 18-year review. J Pediatr Surg. 1993; 28(5):650-52. [ Links ]
3. Curry JI, McKinney P, Thornton JG, Stringer MD. The etiology of gastroschisis. BJOG. 2000; 107(11):1339-46. [ Links ]
4. Conde A, Zunini S, Sosa C. Estudio descriptivo de los nacimientos con gastrosquisis en el Centro Hospitalario Pereira Rossell. Rev Méd Urug. 2013; 29(1):16-25. [ Links ]
5. Chen XK, Wen SW, Fleming N, Yang Q, Walker MC. Teenage pregnancy and congenital anomalies: which system is vulnerable?. Hum Reprod. 2007;22:1730-35. [ Links ]
6. Rittler M; Castilla EE; Chambers C; Lopez Camelo JS. Risk for gastroschisis in primigravidity, length of sexual cohabitation, and change in paternity. Birth Defects Res A Clin Mol Teratol. 2007; 79: 483-87. [ Links ]
7. López J, Castro D, Venegas C. Nuevas hipótesis embriológicas de la gastrosquisis. Bol Med Hosp Infant Mex. 2011; 68(3):245-52. [ Links ]
8. Peiró JL, Guindos S, Lloret J, MarhuendaC, Torán N et al. Nueva estrategia quirúrgica en la gastrosquisis: simplificación del tratamiento atendiendo a su fisiopatología. Cir Pediatr. 2005; 18:182-87. [ Links ]
9. Ledbetter DJ. Gastrosquisis y onfalocele Surg. Clin North Am. 2006; 86:249-60. [ Links ]
10. Chircor L, Mehedinti R, Hincu M. Risk factors related to omphalocele and gastroschisis. Rom J Morphol Embryol. 2009; 50: 645-59. [ Links ]
11. Ibieta M, Aranda MJ, Cabrejos C, Reyes P, Martínez I, et al. Resultados iniciales de un protocolo de manejo terapeútico de la gastrosquisis. Cir Pediatr. 2013; 26:30-36. [ Links ]
12. Santiago-Munoz PC, McIntire DD, Barber RG, Megison SM, Twickler DM, Dashe JS. Outcomes of pregnancies with fetal gastroschisis. Obstet Gynecol. 2007;110 : 663-68. [ Links ]
13. Duncan ND, Brown B, Dundas SE, Wierenga K, Kulkarni S, Pinnock-Ramsaran C, et al. Minimal intervention management for gastroschisis: a preliminary report. West Indian Med J. 2005;54:152-54. [ Links ]
14. Walter-Nicolet E, Rousseau V, Kieffer F, Fusaro F, Bourdaud N, Oucherif S, et al. Neonatal outcome of gastroschisis is mainly influenced by nutritional management. J Pediatr Gastroenterol Nutr. 2009;48: 612-17. [ Links ]
15. Van Eijck FC, Wijnen RM, van Goor H. The incidence and morbidity of adhesions after treatment of neonates with gastroschisis and omphalocele: a 30-year review. J Pediatr Surg. 2008;43: 479-83. [ Links ]
16. Torfs CP, Christianson RE, Iovannisci DM, Shaw GM, Lammer EJ. Selected gene polymorphisms and their interaction with maternal smoking, as risk factors for gastroschisis. Birth Defects Res A Clin Mol Teratol. 2006;76:723-30. [ Links ]
17. García H, Franco-Gutiérrez M, Chávez-Aguilar R, Villegas- Silva R, Xequé-Alamilla J. Morbilidad y mortalidad en recién nacidos con defectos de pared abdominal anterior (onfalocele y gastrosquisis). Gac Méd Méx. 2002; 138:519-26. [ Links ]
18. Goldbaum G, Daling J, Milham S. Risk factors for gastroschisis. Teratology. 1990; 42(4):397-403. [ Links ]
19. Hernández D, Eliozondo G, Barrón C, Martínez L, Villarreal L. Aumento de la incidencia de gastrosquisis en un hospital de alta especialidad al norte de México. Medicina Universitaria. 2010; 12(48):159-64. [ Links ]
20. Williams T. Animal models of ventral body wall closure defects: a personal perspective on gastroschisis. Am J Med Genet C Semin Med Genet. 2008; 148C:186-91. [ Links ]
21. Glasmeyer P, Grande C, Margarit J, Martí M, Torino J, Mirada A. Cesárea electiva pretérmino y cierre primario inmediato; nuestra experiencia. Cir Pediatr. 2012; 25:12-15. [ Links ]
22. Del Angel A, Luna G, Estrella M. Gastrosquisis, manejo médico- quirúrgico: abordaje multidisciplinario. Rev Mex Pediatr. 2012; 79(5): 232-35. [ Links ]
23. Zachary J, Kastenberg M, Sanjeev D. Ventral Abdominal Wall Defects. NeoReviews. 2013;14(8): e402- 409. [ Links ]














