Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Pediatría (Asunción)
On-line version ISSN 1683-9803
Pediatr. (Asunción) vol.40 no.2 Asunción Aug. 2013
ARTÍCULO ORIGINAL
Sepsis neonatal. Caracterización en Recién Nacidos de muy bajo peso. Experiencia de once años
Neonatal Sepsis in Very-Low Birth-Weight Newborns over an 11 Year Period
Larissa Genes, José Lacarrubba, Ramón Mir, Elizabeth Céspedes, Elvira Mendieta(1).
1. Departamento de neonatología. Centro Materno Infantil del Hospital de Clínicas. Facultad de Ciencias Médicas. Universidad Nacional de Asunción. San Lorenzo-Paraguay.
Correspondencia: Dra. Larissa Genes. E-mail: larigenesf@hotmail.com
Recibido: 04/03/2013; Aceptado: 20/06/2013.
RESUMEN
Introducción: En los Servicios de Cuidados Intensivos Neonatales ingresan recién nacidos con diversos factores de riesgo, lo que sumados a la mayor supervivencia de los recién nacidos prematuros y de muy bajo peso determinan un incremento en la incidencia de infecciones hospitalarias. Objetivo: Determinar la incidencia, mortalidad y etiología de las sepsis neonatal precoz y tardía en el período 2001-2011 de RNMBP del Departamento de Neonatología del Hospital de Clínicas. Metodología: Estudio observacional, descriptivo y retrospectivo. Fueron incluidos los RN asistidos en la UCIN con peso al nacer de 500 y 1500 gramos, de enero del 2001 a diciembre del 2011. Resultados: De 364 RNMBP ingresados a la UCIN, fallecieron 110 y fueron dados de alta 254; la sobrevida fue 69,7%. La sepsis precoz se presentó en 14 (3,8%), la letalidad fue del 64,3%. En el primer evento de sepsis tardía 123 (33,8%), fallecieron 34 (27,6%). En el segundo episodio de sepsis 43 RN, fallecieron 11(25,6%) y en el tercer evento, 10 RN, con una letalidad del 10%. Según el rango de peso, se presentó mayor letalidad en el grupo de 500 a 750 grs. para el primer evento de sepsis tardía, y la mortalidad fue del 50%. En la sepsis precoz el Streptococo Grupo B, se aisló en 35,7%. En la sepsis tardía fueron aislados 56,1% Stafilococus coagulasa negativo, seguido por bacilos Gram negativos en 26,8%, Stafilococus aureus 12,2% e infección fúngica 3,3%. La frecuencia de sepsis tardía tuvo una tendencia similar en 11 años, máximo en 2009, 22/43 (41,5%) y una reducción de la tendencia de la mortalidad por sepsis; con picos máximos en los años 2001: 80%, 2005: 50% y 2010: 40%. Conclusiones: La sepsis precoz presenta una incidencia baja en RNMBP pero con elevada letalidad, la incidencia de sepsis tardía es elevada con similar tendencia en once años.
Palabras clave: Sepsis neonatal, sepsis neonatal precoz, sepsis neonatal tardía, recién nacido de muy bajo peso, Unidad de Cuidados Intensivos Neonatales.
ABSTRACT
Introduction: Neonatal Intensive-Care Units (NICUs) receive patients with a wide variety of risk factors, which combined with increasing survival of premature infants, generate higher incidences of hospital infections. Objective: To determine the incidence, mortality and etiology of early- and late-onset neonatal sepsis in very-low birth-weight (VLBW) newborns at the Neonatology Department of the Hospital de Clinicas of Asuncion Paraguay from 2001 to 2011. Methodology: We conducted a retrospective, observational, and descriptive study that included 364 newborns with birth weights of 500-1500 grams seen at our NICU between January 2001 and December 2011. Results: Of 364 VLBW newborns seen at the NICU, 110 died and 254 were discharged alive; a survival rate of 69.7%. Early-onset sepsis occurred in 14 (3.8%), and mortality among them was 64.3%. In 123 cases (33.8%) of a first episode of late-onset sepsis, 34 (27.6%) died. A second episode of sepsis occurred in 43 newborns, of whom 11 (25.6%) died, and a third episode occurred in 10 newborns, with 1 (10%) dying. The greatest mortality (50%) occurred in the weight group of 500-750 grams in the first episode of late-onset sepsis. In early-onset sepsis, Group B Streptococci were isolated in 35.7% of cases. In late-onset sepses, coagulase-negative staphylococci were isolated in 56.1%, followed by Gram-negative bacilli in 26.8%, Staphylococcus aureus in 12.2%, and fungal infections in 3.3%. Rates of late-onset sepses were similar over the 11-year period, although highest in 2009, appearing in 22 of 43 patients (41.5%), with an overall reduction in mortality due to sepsis with peak rates in 2001: 80%, 2005: 50%, and 2010: 40%. Conclusions: Early-onset sepsis shows low rates of incidence in VLBW newborns, but high mortality, and the rate of late-onset sepsis is high, with similar rates over the 11-year period.
Keywords: Sepsis in newborns, early-onset neonatal sepsis, late-onset neonatal sepsis, very low birth weight, Neonatal Intensive Care Units.
INTRODUCCIÓN
Los Servicios de Cuidados Intensivos Neonatales constituyen un área de atención dinámica dentro de los hospitales porque alberga a recién nacidos con diferentes factores de riesgo: bajo peso al nacer, inmunosupresión, exposición a procederes invasivos como la asistencia respiratoria mecánica, cateterismo, alimentación parenteral, entre otros. Todo lo anterior sumado a la mayor supervivencia de los recién nacidos de pretérmino y de muy bajo peso al nacimiento (RNMBP) ha determinado un incremento en la incidencia de las infecciones nosocomiales. La interacción entre estos elementos de riesgo y los relativos al ambiente hospitalario configuran un contexto especialmente complejo para el neonato(1,2).
La instalación de la sepsis neonatal tardía depende de factores confluyentes como la localización inicial de la infección, la manipulación, la ecología del paciente y de la Unidad de Cuidados Intensivos(3).
Para la formulación de guías que contemplen el adecuado tratamiento empírico, la identificación de nuevos agentes, reconocer en forma oportuna las epidemias y mantenerse alerta frente a tendencias, es imprescindible contar con el apoyo de una vigilancia microbiológica(4).
La sepsis de origen bacteriano constituye una de las principales causas de morbi-mortalidad en el período neonatal. Está causada por una serie de microorganismos, los cuales han variado a través del tiempo debido a las estrategias globales de prevención por una parte, y por otra, a las características propias de los recién nacidos (RN) hospitalizados, los procedimientos y tratamientos que ellos reciben durante su estancia en las UCIN(5,6).
Los mecanismos de inmunidad de los recién nacidos son relativamente deficientes en comparación con lactantes y niños mayores, lo cual adquiere mayor relevancia en RN prematuros y de muy bajo peso de nacimiento (RNMBP) en quienes, la inmadurez del sistema inmune se acompaña de otros factores de riesgo, además de procedimientos invasivos que aumentan la vulnerabilidad a las infecciones(3,6).
Según el momento de aparición se clasifican en: sepsis precoz, generalmente de origen connatal y sepsis tardía (posterior a 72 horas de vida, para la mayoría de los autores), consideradas fundamentalmente intrahospitalarias(3,7).
La incidencia y letalidad de la septicemia neonatal es variable, reportándose una incidencia entre 2 y 4/1.000 nacidos vivos en países desarrollados, hasta 10/1.000 nacidos vivos en otras series. La letalidad reportada oscila entre menos de 10 y 70%(8,9).
La bacteriología de las infecciones en RN ha variado en forma considerable en las últimas décadas, tanto en infecciones connatales (en el contexto de estrategias de prevención implementadas), como en infecciones nosocomiales, en relación a la bacteriología de cada unidad neonatal, resistencia antimicrobiana, procedimientos invasores, etc.(10,11).
Desde la década de 1970 Streptococcus agalactiae (grupo B) es el patógeno considerado de mayor relevancia en las infecciones connatales, asociándose a una mortalidad entre 5 y 20% y a secuelas en 30% de los sobrevivientes. La población de mayor riesgo para presentar sepsis por S.agalactiae es la del RN de pretérmino, hijos de madres con antecedentes de sepsis neonatal en embarazos anteriores, con infección urinaria por S. agalactiae en el embarazo actual, rotura prematura de membranas de más de 18 horas o con fiebre intraparto. Sin embargo, hasta 50% de las sepsis connatales por S. agalactiae pueden presentarse en RN de término, hijos de madres colonizadas, pero sin los citados factores de riesgo(12,13).
La prevalencia reportada de colonización asintomática por S. agalactiae en el tercer trimestre del embarazo varía entre 2 y 34%(14,15). Uno a 2% de los RN de madres colonizadas desarrollará sepsis(16,17).
En 1996, el CDC de Atlanta, E.U.A. en conjunto con el Colegio Americano de Obstetricia y Ginecología (ACOG) y la Academia Americana de Pediatría (AAP) publicaron las guías para la prevención de sepsis por S. agalactiae consistentes en dos estrategias de prevención igualmente aceptables: una basada sólo en factores de riesgo, y la otra agregaba el cultivo universal a las 35-37 semanas de gestación. Los resultados de la implementación de estas estrategias concluyeron que la utilización de factores de riesgo previene alrededor de 68% de la sepsis por S.agalactiae y que la incorporación de cultivo puede tener una eficacia de 88%, disminuyendo la incidencia de 1,7 a 0,4/1.000 nacidos vivos entre 1993 y 1999(18,19).
El CDC modificó su normativa en el año 2002 con la propuesta de aplicar sólo el protocolo basado en el cultivo universal a las madres gestantes. Se desconoce que la estrategia de prevención prenatal pueda tener algún efecto en la incidencia de sepsis neonatal tardía; en una publicación reciente se sugiere que podría aumentar la gravedad de las infecciones tardías(20-22).
Reducir la incidencia de sepsis intrahospitalaria es por lo tanto, un desafío prioritario, en especial en el RNMBP. Aproximadamente 20% de esta población presenta episodios de sepsis tardía que conlleva además del riesgo de mortalidad, mayor riesgo de morbilidad aguda debido a su asociación con ductus arterioso persistente, y tardía con la displasia broncopulmonar(23,24).
Por todo lo expuesto, es posible recalcar la necesidad de una vigilancia clínica y epidemiológica estricta y permanente en cada Unidad Neonatal.
OBJETIVOS
- Determinar la incidencia, mortalidad y etiología de la sepsis neonatal en el período 2001-2011 de los RNMBP en el Departamento de Neonatología del Hospital de Clínicas.
- Establecer la incidencia de sepsis precoz y su asociación con factores de riesgo perinatales, la incidencia de sepsis tardía y su asociación con prácticas médicas, la prevalencia de los gérmenes aislados y la letalidad de la sepsis tanto precoz como tardía.
METODOLOGÍA
Estudio observacional y analítico con diseño retrospectivo.
Población enfocada: Pacientes nacidos en el Centro Materno Infantil del Hospital de Clínicas y asistidos en la unidad de cuidados intensivos neonatales (UCIN) con peso al nacer igual o menor a 1500 gramos.
Población accesible: Pacientes nacidos en el Centro Materno Infantil asistidos en la unidad de cuidados intensivos neonatales (UCIN) del Departamento de Neonatología, con el diagnóstico de recién nacido de muy bajo peso al nacer (RNMBP), desde enero de 2001 hasta diciembre del año 2011.
Fueron incluidos recién nacidos del Centro Materno Infantil del Hospital de Clínicas, con peso al nacer entre 500 y 1500 gramos e ingresados en la Unidad de Terapia Neonatal, seguidos desde su nacimiento hasta su alta hospitalaria u óbito en el periodo de estudio del 1º de enero de 2001 al 31 de diciembre de 2011.
Fueron excluidos recién nacidos fallecidos en sala de parto, trasladados a otros hospitales y con diagnóstico de malformación congénita mayor o síndrome genético.
Variables: Las variables continuas fueron expresadas en valores numéricos, las dicotómicas y cualitativas con la información correspondiente.
- Al nacimiento: Peso al nacer, Edad gestacional
- Durante su internación: Sepsis precoz: Hemocultivo positivo dentro de las 72 horas de vida. Sepsis Tardía: Hemocultivo positivo a partir de las 72 horas de vida. Gérmenes aislados. Mortalidad.
- Factores de riesgo perinatales: Sexo.Control prenatal. Corticoides prenatales. Rotura prematura de membranas. Antibióticos prenatales.
- Procedimientos en UCIN: Ventilación mecánica. Cateterismo umbilical. Cateterismo percutáneo. Cateterismo venoso central. Transfusiones. Nutrición parenteral. Cirugía.
Los datos fueron consignados en una planilla electrónica (SPSS 11.5). Los datos descriptivos de las variables cuantitativas fueron expresados en números totales, medias y desviaciones estándar y porcentajes. Para la comparación de las variables se utilizó la correlación de Pearson considerando estadísticamente significativos p < 0,05 y un intervalo de confianza de 95%. Se realizó un análisis multivariado de regresión logística usando como variable constante sepsis y como variables independientes factores de riesgo perinatales y procedimientos en UCIN para sepsis precoz y tardía respectivamente.
RESULTADOS
Nacieron en el Centro Materno Infantil del Hospital de Clínicas 427 recién nacidos con peso igual o inferior a 1500 gramos desde el 1º de enero del 2001 al 31 de diciembre del 2011, de ellos fallecieron en sala de partos un total de 55 recién nacidos, (32 por prematurez extrema, 6 por asfixia severa y 17 por malformaciones complejas incompatibles con la vida) 8 fueron trasladados a otro hospital no pudiéndose llevar el seguimiento de los mismos. Reunieron los criterios de inclusión 364 recién nacidos durante el periodo estudiado. De los 364 RNMBP ingresados a UCIN fallecieron durante su internación 110 y fueron dados de alta al domicilio 254; por tanto la sobrevida estimada fue de 69,8%. Al agrupar según peso de nacimiento el 42.6% de la muestra corresponde al rango comprendido entre 1251 y 1500 gramos y sólo el 3,8% al rango entre 500 y 750 gramos (Tabla 1).
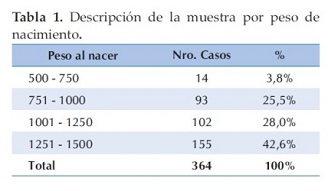
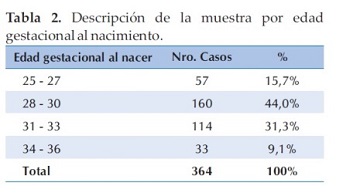
Al evaluar la edad gestacional el 44% corresponde al rango entre 28 y 30 semanas, seguido del 31,3% correspondiente al rango entre 31 y 33 semanas (Tabla 2).
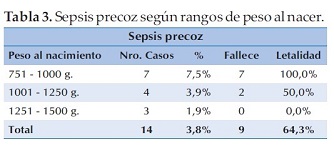
Del total de ingresos a UCIN fue diagnosticada sepsis precoz en 14 de 364 RN correspondiendo a un 3,8% del total, falleciendo 9/14; teniendo por tanto, una letalidad del 64,3%. Al dividir por rango de peso se registra una letalidad del 100% en el grupo de 751 a 1000 gramos (Tabla 3).
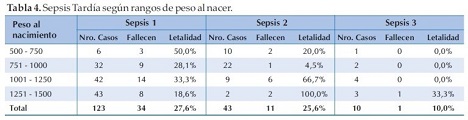
Del total de ingresos a UCIN presentaron un primer evento de sepsis tardía 123 de 364 RN correspondiendo a un 33,8% del total, falleciendo 34/123, por tanto se estima una letalidad del 27,6%. Tuvieron un segundo episodio de sepsis 43/123 RN, de los que fallecieron 11, siendo la letalidad del segundo evento 11/43 (25,6%). Presentaron un tercer evento de sepsis 10 RN de los que falleció 1 paciente; por tanto, la letalidad fue del 10%. Al evaluar según rango de peso la mayor letalidad para el primer evento de sepsis tardía se registra en el grupo de 500 a 750 gramos, siendo del 50% (3/6); para el segundo evento de sepsis fue en el grupo de 1251 a 1500 gramos falleciendo 2/2 letalidad del 100% y para el tercer evento de sepsis el grupo de 1251 a 1500 gramos presenta una letalidad del 33,3%, falleciendo 1/3 (Tabla 4).
Al evaluar los gérmenes aislados durante el evento de sepsis precoz se observó; que el 35,7% corresponde a Streptococo del Grupo B, seguido en igual proporción por: Stafilococus aureus (14,3%), Escherichia coli (14,3%), Listeria monocitogenes (14,3%) y Stafilococus coagulasa negativo (14,3%), Haemophilus Influenzae b (7,1%).
Durante el primer evento de sepsis tardía fueron aislados en un 56,1% Stafilococus coagulasa negativo, seguido en un 26,8% por bacilos Gram negativos, 12,2% Stafilococus aureus, 3,3% infección fúngica aCándida albicans, 0,8 % de Enterococos feacalis y Clamydia (0,8%).
De los bacilos Gram negativos encontrados en el primer episodio de sepsis tardía, el 30,3% fue Klebsiella, el 27,3% Pseudomona, el 24,2% Enterobacter, 12,1% Acinetobacter y correspondiendo a Stenotrofomona maltofila 3% y a Gram negativos no tipificados el 3% restante.
Durante el segundo episodio de sepsis tardía se encontraron en un 32,6% Stafilococus coagulasa negativo; 30,2% bacilos Gram negativos, 16,3% Stafilococus aureus y 14% infección fúngica a Cándida albicans; también se aislaron Enterococus 4,7% y Haemophilus influenzae tipo b en 2,3%.
De los bacilos Gram negativos encontrados en el segundo evento de sepsis tardía el 69,2% fue Klebsiella, el 15,4% Pseudomonas, el 7,7% Escherichia coli y el 7,7% correspondió a Stenotrophmona maltophila.
Con relación a los factores de riesgo perinatales: El sexo se distribuyó casi de manera equitativa 50% femenino y 49,5% masculino. Se registró sin ningún control prenatal el 14,8% (54/364) y al menos un control el 85% (310/364). No recibieron corticoides prenatales para la maduración pulmonar 50,2% (183/364), esquema incompleto 11,3% (41/164), esquema completo 36,8% (134/364) y más de un esquema el restante 1,6% (6/364). Presentaron membranas corioamnióticas íntegras 65,3% (238/364), rotura de membranas menor a 18 horas 9% (33/364) y más de 18 horas 25,5% (93/364). No recibieron tratamiento prenatal con antibióticos 68,1% (248/364) y recibieron antibióticos previos 31,8% (116/364) (Tabla 5).
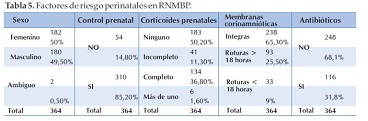
Al analizar la relación entre sepsis precoz con cada una de las variables perinatales se observó significancia bilateral sólo con la ausencia de administración de antibióticos prenatales (p 0,017). En las demás variables se observó los siguientes datos: sexo masculino (p 0,967), corticoides prenatales (p 0,069) y RPM >18 h (0,057) para una significante de < 0,05.
Al introducir todas las variables juntas en el análisis de regresión logística tomando como variable dependiente o constante sepsis precoz no se observó una influencia significante de ninguno de los factores perinatales en asociación: Sexo masculino (p 0,87), Corticoides prenatales (p 0,198), Control del embarazo nulo (p 0,99), RPM >18 h (p 0,572) y Ausencia de antibióticos (p 0,35).
Con relación a los procedimientos realizados en UCIN: Del total de 364 RNMBP recibió soporte de ventilación mecánica 55% (201/364), media de duración de 11,6 días, DE ± 14,38. Cateterismo umbilical se practicó en 52% (189 /364), con duración media de 4,33 días, DE ± 2,46. Cateterismo venoso percutáneo en 89% (324/364), con permanencia del catéter de 19,7 días, DE ± 15,45. Cateterismo venoso central se registró en 22% (8/364), con duración media de 17,5 días, DE ± 8,70. La Nutrición parenteral se indicó en el 62,6% (228/364), con una duración media de 14,39 días, DE ± 9,87. Se requirió cirugía en el 9,8% (36/364).
Al analizar la relación entre sepsis tardía con los procedimientos realizados en UCIN se observó significancia bilateral con: duración de la ventilación mecánica (p 0,012), número de transfusiones (p 0,014), tiempo de cateterización umbilical (p 0,012), tiempo de cateterización venosa central (p 0,012), tiempo de cateterización percutáneo (p 0,006), duración de la nutrición parenteral (p 0,005) y también con la realización de procedimientos quirúrgicos (p 0,002) (La correlación es significativa al 0,01bilateral).
Al introducir todas las variables en el análisis de regresión logística, y tomar como variable dependiente o constante la presencia de sepsis tardía y al eliminar de las variables independientes la cirugía por no constituir una variable cuantitativa, se observó que la mayor duración del cateterismo percutáneo (p 0,026) incide en forma significante sobre las demás: Duración ventilación mecánica (p 0,803), Nº de transfusiones (p 0,339), Duración cateterismo umbilical (p 0,900) y Duración cateterismo venoso central (p 0,362).
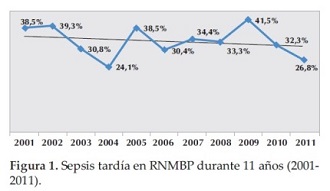
De los 364 RNMBP que ingresaron al estudio presentaron sepsis tardía 123 RN que corresponde al 33,8%. Al realizar la evolución en el tiempo de 11 años de la frecuencia de casos de sepsis tardía se vio una tendencia similar durante el periodo estudiado con un máximo en el 2009 con 22/43 (41,5%) y un mínimo en el 2004, 7/29 (24,1%) como tamnbién, en el 2011 con 11/41 (26,8%) (Figura 1).
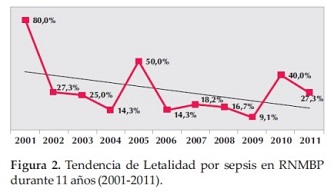
Al considerar la mortalidad relacionada a sepsis tardía durante el periodo estudiado del total de RNMBP que tuvo sepsis tardía falleció el 27,6% (34/123). Se observa una reducción de la tendencia de la mortalidad por sepsis; con picos máximos en los años 2001 con 80% (fallecen 8/10), 2005 con 50% (5/10) y en el 2010 con 40% (4/10) (Figura 2).
DISCUSIÓN
La sepsis neonatal es una de las principales causas de muerte perinatal en todo el mundo, a pesar de los esfuerzos realizados para prevenirla. En los países más desarrollados, la letalidad por sepsis neonatal ha disminuido hasta establecerse en un promedio del 15% y la tasa de morbilidad sigue estando entre 8 y 12 por cada 1000 RN vivos, lo cual puede deberse al aumento de la sobrevida de los RN prematuros y de bajo peso, siendo éstos los más susceptibles a la infección por sus características inmunológicas inmaduras. Por otro lado, en los países en vías de desarrollo se informa que la morbilidad está estancada en una tasa de 15 a 30 por cada 1000 RN y la mortalidad sigue estando entre 25 y 30%, lo cual se puede atribuir a la menor disponibilidad de UCIN, coincidiendo también con un aumento en el número de RN prematuros que ingresan para su atención en los hospitales(25).
En el presente estudio se evalúan las características del grupo de RN de mayor riesgo, que constituyen los menores a 1500 gramos de la UCIN de un hospital de referencia, predominando la edad gestacional entre 28 a 30 semanas y el rango de peso entre 1251 a 1500 gramos.
La sepsis precoz o temprana, que se manifiesta en los primeros tres días de vida se diagnosticó en el 3,8% de los RNMBP ingresados, con un alto nivel de letalidad 64,3%, siendo incluso del 100% para el grupo de 751 a 1000 gramos de peso al nacer.
La importancia de detectar los factores de riesgo obstétricos relacionados con infección en los RN radica en la orientación de un diagnóstico y tratamiento oportunos para evitar complicaciones tanto de la madre y el RN. Se sabe que ciertas infecciones son más graves y que algunas infecciones persistentes se reactivan durante el embarazo. Existen factores de riesgo en las mujeres embarazadas que predisponen infecciones en los RN. Dentro de los más frecuentes se encuentran: infección de vías urinarias, vulvovaginitis, corioamnionitis, endometritis, y rotura prematura de membranas. Esto se vio reflejado en el análisis de la relación entre sepsis precoz con las variables perinatales donde se observó una significancia bilateral con la ausencia de administración de antibióticos prenatales (p 0,017). Por otro lado, se observó una ligera asociación, pero no de relevancia significativa, con la rotura prolongada de membranas mayor a 18 horas (p 0,057), considerando que constituye un factor de riesgo que predispone al paso de gérmenes del canal del parto con la posibilidad de posterior invasión al neonato y estando indicada la profilaxis antimicrobiana(26,27).
La sepsis temprana guarda relación directa con el tipo de microorganismo que se encuentra en el aparato genitorrectal materno. Las cifras de colonización materna en Estados Unidos son altas para coliformes y Streptococus del grupo B (EGB), en países de América Latina como Brasil, Colombia, México y Panamá la colonización materna por EGB oscila entre 2 y 31% de las gestantes evaluadas, por lo que se recomienda el estudio prenatal universal para su detección entre las 35 a 37 semanas de gestación. Sólo el 1 al 2% de los RN colonizados tendrá infección sistémica (28,27). Coincidiendo estos datos con los hallazgos obtenidos donde el germen prevalente fue EGB 35,7%; seguido en igual proporción por E.coli, Listeria monocytogenes, Stafilococus aureus y Stafilococus coagulasa negativo. Con el uso de la estrategia preventiva por cultivo prenatal se reporta una disminución de casos de sepsis precoz por EGB a 0,1 por 1000 RN vivos(3).
La necesidad de utilizar en los pacientes procedimientos invasivos en la UCIN y la inmadurez inmunológica del RN permiten que aparezcan infecciones adquiridas en el hospital. La sepsis tardía puede ser potencialmente considerada de origen intrahospitalario. En estudios multicéntricos de vigilancia de infecciones nosocomiales en países desarrollados como Estados Unidos se informa una tasa de 11,4% y en Europa de 8 a10% observándose un descenso del 30% en los últimos 5 años. Según datos del Comité de Vigilancia y Control de Infecciones del Instituto Nacional de Pediatría de México se observó una disminución del 11,15 a 6,48 casos por 100 egresos. En el Hospital Infantil Federico Gómez la tasa se incrementa hasta 35,8 por 100 egresos. Los RNMBP tienen 2,69 veces más riesgo de infección que los de mayor peso y cerca del 50% de las infecciones nosocomiales se presentan en este grupo. Por cada 100 gramos de incremento ponderal y por cada semana completa de gestación el riesgo de infección disminuye en 11 a 14%(29).
Nosotros hemos encontrado que de los pacientes ingresados a UCIN, 33,8% desarrolló sepsis, 25,6% tuvo un segundo evento y un 10% presentó un tercer evento de sepsis. La letalidad fue mayor para el primer evento siendo del 27,6%; y para el grupo de extremo bajo peso al nacer (500 a 750 gramos) en donde fue del 50%. El incremento de la supervivencia de los RNMBP depende de intervenciones diagnósticas y terapéuticas que a su vez incrementan el riesgo de infección.
Al relacionar sepsis tardía con los procedimientos realizados en UCIN se observó que a mayor días de asistencia respiratoria mecánica, mayor número de transfusiones sanguíneas, mayor duración de catéteres umbilicales, de catéteres percutáneos y venosos centrales, se relaciona más días de nutrición parenteral y ser expuestos a procedimientos quirúrgicos; todos estos factores inciden en forma significativa en el desarrollo de infecciones. La ventilación asistida da una puerta de entrada para el desarrollo de neumonías y septicemias a partir de la flora bacteriana endógena o por la inoculación de flora resistente por las manos del personar de salud, como lo demostraron Gaynes et al y Muñoz et al; el 21% de los RN que ingresan a ventilación mecánica pueden adquirir infección(30). Tener un catéter venoso central incrementa 3,8 veces el riesgo de infección, pero tener un catéter umbilical por más de cinco días lo incrementa significativamente más(31).
Dentro de los componentes de la nutrición parenteral, los lípidos han demostrado ser un factor de riesgo para contraer bacteremias por Stafilococus coagulasa negativo y un factor contribuyente para el desarrollo de infecciones por hongos(32-34). Los gérmenes aislados concuerdan con lo reportado por otros estudios y predominan en primer lugar, el Stafilococus coagulasa negativo, seguido por bacilos Gram negativos, Stafilococus aureus e infección fúngica a Cándida albicans(2,27,35).
En estudios sobre la eficacia para el control de infecciones nosocomiales se demostró que, mediante sistemas de vigilancia y programas de control es posible prevenir hasta en un 33% este tipo de infecciones. Para que estos programas resulten exitosos es necesario conocer la epidemiología de estas infecciones, la prevalencia, los microorganismos causales y los factores de riesgo coexistentes(36).
Al realizar la evolución en el tiempo de 11 años de la frecuencia de casos de sepsis tardía se vio un tendencia similar durante el periodo estudiado con un máximo en el 2009, un mínimo en el 2004 y en el 2011; las fluctuaciones que se presentan dentro de una misma unidad se podrían explicar por la discontinuidad en los recursos disponibles (antisepticos, materiales descartables, tohallas de papel), tipo de antiseptico utilizado (jabón iodado y no clorexidina) preparación de medicamentos endovenosos y nutrición parenteral en condiciones sub óptimas.
Por otro lado, al evaluar la mortalidad relacionada a sepsis tardía durante el periodo estudiado del total de RNMBP, se observa una reducción de la tendencia de la mortalidad por sepsis, debido quizás a la mayor sobrevivencia de los RNMBP en los últimos cinco años y a la implementación de un sistema de vigilancia de control de infecciones dentro del hospital y en la unidad.
La vigilancia epidemiológica, la educación continua, la difusión de la información de los cambios de sensibilidad de los microorganismos aislados y los factores que influyen en la estancia hospitalaria; el análisis de costo beneficio de la atención, las repercusiones médico legales y de mortalidad hacen necesario continuar investigando para mantener vigentes las medidas tendientes a controlar de manera adecuada las infecciones nosocomiales(36).
CONCLUSIÓN
La sepsis precoz presenta una incidencia baja en RNMBP, pero tiene una elevada letalidad, que está significativamente relacionada con la ausencia de tratamiento antibiótico materno en los casos de procesos infecciosos bacterianos.
El germen prevalente en la sepsis precoz sigue siendo el Streptococus del Grupo B y se puede incidir sobre esto, mediante la implementación de programas de detección de colonización en las gestantes y la profilaxis antes del parto.
La incidencia de sepsis tardía es elevada con similar tendencia en once años, al tener en cuenta la mayor letalidad a menor edad gestacional y a menor peso de nacimiento. Esto está significativamente relacionado con la duración de cateterismos venosos centrales, umbilicales y percutáneos, la duración de la asistencia respiratoria y de la nutrición parenteral.
Las infecciones nosocomiales constituyen un importante problema en nuestro servicio, y urge aplicar estrategias de intervenciones y actuaciones sobre los factores de riesgo, con la implementación de sistemas de vigilancia y educación continúa. La estrategia más accesible es el lavado de manos y necesita ser promocionada en la rutina diaria del trabajo para prevenir la infecciones nosocomiales.
REFERENCIAS
1. González M, Torres M, Ramírez M, Caicedo Y. Determinación de factores de riesgo intrahospitalario en un brote por Pseudomonas aeruginosa en la sala de Ciren, Hospital Universitario del Valle, Cali Colombia. Médica. 2003;31:176-84. [ Links ]
2. Manet L, Poveda A, Rivero V, Ropero E. Infección hospitalaria en recién nacidos ingresados en un servicio de cuidados intensivos neonatales. Medisan. 2010;14(4):483-89. [ Links ]
3. Tapia J, Perret P. Infecciones bacterianas. En: Tapia J, González A, editores. Manual de Neonatología. 3ª ed. Chile: Mediterráneo; 2008. p.279-94. [ Links ]
4. Fernández Molina E. La quimioprofilaxis materna intraparto para la prevención de sepsis neonatal debe ser utilizada ampliamente. Rev Méd Santiago de Chile. 1998;1(2):14-17. [ Links ]
5. Concha M, Azócar M, Letelier C, Chicharro A, Saldías M, Tapia J. Septicemia neonatal: incidencia, letalidad y características bacteriológicas, comparación de dos períodos. Rev Chil Pediatr. 1998;69:148-51. [ Links ]
6. Gerdes J S. Diagnosis and management of bacterial infections in the neonate. Pediatr Clin North Am. 2004;51:939-59. [ Links ]
7. Craft A, Finer N. Nosocomial coagulase negative staphylococcal (CoNS) catheterrelated sepsis in preterm infants: definition, diagnosis, prophylaxis, and prevention. JPerinatol. 2001;21:186-92. [ Links ]
8. Lukacs S, Schoendorf K, Schuchat A. Trends in sepsis-related neonatal mortality in the United States, 1985-1998. Pediatr Infect Dis J. 2004;23:599-603. [ Links ]
9. Guzmán A, Abarzúa F, Belmar C, García P. Resultados de la aplicación del protocolo basado en screening para la búsqueda de Streptococcus agalactiae en el tercer trimestre del embarazo: posible impacto sobre la sepsis neonatal precoz por este agente. Rev Chil Infectol. 2001;18:187-92. [ Links ]
10. Zaoutis T, Greves M, Lautenbach E, Bilker W B, Coffin S E. Risk factors for disseminated candidiasis in children with candidemia. Pediatr Infect Dis J. 2004;23:635-44. [ Links ]
11. Belmar C, Abarzúa F, Becker J, Guzmán A, García P, Oyarzún E. Estudio de sensibilidad antimicrobiana de 183 cepas de Streptococcus agalactiae aisladas en región vagino-perineal de embarazadas en el tercer trimestre. Rev Chil Obstet Ginecol. 2002;67:106-09. [ Links ]
12. Benitz W, Gould J, Druzin M. Risk factors for early-onset group B streptococcal sepsis: estimation of odds ratios by critical literature review. Pediatrics. 1999;103:e77. [ Links ]
13. Gibbs R, Schrag S, Schuchat A. Perinatal infections due to group B streptococci. Obstet Gynecol. 2004;104(5 Pt 1):1062-76. [ Links ]
14. Abarzúa F, Guzmán A, Belmar C, Becker J,García P, Rioseco A, et al. Prevalencia de colonización por Streptococcus agalactiae (grupo B) en el tercer trimestre del embarazo: evaluación del cultivo selectivo, Experiencia en 2192 pacientes. Rev Chil Obstet Ginecol. 2002;67:89-93. [ Links ]
15. Abarzúa F, Zajer C, Guzmán A, Belmar C, Becker J, Rioseco A, et al. Determinación de la portacion de Streptococcus agalactiae (grupo B) en embarazadas durante el tercer trimestre mediante inmunoensayo. Rev Chil Obstet Ginecol. 2002;67:293-95. [ Links ]
16. McKenna D S, Iams J D. Group B streptococcal infections. Semin Perinatol. 1998;22:267-76. [ Links ]
17. Centers for Disease Control and Prevention. Prevention of perinatal group B streptococcal disease: a public health perspective. MMWR Morbid Mortal Wkly Rep. 1996;45(RR7):1-24. [ Links ]
18. Schrag S, Zywicki S, Farley M M, Reingold A L, Harrison L, Lefkowitz L, et al. Group B streptococcal disease in the era of intrapartum antibiotic prophylaxis. N Engl J Med. 2000;342:15-20. [ Links ]
19. Committee on Infectious Diseases and Committee on Fetus and Newborn. Revised guidelines for prevention of early-onset group B streptococcal (GBS) infection. Pediatrics. 1997;99:489-96. [ Links ]
20. Centers for Disease Control and Prevention. Prevention of perinatal group B streptococcal disease. MMWR Morbid Mortal Wkly Rep. 2002;51(RR 11):1. [ Links ]
21. American College of Obstetricians and Gynecologists. Prevention of early-onset group B streptococcal disease in newborns. Obstet Gynecol. 2002;100:1405-12. [ Links ]
22. Glasgow TS, Young PC, Wallin J, Kwok C, Stoddard G, Firth S et al. Association of intrapartum antibiotic exposure and late onset serious bacterial infections in infants. Pediatrics. 2005;116:696-702. [ Links ]
23. Stoll B, Hansen N, Fanaroff AA, Wright L L, Carlo W, Ehrenkranz R A, et al. Late onset sepsis in very low birth weight neonates: the experience of the NICHD neonatal research network. Pediatrics. 2002;110:285-91. [ Links ]
24. González A, Sosenko Y, Chandar J, Hummler H, Claure N, Bancalari E. Influence of infection on patent ductus arteriosus and chronic lung disease in premature infants weighing 1000g or less. J Pediatr. 1996;128:470-78. [ Links ]
25. Mancilla J, Segura E. Antimicrobianos en recién nacidos. En : Arbo A, Santos J. Antibióticos en pediatría. México: Mc Graw Hill; 2008. p. 131-49. [ Links ]
26. Morayta A, Gómez C. Factores obstétricos relacionados con infecciones del recién nacido. En: González N, Saltigeral P, Macías M. Infectología neonatal. 2º ed. México: Mc Graw Hill; 2006. p. 357-67. [ Links ]
27. Tapia J, Reichhard C, Saldias M, Abarzúa F. Sepsis neonatal en la era de profilaxis antimicrobiana prenatal. Rev Chil Infect. 2007;24(2):111-16. [ Links ]
28. Guevara J, Sáez J. Sepsis y Choque Séptico. En: González N, Saltigeral P, Macías M. Infectología neonatal. 2º ed. México: Mc Graw Hill; 2006. p.14-26. [ Links ]
29. Gutiérrez B, Martínez R, Saltigeral P, Becerra A. Infecciones Nosocomiales. En: González N, Saltigeral P, Macías M. Infectología neonatal. 2º ed. México: Mc Graw Hill; 2006. p. 322- 35. [ Links ]
30. Mas R, Udaeta M, Rivera R, Morales S. Infección nosocomial en el recién nacido con ventilación mecánica. Bol Méd Inf Mex. 1992;12: 839. [ Links ]
31. Richardson D, Gray J, Gortmaker S, Goldman D, et al. Declining severity adjusted mortality: evidence of improving neonatal intensive care. Pediatr Infect Dis. 1994;13:1098. [ Links ]
32. Beck S, Azimi P, Fonseca S. Blood stream infections in neonatal intensive care unit patients: results of a multicenter study. Pediatr Infect Dis. 1994;13:1110. [ Links ]
33. Freeman J, Goldmann D, Smith N. Association of intravenous lipid emulsion and coagulase–negative staphylococci bacteremia in a neonatal intensive care units. N Engl J Med. 1990;323:301. [ Links ]
34. Saiman L, Ludington E, Pfaller M, Rangel F, Wiblin T. Risk Factor For Candidemia in neonatal intensive care unit patientns. Pediatr Infect Dis. 2002;19:1-10. [ Links ]
35. Roig T. Infección por species de Cándida durante los cuidados intensivos neonatales. Rev Cubana Pediatr. 2008;80(3):1-13. [ Links ]
36. Fernández S, Brener P, Mariani G, Fustiñanaa C, Pontb J. Infecciones nosocomiales en una Unidad de Cuidados Neonatales: programa de vigilancia epidemiológica. Arch Argent Pediatr. 2011;109(5):398-05. [ Links ]














