Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Pediatría (Asunción)
On-line version ISSN 1683-9803
Pediatr. (Asunción) vol.40 no.1 Asunción Apr. 2013
GUÍA MÉDICA
DENGUE. Guía de Manejo Clínico (1)
Dengue. A guide to clinical management
Dirección General de Vigilancia de la Salud. Ministerio de Salud Pública y Bienestar Social
1. Esta guía es una re-impresión de la publicación de la Dirección General de Vigilancia de la Salud del Ministerio de Salud Pública y Bienestar Social. Dengue. Guía de manejo clínico. Asunción: MSP y BS;2012.p48..
I. INTRODUCCIÓN
El dengue es una sola enfermedad, con diferentes presentaciones clínicas y con evolución clínica impredecible. La infección es causada por un arbovirus, el virus del dengue, con cuatro serotipos denominados 1, 2, 3 y 4. Cada uno de los serotipos puede causar infección en una misma persona. La infección por un serotipo deja inmunidad de por vida contra ese serotipo, pero solo por algunos meses contra los demás serotipos.
El virus es transmitido por la picadura de la mosquito hembra Aedes aegypti, el cual a su vez se infecta tras picar a una persona que esta cursando el periodo viremico de la enfermedad (habitualmente los primeros 5 días desde el inicio de la fiebre). Tras un periodo de incubación de 10-12 días en el intestino de la mosquita, el virus aparece en la saliva de la misma y a partir de ese momento puede transmitir la enfermedad a los seres humanos.
En los seres humanos, el virus produce un amplio espectro de enfermedad. La mayoría de las infecciones son asintomáticas o subclínicas pero en algunos casos pueden ser graves, especialmente en presencia de factores de riesgo, como una segunda infección por el virus del dengue, edad, raza, y comorbilidades (asma, diabetes mellitus, inmunosupresion entre otras). Además, los niños tienen mayor riesgo de desarrollar escape severo de plasma y evolucionar al choque por dengue.
Tras un periodo de incubación asintomático de 4-10 días la enfermedad comienza bruscamente y es seguida por 3 fases: febril, crítica y de recuperación.
II. FASES DE LA ENFERMEDAD
El dengue es una enfermedad de amplio espectro clínico incluyendo desde cuadros inaparentes hasta cuadros graves, que pueden evolucionar a la muerte, por lo tanto debe ser vista como una sola enfermedad que puede evolucionar de múltiples formas. Entre las formas graves se destaca la hepatitis, la insuficiencia hepática, encefalopatía, miocarditis, hemorragias severas y choque.
El dengue es una enfermedad muy dinámica, a pesar de ser de corta duración (no más de una semana en casi el 90% de los casos). Su expresión puede modificarse con el paso de los días y puede también agravarse de manera súbita; por lo cual el enfermo necesita que el médico realice el seguimiento del mismo, preferentemente en forma diaria.
Después del periodo de incubación de 4 a 10 días, la enfermedad comienza abruptamente y pasa por tres fases (figura 1):
- Fase febril
- Fase critica
- Fase de recuperación.
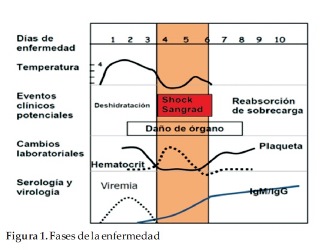
FASE FEBRIL
- Es de inicio brusco
- Usualmente dura 2-7 días
- Se acompaña de enrojecimiento facial, eritema generalizado, mialgias difusas, artralgias, cefalea. Algunos pacientes tienen dolor y enrojecimiento faringeo.
- Son comunes las náuseas, vómitos y a veces diarreas.
- La clínica es parecida a otras virosis.
- La prueba del lazo o test del torniquete positivo aumenta la posibilidad del diagnóstico de dengue.
- Puede ocurrir sangrado de encías, epistaxis o petequias, sangrado vaginal o gastrointestinal masivos no son comunes, pero posibles en esta fase.
- El hígado puede ser palpable y es frecuente la caída temprana del recuento de leucocitos.
- En esta fase debe monitorearse estrictamente por la defervescencia (determinar con precisión la fecha de inicio de la fiebre) para detectar precozmente la aparición de los signos de alarma, que son cruciales para reconocer la progresión a la fase critica.
FASE CRÍTICA
- Coincidiendo con el momento de la defervescencia, que ocurre ente los días 3 – 7 de la enfermedad, (cuando la temperatura cae a 37.5-38°C o menos, y permanece en esos niveles), puede ocurrir, en algunos pacientes, escape de plasma del espacio intravascular por aumento de la permeabilidad capilar, con aumento progresivo del hematocrito. Estos eventos marcan el inicio de la fase crítica.
- Es frecuente encontrar petequias en la cara y extremidades, pueden aparecer equimosis espontáneas y las hemorragias son frecuentes en los sitios de venopunción. En ocasiones puede aparecer un exantema eritematoso, maculopapular o hemorrágico, edema de parpados u otro sitio; pueden haber cianosis periférica o peribucal.
- El escape de líquido dura aproximadamente 24–48 hs. Una caída rápida de los leucocitos y las plaquetas suele preceder al escape de líquidos. El grado de aumento del hematocrito refleja fielmente la importancia del escape plasmático y sirve como guía para la reposición de fluidos. En esta fase puede demostrarse derrame pleural y ascitis según la severidad del escape de líquido y el volumen del reemplazo de fluidos durante el tratamiento del paciente.
- Un signo precoz del escape importante de líquidos es la disminución de la presión de pulso (diferencia entre la presión sistólica y diastólica de 20 mm Hg o menos), el cual se lo ha relacionado como un marcador de severidad. Por ello es importante buscarlo.
- Cuando el escape es masivo o se demora el tratamiento, la respiración se hace rápida y dificultosa, el pulso se vuelve débil, rápido y filiforme y los ruidos cardiacos apagados; es frecuente hallar hepatomegalia, constatándose derrames en cavidades serosas, ascitis o hidrotórax. La Radiografía de tórax y/o ecografías pueden ser necesarios para confirmar el escape de líquidos.
- Se considera que un paciente esta en choque si la presión del pulso (es decir, la diferencia entre las presiones sistólica y diastólica) es de 20 mm Hg o menor, o si hay signos de mala perfusión capilar (extremidades frías, llenado capilar lento o pulso rápido y débil) en niños y en adultos. Debe tenerse en cuenta que en los adultos la presión de pulso de 20 mm Hg o menor puede indicar un choque mas grave. La hipotensión suele asociarse con choque prolongado, que a menudo se complica por sangrado importante.
- El cuadro evoluciona finalmente hacia el hoque hipovolemico con hipoperfusión tisular, daño orgánico múltiple, acidosis metabólica y CID con hemorragias masivas. El sangrado masivo causa además mayor hipotensión y leucocitosis (con caída brusca del hematocrito).
- Existen formas graves de dengue en el cual algunos pacientes pueden desarrollar falla grave de órganos (hepatitis, encefalitis, miocarditis), en ausencia de escape de plasma.
- Algunos pacientes pasan de la fase febril a la crítica sin defervescencia y en estos pacientes debe usarse el recuento de leucocitos, plaquetas y el hematocrito como parámetros de diagnóstico de la fase crítica.
- De acuerdo a la nueva clasificación de la enfermedad, los pacientes que defervescen y no desarrollan escape de plasma o daño de órganos son clasificados como pacientes con Dengue sin signos de alarma, mientras que aquellos que presenten signos de alarma son clasificados como Dengue con signos de alarma, y los pacientes que hacen escape severo de plasma o daño grave de órganos se clasifican como pacientes con Dengue grave.
FASE DE RECUPERACIÓN
- En los pacientes con signos de alarma o dengue grave que sobreviven tras las 24-48 hs de la fase critica van a reabsorber en forma gradual, en las siguientes 48-72hs, el líquido escurrido al compartimiento extravascular y este fenómeno se acompaña de una sensación de bienestar, recuperación del apetito, desaparición de las molestias gastrointestinales, estabilización de los signos vitales y aumento de la diuresis.
- Algunos pacientes desarrollan un exantema característico descrito como de “islas blancas en un mar rojo”.
- Algunos experimentan prurito generalizado, a veces intenso, particularmente en palma de manos y planta de los pies.
- La bradicardia y cambios del ECG son frecuentes en esta etapa.
- El hematocrito se estabiliza o puede bajar por el efecto dilucional de la reabsorción de líquidos.
- Los leucocitos se elevan de nuevo y precede, característicamente, al aumento de las plaquetas.
- Si se ha administrado cantidades excesivas de fluidos en la fase critica, puede ocurrir distres respiratorio, edema pulmonar, o falla cardiaca congestiva a partir de la reabsorción del derrame pleural y la ascitis.
El paciente con Dengue puede presentar diversos problemas clínicos durante las diferentes fases de la enfermedad que se resumen a continuación en la tabla 1.

III. CLASIFICACIÓN REVISADA DEL DENGUE
La Organización Mundial de la Salud (OMS), basada en los datos recogidos por el estudio DENCO (dengue control) ha elaborado por medio de un grupo de expertos, una nueva clasificación del dengue, de acuerdo a las manifestaciones clínicas de la enfermedad y en particular a la presencia de datos clínicos de severidad (signos de alarma) (figura 2 y tabla 2). La identificación de la presencia de signos de alarma indica el momento del pasaje a las formas graves de la enfermedad. Esta nueva clasificación facilita la toma de decisiones terapéuticas en tiempo y forma en los pacientes afectados por la enfermedad y se considera que representa un avance significativo para la reducción de la morbimortalidad asociada al dengue.
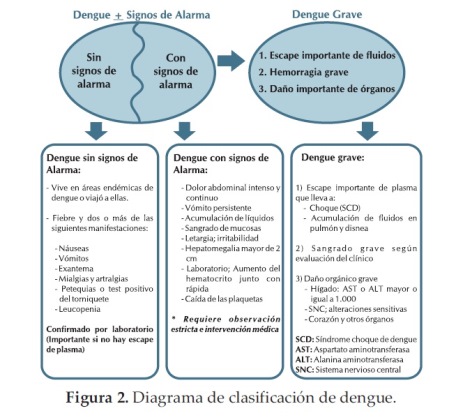
Dengue sin signos de alarma
En adultos, el cuadro clínico puede ser muy florido y “típico”, que pueden presentar muchos de estos síntomas o todos ellos durante varios días (no mas de una semana, generalmente), para pasar a una convalecencia que puede durar varias semanas.
En los niños, puede haber pocos síntomas y la enfermedad puede manifestarse como un “síndrome febril inespecífico”. La presencia de otros casos confirmados en el medio al cual pertenece el niño febril, es determinante para sospechar el diagnóstico clínico de dengue.
Dengue con signos de alarma
Cuando baja la fiebre, el paciente con dengue puede evolucionar a la mejoría y recuperarse de la enfermedad, o presentar deterioro clínico y manifestar signos de alarma.
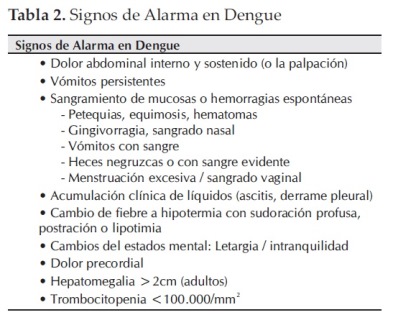
Los signos de alarma son el resultado de un incremento de la permeabilidad capilar y marcan el inicio de la fase crítica:
Dolor abdominal intenso y continuo: debido a la gran cantidad de liquido extravasado hacia las zonas pararrenales y perirrenales, que irrita los plexos nerviosos presentes en la región retroperitoneal.
La extravasación ocurre también en la pared de las asas intestinales, que aumentan bruscamente de volumen por el líquido acumulado debajo de la capa serosa, lo cual provoca dolor abdominal de cualquier localización. Este dolor puede ser tan intenso como para simular cuadros de abdomen agudo (colecistitis, colelitiasis, apendicitis, pancreatitis, embarazo ectópico o infarto intestinal).
Vómitos persistentes: tres o más episodios en una hora, o cinco o más en seis horas. Impiden una adecuada hidratación oral y contribuyen a la hipovolemia. El vomito frecuente constituye un signo clínico de gravedad.
Acumulación de líquidos: puede manifestarse por derrame pleural, ascitis o derrame pericardico y se detecta clínicamente, por radiología o por ultrasonido, sin que se asocie a dificultad respiratoria ni a compromiso hemodinámico, en cuyo caso se clasifica como dengue grave.
Sangrado de mucosas: puede presentarse en encías, nariz, vagina, aparato digestivo (hematemesis, melena) o riñón (hematuria).
Alteración del estado de conciencia: puede presentarse irritabilidad (inquietud) o somnolencia o letargia), con un puntaje en la escala de coma de Glasgow menor de 15.
Hepatomegalia: el borde hepático se palpa más de 2 cm por debajo del margen costal.
Aumento progresivo del hematocrito: es concomitante con la disminución progresiva de las plaquetas, al menos, en dos mediciones, durante el seguimiento del paciente.
Dengue grave
Las formas graves de dengue se definen por uno o más de los siguientes criterios:
- choque por extravasación del plasma, acumulación de liquido con dificultad respiratoria, o ambas;
- sangrado profuso que sea considerado clínicamente importante por los médicos tratantes, o
- compromiso grave de órganos.
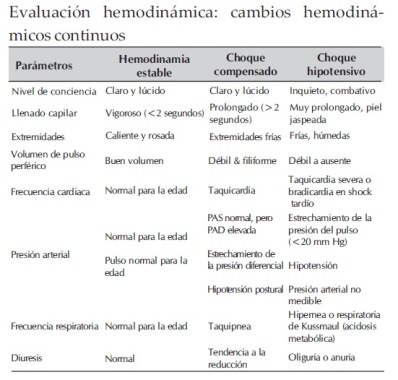
Por lo general, cuando disminuye la fiebre, si se incrementa la permeabilidad vascular y la hipovolemia empeora, puede producirse choque. Esto ocurre con mayor frecuencia al cuarto o quinto día (rango de tres a siete días) de la enfermedad y casi siempre es precedido por los signos de alarma. Durante la etapa inicial del choque, el mecanismo de compensación que mantiene normal la presión arterial sistólica también produce taquicardia y vasoconstricción periférica con reducción de la perfusión cutánea, lo que da lugar a extremidades frías y retraso del tiempo de llenado capilar.
El medico puede obtener en la medición una presión sistólica normal y subestimar la situación critica del enfermo. Los pacientes en estado de choque por dengue a menudo permanecen conscientes y lucidos. Si se mantiene la hipovolemia, la presión sistólica desciende y la presión diastólica se mantiene, lo que resulta en disminución de la presión del pulso y de la presión arterial media.
En estadios mas avanzados, ambas descienden hasta desaparecer de modo abrupto. El choque y la hipoxia prolongada pueden conducir a insuficiencia orgánica múltiple y a un curso clínico muy difícil.
El choque es netamente hipovolémico, al menos en su fase inicial.
Se considera que un paciente esta en choque si la presión del pulso (es decir, la diferencia entre las presiones sistólica y diastólica) es de 20 mm Hg o menor, o si hay signos de mala perfusión capilar (extremidades frías, llenado capilar lento o pulso rápido y débil) en niños y en adultos. Debemos tener en cuenta que en los adultos la presión de pulso de 20 mm Hg o menor puede indicar un choque mas grave.
La hipotensión suele asociarse con choque prolongado, que a menudo se complica por sangrado importante. También, es útil el seguimiento de la presión arterial media para determinar la hipotensión. En el adulto se considera normal cuando es de 70 a 95 mm Hg. Una presión arterial media por debajo de 70 mm Hg se considera hipotensión.
Las hemorragias graves son de causalidad múltiple: factores vasculares, desequilibrio entre coagulación y fibrinólisis, y trombocitopenia, entre otros, son causa de las mismas.
En el dengue grave puede haber alteraciones de la coagulación, pero estas no suelen ser suficientes para causar hemorragias graves.
Cuando se produce un sangrado mayor, casi siempre se asocia a un choque profundo, en combinación con hipoxia y acidosis, que pueden conducir a falla orgánica múltiple y coagulopatía de consumo. Puede ocurrir hemorragia masiva sin choque prolongado y ese sangrado masivo puede ser criterio de dengue grave si el medico tratante lo considera así. Ese tipo de hemorragia se presenta también cuando se administra acido acetilsalicilico, AINE o corticosteroides.
Puede presentarse insuficiencia hepática aguda, encefalopatía, miocardiopatía o encefalitis, incluso en ausencia de extravasación grave del plasma o choque. Este compromiso serio de órganos es por si solo criterio de dengue grave. La manifestación clínica es semejante a la de la afectación de estos órganos cuando se produce por otras causas.
Hepatitis grave por dengue: el paciente puede presentar ictericia (signo que no es frecuente en la enfermedad dengue), aumento exagerado de las enzimas, trastornos de la coagulación (particularmente, prolongación del tiempo de protrombina) y manifestaciones neurológicas.
Miocarditis por dengue: el paciente presenta bradicardia (a veces, taquicardia supraventricular), inversión de la onda T y disfunción ventricular: hay alteración de la función diastólica, así como disminución de la fracción de evección del ventrículo izquierdo.
Compromiso grave del sistema nervioso central: se manifiesta principalmente por convulsiones y trastornos de la conciencia.
Sin embargo, la mayoría de las muertes por dengue ocurren en pacientes con choque profundo y, a veces, la situación se complica debido a sobrecarga de líquidos.
IV. DIAGNÓSTICO DEL DENGUE
Caso sospechoso de Dengue
Toda persona que presenta Fiebre de menos de 7 días de duración sin foco aparente.
Caso probable de Dengue
Toda persona que presenta aparición aguda de fiebre con una duración de hasta 7dias, sin afección de vías aéreas superiores y sin foco aparente, Y dos o más de los siguientes:
- cefalea,
- dolor retro-orbitario,
- mialgia,
- artralgia,
- erupción cutánea,
- manifestaciones hemorrágicas leves,
Y que resida o haya viajado a área endémica, o con transmisión activa de dengue o con presencia de vector.
Caso confirmado de Dengue
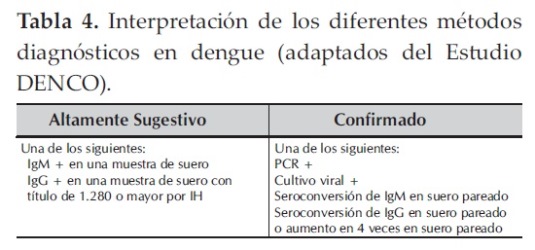
Es el caso sospechoso de dengue con confirmación laboratorial o nexo epidemiológico (en periodo epidémico o en el contexto de un brote).
Por laboratorio: al menos uno de los siguientes resultados de laboratorio:
- seroconversión de anticuerpos IgM o IgG en muestras pareadas ó
- aislamiento de virus ó
- prueba histoquímica ó
- identificación del virus por Reacción de la Polimerasa en Cadena (PCR).
Durante la fase febril, antes del día 5, la infección puede ser diagnosticada por cultivo viral, detección del ARN nucleico viral por PCR, por la detección de antígenos virales (Ns1) por ELISA o por medio de test rápidos.
El aislamiento viral requiere de infraestructura compleja y se realiza con el objetivo de determinar el serotipo causal del brote.
El PCR identifica ARN viral en 24 – 48h pero requiere de equipos y reactivos costosos además de personal altamente entrenado.
Los kits de reactivos para antígeno viral (NS1) dan resultados en pocas horas. Tienen sensibilidad variable según las marcas comerciales. En los primeros 3 días febriles se solicita la prueba NS1, si el resultado es positivo, confirma el diagnostico. Un resultado negativo no lo descarta, por lo que todo “caso sospechoso” sin causa aparente debe tratarse como Dengue. Ante un resultado negativo de NS1, es mandatorio realizar Serología IgM - IgG a partir del séptimo día del inicio de los síntomas.
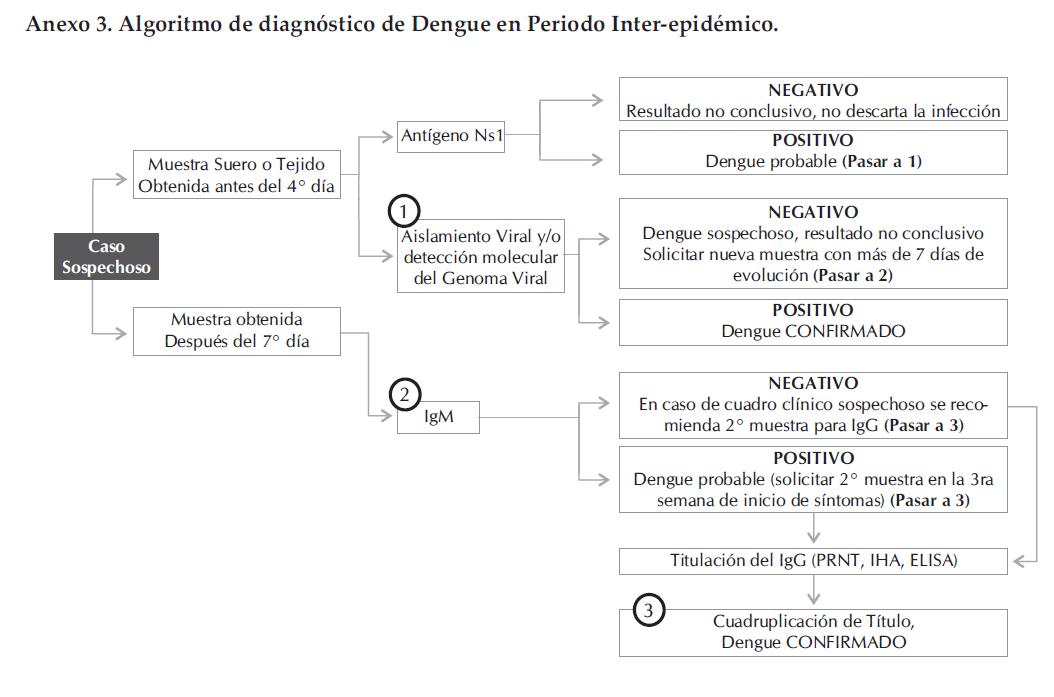
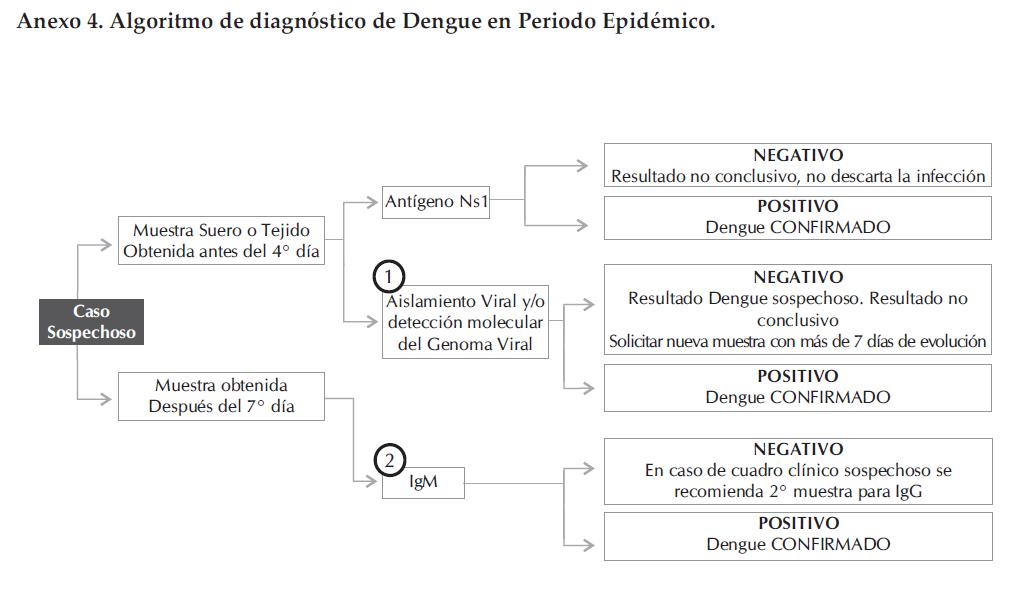
En el Anexo 3 y 4, se encuentra el algoritmo de diagnóstico de Dengue para los periodos interepidémico y epidémico.
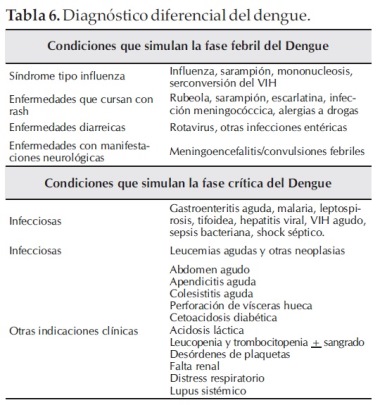
V. DIAGNÓSTICO DIFERENCIAL DEL DENGUE
Varios cuadros infecciosos y no infecciosos plantean el diagnostico diferencial del dengue tanto en fase epidémica como en fase interepidemica.


VI. ATENCIÓN MÉDICA Y TRATAMIENTO DE CASOS
La reducción de la mortalidad por dengue requiere de un proceso organizado que garantice el reconocimiento temprano, el tratamiento y la remisión, cuando sea necesario (Anexo 1).
El componente esencial de este proceso es la prestación de buenos servicios clínicos en todos los niveles de atención, desde el primero hasta el tercero. La mayoría de los pacientes con dengue se recuperan sin requerir hospitalización, mientras que otros pueden progresar a una enfermedad grave. Los principios de triage y las decisiones de manejo aplicadas en los niveles de atención primario y secundario, donde los pacientes son vistos y evaluados por primera vez, permiten identificar aquellos que se encuentran en riesgo de desarrollar dengue grave y necesitan atención hospitalaria. Esto debe complementarse con un oportuno y apropiado tratamiento del dengue grave en los centros de referencia.
Atención Primaria de Salud
Las actividades en el primer nivel de atención deben enfocarse en lo siguiente:
- Reconocimiento de que el paciente febril puede tener dengue.
- Notificación inmediata a las autoridades de salud publica de que el paciente atendido es un caso sospechoso de dengue.
- Atención del paciente en la fase febril temprana de la enfermedad.
- Identificación de los estudios tempranos de la extravasación de plasma o fase critica para iniciar la terapia de hidratación.
- Identificación de los pacientes con signos de alarma que necesitan ser remitidos para su hospitalización o para terapia de hidratación intravenosa, en el segundo nivel de atención. Si fuere necesario se debe iniciar la hidratación intravenosa desde el primer nivel de atención.
- En el caso de requerir hidratación intravenosa (ver indicaciones mas adelante) el paciente deber iniciar con hidratación parenteral sin antes esperar ser trasladado.
- Identificación y manejo oportuno y adecuado de la extravasación grave de plasma y el choque, el sangrado grave y la afectación de órganos, para su remisión adecuada una vez se logre la estabilidad hemodinámica.
Segundo Nivel de Atención
Los niveles de atención primarios y secundarios son responsables en las aéreas de emergencia o ambulatorias de un adecuado triage/RAC (selección de pacientes) para un tratamiento apropiado, con el fin de identificar los casos de dengue grave (que requieren un tratamiento inmediato para evitar la muerte), aquellos con signos de alarma (quienes deben recibir prioridad mientras esperan en la fila, para que puedan ser evaluados y tratados sin retraso), y los casos no urgentes (que no tienen signos de dengue grave, ni signos de alarma).
Al inicio de la fase febril, con frecuencia no es posible predecir clínicamente si un paciente con dengue progresara a dengue grave. Se pueden desarrollar diversas manifestaciones graves a medida que progresa la enfermedad hasta la fase crítica, pero los signos de alarma son buenos indicadores de un mayor riesgo de dengue grave. Por ello, los pacientes con manejo ambulatorio deben evaluarse diariamente en la unidad de salud, siguiendo la evolución de la enfermedad y vigilando los signos de alarma y las manifestaciones del dengue grave.
Es importante brindar educación al paciente y a los familiares sobre los signos de alarma y gravedad de la enfermedad, para que al identificarlos acudan inmediatamente al centro de salud mas cercano.
Los trabajadores de salud en el primer nivel de atención deben aplicar un enfoque escalonado, como se sugiere en la tabla 7.

Centros de hospitalización
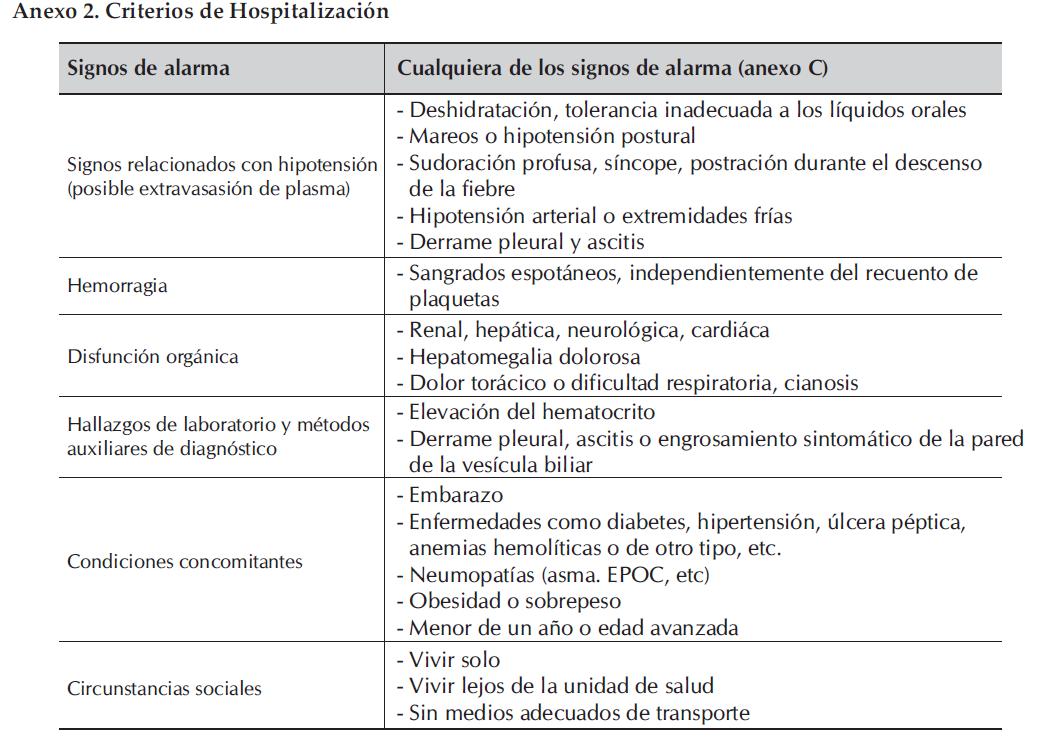
Los centros de hospitalización que reciben pacientes con dengue, gravemente enfermos, deben ser capaces de proporcionar una atención rápida a los casos remitidos (Anexo 2).
Deben garantizar camas para los pacientes con criterios de hospitalización remitidos desde otros centros. Ante una contingencia, todos los hospitales deben tener un área o unidad asignada para el tratamiento de pacientes con dengue. Estas unidades deben contar con personal medico y de enfermería entrenados para reconocer pacientes de alto riesgo y para implementar el seguimiento y tratamiento apropiados. Además, estas unidades deben contar con los insumas y el apoyo diagnóstico adecuado.
Principales criterios de remisión a la unidad de cuidados intensivos:
- Choque que no responde al tratamiento
- Importante extravasación de plasma
- Pulso débil, a pesar de las expansiones debidamente realizadas en el Grupo B2.
- Hemorragia grave
- Sobrecarga de volumen
- Disfunción orgánica (daño hepático, cardiomiopatía, encefalopatía, encefalitis y otras complicaciones inusuales)
Recomendaciones para el tratamiento
A continuación se presenta el abordaje de pacientes con dengue, paso a paso
Paso 1. Evaluación general
Anamnesis
La anamnesis debe incluir:
- Fecha del inicio de la fiebre o enfermedad
- Cantidad de ingestión por vía oral
- Búsqueda de signos de alarma
- Evacuaciones liquidas
- Cambios en el estado de conciencia: irritabilidad, somnolencia, letargia, lipotimias, mareos, convulsiones y vértigo,
- Diuresis (frecuencia, volumen y hora de la última micción)
- Determinar si hay familiares con dengue o dengue en la comunidad o historia de viajes recientes a áreas endémicas de dengue
- Condiciones coexistentes tales como lactantes menores, adultos mayores de 60 años, embarazo, obesidad, asma, diabetes mellitus, hipertensión, etc.
- Caminatas en áreas boscosas o baños en corrientes o caídas de agua (considerar el diagnóstico diferencial de leptospirosis, tifus, malaria, fiebre amarilla, fiebre tifoidea)
- Comportamiento sexual desprotegido reciente, drogadicción (considerar el síndrome de seroconversión por VIH).
Examen físico
- Evaluar el estado mental con la escala de Glasgow
- Evaluar el estado de hidratación
- Evaluar el estado hemodinamico. Tomar el pulso y la presión arterial. Determinar la presión arterial media y la presión del pulso o presión diferencial.
- Evaluar la presencia de derrames pleurales, taquipnea, respiración de Kussmaul
- Comprobar la presencia de dolor abdominal, ascitis, hepatomegalia
- Buscar la presencia de exantema, petequias o signo de Herman “mar rojo con islas blancas”
- Buscar manifestaciones hemorrágicas espontáneas o provocadas
- Prueba del torniquete (repetir si previamente fue negativa). Frecuentemente es negativa en las personas obesas y durante el choque(Anexo 11).
Laboratorio
En los pacientes con fiebre en los que se considere la posibilidad de dengue como diagnostico, los estudios de laboratorio deben incluir lo siguiente:
• Hemograma completo inicial:
- El hematocrito determinado en la fase febril temprana representa el valor basal del paciente.
- Un descenso en el número de leucocitos hace mas probable el diagnostico de dengue.
- Una disminución rápida en el número de plaquetas, concurrente con un hematocrito que aumenta en relación con el basal, es sugestiva de progresión a la fase critica de extravasación plasmática.
• Estudios adicionales (en casos de presencia de signos de alarma, comorbilidad o casos graves):
- Pruebas de funcionamiento hepático
- Glucemia
- Albumina
- Electrolitos sericos
- Urea y creatinina sericos
- Bicarbonato o lactato sericos
- Enzimas cardiacas
- Examen parcial de orina o, en su defecto, densidad urinaria
• Las pruebas de laboratorio para confirmar el diagnóstico: no son necesarias para el manejo clínico de los pacientes en etapa de epidemia pero si en fase interepidémica
Paso 2. Diagnóstico, y evaluación de la fase y de la gravedad de la enfermedad
A partir de la anamnesis, el examen físico y los resultados de laboratorio (Hemograma y hematocrito), los médicos deben ser capaces de responder las siguientes preguntas:
¿Es dengue?
- ¿Que fase del dengue? (febril/critica/recuperación)
- ¿Hay signos de alarma?. ¿Hay comorbilidad?
- ¿Cual es el estado hemodinámico y de hidratación?. ¿Esta en choque?
- ¿El paciente requiere hospitalización?
Véanse los criterios de ingreso hospitalario (Anexo 2).
Paso 3. Tratamiento
- Notificación obligatoria e inmediata de la enfermedad al nivel correspondiente (epidemiología)
- Determinar el valor de IgM a partir del sexto día.
- Decisiones de tratamiento clínico: según las manifestaciones clínicas y circunstancias, los pacientes pueden requerir:
- Tratamiento en el hogar (grupo A),
- Remisión para manejo en un hospital o sala de dengue (grupo B) o
- Inicio de tratamiento de urgencia y remisión de emergencia (grupo C).
Grupo A. Pacientes que pueden ser tratados en el hogar
Se realizara tratamiento en el hogar a los pacientes que:
- Toleran volúmenes adecuados de líquidos por la vía oral y han orinado, por lo menos, una vez cada seis horas,
- No tienen signos de alarma y no están en el día en que baja la fiebre.
- No tienen ninguna condición clínica asociada ni riesgo social.
- Debe aconsejarse a los pacientes o a los responsables de ellos que regrese urgentemente a un hospital si se presenta alguno de los signos de alarma.
Los pacientes ambulatorios deben evaluarse diariamente y se les debe hacer un hemograma, al menos, cada 48 horas, para observar la progresión de la enfermedad hasta por 24 a 48 horas después del descenso de la fiebre y cuando baje la fiebre, se deben buscar signos de alarma.
¿Qué se debe hacer?
1. Reposo en cama
2. Líquidos
Adultos: líquidos abundantes por vía oral (por lo menos, cinco vasos de 250cc o más al día (por lo menos 2 litros), para un adulto promedio (precaución con jugos azucarados en diabéticos)
Niños: líquidos abundantes por vía oral (leche, jugos de frutas naturales, con precaución en diabéticos), suero oral (sales de rehidratación oral).
OBSERVACIÓN: se debe tener precaución con el uso de agua sola, ya que puede causar desequilibrio hidroelectrolítico.
3. Paracetamol:
Adultos: 500 a 1.000 mg por vía oral. No administrar antes de seis horas. Dosis máxima diaria de 4 gramos.
Niños: dosis de 10 a 15 mg/kg/por vez, hasta cada seis horas. Utilizar además medios físicos.
En casos de niños con antecedente de convulsión febril o extremo disconfor por la fiebre: Dipirona 10-15 mg/kg/dosis (en adultos 500 mg/dosis) hasta cada 6 horas.
RECOMENDACIONES: buscar y eliminar los criaderos de mosquitos en la casa y sus alrededores. Uso de mosquiteros (pabellones, toldos) en pacientes enfermos. Siempre debe ser vigilado por un adulto entrenado en cuidados de dengue.
Orientar al paciente sobre los signos de alarma y recomendar que consulte inmediatamente ante la aparición de signos de alarma.
- Está absolutamente contraindicados medicamentos para evitar el dolor y la inflamación, por ejemplo, los antiinflamatorios no esteroideos (acido acetilsalicilico, diclofenac, naproxeno, etc.) o esteroides.
- Los antibióticos no son de ninguna utilidad, excepto en casos de patología infecciosa concomitante o sobre infección bacteriana.
- Está contraindicada la administración de medicamentos por vía intramuscular.
Grupo B. Pacientes con signos de alarma o condiciones asociadas a casos de dengue grave
El objetivo es prevenir el choque o formas graves de dengue
En este grupo se incluyen los pacientes que cumplan con uno o más de los siguientes puntos:
- Signos de alarma.
- Presencia de enfermedades y condiciones concomitantes, que hagan que el dengue o su manejo pueda complicarse, por ejemplo, embarazo, niño menor de dos años, adultos mayores de 60 años, obesidad, hipertensión arterial, diabetes mellitus, asma, falla renal, enfermedades hemolíticas, etc.
- Riesgo social: vive solo o vive lejos de donde puede recibir atención médica, falta de transporte, pobreza extrema.
B1. Pacientes con dengue con comorbilidad, sin signos de alarma
Nivel de atención: El paciente debe ser internado en un Hospital Distrital, Regional o de Referencia
- Hospitalizar en sala de observación
- Líquidos VO como en el Grupo A (supervisado)
- Si no tolera la vía oral o bebe poco líquido, hidratar por vía IV a dosis de mantenimiento, excepto si esta deshidratado. Se debe comenzar la terapia con líquidos intravenosos (según la formula de Holliday y Seagar), con solución salina normal al 0,9% o lactato de Ringer con dextrosa al 2% o sin ella, en la fase de mantenimiento; se debe reiniciar la vía oral tan pronto sea posible.
- Re-evaluar de acuerdo a evolución clínica.
- Epistaxis: considere taponamiento
- Si durante la re-evaluación se detectan signos de alarma pasa a Grupo B2.
Evaluar lo siguiente:
Control clínica y de laboratorio, según el tipo de condición asociada:
- Curva de temperatura (detectar el descenso de la fiebre)
- Volumen de líquido ingerido o infundido y las pérdidas
- Diuresis: volumen y frecuencia
- Signos de alarma
- Hematocrito, recuento de plaquetas y leucocitos
B2. Pacientes con dengue con signos de alarma y signos iniciales de shock compensado
Nivel de atención: Hospitales, regionales o de referencia (pero el tratamiento se inicia donde el paciente entre en contacto con el sistema de salud)
• Estabilice al paciente, en el lugar del diagnostico y durante el traslado
• Obtener un hemograma completo (hematocrito, plaquetas y leucocitos) antes de hidratar al paciente.
En el Anexo 13 se encuentra la interpretación del Hematocrito. El no disponer de un hematocrito (laboratorio) no debe retrasar el inicio de la hidratación.
• Oxigeno, 2-3 litros, por cánula nasal, en pacientes con signos tempranos de choque.
• Administre líquidos IV: Lactato de Ringer o Solución Salina Isotónica: pasar una carga de 10 ml/kg/hora por 2 horas. RE-EVALUAR.
• Si el paciente se estabiliza, seguir con Solución Salina o lactato de Ringer
- 7 ml/kp/hora (<15 kg) o 5 ml/kp/hora (>15 kg) por 2 horas
- 5 ml/kp/hora (<15 kg) o 3 ml/kp/hora (>15 kg) por 2 horas
• Obtener un 2do hematocrito (en el paciente estable a las 6hs y si no se constata mejoría luego a las 2 horas):
- Hto igual o en descenso: Hidratación de mantenimiento
- Hto en ascenso: Nueva carga de Suero Fisiológico a 10ml/kp en una hora
• Laboratorio:
- Hto y Hb al ingreso, después de reemplazar de fluidos y luego c/6-12hs o antes si fuera necesario
- Plaquetas c/24h o antes según sangrado moderado o grave persistente (incluir crasis sanguínea)
- Tipificación
- Urea, creatinina
- GOT, GPT
- Gasometría
- Acido láctico
- Electrolitos
- Proteínas
- Proteína C reactiva
- Orina simple si es necesario
- Ecografía toraco-abdominal
- Radiografía de tórax seriada según indicación clínica
- Valorar ecocardiografía
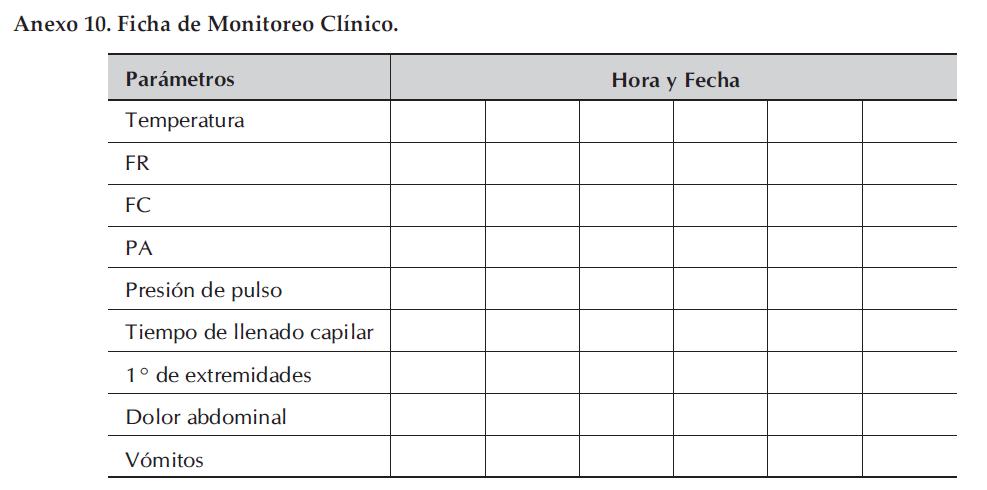
• Monitoreo estricto (Anexo 10):
- Signos vitales c/ 15-30 minutos, hasta estabilización
- Observar para detectar cianosis
- Balance hídrico y diuresis horaria
- Reiniciar la vía oral apenas sea posible
- Hemorragias moderadas con Hto y Hb estables: se tratan con soluciones cristaloides
- Si no hay respuesta: refiera urgentemente al nivel correspondiente con líquidos IV a 20 ml/kp/hora
- Si no puede remitir, trate como Grupo C
- En niños menores de 2 anos que no toleran la vía oral colocar un plan de HP simultáneo con Dextrosa al 5% o 10% para mantener normoglucemia.
- Precaución en pacientes con enfermedad de base y adultos mayores.
Evalúe permanentemente el estado clínico del paciente y repita el hematocrito a las 2hs - 6hs según el caso. Si hay deterioro de los signos vitales o incremento rápido del hematocrito después de tres cargas, maneje el caso como si fuera un choque.
La mejoría está indicada por:
- Presión arterial normal, perfusión adecuada, sensorio normal
- Diuresis adecuada (0.5 m/kg -3mg/kg/hora);
- Disminución del hematocrito por debajo del valor de base en un paciente estable;
Seguimiento o control por el personal de salud (enfermeras/médicos):
Los pacientes con signos de alarma deben ser controlados hasta que el riesgo pase (hasta 48 horas después de que la fiebre desaparezca). Debe mantenerse un adecuado balance de líquidos y electrolitos.
Grupo C. Paciente en choque
- Nivel de atención: Terciario, en hospitales con UTI. Tener en reserva Glóbulos Rojos Concentrados (GRC), Plaquetas y Plasma Fresco Congelado (PFC).
- Iniciar el tratamiento en el lugar de primera atención del paciente
- Oxigeno a alto flujo. Considerar uso de CPAP nasal, siempre que no haya datos de sobrecarga (Grado de Evidencia B).
- Administre líquidos IV: Ringer lactato o solución salina a 20 ml/kg/bolo (en 3 a 5 minutos), puede repetirse c/20 minutos hasta un volumen de 60 ml/kg/h o más y refiera a hospitales de referencia
- Estabilice al paciente, en el lugar del diagnóstico y durante el traslado
- Hospitalizar en UTI
- Monitoreo minuto a minuto
- Si se le ha administrado 3 bolos o más y no se ha estabilizado, medir la PVC y solicitar ecocardiografia
- Si la PVC es menor de 8 considere mas cristaloides, los necesarios para recuperar la presión arterial o una diuresis > de 1cc/kg/h
- Recuerde que la PVC en el choque por Dengue es útil en caso de que este disminuida. A veces puede estar aumentada por aumento de la sobrecarga (derrame pleural, etc) e igualmente requerir líquidos.
- Corregir acidosis, hipoglicemia, hipocalcemia
- Si el paciente se estabiliza (el pulso es palpable), seguir con Solución Salina:
- 10 ml/kp/hora por 2 horas
- 7 ml/kp/hora (<15 kg) o 5 ml/kp/hora (>15 kg) por 2 horas
- 5 ml/kp/hora (<15 kg) o 3 ml/kp/hora (>15 kg) por 2 horas
- Si sigue estable, pasar a Hidratación de mantenimiento (2-3 ml/kp/hora) por 24-48 hs
- Si el choque persiste a pesar del tratamiento intensivo, tomar un segundo Hematocrito
- Hematocrito en ascenso: utilizar coloides como
- Hemacel
- Albumina
- No utilizar dextran
- Hematocrito en descenso y paciente en choque: Transfusión de Glóbulos Rojos Concentrados (GRC)
- Si persisten los signos de choque valorar:
- Pérdidas ocultas
- Insuficiencia cardiaca por miocardiopatía
- Sangrado del SNC
- Falla de bomba: considere el uso de inotrópicos
- Si el paciente presenta hemorragias graves
- Paciente adulto: caída del Hematocrito con respecto al nivel basal a < 40% en mujeres y <45% en hombres, transfundir GRC
- Paciente pediátrico: si el Hematocrito disminuye en relación valor inicial (en lactantes < 30 – 35% y en niños < 35 – 40%) transfundir GRC
- En caso de persistencia de sangrado moderado o grave a pesar de transfusión de GRC: transfundir plaquetas
- Laboratorio:
- Tipificación
- Hematocrito antes de la expansión, después de la expansión, y luego cada c/ 2-4hs hasta que el paciente se estabilice
- Plaquetas c/12-24hs hasta que el paciente se estabilice
- TP, TPTA
- Fibrinógeno
- Hemograma
- Urea, creatinina
- GOT, GPT
- Gasometría
- Acido láctico
- Electrolitos
- Proteínas-albumina
- Proteína Creactiva
- Rx de tórax seriada según indicación clínica
- Ecografía toraco-abdominal
- Ecocardiografía precoz
- Orina simple si es necesario
- Inicie el tratamiento en el primer lugar de atención
- Obtener un hematocrito al ingreso
El paciente con dengue con choque debe ser monitorizado permanentemente durante el periodo crítico. Debe realizarse un balance detallado de ingresos y egresos. Los parámetros a evaluarse incluyen los signos vitales y la perfusión periférica cada 15- 30 min hasta que el paciente este fuera del choque y luego cada 1-2 horas. En general cuanto más requerimiento de líquidos necesite el paciente, el monitoreo debe ser mas estricto para evitar la sobrecarga de líquidos mientras se asegura un reemplazo adecuado de líquidos.
La diuresis debe ser monitorizada regularmente (cada hora hasta que el paciente este fuera del choque). Puede requerirse colocar al paciente sonda vesical. Una diuresis aceptable es 0.5 ml/kp/hora como mínimo. Como se menciono anteriormente el Hematocrito debe controlarse antes de la expansión (si no se puede controlar no debe ser impedimento para la hidratación del paciente), luego de la expansión y luego cada 4-6 hs según evolución. En la medida que el paciente se estabilice los controles pueden espaciarse.
Importante
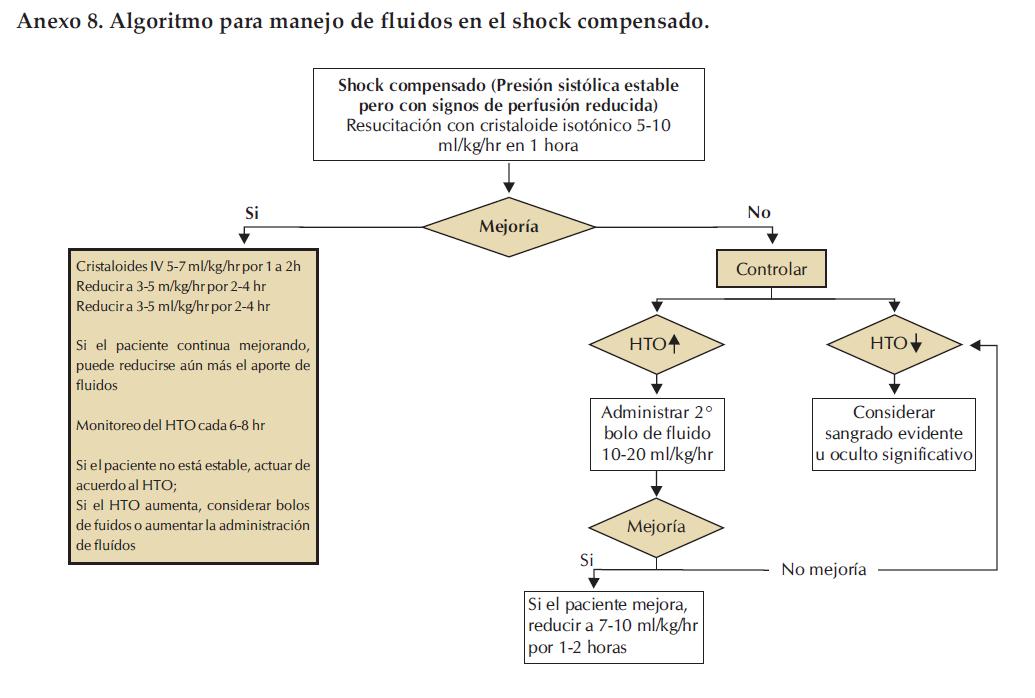
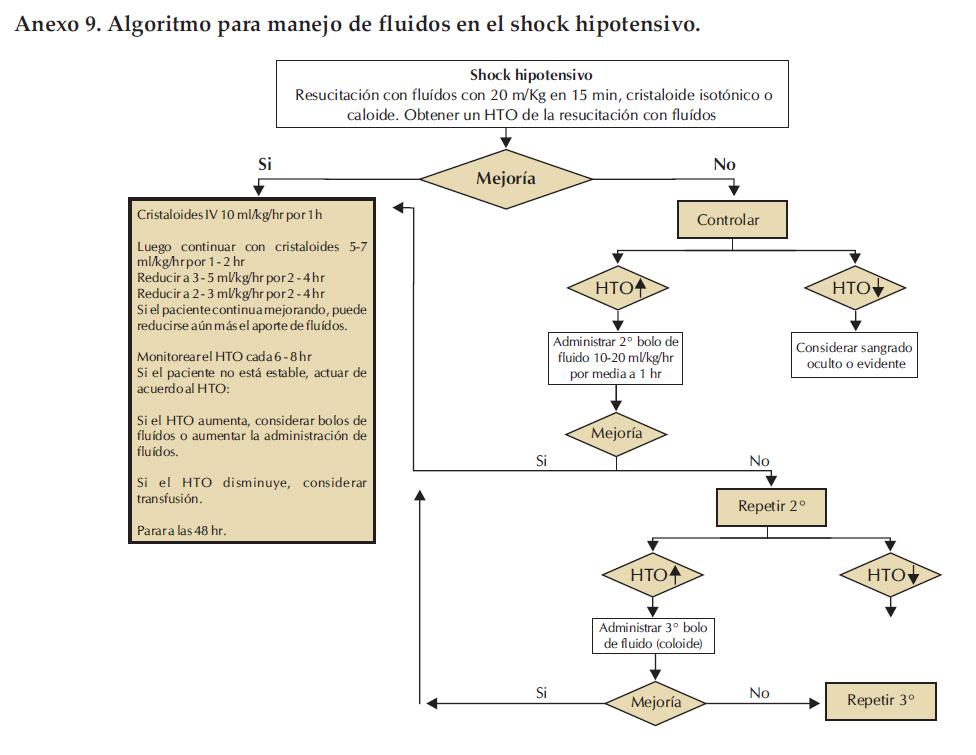
Conceptos generales de importancia en el manejo de casos de dengue (Anexo 8 y 9). La corrección del shock Hipovolémico en el shock por Dengue tiene 2 fases. La 1ª FASE apunta a revertir el shock con la rápida restauración del volumen circulación efectivo. Escenario 3 = Grupo C
La 2º Fase de Terapia Fluídica: Es necesaria para mantener la normovolemia intentando igualar las pérdidas continuas. O sea el escape capilar continuo. Un específico problema que se presenta en este estadio es la tendencia a la sobrecarga de líquidos.
En esta fase, el objetivo es tener un volumen circulatorio aceptable.
Por ello es importante:
- Aportar el mínimo de fluidos IV necesario para mantener una buena perfusión y diuresis de por lo menos 1 ml/kg/hr
- Si se constata un ritmo diurético de más de 3 ml/kp/hr ello puede ser un marcador temprano de sobrecarga hídrica.
- A partir de 2 ml/kp/hr de diuresis se puede ir disminuyendo la infusión de líquidos, para evitar la sobrecarga.
- Habitualmente los fluidos IV son necesarios por solamente 24 – 48 hs
- Reducir los fluidos IV gradualmente cuando la severidad del escape de fluidos disminuye, cerca del final de la fase crítica indicado por:
- La diuresis y/o la ingesta oral de fluidos son adecuadas
- El hematocrito disminuye por debajo de la línea de base en un paciente estable
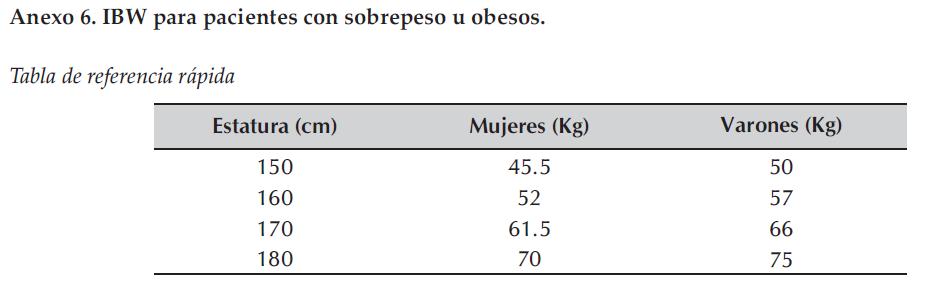
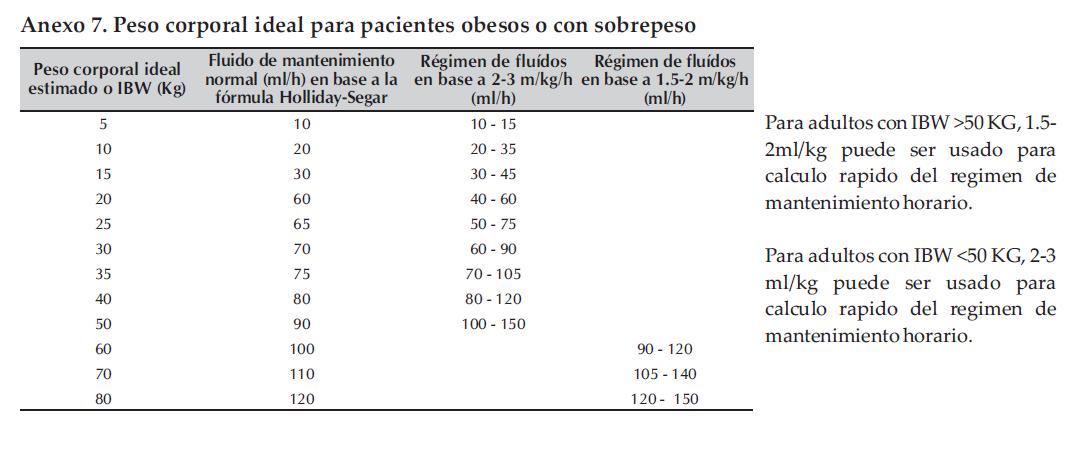
El cálculo de los líquidos para mantenimiento en pacientes con peso normal aparece en el Anexo5 y, para los pacientes obesos con sobrepeso, aparece en el Anexo 6; el peso corporal ideal (PCI) para pacientes obesos o con sobrepeso se muestra en el Anexo 7.
En el momento en que se produzca una disminución súbita del hematocrito, que no este acompañada de mejoría del paciente, se debe pensar que alguna hemorragia importante ha ocurrido y se debe considerar la necesidad de transfundir GRC (5 a 10 ml/kg), cuyos volúmenes pueden repetirse según la evolución del paciente.
Hay poca evidencia de la utilidad de transfundir plasma en sagrados severos, por lo que es necesario evaluar la coagulación del paciente (TP), tiempo parcial de tromboplastina activada (TTPa) y fibrinógeno. Si existen datos clínicos de sangrado y laboratoriales de CID (fibrinógeno <100 mg/dl y la TP, TTPa mayor de 1,5 veces el valor normal) se podrá transfundir plasma fresco congelado, (10 ml/kg) en 30 minutos, en situaciones puntuales según criterio clínico.
La trombocitopenia en el dengue no es necesariamente un factor predictor de sangrado, por lo cual no esta indicado el uso profilactico de plaquetas. En caso de grave trombocitopenia en ausencia de hemorragia significativa, la transfusión de plaquetas no altera el resultado (Anexo 12).
La transfusión de plaquetas está indicada:
- En caso de sangrado importante y persistente no controlado (sangrado en SNC, tubo digestivo, metrorragia), después de haber corregido el estado de choque.
- Previo a procedimientos quirúrgicos o invasivos con riesgo de sangrado (con <50.000/mm3 plaquetas).
Sobrecarga de fluidos
Una de las complicaciones más riesgosas para el paciente con dengue grave es la sobrecarga de fluidos, debido a un exceso en la reposición de líquidos durante la resucitación y/o la reabsorción masiva de grandes volúmenes de fluidos extravasados durante la fase critica. Las complicaciones asociadas a la sobrecarga hídrica son el distres respiratorio, la ICCG y el edema agudo de pulmón.
Son signos tempranos mas frecuentes de sobrecarga hídrica:
- Dificultad para respirar, distres respiratorio
- Taquipnea
- Tiraje intercostal
- Sibilancias, antes que los rales subcrepitantes
- Grandes derrames pleurales
- Ascitis tensa
- Aumento de la presión de la vena yugular
Son signos tardíos de la sobrecarga:
- Edema pulmonar (tos con esputo espumoso y sanguinolento, rales crepitantes difusos, cianosis)
- Choque irreversible (ICC, a menudo en combinación con hipovolemia)
El manejo de la sobrecarga depende de la fase en que se encuentre el paciente:
1. En los pacientes con hemodinámica estable y que ya han pasado la fase crítica (>48h de la defervescencia) debe suspenderse la administración de fluidos. De ser necesario, dar furosemida VO o IV (0,1-05 mg/kg/dosis) cada 12-24 h o una infusión continua de furosemida de 0.1 mg/kg/hora.
- Monitorear niveles de potasio.
Se considera que un paciente ya salio de la fase crítica (escape de fluidos) si presenta los siguientes datos:
- PA estable, llenado capilar normal, pulso lleno<
- El Hto disminuye en presencia de un buen volumen del pulso
- Esta afebril por más de 24–48 h (sin uso de antipiréticos);
- Los síntomas intestinales resolvieron
- La diuresis mejoro
2. Si el paciente tiene hemodinámica estable pero aun esta en la fase critica:
- Reducir el aporte de fluidos. Evitar el uso de diuréticos durante la fase de escape de fluidos para evitar aumentar la depleción del volumen intravascular.
3. Si el paciente esta aun en choque, con hematocrito normal o bajo, y muestra signos de sobrecarga, debe sospecharse hemorragia importante.
- El aporte de más fluidos empeora el pronóstico. Debe transfundirse sangre completa, fresca, a la brevedad posible. Si el paciente permanece en choque y el hematocrito se eleva, considerar bolos de coloides, en las dosis antes indicadas.
Criterios de alta
Deben estar presentes todos los siguientes:
- Afebril 24 – 48 h
- Mejoría del estado clínico (bienestar general, apetito, hemodinámica estable, buena diuresis, no distres respiratorio)
- Tendencia al aumento de plaquetas (usualmente precedido por el aumento de leucocitos)
- Hematocrito estable sin fluidos intravenosos
Tratamiento de las complicaciones hemorrágicas
La hemorragia de mucosas puede presentarse en cualquier caso de dengue, pero si el paciente permanece estable con la reanimación con líquidos, debe considerarse como un sangrado de bajo riesgo.Por lo general, el sangrado mejora rápidamente durante la fase de recuperación. En los casos de trombocitopenia profunda, se debe ordenar reposo estricto en cama y medidas de protección contra traumatismos, para reducir el riesgo de sangrado. No se deben aplicar inyecciones intramusculares, para evitar hematomas.
Cuando se presenta un sangrado importante, generalmente, es de origen digestivo o, en mujeres adultas, vaginal. El sangrado interno puede no ser aparente durante muchas horas hasta que ocurra la primera evacuación con melenas.
Los pacientes con riesgo de hemorragias graves son aquellos con:
- choque prolongado o resistente al tratamiento;
- choque, hipotensión e insuficiencia renal o hepática, y acidosis metabólica grave y persistente;
- uso de agentes antiinflamatorios no esteroideos;
- enfermedad ulcerosa péptica preexistente;
- tratamiento anticoagulante;
- alguna forma de trauma, incluyendo la inyección intramuscular.
Cuando existen alteraciones hemolíticas, se corre el riesgo de hemólisis aguda con hemoglobinuria y se puede requerir transfusión de sangre.
Las hemorragias graves pueden manifestarse por:
- hemorragias graves y persistentes, en presencia de inestabilidad hemodinámica, independientemente del nivel de hematocrito;
- descenso del hematocrito después de la reanimacion con líquidos, junto con inestabilidad hemodinámica;
- choque persistente que no responde al tratamiento con líquidos consecutivos de 40 a 60 ml/kg;
- choque con disminución del hematocrito basal, antes de la reanimación con líquidos.
La transfusión de sangre salva vidas y debe indicarse tan pronto como se sospeche o se compruebe una hemorragia grave. Sin embargo, la transfusión de sangre debe hacerse con cuidado porque existe el riesgo de sobrecarga de líquidos. No espere a que el hematocrito caiga a niveles peligrosos antes de decidir sobre las transfusiones de sangre.
Tenga en cuenta que la recomendación de las Guías de campana para la supervivencia a la sepsis, de considerar un hematocrito menor de 30% como indicación inmediata de transfusión sanguíneas, no es aplicable en los casos graves de dengue. La razón de esto es que, en el dengue, generalmente, la hemorragia se presenta después de un periodo de choque prolongado. Un descenso del 40% o más del hematocrito en el contexto del choque es indicador de hemorragia severa y requerimiento de transfusión.
Otras complicaciones
- El dengue puede complicarse tanto con hiperglicemia como con hipoglicemia (especialmente en los niños), aun en ausencia de diabetes. Son comunes los desbalances electrolíticos y acido-básicos relacionados a los vómitos, diarreas o al uso de soluciones hipotónicas durante la resucitación.
- Deben corregirse los desbalances del sodio, potasio, cloro y la acidosis metabólica. NO se recomienda el uso de bicarbonato con > 7.15
- Diagnosticar y tratar las infecciones nosocomiales secundarias
- Las sobrecargas intratables pueden ser tratadas con la hemofiltración venovenosa (CVVH).
- No hay evidencia de efectos beneficiosos del uso de gammaglobulinas hiperinmunes IV o esteroides.
- El uso de la drotrecogina esta contraindicado por el riesgo de sangrado.
Anexo 1. Recursos necesarios

Anexo 2. Criterios de Hospitalización
Anexo 3. Algoritmo de diagnóstico de Dengue en Periodo Inter-epidémico.
Anexo 4. Algoritmo de diagnóstico de Dengue en Periodo Epidémico.
Anexo 5. Cálculos para la infusión de fluidos IV de mantenimiento normal.

Anexo 6. IBW para pacientes con sobrepeso u obesos.
Anexo 7. Peso corporal ideal para pacientes obesos o con sobrepeso.
Anexo 8. Algoritmo para manejo de fluidos en el shock compensado.
Anexo 9. Algoritmo para manejo de fluidos en el shock hipotensivo.
Anexo 10. Ficha de Monitoreo Clínico.
Anexo 11. Técnica para la determinación de la Prueba del lazo o torniquete.

Anexo 12. Uso de plaquetas durante una epidemia de Dengue.

Anexo 13. Interpretación del Hematocrito

REFERENCIAS
1. Dengue: Tratamiento, Prevención y control. Nueva Edición 2009. A joint publication of the World Health Organization (WHO) and the Special Programme for Research and Training in Tropical Diseases (TDR).
2. Guías de Atención para enfermos de la Región de las Américas. 2010. Organización Panamericana de la Salud.
3. Guía de Atención Clínica Integral del Paciente con Dengue. Instituto Nacional de Salud. Organización Panamericana de la Salud OPS/OMS. 2010.
4. Dengue diagnóstico e manejo clínico. Criança. Ministerio da Saude. 2011.














