Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Pediatría (Asunción)
versão On-line ISSN 1683-9803
Pediatr. (Asunción) v.38 n.1 Asunción abr. 2011
CONSENSO
Manejo de Casos de Dengue durante Epidemias
Management of Dengue Patients during Epidemics
Arbo Antonio, Basualdo Wilma, Bogado Norma, Iramain Ricardo, Lovera Dolores, Pavlicih Viviana(1).
1. Comité Insterinstitucional de revisión de Consenso de Dengue Pediátrico. Sociedad Paraguaya de Pediatría. Asunción – Paraguay.
Correspondencia: Prof. Dr. Antonio Arbo. Instituto de Medicina Tropical. Avda. Venezuela y Florida. Asunción – Paraguay.
Recibido el 31 de Marzo de 2011, acepatado para publicación el 08 de Abril de 2011.
El dengue es una enfermedad viral causada por el virus del dengue, perteneciente al género Flavivirus, familia Flaviviridae. Son arbovirus (arthropod-borne viruses) que son virus transmitidos por la picadura de artrópodos hematófagos (mosquitos y garrapatas). En el caso del virus del Dengue los vectores son los mosquitos de la especie Aedes, principalmente el Aedes aegypti, aunque otras especies como el Aedes albopictus, Aedes meiovittatus, y Aedes scutellaris sp también pueden trasmitir el virus.
Existen cuatro serotipos del virus del dengue (serotipos 1, 2 , 3 y 4) cada uno de los cuales es capaz de causar enfermedad, con la particularidad que la infección por un serotipo no proporciona protección contra serotipos diferentes y por el contrario puede condicionar a enfermedad más severa en la subsecuente infección con un nuevo serotipo.
El dengue es uno de los principales problemas de salud pública en el mundo, y tiene un tremendo impacto en la morbilidad y mortalidad de la población, así como también es responsable de una gran afectación económica en los países que la padecen. Casi la mitad de la población mundial que habita las áreas tropicales y subtropicales está en riesgo de sufrir esta infección. La Organización Mundial de Salud estima que 80 millones de personas por año contraen la infección, con unas 550.000 hospitalizaciones y 25.000 muertes.
La prevalencia del dengue ha aumentado dramáticamente en las Américas en las últimas dos décadas, y principalmente en el Cono Sur en los últimos años. Actualmente el 80% de los casos anuales que se reportan en las Américas se observan en esta parte del continente. En el Paraguay, desde su introducción en el año 1989 hasta el presente, han circulado principalmente los serotipos DENV-1, DENV-2 y DENV-3. Aunque el serotipo DENV-1 fue el serotipo principal circulante entre los 1os 1989 y 2002, el serotipo DENV-2 cocirculó con DENV-1 en los años 2001-2002, apareciendo a partir del 2003 el DENV-3, como el serotipo predominante hasta el presente.
La cocirculación de tres serotipos del virus (DEN 1, 2 y 3) así como la casi seguridad de la introducción del serotipo 4 (por la existencia del mismo en varias áreas del Brasil con quien nuestro país tiene altos índices de intercambio poblacional) muestra el elevado riesgo de epidemias de dengue y dengue hemorrágico. Epidemiológicamente puede considerarse que en nuestro país el dengue se ha hecho endémico (presencia de casos todo el año) con brotes epidémicos bi o trianuales. En este contexto, es imprescindible intensificar las medidas para prevenir la enfermedad, a fin de encarar mejor el problema y reducir el impacto del dengue en el Paraguay.
La capacitación de profesionales de salud en lo que respecta a la atención de los pacientes con dengue es uno de los principales componentes de la Estrategia de Gestión Integrada para la Prevención y el Control del Dengue (EGI-Dengue) del Ministerio de Salud. Para responder a esa necesidad, se elaboró este material de capacitación de profesionales médicos en el cual se delinean las principales recomendaciones para el manejo adecuado de los pacientes.
Cuadro clínico
El Dengue es una enfermedad sistémica y dinámica, de espectro clínico amplio. Incluye formas de manifestaciones clínicas severas y no severas. Después de un periodo de incubación de la enfermedad, comienza abruptamente y evoluciona en 3 fases: fase febril, fase crítica y fase de recuperación.
Fase febril. Esta fase inicial del dengue se caracteriza por el inicio brusco de fiebre, anorexia, vómitos, dolor abdominal leve o intermitente, cefalea, mialgias, artralgias, dolor retroocular, tos y malestar general. La analítica sanguínea revela el hemograma con leucopenia, y es frecuente encontrar una elevación discreta de las enzimas hepáticas. En esta fase el paciente está moderadamente enfermo, suele durar entre 2 y 7 días al cabo del cual viene un periodo de mejoría que puede ir progresando hasta el restablecimiento completo del enfermo o por el contrario empeorar hacia la forma grave. Es frecuente la aparición en esta fase de un exantema pruriginoso. Si la evolución ha sido benigna el cuadro puede etiquetarse como el dengue clásico. Quienes evolucionarán en forma benigna o hacía el empeoramiento es difícil de anticipar en las primeras 48 hs. Sin embargo existen algunas condiciones (presencia de comorbilidad) (tabla 1) que condicionan mayor riesgo hacia una evolución grave.

Fase crítica. Entre el 3°-6° día, la fiebre disminuye y en los casos sin complicaciones cede el cuadro totalmente como se mencionó anteriormente. Sin embargo, un grupo de pacientes evolucionarán hacía una forma grave. La base fisiopatológica que diferencia el dengue grave del dengue clásico es la presencia del fenómeno de fuga capilar. En esta fase los pacientes deben continuar monitorizándose estrictamente, para detectar precozmente la presencia de signos que pueden ayudar al médico a anticipar con alto grado de sensibilidad la evolución o progresión a forma grave, por lo que se denominan signos de alarma (tabla 2). Es en este periodo en que algunos pacientes presentarán un franco deterioro clínico, con extremidades frías y húmedas, tronco caliente enrojecido, sudoración marcada, inquietud, somnolencia, irritabilidad y dolor epigástrico sostenido. Es frecuente encontrar petequias en la cara y extremidades, pueden aparecer equimosis espontáneas, siendo frecuentes las hemorragias en los sitios de venopunción. En ocasiones puede aparecer un exantema eritematoso, maculopapular o hemorrágico, edema de párpados u otro sitio; puede haber cianosis periférica ó peribucal. En esta etapa se presentan derrames en cavidades serosas, ascitis o hidrotórax. En los casos más graves, la respiración es rápida y dificultosa, el pulso puede estar débil, rápido y filiforme, con ruidos cardíacos apagados, y frecuentemente hepatomegalia.

En la tabla 3 se listan los criterios de choque en dengue. Sin embargo, la presencia de pulso débil y una presión diferencial entre 10 mmHg y 20 mmHg son signos de choque incipiente. Algunos pacientes pueden además presentar datos de compromiso visceral como encefalitis, miocarditis o daño severo del hígado (enzimas hepáticas >1000 UI). Dentro de los datos laboratoriales se constata una considerable leucopenia y frecuentemente trombocitopenia. Sin embargo el elemento laboratorial mas revelador de la gravedad del escape capilar es el aumento del hematocrito. El periodo de escape de plasma, clínicamente severo, usualmente dura de 24 a 48 horas. En esta etapa puede haber disminución de la presión de pulso el cual se lo ha relacionado como un marcador de severidad. Por ello es importante buscarlo. En resumen la presencia de choque, sangrado importante, o compromiso visceral como encefalitis, miocarditis o hepatitis constituyen las formas graves del dengue tabla 4.


Fase de desfervecencia. La fase crítica habitualmente dura con tratamiento adecuado 48-72 hs, a lo cual sigue un periodo en el cual se produce la reabsorción gradual de fluidos a partir del compartimiento extravascular. En esta fase aumenta la sensación de bienestar, se estabiliza la hemodinamia y mejora la diuresis. Puede aparecer el clásico exantema de “islas blancas en un mar rojo” y característicamente el hematocrito se estabiliza o disminuye por el efecto de dilución de la reabsorción de líquidos. El recuento de leucocitos usualmente comienza a aumentar inmediatamente después de la defervescencia. La recuperación de las plaquetas es típicamente más tardía que la de los leucocitos.
Exámenes de laboratorio y otros medios diagnósticos
Hemograma: El perfil biométrico clásico en el dengue muestra una cifra de leucocitos inferior a 4500/mm3, a predominio linfocitario con presencia de linfocitos atípicos (hasta del 10%) y eosinofilia tardía. La leucopenia (a expensas de neutrófilos) se normaliza habitualmente hacía el 10° día. La leucocitosis ≥ 6,000 mm3 es un signo asociado a formas graves y de pobre pronóstico, si no hay coinfecciones u otro factor que lo explique. Es frecuente igualmente constatar un descenso en el recuento de plaquetas. La presencia de hematocrito aumentado en un 20% o más sobre el valor promedio para la edad y población que se considere es un signo de hemoconcentración. En el seguimiento del paciente con dengue debe medirse el hematocrito cada 24 horas o menos a partir del tercer día. El recuento de plaquetas debe volver a realizarse en casos de sangrado espontáneo o prueba del lazo positiva.
Diagnóstico específico del Dengue:El diagnóstico de dengue puede realizarse por métodos serológicos, por aislamiento viral o por la demostración de la presencia de antígenos virales. En la fase aguda, la aparición de anticuerpos específicos de tipo IgM permite el diagnóstico. Los anticuerpos específicos de tipo IgM en el caso de dengue aparecen después del 5° día. En los casos secundarios (pacientes que ya padecieron un caso de dengue) es habitual detectar la presencia de anticuerpos de tipo IgG en la fase aguda de la enfermedad. En estos casos los anticuerpos de tipo IgG solo pueden permitir el diagnóstico si se encuentra un incremento del cuádruplo en el título de anticuerpos. De ahí que la sangre para el diagnóstico serológico IgM-IgG (anticuerpos) se toma después del 5° día de iniciado los síntomas. Para determinar la cuadruplicación del título de IgG, se toman 2 muestras de suero, una de la fase aguda y la otra de la fase convaleciente, 3 semanas después de inicio de los síntomas.
En los primeros 5 días de evolución de la enfermedad, el diagnóstico puede realizarse a través del aislamiento del virus por cultivo o por reacción de polimerasa en cadena (PCR) o a través de la determinación de antígeno (NS1) del dengue. Para la determinación de antígeno (NS1) del dengue la sangre deberá ser colectada en los primeros cinco días de iniciada la enfermedad. Su uso debería limitarse a personas con sospecha de Dengue grave y sin diagnóstico serológico previo, debido a que en estas situaciones deben tomarse acciones enérgicas para el correcto manejo de los casos y es importante determinar si el cuadro es de Dengue.
Para el aislamiento viral y PCR, la sangre debe ser colectada en los tres primeros días de iniciada la enfermedad (fase virémica). Para asegurar las optimas condiciones durante el aislamiento, la separación del suero del coagulo se realizará el mismo día de la toma de muestra y en condiciones asépticas. El suero debe enviarse inmediatamente al Laboratorio Central de Salud Pública realizándose el transporte en refrigeración. En caso de no enviar inmediatamente, los tubos con suero se congelarán y se almacenarán en el freezer a -20º C (idealmente a -80ºC). La toma de muestra de sangre para el aislamiento viral solo está justificado en pacientes febriles con sospecha de dengue que aparecen en una localidad sin casos previos o con fines de estudios epidemiológicos, no siendo necesario para el manejo del paciente en casos individuales.
Para la conservación y transporte de las muestras, durante al envío y transporte de las muestras deben observarse las medidas de seguridad elementales para proteger tanto al personal, como a las muestras en sí. El suero debe enviarse dentro de contenedores especiales con tapa rosca asegurada con papel adhesivo. Pueden agruparse varios tubos con una liga de goma y envolverlos en suficiente papel absorbente para evitar el derrame en caso de rotura. Colocar los tubos envueltos dentro de un contenedor plástico o metálico. Enviar los contenedores en cajas de tergopol o termos con refrigerante. Evitar congelaciones y descongelaciones repetidas de las muestras. Cada contenedor debe tener los siguientes rótulos: Urgente, frágil, material biológico, mantener en frío, mantener en posición vertical.
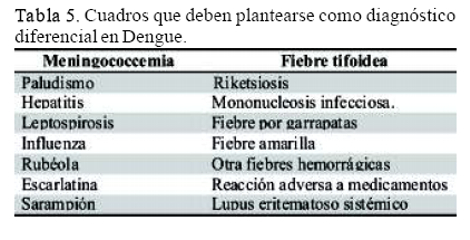
Diagnóstico diferencial.
Varias enfermedades pueden simular un cuadro de Dengue, por lo que es importante una anamnesis y examen físico adecuado. En la tabla 5 se listan los cuadros que el médico debe tener presente como diagnóstico diferencial.
Tratamiento del Dengue por escenarios clínicos
A. Paciente con Dengue sin signos de alarma.
- Nivel de atención: Manejo ambulatorio (el paciente va a su casa).
- Fiebre: Paracetamol 10-15mg/kg/dosis hasta cada 6 hs.
- Dipirona: solo en casos de fiebre refractaria, antecedente de convulsión febril (15 mg/kp/dosis cada 8hs).
- No usar salicilatos, antiinflamatorios no esteroideos (AINES, ej. Ibuprofeno).
- Control médico cada 24 hs. hasta 48 hs. después de haber cedido la fiebre.
- Explicar a los padres o responsables lo siguiente: Si el paciente bebe poco o no bebe, si hay sangrado, está irritable, deshidratado, tiene diarrea, signo(s) de alarma (dolor abdominal moderado o intenso, vómitos persistentes, caída brusca de la temperatura y/o trastornos de la conciencia) el mismo “debe regresar urgentemente al centro asistencial aunque no hayan pasado las 24 horas para su control”.
B1. Pacientes con Dengue con comorbilidad, sin signos de alarma.
- Nivel de atención: El paciente debe ser internado en un Hospital Distrital, Regional o de Referencia.
- Hospitalizar en sala de observación.
- Líquidos VO como en el Grupo A (supervisado).
- Si no tolera la vía oral o bebe poco líquido, hidratar por vía IV a dosis de mantenimiento, excepto si está deshidratado.
- Re-evaluar de acuerdo a evolución clínica.
- Epistaxis: considerar taponamiento.
- Si durante la re-evaluación se detectan signos de alarma pasar al Grupo B2.
B2. Pacientes con Dengue con signos de alarma.
- Nivel de atención: Hospitales, Regionales o de Referencia.
- Estabilizar al paciente, en el lugar del diagnóstico y durante el traslado.
- Administrar Oxígeno, 2-3 litros, por cánula nasal, en pacientes con signos tempranos de choque.
- Administrar líquidos IV: Lactato Ringer o Solución Salina Isotónica:
- pasar una carga de 10 ml/kg en una hora. RE-EVALUAR.
- Si el paciente se estabiliza, seguir con Solución Salina/dextrosalina.
- 7 ml/kp/hora (≤15 kg) o 5 ml/kp/hora (>15 kg) por 2 horas.
- 5 ml/kp/hora (≤15 kg) o 3 ml/kp/hora (>15 kg) por 2 horas.
- Obtener un 2do hematocrito (a las 2 hs):
- Hto igual o en descenso: Hidratación de mantenimiento.
- Hto en ascenso: Nueva carga de Suero Fisiológico a 10ml/kp en una hora.
- Laboratorio:
- Hto y Hb al ingreso, después del reemplazo de fluidos y luego cada 6-12 hs.
- Plaquetas cada 24h o antes según sangrado moderado o grave persistente (incluir crasis sanguínea).
- Tipificación
- Urea, creatinina
- GOT, GPT
- Gasometría
- Acido láctico
- Electrolitos
- Proteínas-albúmina
- Proteína C reactiva
- Orina simple si es necesario
- Imágenes:
- Ecografía tóraco-abdominal
- Rx. de tórax seriada según indicación clínica
- Valorar ecocardiografía
- Monitoreo estricto:
- Signos vitales cada 15-30 minutos, hasta estabilización del paciente
- Observación para detectar cianosis
- Balance hídrico y diuresis horaria
- Si aparecen signos de choque, manejar como grupo C
- Hemorragias moderadas con Hto y Hb estables: se tratan con soluciones cristaloides
- Si no hay respuesta: referir urgentemente al nivel correspondiente, con líquidos IV a 20 ml/kp/hora.
- Si no puede remitir, trate como Grupo C.
- Precaución en pacientes con enfermedad de base.
C. Pacientes con Dengue con choque.
- Nivel de atención: Terciario, en hospitales con UTI.
- Tener en reserva Glóbulos Rojos Concentrados (GRC), Plaquetas y Plasma Fresco Congelado (PFC). Hospitales, Regionales o de Referencia.
- Iniciar el tratamiento en el lugar de primera atención del paciente.
- Oxígeno a alto flujo. Considerar uso de CPAP nasal, siempre que no haya datos de sobrecarga (Grado de Evidencia B).
- Administrar líquidos IV: Ringer lactato o solución salina a 20 ml/kg/bolo (en 3 a 5 minutos), puede repetirse cada 20 minutos hasta un volumen de 60 ml/kg/h o más y refiera a hospitales de referencia.
- Estabilizar al paciente, en el lugar del diagnóstico y durante el traslado.
- Hospitalizar en UTI
- Monitorear minuto a minuto
- Si se le ha administrado 3 bolos o más y no se ha estabilizado, medir la PVC y solicitar ecocardiografía.
- Si la PVC es menor de 8 considere más cristaloides, los necesarios para recuperar la presión arterial o una diuresis ≥ de 1cc/kg/h.
- Recuerde que la PVC en el Shock por Dengue es útil en caso de que esté disminuida. A veces puede estar aumentada por aumento de la sobrecarga (derrame pleural, etc) e igualmente requerir líquidos.
- Corregir acidosis, hipoglicemia, hipocalcemia.
- Si el paciente se estabiliza (el pulso es palpable), seguir con solución salina:
- 10 ml/kp/hora por 2 horas.
- 7 ml/kp/hora (≤15 kg) o 5 ml/kp/hora (>15 kg) por 2 horas.
- 5 ml/kp/hora (≤15 kg) o 3 ml/kp/hora (>15 kg) por 2 horas.
- Si sigue estable, pasar a Hidratación de mantenimiento.
- Si el choque persiste a pesar del tratamiento intensivo, tomar un segundo Hematocrito.
- Hematocrito en ascenso: utilizar coloides como
- Haemacel
- Albúmina
- Plasma Fresco Congelado
- No utilizar dextran
- Hematocrito en descenso: Transfusión de sangre
- Si persisten los signos de choque valorar:
- Pérdidas ocultas
- Insuficiencia cardiaca por miocardiopatía
- Sangrado del SNC
- Falla de bomba: considerar el uso de inotrópicos
- Hemorragias graves (caída del Hto >40% y/o Hb <10 gr/dl): transfundir concentrado globular de eritrocitos.
- En caso de persistencia de sangrado moderado o grave a pesar de transfusión de GRC: transfundir plaquetas
- Laboratorio:
- Tipificación
- Hto y Hb cada 2-4 hs.
- Plaquetas cada 12-24 hs.
- TP, TPTA
- Fibrinógeno
- Hemograma
- Urea, creatinina
- GOT, GPT
- Gasometría
- Acido láctico
- Electrolitos
- Proteínas-albúmina
- Proteína C reactiva
- Orina simple si es necesario
- Imágenes:
- Rx. de tórax seriada según indicación clínica
- Ecografía tóraco-abdominal
- Ecocardiografía precoz
Conceptos generales de importancia en el manejo de casos de Dengue.
- La corrección del choque hipovolémico en el choque por dengue tiene 2 fases.
- La 1ª Fase: Apunta a revertir el choque con la rápida restauración del volumen de circulación efectivo. Escenario 3 = Grupo C.
- La 2º Fase de Terapia Fluídica: Es necesaria para mantener la normovolemia intentando igualar las perdidas continuas, es decir el escape capilar contínuo. Un problema específico que se presenta en este estadio es la tendencia a la sobrecarga de líquidos. En esta fase, el objetivo es tener un volumen circulatorio aceptable.
Por ello es importante:
- Aportar el mínimo de fluídos IV necesarios para mantener una buena perfusión y diuresis de por lo menos 1 ml/kg/h.
- Si se constata un ritmo diurético de más de 3 ml/kp/h puede ser un marcador temprano de sobrecarga hídrica.
- A partir de 2 ml/kp/h de diuresis se puede ir disminuyendo la infusión de líquidos, para evitar la sobrecarga.
- Habitualmente los fluidos IV son necesarios solamente por 24 – 48 hs.
- Reducir los fluidos IV gradualmente cuando la severidad del escape de fluidos disminuye, cerca del final de la fase crítica indicado por:
- La diuresis y/o la ingesta oral de fluidos son adecuadas.
- El hematocrito disminuye por debajo de la línea de base en un paciente estable.
Criterios de alta
A continuación se mencionan los delineamientos generales para el alta del paciente hospitalizado por dengue:
- Ausencia de fiebre por 24 – 48 hs.
- Mejoría del estado clínico (bienestar general, apetito aceptable, hemodinamia estable, buena diuresis, ausencia de distres respiratorio).
- Tendencia al aumento de plaquetas (usualmente precedido por el aumento de leucocitos).
- Hematocrito estable sin requerimiento de fluidos intravenosos.
BIBLIOGRAFÍA
1. Dengue: guidelines for diagnosis, treatment, prevention and control. New edition: World Health Organization; 2009.
2. Guía de Atención Clínica Integral del Paciente con Dengue. Colombia: Ministerio de Protección Social; 2010.
3. Martínez-Torres E. Dengue. Estudos Avançados. 2008;22:33-52.
4. Hunsperger EA. Evaluation of commercially available anti–dengue virus immunoglobulin M tests. Emerging Infectious Diseases (serial online), 2009, March (date cited). Accessible at http://www.cdc.gov/EID/content/15/3/436.htm
5. Ngo NT, Cao XT, Kneen R. Acute management of dengue shock syndrome: a randomized double-blind comparison of 4 intravenous fluid regimens in the first hour. Clin Infect Dis. 2001;32:204–213.
6. Wills BA. Comparison of three fluid solutions for resuscitation in dengue shock syndrome. N Engl J Med. 2005;353:877–89.
7. Singhi S, Kissoon N, Bansai A. Dengue and dengue hemorrhagic fever: management issues in an intensive care unit. J Pediatr (Rio J). 2007;83(2 Suppl):S22-35.
8. Brierley J, Carcillo JA, Choong K. Clinical practice parameters for hemodynamic support of pediatric and neonatal septic shock: 2007 update from the American College of Critical Care Medicine. Crit Care Med. 2009;37:666–88.
9. Chye JK, Lim CT, Vertical transmisión of dengue. Clin Infect Dis. 1997;25: 374-77.
10. Smart K, Safitri I. Evidence behind the WHO Guidelines: Hospital Care for Children: What Treatments are Effective for the Management of Shock in Severe Dengue?. J Trop Pediatr. 2009;55:145-8.
11. Ranjit S, Kissoon N. Early differentiation between dengue and septic shock by comparison of admission hemodynamic, clinical and laboratory variables: a pilot study. Pediat Emerg Care. 2007;23:368-75.
12. Cam BV, Tuan DT, Fonsmark L. Randomized comparison of oxygen mask treatment vs.nasal continuous positive airway pressure in dengue shock syndrome with acute respiratory failure . J Trop Pediatr. 2002;48:335-39.
13. Ranjit S, Kissoon N. Dengue hemorrhagic fever and shock syndromes. Pediatr Crit Care Med. 2011;12:90-100.
14. Bethell DB, Gamble J, Loc PP. Noninvasive measurement of microvascular leakage in patients with dengue hemorrhagic fever. Clin Infect Dis. 2001; 32: 243–53.














