Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Pediatría (Asunción)
On-line version ISSN 1683-9803
Pediatr. (Asunción) vol.38 no.1 Asunción Apr. 2011
CASO CLINICO
Síndrome de la Piel Escaldada Estafilocóccica
Staphylococcal Scalded Skin Syndrome
Edid Dietz Sánchez (1), Graciela Cabrera de Fiandro (2).
1. Jefa de Sala del Hospital Pediátrico Municipal de Encarnación. Encarnación, Paraguay.
2. Directora del Hospital Pediátrico Municipal de Encarnación. Encarnación, Paraguay.
Correspondencia: Dra. Edid Dietz Sánchez. Avda. Irrazábal casi Curupayty. Encarnación, Paraguay. Email: escrietz@hotmail.com
Recibido el 16 de Febrero de 2011, aceptado para publicación el 10 de Marzo de 2011.
RESUMEN
Introducción: El Síndrome de la Piel Escaldada Estafilocóccica o Enfermedad de Ritter es una grave afección cutánea de repercusión sistémica producida por la toxina exfoliativa del Stafilococcus aureus grupo phago II, provocando una separación intraepidérmica dentro del estrato granuloso de la piel. El diagnóstico es clínico y apoyado por la biopsia cutánea que lo confirma y descarta diagnósticos diferenciales como Epidermólisis ampollosa, Síndrome de Steven Jhonson.
Presentación del Caso: Lactante de 10 meses de edad, de sexo femenino, procedente del área periurbana de Encarnación, ingresa con lesiones cutáneas de 7 días de evolución tipo ampollosas al inicio, que luego se rompieron dejando un exudado seroso y con costras, simulando una quemadura, rápidamente extensivas a todo el cuerpo. Examen físico: Paciente grave, hipoactiva e irritable, con lesiones descamativas en todo el cuerpo, con pocas lesiones ampollosas, signo de Nikolsky (+), áreas de piel agrietada, otras denudadas, con costras melicéricas. Signos de deshidratación severa y edema de extremidades. Tª 38ºC, Peso 8650 grs., Talla: 69,5 cm, FR 40, FC 150. Se instala vía central, se realizan expansiones con solución fisiológica y se inicia cefotaxima más oxacilina. Estudios auxiliares: Hemograma; GB 22400 por mm3, N 59%, L 41%, Hg 10,7 gr/dl, Hcto. 33 %, Glucosa: 103 mg/dl, Urea: 65mg/dl, Calcio: 5,4 mg/dl, PCR positivo, VDRL no reactivo, HIV negativo. Plaquetas 360000 por mm3, TP 35% de actividad, Albúmina: 2,1g/dl. Orina simple normal. Electrolitos; Sodio146, Potasio: 5,59. Rx de tórax normal. Al 3º día de internación presenta Hg7 gr/dl, Hcto 22 %, requirió transfusión de GRC, albúmina, vitamina K, corrección de Calcio por hipocalcemia y convulsiones. Recibió leche Kass1000 por SNG y se le realizó lavados de piel con solución fisiológica. Paciente muy grave y edematizada los 3 primeros días y luego con mejoría progresiva, fue dada de alta a los 14 días con nivel de albúmina de 3,6 g/dl, sin edemas y con la piel cicatrizada con indicación de emolientes cutáneos y orientación nutricional.
Comentarios: El síndrome de la Piel Escaldada es una entidad grave cuando se presenta en la forma generalizada; en este caso la consulta tardía agravó la presentación clínica, ingresando la paciente en estado séptico y con complicaciones severas. El manejo de estos pacientes requiere de una UCIP, nuestra niña fue atendida en una sala de terapia intermedia con los recursos básicos para su tratamiento exitoso.
Palabras claves: Piel escaldada, escaldadura estafilocócica, sepsis, enfermedad de Ritter, Stafilococcus aureus.
ABSTRACT
Introduction: Staphylococcal Scalded Skin Syndrome, or Ritter’s disease, is a severe skin condition caused by the systemic impact of the exfoliative toxin produced by Staphylococcus aureus phage-group II, which causes intradermal separation in the granular layer. The diagnosis is clinical and supported by corroborative skin biopsy that excludes the differential diagnoses of epidermolysis bullosa or Stevens-Johnson syndrome.
Case Presentation: Infant, 10 months old, female, from the peri-urban area of Encarnacion, was admitted with skin lesions of 7 days duration, initially of bullous type, which then broke, leaving a serous exudate and crusting, similar to the results of a burn, which quickly extended all over her body. Physical exam: Severely ill patient, underactive and irritable, with scaly lesions all over her body and a few bullous lesions, Nikolsky sign positive, areas of cracked skin, other areas bare with melicerous crusts, signs of severe dehydration, and swelling of limbs. Temp 38º C, weight 8650 grams, height: 69.5 cm, respiratory rate 40, heart rate 150. Installed central venous catheter; skin expansions done with saline, and initiated cefotaxime plus oxacillin. Ancillary studies: CBC: WBC 22400 mm3, neutrophils 59%, lymphocytes 41%, Hgb 10.7 g/dL, HCT 33%, glucose 103 mg/dL, urea 65 mg/dL, calcium 5.4 mg/dL, positive PCR, negative VDRL negative, HIV negative. Platelets 360 000 mm3, prothrombin time (PT) 35% of activity, albumin: 2.1 g/dL. Urinalysis: Electrolytes, Sodium 146, Potassium: 5.59, CXR normal. On the 3rd day of hospitalization HG 7 g/dL, HCT 22%, required transfusion of packed red blood cells PRBC, albumin, vitamin K, Calcium correction due to hypocalcemia and convulsions. Administered “Leche Kas 1000" (hydrolyzed sodium casein formula) administered by NGT and skin washed with saline. Patient was critically ill and edematous for the first 3 days then gradually improved. The patient was discharged after 14 days with serum albumin 3.6 g/dL, without edema and skin scarred with skin emollients and nutrition counseling indicated.
Comments: Scalded skin syndrome is a severe condition when it occurs in the generalized form, in this case delay in seeking medical care aggravated the clinical presentation, putting the patient through severe septic complications. Management of such patients calls for a PICU, but our patient was successfully treated in an intermediate care ward with basic resources.
Keywords: Staphylococcal scalded skin syndrome, sepsis, Ritter disease, Staphylococcus aureus
INTRODUCCIÓN
El Síndrome de la Piel Escaldada Estafilocócica (SSSS), también denominada Enfermedad de Ritter (en neonatos) o simplemente Síndrome de la Piel Escaldada, es producida por la toxina exfoliativa tipo A y B (ETA y ETB) del Stafilococcus aureus grupo II, fagotipos 3A, 3B, 3C, 55 o 71 y afecta a neonatos y niños menores de 5 años.
Entre 20 y 40 por ciento de la población sana lleva S. aureus en su cavidad nasal (1-5). La infección aparece principalmente en los meses calurosos.
Se inicia como una infección localizada: ombligo, periorificial (boca, ojos o ano). En neonatos se inicia con una conjuntivitis purulenta, infección nasofaríngea o el ombligo infectado. La piel presenta una descamación intraepidérmica por diseminación hematógena de la toxina desde lesiones cutáneomucosas.
La piel se denuda al mínimo roce tanto en zonas afectadas como en zonas aparentemente sanas (signo de Nikolsky), este desprendimiento ampolloso a nivel de la capa granulosa de la epidermis se produce por la acción de las exotoxinas que actúan rompiendo la unión entre desmosomas (1,2-4).
Sus manifestaciones clínicas son: eritrodermia con aparición de ampollas, descamación posterior y áreas denudadas de la piel de tipo quemaduras o escaldaduras, signo de Nikolsky positivo: al tocar un área de la piel se forma ampolla; fisuración y costras periorales, anales o periorbitarios. Fiebre y malestar general. Conjuntivitis y edema palpebral.
Afecta más a la cara, las axilas y las ingles, aunque puede afectar a toda la superficie corporal.
Existen tres formas clínicas: Generalizada o enfermedad de Ritter, Impétigo bulloso (forma localizada) y Forma escarlatiniforme (1,2,5-7).
La deshidratación y los trastornos hidroelectrolíticos son las complicaciones más frecuentes sobre todo si el área de piel denudada es extensa y se convierte en puerta de entrada de gérmenes que pueden originar una sepsis, neumonías, celulitis, fascitis necrotizantes. Las infecciones graves tales como sepsis son raras.
El diagnóstico es fundamental y habitualmente clínico, ya que no existen alteraciones analíticas específicas.
Hisopos superficiales de lesiones de la piel y la nariz no son útiles para confirmar un diagnóstico de SSSS. Puede ser identificado las cepas específicas de estafilococos que producen exotoxinas exfoliativas mediante análisis inmunoenzimático (ELISA) o reacción en cadena de la polimerasa (PCR) pero solo en laboratorios muy específicos (1,2).
No debe realizarse frotis o cultivos de las lesiones cutáneas ya que están ocasionadas por la acción de las toxinas y no por la acción directa del estafilococo. El hemocultivo también suele ser negativo. La biopsia cutánea permite aclarar el diagnóstico en los casos dudosos, no demostrando necrosis ni signos inflamatorios, a diferencia del principal diagnóstico diferencial, la Necrólisis Epidérmica tóxica (1,2,6).
El principal diagnóstico diferencial es la necrólisis epidérmica tóxica, o enfermedad de Lyell, que es 10 veces más frecuente, afecta a las mucosas, está relacionada con la exposición a fármacos y tiene un patrón histológico distinto. Además, debe diferenciarse de otras enfermedades exfoliativas como el pénfigo, la mastocitosis ampollosa, el eritema multiforme bulloso o la enfermedad injerto contra huésped, también de las quemaduras de segundo grado.
En las formas leves y localizadas, sin afectación del estado general, se recomienda el tratamiento ambulatorio, con un antibiótico antiestafilocócico, en nuestro medio se dispone de la cefalexina, cefadroxilo, amoxicilina más sulbactam o clavulanato.
La antibioterapia tópica no se recomienda en las lesiones cutáneas, aunque debe utilizarse si existe conjuntivitis asociada, rinitis purulenta o costras melicéricas.
Si un niño tiene fiebre y exfoliación extensa, con mal estado general, deshidratado, su ingreso en el hospital es aconsejable.
Al ingresar el paciente y antes de iniciar la antibioticoterapia, tomar hemocultivos y de las lesiones cutáneas (2,3,8). Se inicia antibiótico endovenoso específico (de preferencia oxacilina) y evaluar cobertura de Gram negativos si se sospecha una sepsis sobreagregada.
Otro aspecto fundamental del tratamiento son las medidas de soporte: El aporte adecuado de líquidos para evitar la deshidratación y el uso de analgesia. El niño debe ser atendido en un ambiente cálido, limpio, con un mínimo de ropa. Un emoliente, tal como una mezcla de 50 de parafina blanda blanco y parafina líquida, puede aplicarse a las lesiones para reducir la pérdida de fluidos y calmar el área. Los emolientes deben ser aplicados hasta que se haya producido la cicatrización completa. Si una lesión debe ser cubierta, un apósito no adherente debe ser aplicado y asegurado con un vendaje. No se debe utilizar cinta adhesiva (1,2).
CASO CLÍNICO
Lactante de 10 meses de edad, de sexo femenino, procedente del área periurbana de Encarnación, con historia de lesiones cutáneas de 7 días de evolución de tipo ampollosas al inicio, que fueron rompiéndose dejando escapar un exudado seroso y con formación de costras, simulando una quemadura, que se extendieron rápidamente a todo el cuerpo. Fue medicada por los padres con cloranfenicol un día antes de la consulta. Los mismos argumentaron no haber acudido antes a la consulta debido al temor de la manipulación de las lesiones cutáneas extensas.
El examen físico reveló una paciente con aspecto grave, hipoactiva e irritable, con lesiones dérmicas de tipo descamativas localizadas en todo el cuerpo y pocas lesiones ampollosas, signo de Nikolsky (+), áreas de piel agrietada, otras denudadas, con costras melicéricas, sin superficie sana. Presentaba boca y mucosa yugal secas, ojos hundidos y edema generalizado (Figura 1). Signos vitales; Tº 38ºC, Peso: 8650 gr., Talla: 69,5 cm., FR 40 x min., FC 150 x min.
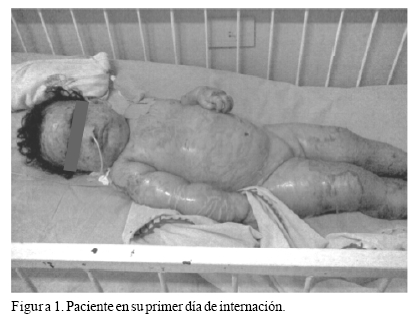
Estudios auxiliares: Hemograma: GB 22400 por mm3, N 59%, L 41%, Hg 10,7 gr/dl, Hcto. 33%, Glucosa: 103 mg/dl, Urea: 65mg/dl, Creatinina: 0,7 g/dl, Calcio: 5,4 mg/dl, PCR positivo, VDRL no reactivo, HIV negativo. Plaquetas 360000 por mm3, TP 35% de actividad, Albúmina: 2,1g/dl. Orina simple normal. Electrolitos; Sodio: 146, Potasio: 5,59.
Se le practicó Rx de tórax que no presentó anormalidades. Al 3º día de internación, ante los signos de inestabilidad hemodinámica se solicitó control laboratorial con retorno de Hg7 gr/dl, Hcto 22 %.
Se le instaló vía venosa central y se realizó resucitación con solución fisiológica isotónica al 0,9% .Se inició cefotaxima más oxacilina. Requirió transfusión de GRC, albúmina, vitamina K y corrección de calcio por hipocalcemia y convulsiónes. Recibió leche Kass 1000 por SNG.
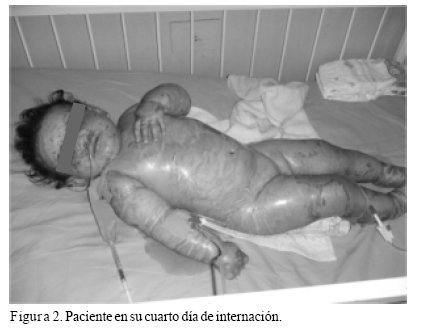
Se procedió a la realización de lavados de la piel con solución fisiológica. La paciente se encontraba muy grave y edematizada los 3 primeros días, pero fue respondiendo paulatinamente a las medidas implementadas y presentó mejoría progresiva (Figura 2), siendo dada de alta a los 14 días habiendo recuperado sus niveles de albúmina, sin edemas y con la piel cicatrizada, con indicación de emolientes cutáneos y orientación nutricional.
DISCUSIÓN
El caso corresponde a una forma no habitual de presentación de un Síndrome de la Piel Escaldada Estafilocóccica (SSSS), por ser muy grave debido a la consulta tardía. Es importante señalar que con un diagnóstico y tratamiento oportuno por vía oral y manejada en la consulta ambulatoria con seguimiento apropiado, tiene en general muy buen pronóstico (1,2). Los casos que pueden ser potencialmente graves son aquellos con afectación general, con lesiones extensas que predisponen a los trastornos hidroelectrolíticos e infecciosos, que deben ser identificados por el personal de salud y asistidos adecuadamente en un medio hospitalario.
Esta paciente ha desarrollado una importante hipoalbuminemia asociada a hipocalcemia sintomática con convulsiones, cuya etiología podría ser la extensa exudación cutánea por la amplia exfoliación y la ingesta inadecuada de alimentos desde el inicio de su enfermedad.
La automedicación con cloranfenicol es otro factor de gravedad asociado con esta paciente, conociendo los posibles efectos sobre la inmunidad de este antibiótico, que en nuestro país aun se puede adquirir fácilmente fuera de las farmacias y hospitales.
Pacientes con esta forma grave complicada con sepsis no es habitual como forma de presentación del Síndrome de la Piel Escaldada, la consulta tardía favoreció el establecimiento de la Sepsis y las complicaciones consecuentes. Según un estudio de casos en 10 años del Hospital Universitario Infantil la Paz de Madrid, se presentaron 26 casos en el periodo estudiado, la media de edad fue de 29 meses y el promedio de día de hospitalizaciones fue de 6,3 días, el hemograma y la PCR normales en todos los casos (6).
En neonatos puede presentarse formas más graves con mayor descamación y mayor riesgo de transtornos hidroelectrolíticos según los pocos casos descriptos en la literatura, ello se debe posiblemente a la menor capacidad de aclaramiento de las toxinas estafilocócicas a esta edad (3,4,5). Ha sido descrito un caso fatal de Síndrome de la piel escaldada en un recién nacido prematuro que nació con lesiones faciales típicas de la enfermedad, la que adquirió intraútero y no respondió a la antibioticoterapia produciéndose el óbito por fallo respiratorio a las 24 horas de vida (3).
Este síndrome es una entidad poco frecuente pero es necesario tenerla presente en el consultorio y en las urgencias, considerando que la falta de educación y de higiene son factores presentes y favorecedores en nuestra comunidad. En niños mayores y con lesiones poco extensas se puede manejar exitosamente con antibióticos antiestafilocócicas por vía oral, las lesiones más extensas, en inmunodeprimidos, en neonatos y en pacientes con alto riesgo social es recomendable tratarlas en un medio hospitalario, sobre todo para un mejor monitoreo de posibles complicaciones.
AGRADECIMIENTOS
Al personal de enfermería, asistentes sociales, bioquímicos, nutricionistas, médicos de guardia, psicólogas, personal administrativo del Hospital Pediátrico Municipal de Encarnación y a todas las personas que colaboraron para la recuperación clínica exitosa de la paciente, ya que la misma proviene de una familia de muy limitados recursos económicos y sociales.
REFERENCIAS
1. Simpson C. The management of staphylococcal scalded skin syndrome in infants. Nurs Times. 2003;99:59-61. [ Links ]
2. Patel GK, Finlay AY. Staphylococcal scalded skin syndrome: diagnosis and management. Am J Clin Dermatol. 2003;4:165-75. [ Links ]
3. Faden H. Neonatal staphylococcal skin infections. Pediatr Infect Dis J. 2003;22:389. [ Links ]
4. Mockenhaupt M, Idzko M, Grosber M, Schopf E, Norgauer J. Epidemiology of staphylococcal scalded skin syndrome in Germany. J Invest Dermatol. 2005;124:700-03. [ Links ]
5. El-Helali N, Carbonne A, Naas T, Kerneis S, Fresco O, GiovangrandiY, et-al. Nosocomial outbreak of staphylococcal scalded skin syndrome in neonates: epidemiological investigation and control. J Hosp Infect. 2005;61:130-138. [ Links ]
6. Nso-Roca AP, Baquero-Artigao F, García-Miguel MJ, de-José Gómez MI, Aracil-Santos FJ, del-Castillo-Martín F. Síndrome de escaldadura estafilocócica. An Pediatr (Barc). 2008;68(2):124-27. [ Links ]
7. Weber D, Cohen M, Rutala W. El enfermo agudo con fiebre y exantema. En: Mandell G, Bennett J, Dolin R. Enfermedades Infecciosas. Principios y práctica. 6 ed. España. Elsevier; 2006.p.737. [ Links ]
8. Asensio A, Canton R, Vaque J, Rossello J, Calbo F, García-CaballeroJ, et-al. Nosocomial and community-acquired meticillin - resistant Staphylococcus aureus infections in hospitalized patients (Spain, 1993-2003). J Hosp Infect. 2006;63:465-71. [ Links ]














