Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Pediatría (Asunción)
On-line version ISSN 1683-9803
Pediatr. (Asunción) vol.38 no.1 Asunción Apr. 2011
ARTÍCULO ORIGINAL
Aceptación del uso de aerocámaras
Acceptance of the Use of Holding Chambers
Edid Dietz Sánchez (1), Graciela Cabrera de Fiandro (2).
1. Clínico Pediatra. Jefa de Sala del Hospital Pediátrico Municipal de Encarnación. Encarnación, Paraguay.
2. Pediatra. Directora del Hospital Pediátrico Municipal de Encarnación. Encarnación, Paraguay.
Correspondencia: Dra. Edid Dietz Sánchez. Avda. Irrazábal casi Curupayty- Encarnación. Encarnación, Paraguay. Email: escrietz@hotmail.com
Recibido el 16 de Febrero de 2011, aceptado para publicación el 10 de Marzo de 2011.
RESUMEN
Introducción: Las últimas recomendaciones de publicaciones científicas, de la Global Initiative for Asthma (GINA), y los consensos europeos, coinciden en que la mejor forma de administrar salbutamol es la aerosolizada por su eficacia, acción más directa, mayor practicidad, menores efectos colaterales. Sin embargo no todos los pacientes, incluidos algunos profesionales de la salud, aceptan su uso por razones culturales, de creencias, desactualización o por no atreverse a la innovación. No siempre lo recomendado por la ciencia es aceptado e incorporado a la práctica diaria por los pacientes o por los profesionales de la salud.
Objetivo: Obtener una aproximación objetiva de la aceptabilidad de los aerosoles de salbutamol por las madres de los pacientes con sibilancias o asma.
Metodología: Estudio descriptivo, observacional, realizado con encuestas aplicadas a madres de pacientes que están usando o han usado salbutamol como tratamiento broncodilatador. La encuesta se realizó desde el 1 de julio al 31 de agosto de 2010 a pacientes que acudieron al consultorio. Se analizaron los datos con el programa EPI- Info 2002.
Resultados: Respondieron a la encuesta 102 madres de pacientes, el rango de edad de los niños fue: 0 a 11 años y la media de 3 años. Usó salbutamol en aerosol: 79,4% de los pacientes, jarabe: 65,7 % y nebulizaciones: 72,5%. Cuál le parece mejor: 72% salbutamol en aerosol en aerocámara; 19% en jarabe y el 9% en las nebulizaciones. Alguien le dijo que el aerosol produce adicción: 40,6% y le dijo un vecino en el 50%, un familiar 12,5%, una enfermera 10,4%, un pediatra 8,3% y un médico general 15,7%. Cree que produce adicción: Sí 12,9%. Recomendaría el uso de aerocámaras el 76,8% de las encuestadas.
Conclusión: Hay un porcentaje mayor de encuestadas que acepta la utilización del aerosol como mejor forma de usar el salbutamol, sin embargo hay un 28 % que no acepta los aerosoles. Un respetable número de pacientes (34,4%) refieren ser desaconsejadas en el uso de la aerosolterapia por profesionales sanitarios. El jarabe goza de una cierta aceptación, argumentando mayor aprobación por el niño y mayor efectividad. Pesa mucho la creencia popular en la forma de administrar el salbutamol, lo cual resalta la disrelación entre la evidencia científica y la aceptación del paciente o de su madre y del profesional sanitario que aplica el tratamiento broncodilatador con salbutamol.
Palabras claves: Aceptación de aerosoles, aceptación de aerocámara, salbutamol en aerosol, tratamiento broncodilatador, betaagonistas, asma, broncoobstrucción, Bronquiolitis.
ABSTRACT
Introduction: The latest recommendations of scientific publications, the Global Initiative for Asthma (GINA), and European consensus all agree that the best way to administer salbutamol is as an aerosol due to its effectiveness, more direct action, greater convenience, and reduced side effects. However, not all patients, including some health professionals, accept their use due to cultural reasons, beliefs, or due to being out of date or reluctant to try innovations. What is recommended by science is not always accepted and incorporated into daily practice by patients or healthcare professionals. Objective: To obtain an objective estimate of the acceptability of aerosol salbutamol by the mothers of patients with wheezing or asthma. Methodology: A descriptive observational study carried out by surveying mothers of patients who are using or who have used salbutamol as a bronchodilator. The survey was carried out between July 1 and August 31, 2010 on patients attending the clinic. Results: The survey was completed by 102 mothers of patients, with children ranging from age 0 to 11 years with a mean age of 3 years. Salbutamol was used as aerosol by 79.4% of patients, as syrup by 65.7%, and in a mist by 72.5%. Asked which seems better, 72% cited salbutamol aerosol with a holding chamber, 19% syrup, and 9% the mists. Asked if someone had told them the aerosol causes addiction, 40.6% said someone had, with 50% citing a neighbor, 12.5% a relative, 10.4% a nurse, 8.3% a pediatrician, and 15.7% a general practitioner. Asked if they believe it causes addiction, 12.9% said they did, and 76.8% said they would recommend the use of holding chambers. Conclusion: A majority of respondents accepts the use of aerosol as the best way to administer salbutamol, while 28% do not accept aerosols. A notable number of mothers (34.4%) reported being discouraged from the use of aerosol by health professionals. The syrup has a certain acceptance, with better acceptance by the child and better effectiveness being cited as reasons. Popular beliefs about how to administer salbutamol are influential, which highlights the disconnection between scientific evidence and acceptance by the patient or patient’s parents and the medical personnel applying bronchodilator therapy with salbutamol.
Keywords: Patient acceptance of health care, aerosol holding chambers, bronchodilators, acceptance, salbutamol inhaler, bronchodilator therapy, beta-agonists, asthma, bronchial obstruction, bronchiolitis.
INTRODUCCIÓN
El tratamiento extensamente recomendado para tratar las crisis broncoobstructivas en la edad pediátrica constituye la administración de un broncodilatador de acción rápida como el salbutamol tanto en la sala de urgencias como en la casa (1-3).
En nuestro país se utiliza y se comercializa el salbutamol en tres formas de presentación: jarabes, gotas para nebulizar y aerosoles. Los jarabes utilizados inicialmente, se dejaron de considerar en el tratamiento con salbutamol por sus mayores efectos colaterales debido a las dosis mayores con que se maneja. Luego fueron utilizándose de preferencia los nebulizadores, los cuales acarreaban el inconveniente de la accesibilidad para el paciente, la contaminación en los servicios de urgencias, la sensación de sofocación que provocaba en los pacientes, y las dificultades relacionadas con las condiciones técnicas apropiadas (en cuanto al tamaño de las partículas para ser efectivas) (4-6).
Los aerosoles y los dispositivos de inhalación directa están disponibles desde 1956 junto con los espaciadores o aerocámara, los cuales se han tornado cada vez más efectivos y sofisticados con el correr del tiempo (7). Rápidamente la aerosolterapia pasó a ser el Gold Standart en el tratamiento broncodilatador recomendado por las principales guías para el tratamiento del Asma, incluso como prueba terapéutica de la Bronquiolitis (1-4,8-11).
Sin embargo en la práctica médica diaria, es posible encontrar frecuentemente madres que se niegan, abandonan, o rechazan el uso de aerosoles por la extendida creencia de que son causantes de adicción, e inclusive por algunos profesionales pediatras, quienes argumentan que no está indicado en niños, contribuyendo a que la madre abandone el tratamiento y continúe con los jarabes clásicamente conocidos y de libre comercialización.
Las ventajas descriptas de la aerosolterapia son:
- Igual o mayor eficacia que el tratamiento nebulizado
- Menor tiempo requerido para administrar las dosis
- Menos efectos colaterales
- Mejor disponibilidad a nivel pulmonar
- Menor probabilidad de contaminación
- Menor costo
- No hay necesidad de realizar mantenimiento
- Mayor practicidad ya que puede utilizarse en cualquier lugar sin requerir de energía eléctrica, baterías, etc.
Nuestra sociedad paraguaya presenta características culturales particulares, una de las cuales es la resistencia a las innovaciones, incluyendo el ámbito tanto de los pacientes como de los profesionales sanitarios. En Encarnación, ciudad fronteriza con Posadas (Argentina) los profesionales médicos convivimos con el inconveniente de una baja credibilidad, ya que un tratamiento suele tener mayor aceptación si fue previamente instituido en nuestra vecina Posadas.
Por lo expuesto anteriormente, surge la inquietud de confirmar aquello frecuentemente observado en la práctica diaria, para lo cual hemos elaborado una encuesta a las madres de los niños que utilizaron tratamiento broncodilatador.
OBJETIVO
Obtener una aproximación objetiva de la aceptabilidad de los aerosoles de salbutamol por las madres de los pacientes con broncobstrucción.
METODOLOGÍA
Estudio descriptivo, observacional, realizado con encuestas aplicadas a madres de pacientes pediátricos hasta 14 años de edad, atendidos en el Hospital Pediátrico Municipal de Encarnación. La encuesta se aplicó a todas las madres que tras un primer interrogatorio o por estar asentada en la historia clínica de consultorio, habían utilizado tratamiento con salbutamol a sus niños. La encuesta se aplicó desde el 1 de julio al 31 de agosto de 2010. Los datos fueron analizados con el Programa Epi Info 2010.
RESULTADOS
Fueron encuestadas 102 madres de pacientes que fueron atendidos en el Hospital Pediátrico Municipal de Encarnación. El rango de edad de los pacientes fue de 1 mes a 11 años. La media de edad, fue de 3 años.
El 65,7 % de las madres encuestadas admitió haber utilizado salbutamol en jarabes, el 72,5% utilizó salbutamol en nebulizaciones y el 79,4% aerosoles. Resalta la combinación de formas de presentación del salbutamol, así, 48 encuestadas refirió que le prescribieron el uso simultáneo de jarabe y aerosol y 47 nebulizaciones y jarabe simultáneamente. Estas combinaciones incrementan las dosis administradas al paciente y por consiguiente elevan el riesgo de efectos colaterales.
Por otro lado, un considerable número de encuestadas (79,4%), recibió indicación de aerosolterapia demostrando que la existencia de profesionales que sí lo están utilizando en nuestro medio.
La percepción materna fue favorable en cuanto que el 72% (Figura 1) respondió que el uso de aerosoles le pareció de mejor respuesta para el tratamiento broncodilatador de su hijo, el 19% respondió Jarabe, el 9% nebulizaciones, el 1% cualquiera y no sabe. El 40,6% respondió que le informaron que su uso produce adicción.
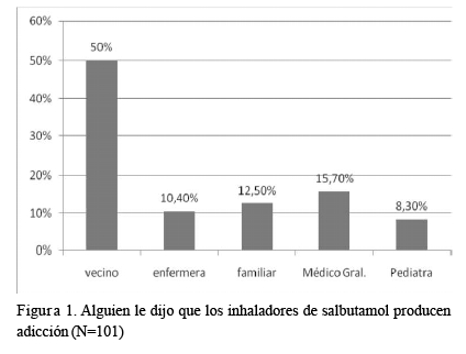
Los vecinos, fue la respuesta materna cuando se les preguntó quién le dijo que el salbutamol producía adicción en un 50% de los casos, pero lo más preocupante es que en un 34,4% respondieron que fueron los profesionales sanitarios incluidos pediatras en un 8,3% (Figura 1).
En cuanto a las causas por lo que desaconsejaron el uso de aerosoles 41/57 respondió que fue principalmente por la creencia de que produce acostumbramiento o adicción (tabla 1). En relación a quienes le desaconsejaba el uso de los aerosoles también los vecinos fueron los que desanimaron a las madres al uso de los aerosoles (24/47), médico general 8/47, familiar 8/47, enfermera 5/47, pediatra 4/47.

A pesar de todos los motivos que buscaron desalentar a las madres del uso del aerosol, el 87,1% respondió no creer que el salbutamol en aerosol provoque adicción y 76,8% respondió que sí recomendaría a otra madre el uso de aerosoles como mejor tratamiento broncodilatador.
DISCUSIÓN
Hay mucho por hacer en cuanto a la educación para el uso adecuado del salbutamol, recomendado por numerosos estudios de Medicina basada en la Evidencia. Esta educación y /o actualización en primer lugar debería estar dirigida a los profesionales de la salud y por supuesto, a la población en general.
El uso del jarabe y peor aun de las asociaciones de nebulizaciones y jarabe o de jarabe y aerosoles no están recomendadas, pues solamente contribuyen a aumentar las complicaciones como taquicardia, sofocación, temblores, insomnio, palidez, hipokalemia e hiperglicemia (4,11).
El cambio de una conducta ya aprendida es siempre difícil y en ella influyen varios factores, pero es necesario seguir insistiendo para adoptar la mejor conducta y así obtener el mejor tratamiento de los pacientes asmáticos o con broncoespasmo.
Es importante además no causar mayor confusión a las madres que deben enfrentar una enfermedad bien difícil que implica aprender muchas conductas y desaprender otras para mantenerla bien controlada.
Según un trabajo de investigación un 86 % de los pacientes aceptan los aerosoles (12), en esta encuesta fue del 76,8%, un número que se puede elevar a través de las actualizaciones para el personal de salud y campañas educativas para los pacientes.
En la actualidad, está siendo abandonando el uso de salbutamol en comprimidos y en jarabe por el conocimiento que comienzan a actuar más tardíamente, son menos potentes y se asocian con más frecuencia a efectos colaterales, comparados con los inhalados (11). Sin embargo se percibe en esta encuesta que hay un número importante de madres que lo siguen utilizando e incluso les parece mejor aceptado por el niño.
A la hora de indicar salbutamol, probablemente muchos profesionales de la salud, a veces presionados por las creencias señaladas en la encuesta, deciden hacerlo en forma de jarabe debido a que perciben una mayor adherencia del paciente.
Existen demasiadas voces que confunden al usuario de salbutamol y que desacreditan al médico, presentándose por lo tanto el desafío diario de lograr la confianza del paciente o perderla, al tratar de aplicar un tratamiento universalmente aceptado por la comunidad científica, convirtiendo a la medicina de la práctica diaria en un verdadero arte.
REFERENCIAS
1. Global Initiative For Asthma. Guía de bolsillo para el manejo y prevención del asma en niños: basado en la Estrategia Global para el manejo y prevención del Asma (GINA). Canada: GINA; 2006. [ Links ]
2. Sociedad Argentina de Pediatría. Consenso de asma bronquial, 2007. Arch Argent Pediatr. 2008;106(1):61-68. [ Links ]
3. The British Thoracic Societic and the Scottish Intercollegiate Guidelines Network. Guía británica de asma. London; 2009. [ Links ]
4. Reyes SM. Terapia inhalatoria y espaciadores en asma infantil. Arch Alergia e Inmunología Clín. 2004;35;3:72-79. [ Links ]
5. Cates CJ, Crilly JA, Rowe BH. Cámaras espaciadoras versus nebulizadores para el tratamiento del asma aguda con betaagonistas (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 3. Chichester, UK: John Wiley & Sons, Ltd.). [ Links ]
6. Leversha AM, Campanella SG, Aicckin RP, Asher MI. Costo y efectividad del uso de aerocámaras vs nebulizadores en asma aguda, moderada y severa en una población pediátrica. J Pediatr. 2000;136:497–502. [ Links ]
7. Rodrigo GJ, Rodrigo C. Controversias sobre el uso de agonistas beta en el tratamiento del asma aguda. Arch Bronconeumol. 2002;38(7):322-28. [ Links ]
8. Soto-Martínez ME, Ávila L, Soto-Quiros ME. Nuevas pautas para el diagnóstico y manejo del asma en niños menores de 5 años: guías GINA 2009. An Pediatr (Barc). 2009;71(2):91–94. [ Links ]
9. Gadomski AM, Bhasale AL. Broncodilatadores para la bronquiolitis (Revisión Cochrane). En: La Biblioteca Cochrane Plus, 2007 Número 3. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com. (Traducida de The Cochrane Library, 2007 Issue 3. Chichester, UK: John Wiley & Sons, Ltd.). [ Links ]
10. Cincinnati Children's Hospital Medical Center. Evidence based clinical practice guideline for medical management of bronchiolitis in infants 1 year of age or less presenting with a first time episode. Cincinnati (OH): Cincinnati Children's Hospital Medical Center; 2006. [ Links ]
11. Fanta-Christopher H. Datos actuales sobre el tratamiento farmacológico del asma Bronquial Asthma. N Englan J Med. 2009;360:1002-14. [ Links ]
12. Poma-Valdivia M, Aguirre I, Mestanza P. Opinión acerca de los inhaladores para el manejo del Síndrome bronquial obstructivo y asma en niños. Enferm Tórax. 2002;45:43-44. [ Links ]














