Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Pediatría (Asunción)
versão On-line ISSN 1683-9803
Pediatr. (Asunción) v.37 n.3 Asunción dez. 2010
ARTÍCULO ESPECIAL
Artritis idiopática juvenil. Utilidad de las imágenes en el diagnóstico y seguimiento
Juvenile idiopathic arthritis. The utility of imaging in the diagnos is and follow up
Zoilo Morel Ayala(1), Mirtha Maidana(2), Luis González Cáceres(3).
1. Cátedra de Pediatría. Hospital de Clínicas. Facultad de Ciencias Médicas. UNA. Departamento de Reumatología. Hospital Central del Instituto de Previsión Social. Hospital General Pediátrico Niños de Acosta Ñu. Reducto-San Lorenzo. MSPBS.
2. Departamento de Ecografía. Hospital Central del Instituto de Previsión Social. Hospital General Pediátrico Niños de Acosta Ñu. Reducto-San Lorenzo. MSPBS.
3. Departamento de Resonancia Magnética. Hospital Central del Instituto de Previsión Social.
Correspondencia: Dr. Zoilo Morel Ayala. Edificio Coomecipar. Piso 7. Asunción-Paraguay. Teléfono 201781. E-mail: zoiloma@hotmail.com
Artículo recibido en Noviembre de 2010, aceptado para publicación Diciembre de 2010.
INTRODUCCIÓN
La artritis en los niños encierra un gran número de posibilidades diagnósticas. Su apropiada identificación se basa en una buena historia clínica, un cuidadoso examen físico, así como la correcta utilización e interpretación de resultados de laboratorio y estudios de imagen.
La historia clínica debe incluir detalladamente la historia familiar de enfermedades autoinmunes, antecedentes traumáticos e infecciosos, entre otros. Debido a que la anormalidad principal constituye la inflamación de la membrana sinovial de las articulaciones, la imagen debe dirigirse a la identificación temprana de dichos cambios que incluyen el engrosamiento sinovial, irregularidad y derrame articular.
En los niños, la artritis crónica inflamatoria no infecciosa más frecuente es la Artritis Idiopática Juvenil (AIJ), la cual se caracteriza por artritis crónicas en menores de 16 años de edad, con duración de 6 semanas o más, una vez excluida otras causas. El sistema de clasificación más reciente es el de la Liga Internacional de Asociaciones para la Reumatología (ILAR) (Tabla 1).
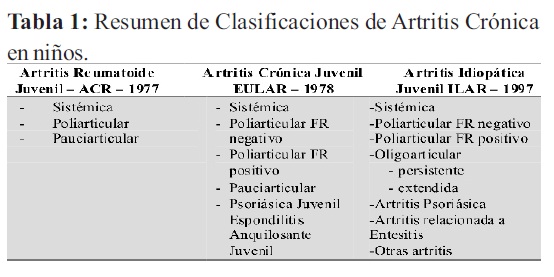
La AIJ es una causa importante de discapacidad a corto y largo plazo. Las articulaciones afectadas desarrollan proliferación sinovial e infiltración de células inflamatorias, con posterior aumento de la secreción de líquido sinovial y formación de pannus (tejido conjuntivo vascular que se encuentra entre el hueso y la membrana sinovial). La inflamación persistente puede conducir a daño del cartílago articular y del hueso con posterior discapacidad.
Los estudios de imágenes brindan datos fundamentales en la AIJ, tanto para el correcto diagnóstico, la evaluación de la gravedad y el pronóstico, así como para el monitoreo de la enfermedad y la respuesta al tratamiento. A continuación se mencionan las características y la situación actual de las imágenes en AIJ (1,2).
RADIOGRAFÍA SIMPLE
La radiografía sigue siendo unos de los primeros estudios de imágenes en la evaluación de las artritis. En profesionales bien entrenados y con vasta experiencia constituye un método muy accesible y de importante valor para el diagnóstico de patologías articulares y óseas.
Su uso requiere una óptima resolución, por lo que la calidad debe ser cuidada, para una imagen ideal con mínima dosis de radiación. Se debe regir por protocolos bien delineados el número de articulaciones a ser estudiadas, y los tiempos de intervalo entre los mismos, con la finalidad de evaluar los cambios óseos, con mínima dosis (3). Las articulaciones más frecuentemente afectadas, como las manos, pies y columna cervical, y las articulaciones sintomáticas deberían ser incluidas en forma sistemática. A fin de evitar nuevas irradiaciones, puede usarse la radiología digital, que utiliza chasis especiales para digitalizar la imagen y así poder trabajarlas y corregirlas (4).
La inflamación y la proliferación de los tejidos sinoviales conducen al desarrollo de un eventual pannus, con posterior erosión cartilaginosa y ósea.
En los niños, existe destrucción cartilaginosa importante anterior a la erosión ósea en la epífisis, a diferencia de los adultos, por lo tanto, deben observarse cuidadosamente otras alteraciones, además de la erosión ósea:
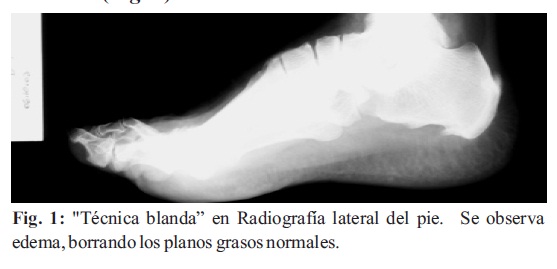
1. Edema de tejidos blandos periarticulares: Es uno de los primeros datos y persiste durante toda la fase activa de la enfermedad. Se muestra como aumento de los tejidos blandos periarticulares. El edema borra los planos grasos normales (Fig. 1).
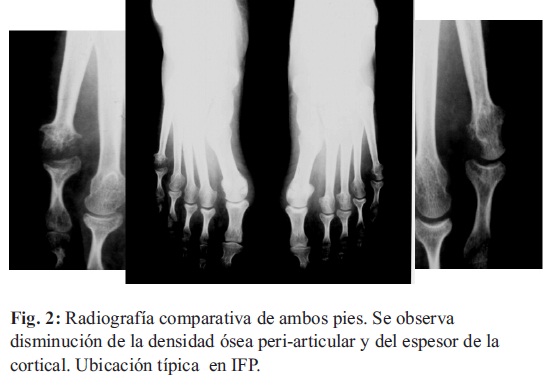
2. La osteopenia y la desmineralización: Es común en pacientes con enfermedades reumáticas. La pérdida de masa ósea puede estar relacionada a la enfermedad o deberse a una disminución en el nivel de actividad física del niño, o ser secundaria al tratamiento, sobre todo a la administración de corticoesteroides. Los huesos con osteopenia tienen cortezas delgadas y la osteopenia es típicamente para-articular (Fig. 2). Es importante considerar que el sexo, raza y otros factores genéticos también determinan la masa ósea. La radiografía convencional no puede detectar osteopenia antes de una pérdida del 30% o más de los minerales en los huesos.
3. Derrame articular: Los signos indirectos de la presencia de líquido aumentado en la articulación se basan en el desplazamiento de los planos grasos adyacentes y puede ser visto en las radiografías simples de cadera, rodilla, tobillo y codo. Una "técnica blanda" puede ser necesaria para la evaluación más precisa de la presencia y cantidad de líquido articular en las radiografías simples.
4. Hipertrofia y maduración ósea avanzada: Se debe a hiperemia crónica e incluye crecimiento excesivo y temprano de la epífisis. El cierre anticipado de placas de crecimiento resulta en huesos cortos. La hipertrofia ósea puede verse, especialmente en las falanges, metacarpianos, rótula y metatarsianos, en AIJ oligoarticular o la artritis psoríasica.
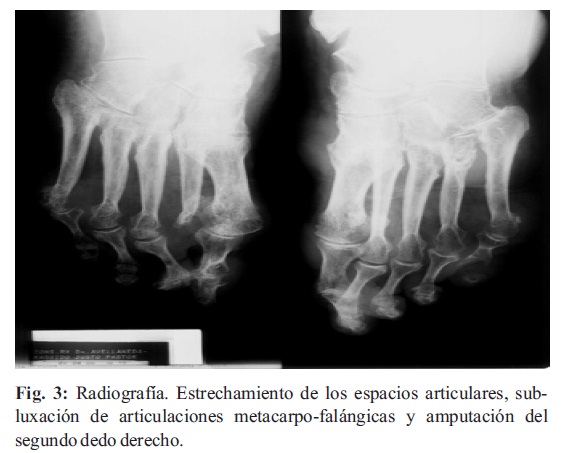
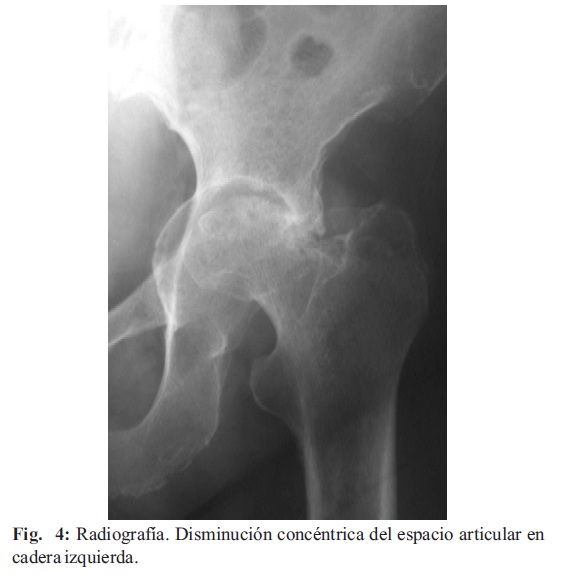
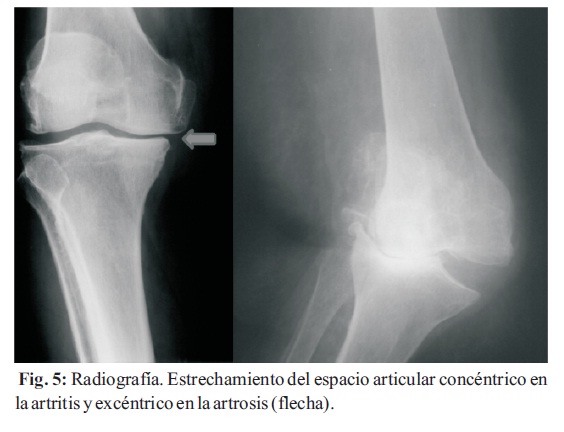
5. Estrechamiento del espacio común: Denota erosión y destrucción cartilaginosa avanzada, en gran parte irreversibles. Para la evaluación de cadera, rodilla, tobillo, la posición más útil es la vertical, antes que la habitual radiografía en decúbito dorsal (Fig. 3). La disminución del espacio articular en la artritis es en forma concéntrica, mientras que en la patología degenerativa es excéntrica (Fig. 4, 5).
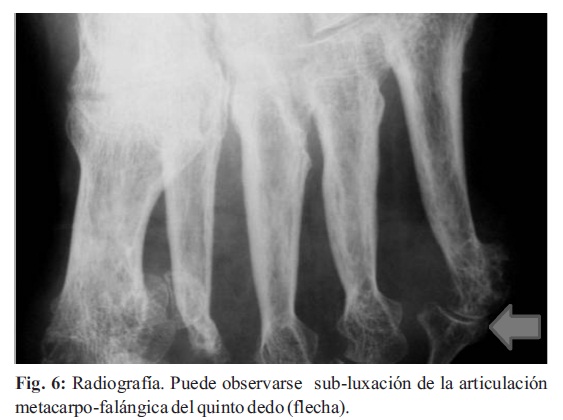
6. Alineación anormal: Como resultado de subluxación de la articulación y puede ser visto en la articulación temporo-maxilar, la mano y la muñeca (Fig. 6).
7. Periostitis: Puede ser un hallazgo preliminar, por lo general a lo largo de las falanges, metacarpianos, metatarsianos, con mayor frecuencia en artritis relacionada a entesitis.
8. Anquilosis: Se presentan con característica fibrosa u ósea. En la AIJ, puede afectar las articulaciones de la mano y la muñeca o las articulaciones posteriores de la columna cervical (Fig. 7).

9. Cuerpos libres: Pueden verse cuerpos calcificados intra y extra-articulares en las radiografías simples, después de un traumatismo o en asociación con osteocondromatosis sinovial.
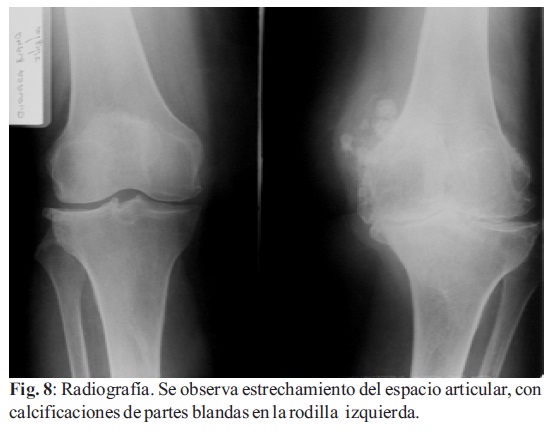
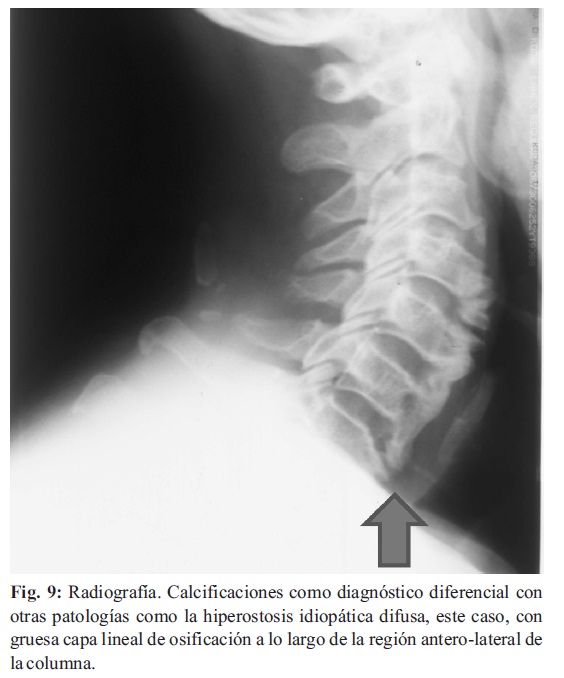
10. Calcificación: Puede ocurrir posterior a inyecciones articulares de esteroides. La calcificación puede ser periarticular, capsular, o intra-articular (Fig. 8-9)(5-7).
Existen diferentes métodos de puntuación para la medición del daño radiográfico en la AIJ(Tabla 2); algunas de estas medidas han sido sometidas a validación y demostraron ser fiables en la evaluación de la progresión radiográfica en los niños con AIJ (8-9).
TOMOGRAFÍA AXIAL COMPUTADA
La tomografía axial computada (TAC) sirve para la evaluación de la destrucción ósea, con gran detalle anatómico óseo, pero no se usa en forma corriente en la clínica rutinaria, puesto que tiene la desventaja de una mayor radiación. Sus indicaciones están limitadas a casos como la evaluación de las articulaciones sacro-iliacas (SI), siendo una excelente modalidad de imagen para la identificación de erosión ósea y esclerosis marginal reactiva de las SI, pero para la detección precoz se recurre a otros métodos como la Resonancia Magnética donde se puede evaluar el daño tanto articular, como la inflamación sinovial e inclusive de las erosiones cartilaginosas en estadios iniciales.
En comparación con la radiografía convencional y la gammagrafía, la TAC ofrece una mayor sensibilidad y especificidad en el diagnóstico de inflamación SI. La TAC es también muy útil en el estudio de destrucción ósea (5,7,18,19).
Existen métodos en estudio en la actualidad, aun en desarrollo, como TAC con contraste, con enmascaramiento óseo digital, que usa contraste para “apuntar” la sinovitis, y utiliza técnicas digitales para borrar en algunas imágenes los datos de huesos, y dejar para su evaluación las partes blandas, obteniéndose un buen detalle anatómico en busca de erosiones óseas mínimas, con menor costo que la Resonancia Magnética. Como desventaja se puede señalar la radiación y la falta de detección del edema óseo (3).
ECOGRAFÍA
La ecografía de alta resolución, con transductores de alta frecuencia (10-12 mHz), es un método fiable y relativamente económico para evaluar estructuras superficiales, que permite diagnosticar la presencia de líquido articular, y las características del mismo (Fig. 10-11).
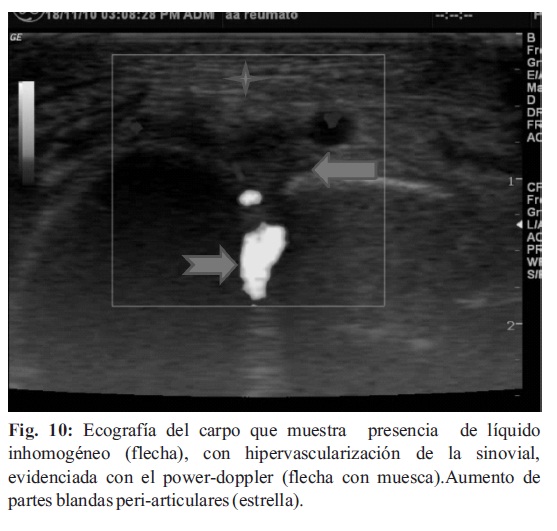
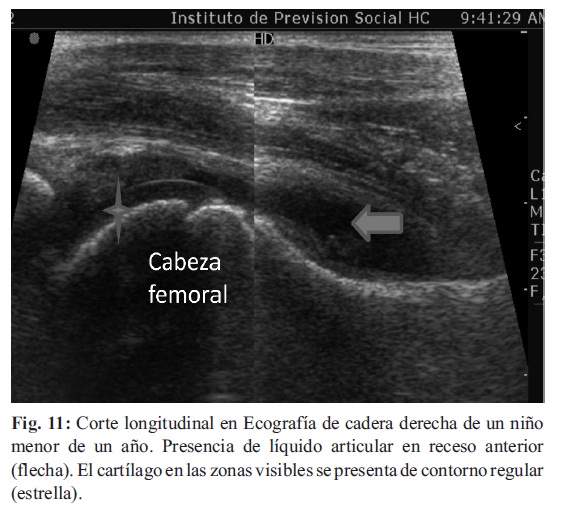
La ultrasonografía puede mostrar sinovitis, aumento de espesor de la sinovial, y puede realizar mediciones de la misma para colaborar a un seguimiento cuantitativo del tratamiento.
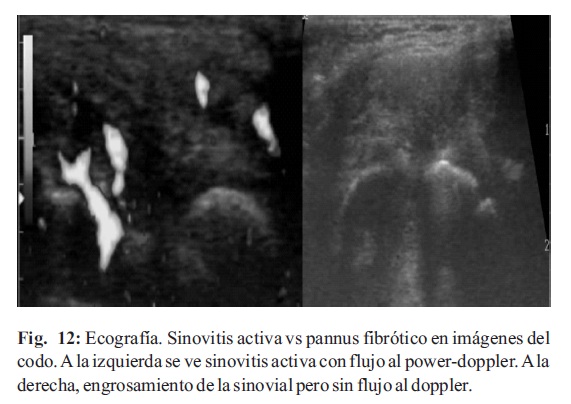
El angio-power-doppler, o power-doppler es un recurso de la ecografía muy sensible para detectar vascularización y por lo tanto proceso inflamatorio activo. Permite diferenciar sinovitis activa, en la cual el flujo se ve significativamente aumentado, del pannus no activo fibrótico. En la primera se observa engrosamiento de la sinovial, con aumento de vascularización, en el segundo solo se ve el engrosamiento sinovial, sin vascularización aumentada (Fig. 12).
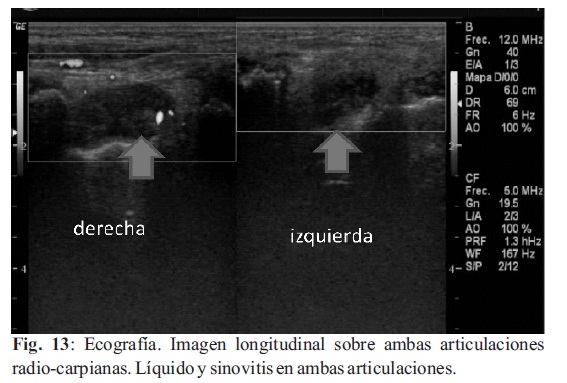
Incluso los pequeños derrames articulares fácilmente pueden ser revelados por ultrasonido, con estudio de la articulación sospechosa y la comparación con la articulación contralateral (Fig. 13).
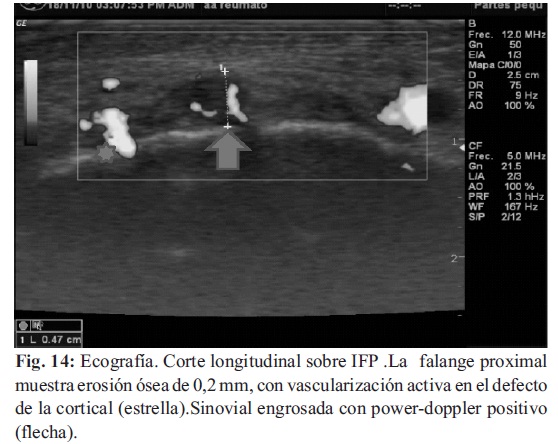
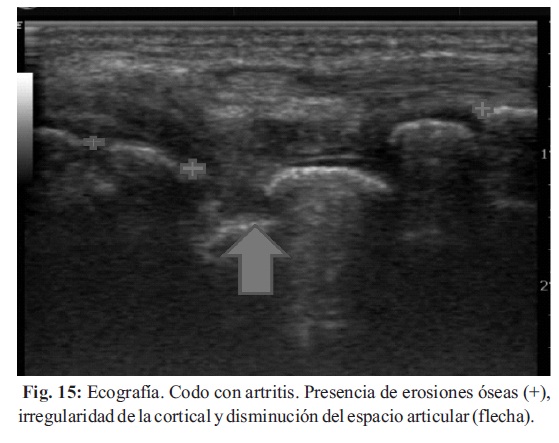
La visualización de microerosiones óseas como un defecto de la cortical, también es posible, incluso de lesiones tan pequeñas como 0,1 mm. La presencia de sinovitis hipervascularizada, asociada a un defecto de la cortical, habla de estadios incipientes de erosión ósea, y también es sugestivo de la agresividad y actividad del proceso inflamatorio (Fig. 14-15).
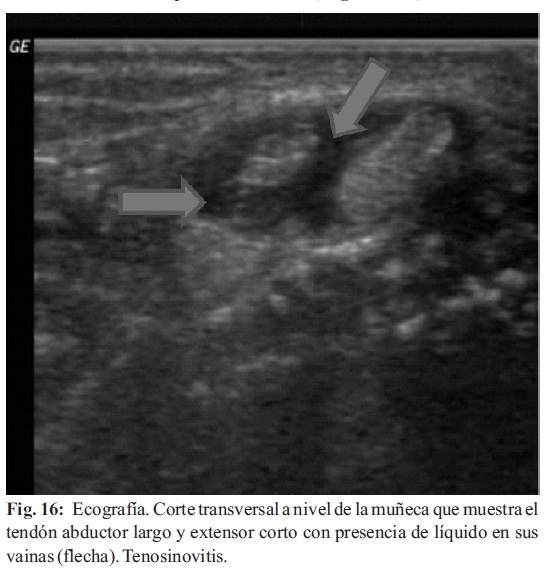
La ecografía también visualiza tenosinovitis. El compartimento dorsal (extensor), está más frecuentemente envuelto que el flexor. El extensor cubital del carpo tiende a ser el más frecuentemente afectado. La tenosinovitis es clínicamente significativa por dos razones, la sinovitis articular, y la tenosinovitis representan la misma entidad, y en algunos pacientes con artritis, la tenosinovitis predomina sobre la sinovitis articular, por lo tanto, estas dos condiciones deberían tenerse en cuenta en conjunto para evaluar el grado de inflamación en un paciente dado (Fig. 16-17) (20).
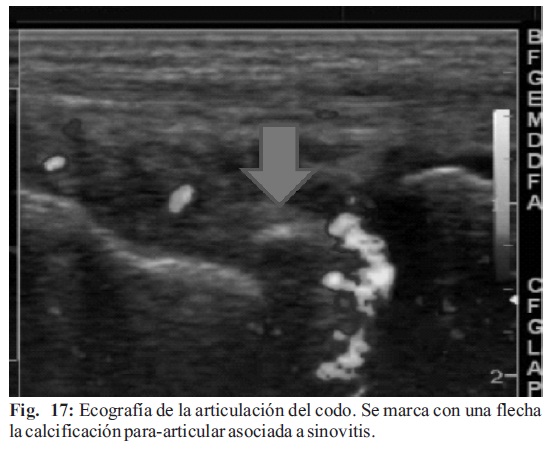
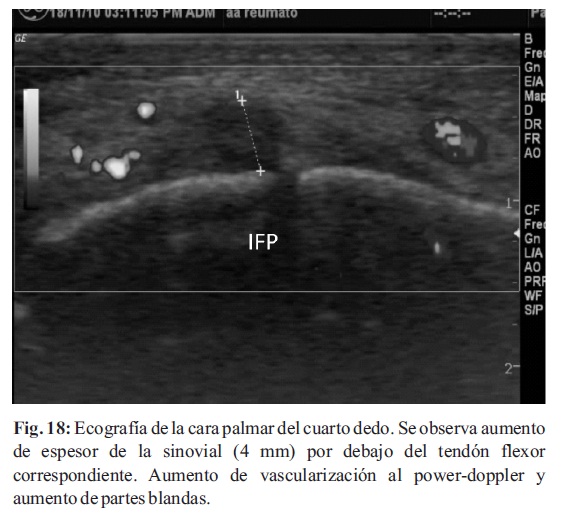
Otro dato de interés representa la presencia de entesitis, que constituye la inflamación en los sitios en donde los tendones, ligamentos, fascias o cápsulas articulares se insertan al hueso, es el sello de formas periféricas de espondiloartropatías (Fig. 17-18)(19-21).
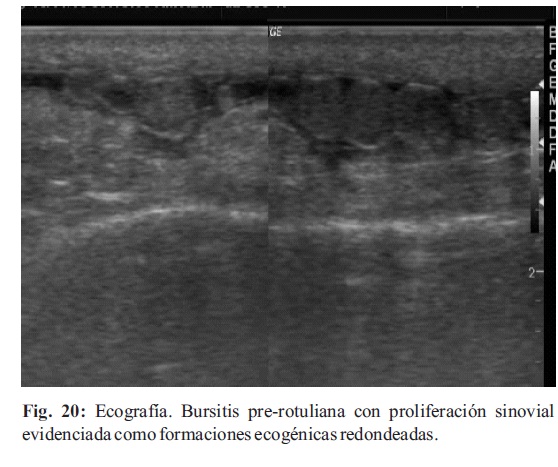
La bursitis en diferentes zonas (Fig. 19-20) requiere el conocimiento anatómico adecuado de la ubicación de las mismas en los diferentes lugares, y el diagnóstico diferencial con formaciones quísticas como gangliones o quistes sinoviales.
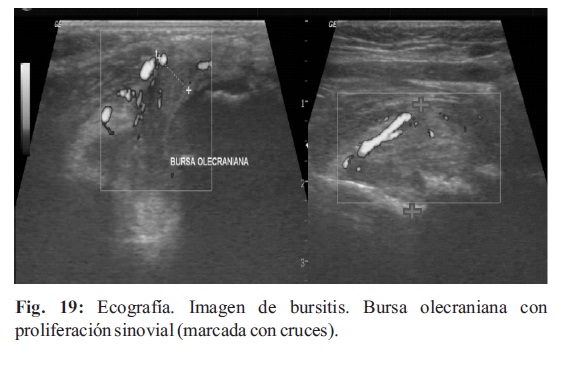
Los quistes poplíteos pueden estar asociados a AIJ. Ellos pueden romperse, dando lugar a un dolor agudo intenso, imitación de una fractura o una trombosis venosa profunda de una extremidad inferior (22-25).
Ventajas del ultrasonido
1. Falta de radiación ionizante.
2. Método no invasivo y bien tolerado.
3. Costo relativamente bajo.
4. Repetibilidad.
5. Posibilidad de examinar varias regiones en una sola sesión.
6. Capacidad de visualizar manifestaciones (inflamatoria y destructiva) de la enfermedad.
7. Potencial para orientar las intervenciones (inyección de esteroides intra-articulares).
Desventajas del ultrasonido
1. Operador dependiente.
2. No pueden evaluarse todas las articulaciones.
3. Disminución del movimiento articular en caso de dolor e inflamación articular.
4. Campo de visión pequeño.
5. Sombra acústica proveniente de los huesos.
6. Ensayos clínicos difíciles de estandarizar y centralizar.
7. Un buen estudio necesita tiempo y dedicación.
CENTELLOGRAFÍA
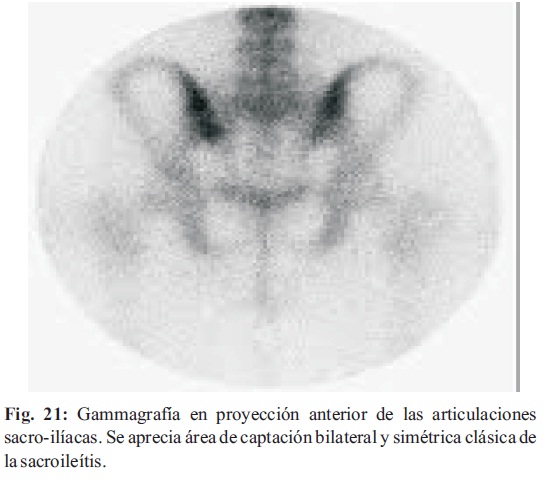
La centellografía conjunta ayuda a identificar las articulaciones inflamadas. Es un método muy sensible, pero poco específico. La articulación que puede ser "normal" clínica y radiográficamente, presenta captación positiva en caso de inflamación. Los resultados falsos negativos también se han descrito pero el mayor inconveniente de la centellografía es la falta de definición exacta de las articulaciones y de los tejidos periarticulares. En una sacroileítis bilaterales, la centellografía ósea es difícil de interpretar ya que ambas articulaciones son "calientes", siendo particularmente útil en la enfermedad unilateral (Fig. 21)(18,26).
RESONANCIA MAGNÉTICA
La resonancia magnética (RM) es un método imagenológico que presenta una alta sensibilidad y en asociación con una buena evaluación clínica, aumenta la especificidad para la detección precoz de los cambios inflamatorios articulares y periarticulares, con una excelente definición de las estructuras anatómicas afectadas.
En la actualidad, además de las secuencias convencionales del tipo Eco-Espin (ES) T1 y T2, existe una inmensa cantidad de nuevas secuencias como la de Inversión-Recuperación (STIR: Short Tau Inversion Recovery) o la de supresión de grasa (Fat-Sat) que se han introducido al mercado y mejoran la visualización de los cambios articulares y periarticulares. A mayor intensidad de campo magnético, mayor resolución y sensiblidad del estudio.
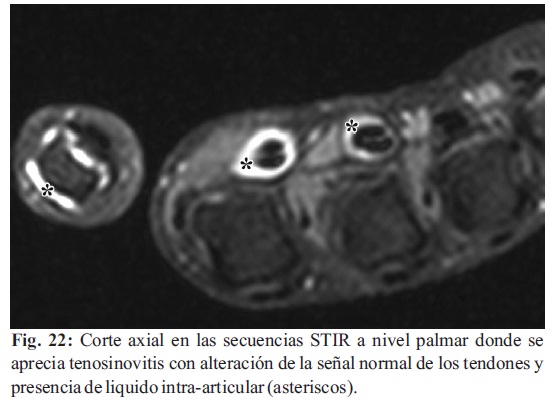
En la tenosinovitis se puede ver el tamaño aumentado del tendón asociado a una modificación de su señal normal presentando una hiperintensidad en la secuencia T2 con líquido de alta intensidad de señal alrededor del tendón afectado (Fig. 22). La tenosinovitis no es específica de artritis, ya que también puede ocurrir después de un trauma, uso excesivo, e infecciones.
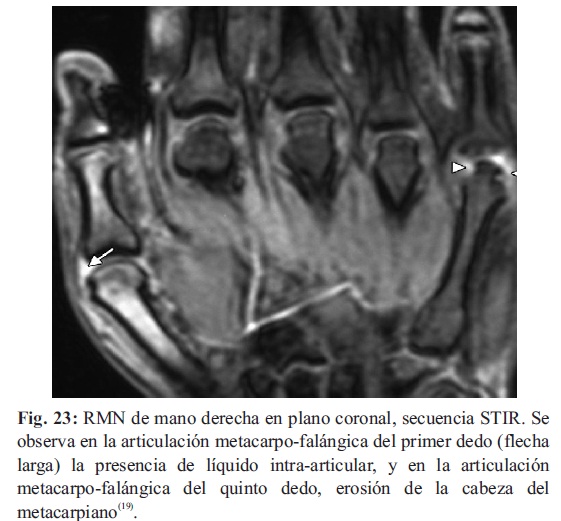
La resonancia magnética es capaz de detectar cambios como una sinovitis, condritis, edema medular, lesiones subcondrales precoces, y erosiones óseas (Fig. 23).
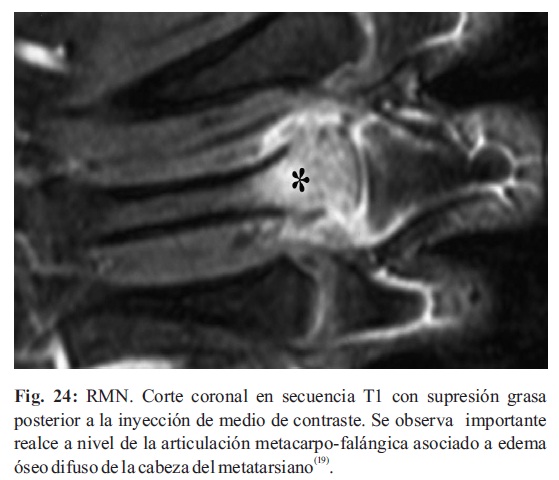
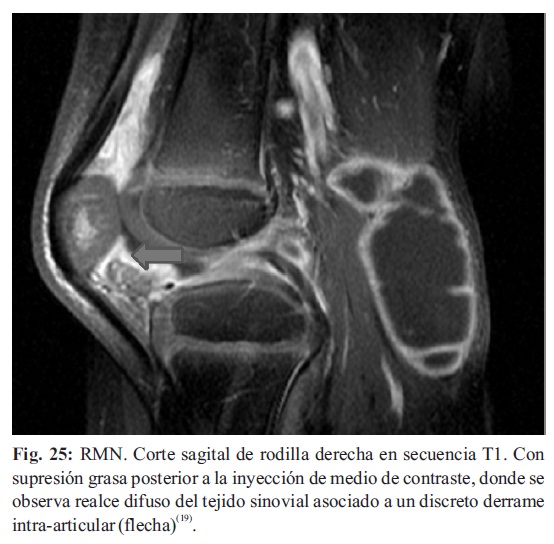
La administración endovenosa de contraste (gadolinio) es de mucha utilidad para efectuar una mayor caracterización tisular, y observación de los primeros estadios la inflamación de la membrana sinovial como un realce importante (Fig.24-25) (19,20,21,27,28).
Ventajas de la Resonancia Magnética.
1. No es un método operador dependiente.
2. Mayor resolución, mejor contraste tisular, y la posibilidad de estudios multiplanares, tanto de articulaciones grandes como pequeñas.
3. No invasivo, y no utiliza radiaciones ionizantes.
4. Detección precoz de alteraciones articulares y periarticulares.
5. Fácil reproductibilidad.
6. Posibilidad de estandarización para ensayos clínicos.
Desventajas de la Resonancia Magnética.
1. Alto costo.
2. Los pacientes muy pequeños requieren sedación porque es un estudio muy sensible a los artefactos por movimiento.
3. Es un estudio prolongado (30 min o más).
CONCLUSIÓN
En los casos de AIJ, con artritis, entesitis y/o sinovitis, los estudios de imágenes son importantes para el diagnóstico correcto, el seguimiento y como guía en procedimientos invasivos. No obstante, es primordial tener en cuenta la sospecha diagnóstica a fin de escoger el estudio más adecuado, teniendo en cuenta la sensibilidad, especificidad y el costo.
Existe una “ventana de oportunidad”, un tiempo temprano en el curso de la enfermedad durante el cual puede haber un importante mejoramiento de la condición a largo plazo, que no debería desaprovecharse, haciendo el uso pertinente de los diferentes métodos de imagen.
REFERENCIAS
1. Espada G. Artritis idiopática juvenil, Parte 1: Diagnóstico, patogenia y manifestaciones clínicas. Arch Argent Pediatr. 2009; 107(5):441-448.
2. Morel Z. Artritis Idiopática Juvenil. Pediatr (Asunción). 2009;36(3): 223-231.
3. Polster J, Winalski P, Sundaram M, Lieber M, Schils J, Ilaslan H, et-al. Rheumatoid Arthritis: Evaluation with Contrast-enhanced CT with Digital Bone Masking. Radiology. 2009; 252(1):225-231.
4. Haaga JR. Radiation dose management: weighing risk versus benefit. AJR Am J Roentgenol. 2001; 177: 289–291.
5. Buchmann RF, Jaramillo D. Imaging of articular disorders in children. Radiol Clin North Am. 2004; 42: 151–168.
6. Malattia C, Damasio MB, Magnaguagno F. Magnetic resonance imaging, ultrasonography, and conventional radiography in the assessment of bone erosions in juvenile idiopathic arthritis. Arthritis Rheum. 2008;59:1764–1772.
7. Azouz EM. Juvenile idiopathic arthritis: how can the radiologist help the clinician?. Pediatr Radiol. 2008;38(Suppl 3): S403–S408.
8. Rossi F, Di Dia F, Galipo O. Use of the Sharp and Larsen scoring method in the assessment of radiographic progression in juvenile idiopathic arthritis. Arthritis Rheum. 2006;55:717–723.
9. Damasio MB, Malattia C, Martini A, Tomá P. Synovial and inflammatory diseases in childhood: role of new imaging modalities in the assessment of patients with juvenile idiopathic arthritis. Pediatr Radiol. 2010; 40:985–998.
10. Pettersson H, Rydholm U. Radiologic classification of knee joint destruction in juvenile chronic arthritis. Pediatr Radiol. 1984;14:419–421.
11. Poznanski AK, Hernandez RJ, Guire KE. Carpal length in children- a useful measurement in the diagnosis of rheumatoid arthritis and some congenital malformation syndromes. Radiology. 1978;129:661–668.
12. Doria AS, de Castro CC, Kiss MH. Inter- and intrareader variability in the interpretation of two radiographic classification systems in juvenile rheumatoid arthritis. Pediatr Radiol. 2003;33:673–681.
13. Van Rossum MA, Boers M, Zwinderman AH. Development of a standardized method of assessment of radiographs and radiographic changes in juvenile idiopathic arthritis: introduction of the Dijkstra composite score. Arthritis Rheum. 2005;52:2865–2872.
14. Rossi F, Di Dia F, Galipo O. Use of the Sharp and Larsen scoring method in the assessment of radiographic progression in juvenile idiopathic arthritis. Arthritis Rheum. (2006) 55:717–723.
15. Ravelli A, Ioseliani M, Norambuena X. Adapted versions of the Sharp/van der Heijde score are reliable and valid for assessment of radiographic progression in JIA. Arthritis Rheum. 2007;56:3087–3095.
16. Ravelli A. The time has come to include assessment of radiographic progression in juvenile idiopathic arthritis clinical trials. J Rheumatol. 2008;35:553–557.
17. Bertamino M, Rossi F, Pistorio A et al (2010) Development and initial validation of a radiographic scoring system for the hip in juvenile idiopathic arthritis. J Rheumatol 37:432–439.
18. Maksymowych WP. Spondyloarthritis: lessons from imaging. Arthritis Research & Therapy. 2009;11:222.
19. Sommer O, Kladosek A. Rheumatoid Arthritis: a Practical Guide to State-of-the-Art Imaging, Image Interpretation, and Clinical, Implications. Radiographics. 2005;25:381-398.
20. Narváez J, Narváez J, De Lama E, De Albert M. Imaging of Early Rheumatoid Arthritis. RadioGraphics. 2010; 30:143–165.
21. Miller E, Ulerrik E, Doria A. Evidence Base Outcomes of Studies addressing diagnostic accuracy of MRI of Juvenile Idiopathic Arthritis. AJR. 2009;192:1209-1218.
22. Magni-Manzoni S, Epis O, Ravelli A. Comparison of clinical versus ultrasound-determined synovitis in juvenile idiopathic arthritis. Arthritis Rheum. 2009;61:1497–1504.
23. Möller B, Bonel H, Rotzetter M. Measuring finger joint cartilage by ultrasound as a promising alternative to conventional radiograph imaging. Arthritis Rheum. 2009;61:435–441.
24. Haslam KE, McCann LJ, Wyatt S. The detection of subclinical synovitis by ultrasound in oligoarticular juvenile idiopathic arthritis: a pilot study. Rheumatology. 2010;49:123–127.
25. Van Holsbeeck MT. A role for US screening in juvenile idiopathic arthritis. Pediatr Radiol. 2007;37: 623–624.
26. Biswal S, Resnick DL, Hoffman JM, Gambhir SS. Molecular Imaging: Integration of Molecular Imaging into the Musculoskeletal Imaging Practice. Radiology. 2007; 244:651– 671.
27. Miller E, Uleryk E, Doria AS. Evidence-based outcomes of studies addressing diagnostic accuracy of MRI of juvenile idiopathic arthritis. AJR. 2009;192:1209–1218.
28. Malattia C, Damasio MB, Basso C. Dynamic contrast enhanced magnetic resonance imaging in the assessment of disease activity in patients with juvenile idiopathic arthritis. Rheumatology. 2010; 49:178–185.














