Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Pediatría (Asunción)
versión On-line ISSN 1683-9803
Pediatr. (Asunción) v.32 n.1 Asunción 2005
ARTICULO ORIGINAL
Manejo de la hiperbilirrubinemia neonatal por pediatras que realizan atención inmediata del recién nacido
Management of neonatal hyperbilirubinemia by pediatricians providing immediate care of the newborn
Benítez-Leite S1 , Mesquita M2, Macchi ML3.
1) Docente. Cátedra de Clínica Pediátrica. Facultad de Ciencias Médicas UNA.
2) Pediatra Neonatóloga. Coordinadora de Investigación del Departamento de Docencia. Hospital General Pediátrico Niños de Acosta Ñu.
3) Jefa de Sala. Departamento de Enfermedades Infecciosas. CMI. FCM. UNA.
*) Solicitud de sobretiros: Dra. Stela Benítez-Leite. E-mail: stela@telesurf.com.py - Dr. Eduardo - San Martín Nº 4820. Asunción-Paraguay. Telefax: 595-21-504022.
RESUMEN
Introducción: a partir de 1990 se reporta un incremento de casos de kernicterus en recién nacidos sanos alimentados con pecho materno exclusivamente y sin factores de riesgo conocidos de hiperbilirrubina.
Objetivo: evaluar el conocimiento de las normas recomendadas por la AAP sobre el manejo de la hiperbilirrubinemia en recién nacidos de término y casi término, por parte de los pediatras clínicos, neonatólogos y residentes en formación que realizan atención inmediata del recién nacido.
Material y método: se aplicó una encuesta en la ciudad de Asunción y el área metropolitana, a pediatras y neonatólogos que realizan atención inmediata del recién nacido, y a residentes en formación de diferentes centros de atención del área metropolitana durante el mes de agosto del año 2004 e incluyó a profesionales de práctica hospitalaria y privada.
Resultados: el 24,4% (31/127) eran residentes en formación; el 38,6% (49/127) refirió haber realizado 2 o más años de residencia en neonatología; según los años de recibido el 60% (75/127) tenían 10 años o menos de recibido y el 41% (52/ 127) tenían 10 o más años de recibido. Las respuestas correctas en más del 80% de la población encuestada están referidas a la recomendación de seguir con lactancia materna si está ictérico y sin deshidratación en 92,1%(116/127); la edad en horas del RN como el mejor criterio para interpretar los valores de bilirrubina (Bna) en 98,4% (120/127); cuando descienda el 30% del valor inicial de bilirrubina para la suspensión de fototerapia en RN sin ictericia hemolítica en 90,4%(104/127). Las respuestas correctas en menos del 80% hacen relación a la conducta ante un RN con menos de 24 horas de vida y bilirrubina de 5,5mg/dl 28%(34/123); el control del RN ictérico sano entre las 48-72 h del alta 57,5% (73/127); el dosaje de bilirrubina total sola y no las fracciones 0,8%(1/126); considerar que los primeros 4 días es el periodo de mayor riesgo de desarrollar encefalopatía o hiperbilirrubinemia severa 14,5% (18/124); recomendar tubos fluorescentes verdes o azules 33%(41/126); significado apropiado de luminoterapia intensiva 71%(87/122); considerar la Bna total sola para indicar lafototerapia 19,4%(24/124); el control de Bna entre las 4-8h de fototerapia intensiva 70%(85/121);la suspensión de la luz para la alimentación durante la fototerapia convencional 63% (79/ 125); conocer otro tratamiento además de la exanguinotransfusión y luminoterapia para tratar la hiperbilirrubinemia 43%(35/124); conocer cómo medir la dosis de radiación 14%(17/124); conocimiento de factores de riesgo de 12%(15/125); la alimentación frecuente (8-12 veces al día) para prevenir la hiperbilirrubinemia 30%(37/124).
Conclusión: escaso nivel de adhesión a las guías recomendadas por la AAP; no hubo diferencias significativas al comparar las respuestas entre pediatras, neonatólogos y según año de recibido.
Palabras claves: Hiperbilirrubinemia, recién nacido, manejo
SUMMARY
Introduction: An increase in the number of cases of kernicterus in healthy exclusively breast fed neonates with no known risk factors for hyperbilirubinemia has been reported since 1990.
Objective: to evaluate the knowledge of AAP guidelines for the management of hyperbilirubinemia in the full-term and nearly full-term newborn by clinical pediatricians, neonatologists and residents in training providing immediate care of newborn children.
Material and methods: a poll was done in Asuncion and the metropolitan area of pediatricians and neonatologists providing immediate care of newborns, as well as residents in training in various centers in the metropolitan area during the month of August 2004, including doctors in hospital and in private practice.
Results: 24.4% (31/127) were residents in training; 38.6% (49/127) reported having finished 2 or more years residency in neonatology. Most, 60% (75/127), had graduated 10 or fewer years previously and 41% (52/127) had graduated 10 or more years previously. Some questions were answered correctly by more than 80% of the population studied. These questions concerned the recommendation to continue breast feeding incase of jaundice without dehydration (92.1% 116/127), the age in hours as the best criterion to interpret bilirubinemia (Bna) (98.4% 120/127), and stopping phototherapy in neonates with jaundice but no hemolytic disease when bilirubin levels descend to 30% of the initial value (90.4% 104/127). Other questions were answered correctly by less than 80% of the population. These questions concerned the management of a neonate less than 24 hours old with a bilirubin of 5.5mg/dl (28% 34/123), follow-up of a healthy newborn with jaundice for 48-72 hours after discharge (57.5% 73/127), dosing total bilirubin alone rather than fractions (0.8% 1/126), considering that the first 4 days is the period of greatest risk of encephalopathy or severe hyperbilirubinemia (14.5% 18/124), recommending the use of green or blue fluorescent lights (33% 41/126), the correct meaning of intensive phototherapy (71% 87/122), considering total bilirubinemia alone to indicate phototherapy (19.4% 24/124), controling bilirubinemia 4-8 hours after intensive phototherapy (70% 85/121), interrupting phototherapy during feeding in conventional phototherapy (63% 79/125), knowing treatment options other than exsanguination/ transfusion and phototherapy for the treatment of hyperbilirubinemia (43% 35/124), knowing how to measure the dose of radiation (14% 17/124), knowledge of risk factors (12% 15/125), frequent feeding (8-12 times a day) to prevent hyperbilirubinemia (30% 37/124).
Conclusion: AAP guidelines followed infrequently; there were no significant differences between pediatricians, neonatologists and according to the number of post-gradute years.
Key words: Hyperbilirubinemia, newborn, management.
INTRODUCCIÓN
Aproximadamente el 50 % de los recién nacidos de término (RNT) y el 60% de los recién nacidos de pre término (RNPT), desarrollan ictericia en la primera semana de vida. En la mayoría de los casos la evolución de la misma es benigna (1) y sólo entre un 5 a 10% requieren tratamiento (2). El problema principal radica en que la bilirrubina tiene el potencial de producir daño neurológico con secuelas a largo plazo(3,4).La encefalopatía bilirrubínica o kernicterus, tiene una mortalidad del 10% y una morbilidad a largo plazo del 70% (5).
Algunas patologías neonatales como sepsis, enfermedad hemolítica, acidosis, asfixia perinatal y prematurez aumentan la sensibilidad del recién nacido a sufrir daño neurológico por la bilirrubina. La mayoría de dichos neonatos requieren internación y monitorización de los niveles de bilirrubina en sangre (6).
La importancia que se le ha dado a la hiperbilirrubinemia neonatal ha ido cambiando en lasúltimas décadas. Así las comprendidas entre 1950 a 1970 se han caracterizado por un manejo agresivo de la ictericia neonatal, debido a la alta incidencia de Kernicterus, relacionada con la alta prevalencia de la enfermedad hemolítica por incompatibilidad sanguínea (7).
En la década del 80 al 90 en casi todo el mundo disminuyeron los casos de kernicterus, debido a las medidas profilácticas de la enfermedad hemolítica por isoinmunización Rh. Los estudios en esta época demostraron que muchos casos de ictericia recibían tratamiento sin necesitarlo (8-11). Además se publicaron resultados de investigaciones que sugerían el efecto antioxidante de bajos niveles de bilirrubina, el cual podría ser beneficioso para el neonato (12).
Por los hechos citados arriba, el tratamiento de la ictericia neonatal se basó en criterios muy liberales, en otras palabras, se perdió el temor a la misma (13).
Sin embargo a partir de 1990 la literatura médica registra nuevamente un incremento de reporte de casos de kernicterus, pero en recién nacidos sanos alimentados con pecho materno exclusivamente y sin factores de riesgo conocidos de hiperbilirrubinemia (14,15).
Estos hechos coincidieron con la conducta de alta precoz después del parto, implementada en la mayoría de las maternidades, la cual impedía que los pediatras y neonatólogos, detecten tempranamente a los neonatos ictéricos (16,17). Como una cadena, esta situación condujo a un mayor reingreso hospitalario de los recién nacidos ictéricos para recibir tratamiento (luminoterapia) (18,19).
La hiperbilirrubinemia neonatal llegó a constituirse en un problema tan importante que la Academia Americana de Pediatría (AAP) formó un comité especial para estudiarlo (Subcommittee on Hyperbilirubinemia). Basada en una amplia revisión de la literatura llevada a cabo por el referido comité, la AAP publica en 1994 las recomendaciones para el tratamiento de la hiperbilirrubinemia en recién nacidos sanos de término (20). Estas recomendaciones fueron evaluadas y actualizadas recientemente, incluyendo a recién nacidos sanos a partir de las 35 semanas de edad gestacional, basados en la evidencia disponible sobre el tema (5). El enfoque principal de dichas guías es la prevención de la hiperbilirrubinemia severa y la encefalopatía bilirrubínica en este grupo de neonatos, mediante la detección precoz de los factores de riesgo, utilización de protocolos para la identificación y evaluación de la hiperbilirrubinemia, seguimiento de los recién nacidos en relación con la edad en que fueron dados de alta y sobre todo la difusión de estas guías o pautas de tratamiento entre los pediatras y neonatólogos y la correcta información a los padres (21).
En nuestro país no se conoce el estado actual de la hiperbilirrubinemia del recién nacido sano de termino y casi termino pues no existen publicaciones al respecto. A nivel internacional la literatura ya había comenzado a llamar la atención sobre el incremento de la hiperbilirrubinemia y kernicterus en esta población especialmente desde los años noventa, registrándose trabajos publicados sobre el tema hasta el presente.
Este incremento en la frecuencia de ictericia neonatal severa y encefalopatía bilirrubínica es publicado en los reportes actuales como el referido por F Walston (22) en Gran Bretaña quien halla un aumento en la incidencia de hiperbilirrubinemia de 2,4/1000 nacido vivos en 1991 a 5,5/1000 nacido vivos en el 2001 a pesar de una disminución en el índice de natalidad.
Aunque existe la posibilidad que en el Paraguay el problema de la ictericia en el neonato de término o casi término sano no sea relevante, con estos datos se pretende resaltar que amerita una investigación al respecto para conocer el estado del problema.
Desde esta perspectiva se considera fundamental el hecho que pediatras y neonatólogos quienes realizan la atención inmediata del recién nacido, tengan el conocimiento adecuado acerca de la valoración sistemática del riesgo de hiperbilirrubinemia severa, el seguimiento cercano y la intervención oportuna cuando esté indicada.
Estos conocimientos tienen como objetivo general promover un enfoque que reduzca la frecuencia de hiperbilirrubinemia severa en recién nacidos sanos de término y casi término, (y con ello el riesgo de kernicterus), evitar tratamientos innecesarios que conllevan un costo excesivo en el aspecto económico y sicológico (ansiedad en los padres), además de las consecuencias derivadas de la suspensión temporal innecesaria de la lactancia materna.
Es decir, que las recomendaciones de la AAP enfatizan la prevención de la hiperbilirrubinemia severa, en el grupo de neonatos que no son considerados de alto riesgo pero que sí pueden desarrollar ictericia importante si no se toman las medidas preventivas desde el nacimiento pasando por el alta del hospital y el control postalta. Este grupo de recién nacidos, en nuestro país, son manejados no sólo por neonatólogos, sino también y más frecuentemente por pediatras generales.
El objetivo del presente trabajo es evaluar el conocimiento que tienen los pediatras clínicos, neonatólogos y residentes en formación acerca de las normas recomendadas por la AAP sobre el manejo de la hiperbilirrubinemia en recién nacidos de término y casi término.
MATERIAL Y MÉTODOS
Diseño observacional, analítico, prospectivo, de corte transverso, en donde se aplicó una encuesta a residentes en formación y a pediatras y neonatólogos que realizan atención inmediata del recién nacido en diferentes centros de atención del área metropolitana. Esta encuesta se realizó durante el mes de agosto del año 2004 e incluyó a profesionales de práctica hospitalaria y privada. La encuesta constaba de 28 preguntas. 18 de las cuales eran de opción múltiple, y 10 con respuestas afirmativas o negativas y los encuestados devolvieron los cuestionarios completos dentro de las 24 horas de la entrega.
Tres preguntas fueron eliminadas del análisis por considerar que no estaban expresadas claramente, como se desprendió de las respuestas obtenidas.
El contenido de las preguntas fue elaborado en base a las recomendaciones y a los conceptos emitidos por la AAP sobre el manejo de los RN de término y casi término con hiperbilirrubinemia.
El análisis se realizó en el programa informático EpiInfo 6.0 a través del cual se sometió a análisis descriptivo. Las variables dicotómicas fueron analizadas por la tabla de contingencia y la prueba de chi 2 . Se aceptó un error alfa inferior a 5%.
Se consideró como aceptable cuando el nivel de respuestas adecuadas llegaba a un 80% o más, teniendo en cuenta que es muy frecuente que el pediatra que realiza la atención del recién nacido, se encuentre ante una hiperbilirrubinemia por la frecuencia con que se encuentra.
Para el análisis se identificaron a través del cuestionario la población en estudio: qué importancia tiene para los pediatras la ictericia, el grado de conocimiento de las medidas preventivas, el manejo de los neonatos con ictericia incluyendo tratamiento con luminoterapia. No se incluyó el conocimiento acerca del tratamiento a través de la exanguino-transfusión por considerarlo manejo para especialistas exclusivamente.
Criterios de inclusión: médicos pediatras clínicos, residentes en formación y neonatólogos que realizan en sus prácticas privadas y públicas atención inmediata del recién nacido.
Criterios de exclusión: residentes de primer año de pediatría general que no hayan pasado por la sala de neonatología y pediatras que no realizan atención inmediata del recién nacidos.
RESULTADOS
Se distribuyeron 160 encuestas, 11 cuestionarios no se incluyeron por la entrega tardía de los mismos. Restantes 127 fueron analizados.
Población: el 24,4% (31/127) eran residentes en formación; el 38,6% (49/127) refirió haber realizado 2 o más años de residencia en neonatología; la práctica médica pediátrica fue privada en forma exclusiva en 4,7% (6/127); el 59,1% (75/127) fue privada y pública; y el 36,2% (46/127) fue pública en forma exclusiva.
Según los años de recibido el 60% (75/127) tenían 10 años o menos de recibido y el 41% (52/127) tenían 10 o más años de recibido.
El análisis de los resultados se ha dividido en tres tópicos: 1) En lo referente a la hiperbilirrubinemia neonatal en recién nacidos de término y casi término como tema importante para el pediatra 2) La aplicación de las guías de la AAP y la práctica pediátrica ante un recién nacido ictérico sano de término y casi término y 3) El tratamiento de la hiperbilirrubinemia neonatal en este grupo de neonatos.
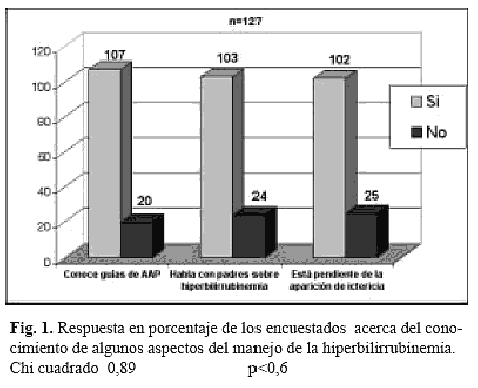
Considerando el primer punto, el 84,3% (107/127) refirió conocer las guías de la AAP del manejo de la hiperbilirrubinemia en recién nacidos de término o casi término, el 81,1% (103/ 127) refirió hablar con los padres sobre la posibilidad de que la ictericia se presente en los recién nacidos y el 80,3% (102/127) cree que los pediatras deben estar pendientes de la aparición de la ictericia Ver Fig. 1.
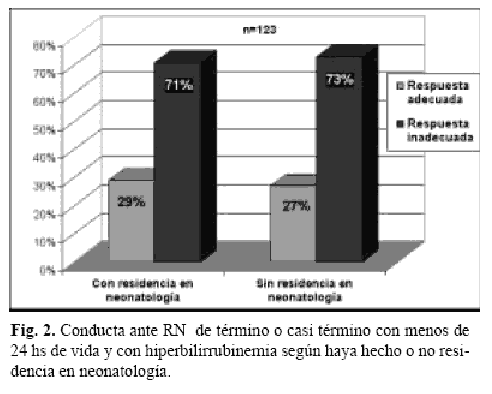
Considerando el segundo punto, las recomendaciones de la AAP no considera sano al RN con ictericia dentro de las 24 horas de vida, por lo que el origen del mismo debe ser investigado, la respuesta ante esta pregunta fue adecuada en el 27,6% (34/123). Al analizar la población de pediatras , se los dividió de acuerdo a los años de recibido y a la realización o no de residencia en neonatología; se observó un mayor porcentaje de respuestas adecuadas entre los que realizaron residencia pero la diferencia no fue significativa (Fig. 2). No hubo diferencias en el porcentaje de respuestas adecuadas de acuerdo a los años de recibido.
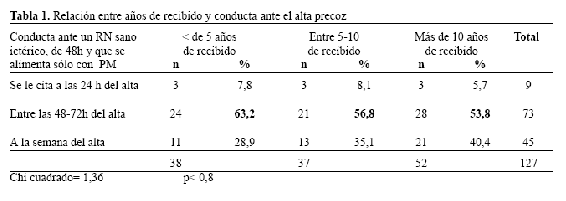
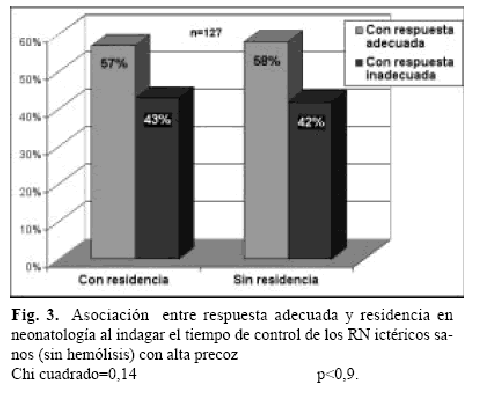
Siguiendo con las guías de la AAP y en relación al control post-alta de un RN ictérico con alta precoz (48h de vida), la respuesta estuvo acorde con dichas guías en el 57,5% (73/127) de los encuestados. No hubo diferencias significativas al analizar según años de recibido y según hayan o no realizado residencia en neonatología (Tabla 1 y Fig. 3).
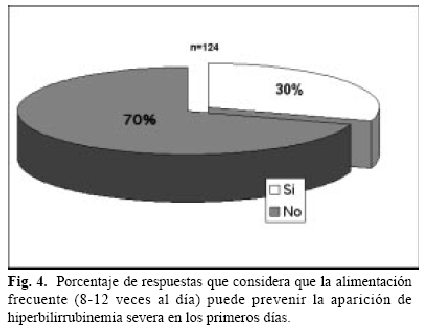
En relación a la conducta con la lactancia materna y el RN ictérico que no está deshidratado, casi el 100% (116/ 126) aconsejó seguir con la lactancia materna, sin embargo, en otro ítems Fig. 4, el mayor porcentaje no creyó que la alimentación dada frecuentemente pueda prevenir la aparición de la hiperbilirrubinemia severa en los primeros días, como lo señala las guías de la AAP.
La AAP recomienda medir sólo la bilirrubina total en los neonatos de término y casi término sanos, para de acuerdo al resultado tomar una conducta. El mayor porcentaje 86% (109/127) de respuestas consideró que la mejor manera de determinar el nivel de la bilirrubina era midiendo las tres fracciones de la bilirrubina (total, directa e indirecta). Sólo en un 2% la respuesta se adecuó a las guías.
La adecuación a las guías de los pediatras, en lo referente a la edad en horas del neonato como el mejor criterio para interpretar los valores de bilirrubina fue del 97% (120/124). En lo referente al periodo de más riesgo de desarrollar hiperbilirrubinemia severa y encefalopatía, el porcentaje de respuestas adecuadas fue solo del 15% (18/124) y no hubo diferencias significativas en las respuestas entre los que realizaron o no residencia en neonatología. Tampoco hubo diferencias en las respuestas de acuerdo a los años de recibido.
El tercer tópico investigado fue el tratamiento de la hiperbilirrubinemia en recién nacidos de término o casi término sanos. Las preguntas se centraron en la luminoterapia. El primer punto fue acerca del tipo de focos fluorescentes recomendados por ser mas eficaces, la respuesta adecuada en la población general fue del 33% (41/ 126) (tubos verdes y tubos azules).
Considerando la residencia en neonatología , aquellos que lo realizaron tuvieron un mayor porcentaje de respuestas adecuadas con respecto a los que no lo realizaron (40% vs 28% ), pero la diferencia no fue significativa (p=0,1) Al analizar esta respuesta de acuerdo a los años de recibido encontramos que los que tenían menos de 5 años de recibido respondieron en forma adecuada en el 24%, los de 5 a 10 años en el 49% y los de mas de 10 años de recibido en el 27% p= 0,01 .Es decir un porcentaje de respuestas adecuadas significativamente mayor en el grupo de pediatras con un tiempo de recibido entre 5 y 10 años.
El 71% (87/122) de los encuestados conocía el significado de luminoterapia intensiva, y no hubo diferencias cuando se consideró la residencia en neonatología, 72% los que tenía residencia y 71% entre los que no lo tenían, tampoco hubo diferencias de acuerdo a los años de recibido. Así los porcentajes fueron de 73%, 75% y 67% en los grupos de menos de 5 años, entre 5 y 10 años y los de más de 10 años respectivamente.
Según las guías de la AAP la fracción de bilirrubina que se debe tener en cuenta para indicar la luminoterapia es la total, sin embargo sólo el 19% (24/124) de los encuestados respondieron adecuadamente. El 75% (92/ 124) utiliza la fracción indirecta de la bilirrubina para indicar la fototerapia.
En cuanto al intervalo de tiempo entre el inicio de luminoterapia intensiva y el control de bilirrubina, el 70% (85/121) tuvo respuesta adecuada (entre las 4 a 8 horas) y no hubo diferencias entre los que realizaron o no residencia (72% vs 69%respectivamente) así como los años de recibido (76%) menos de 5 años, 77% de 5 a 10 años y 61% mas de 10 años).
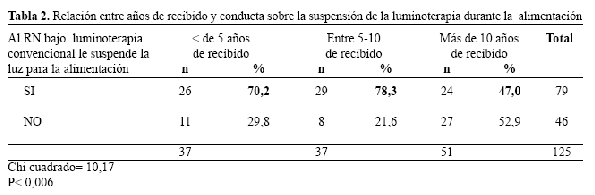
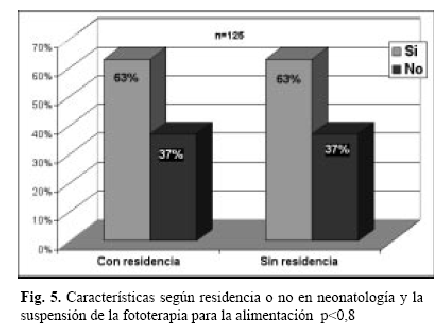
Durante la fototerapia convencional el mayor porcentaje respondió que le suspendía la luz para la alimentación(79/125) y al comparar esta conducta según años de recibido y haber o no realizado residencia en neonatología se encontró diferencias significativas según años de recibido, no así según residencia en neonatología que presentaron porcentajes similares (31/49) y (48/76) para los que realizaron 2 años y más de residencia en neonatología y para los que no lo realizaron respectivamente (Ver Tabla 2 y Fig. 5).
En lo referente al manejo del neonato bajo luminoterapia no intensiva, la respuesta con respecto a la vestimenta fue adecuada en el 50,8% (63/124). No hubo diferencias entre los que no hicieron residencia (31% vs24%)y tampoco de acuerdo a los años de recibido 30%, 37% y 17% para menos de 5 años, entre 5 y 10 años y mas de 10 años respectivamente.
Los criterios de suspensión de la fototerapia, fueron adecuados en el 90% (104/125) y no hubo diferencias entre los que tuvieron residencia y en los tres grupos de acuerdo a años de recibido.
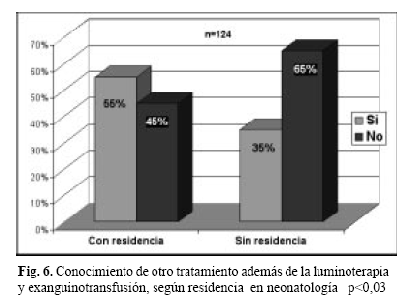
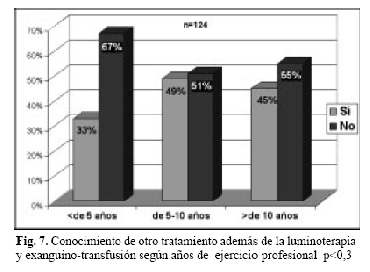
El 43% (53/124) refirió conocer otro tratamiento de la hiperbilirrubinemia además de la luminoterapia y la exanguinotransfusión. Hubo diferencias significativas de cuerdo a la residencia en neonatología y no hubo diferencias de acuerdo a los años de recibido (Fig. 6 y Fig. 7).
En relación al conocimiento de los factores de riesgo para desarrollar hiperbilirrubinemia severa en un recién nacido sano de término o casi término, el 12% (15/125) de los encuestados tenía este conocimiento; por otro lado, este trabajo consideró que la respuesta era adecuada cuando estaban citados los tres factores de riesgo conocidos (alimentación exclusiva a PM, edad gestacional menor a 38 semanas, antecedentes de ictericia en un hermano) en caso de marcar uno o dos factores de riesgo, no se consideró como respuesta apropiada. No hubo diferencias significativas al comparar entre años de recibido y residencia en neonatología.
El 86% (107/124) no conocía la manera de medir la dosis de luminoterapia.
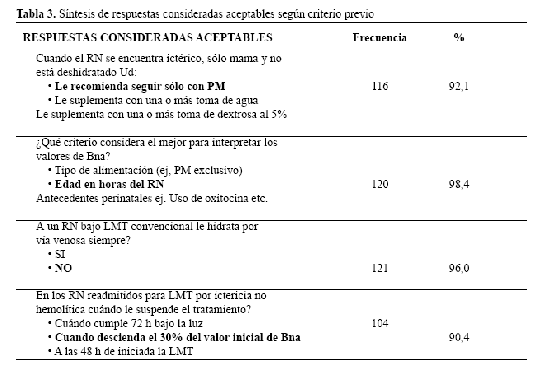
En la Tabla Nº 3 se sintetiza las preguntas que obtuvieron porcentajes superiores al 80%.
DISCUSIÓN
Las directivas actuales de la AAP (21) aplicadas al cuidado de niños de 35 semanas o más de gestación, para ser utilizadas en el nivel hospitalario y por pediatras, neonatólogos, médicos de familia, y enfermeras de practica avanzada que tratan neonatos dentro y fuera del hospital, enfatizan la importancia de una valoración sistemática y universal del riesgo de hiperbilirrubinemia severa, el seguimiento cercano y la intervención oportuna cuando esté indicado. Igualmente indican un seguimiento a los neonatos dados de alta antes de las 48 horas de vida que deben ser vistos a las 48-72hs después del alta; sin embargo, se señala que un seguimiento completo no siempre es posible debido a condiciones geográficas, económicas o por incumplimiento mismo del paciente. Por todo esto se vuelve necesario identificar tan temprano como sea posible, neonatos que están en riesgo de desarrollar una hiperbilirrubinemia significativa.
En las guías actualizadas publicadas en julio del 2004 por la AAP (21) para la prevención y el manejo de la hiperbilirrubinemia en recién nacidos sanos se recomienda que el médico, con cada neonato, promueva y apoye el amamantamiento exitoso, practique una evaluación sistemática ante el riesgo de una hiperbilirrubinemia severa, provea un seguimiento temprano y focalizado basado en la evaluación de riesgo y cuando esté indicado trate a los neonatos con fototerapia y exanguinotransfusión para prevenir hiperbilirrubinemia severa y posiblemente encefalopatía.
El médico deberá establecer protocolos para la identificación y evaluación de la hiperbilirrubinemia, medir la Bilirrubina Sérica Total (BST) y/o la bilirrubina transcutánea (BTC) en los neonatos ictéricos en las primeras 24 horas, reconocer que la estimación visual del grado de ictericia puede llevar a errores particularmente en recién nacidos de color, interpretar todos los niveles de bilirrubina de acuerdo a la edad en horas del neonato, reconocer que los neonatos de menos de 38 semanas de gestación en especial aquellos alimentados al pecho materno, con antecedentes de hermanos con ictericia tienen mayor riesgo de desarrollar hiperbilirrubinemia y que requieren una vigilancia y monitoreo. Por ello se debe practicar una evaluación sistemática para el riesgo de hiperbilirrubinemia en todos los recién nacidos antes del alta y proveer a los padres información escrita y verbal acerca de la ictericia neonatal.
Estas recomendaciones son definidas como seguras, efectivas, eficaces, oportunas, centradas en el paciente y equitativas. Específicamente enfatizan el principio de seguridad del paciente y el rol clave de las intervenciones oportunas para prevenir resultados adversos, teniendo en cuenta que el objetivo de la asistencia postnatal y posparto debe ser la buena salud y el bienestar, no sólo la prevención de los raros fenómenos adversos.
La incidencia de hiperbilirrubinemia significativadepende de variaciones regionales, características étnicas de la población, variabilidad en la medición de la bilirrubina en el laboratorio y la incidencia de la alimentación al pecho materno. En países desarrollados como EE.UU y Europa (23-27) se documentó como un problema de salud pública la re-emergencia del kernicterus, en recién nacidos sanos de término y casi termino, el cual es prevenible si la hiperbilirrubinemia excesiva para la edad es identificada rápidamente y tratada de manera adecuada.
No se encontraron publicaciones nacionales de hiperbilirrubinemia y kernicteus en recién nacido sanos, en los últimos años.
Inicialmente y con el propósito de conocer cómo se aborda este problema en una unidad académica de neonatología se solicitó al Departamento de Neonatología de la Cátedra de Pediatría de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción las normas de atención específicamente referidas al abordaje de la hiperbilirrubinemia neonatal. Las guías facilitadas con relación al tratamiento de la ictericia del recién nacido sano, fueron las mismas propuestas por la AAP en 1994; el material incluye la descripción del niño sano pero no se especifican los factores de riesgo.
En cuanto al conocimiento de las guías de la AAP por parte de los profesionales el 80% respondió que sí las conoce y que habla con los padres sobre la posibilidad que la ictericia se presente, sin embargo, en dos centros asistenciales (Hospital Barrio Obrero y Centro Materno Infantil) , en una encuesta (28) realizada a las madres al momento del alta más del 86% refirió que el pediatra no les habló sobre la ictericia y en el 100% no recibió documento escrito acerca de la ictericia y sus riesgos. Al respecto debe destacarse que la recomendación actual de la AAP plantea que “Todos los hospitales deben proveer información verbal y escrita a los padres en el momento del alta, la cual debe incluir una explicación sobre ictericia, la necesidad de monitorear a los niños por ictericia y aconsejar cómo debe ser el monitoreo”(21). Esta recomendación considera que dada la importancia de los primeros días de vida y de la maternidad, por sentido común debiera ser una práctica estándar en todas las madres y los neonatos recibir una asistencia post natal y post-parto programada adecuadamente, sin esperar a que existan evidencias definitivas del abordaje más eficaz y más eficiente. Similar criterio se aplica en otra recomendación de la AAP que indica la necesidad de asegurar la provisión de la asistencia sanitaria necesaria tras abandonar el hospital, sea cual sea la duración de la estancia (29).
Por otro lado, toda ictericia precoz, antes de las 24 hs, debe considerarse patológica hasta no probar lo contrario (21,30-32) “Butani y colaboradores determinaron en un estudio que incluyo 1097 neonatos en los primeros 5 días de vida con medición de bilirrubina sérica diaria encontró que ningún neonato quien tuvo un nivel de bilirrubina menor de 5mg dl entre las 20 a 28 h horas de vida desarrollo hiperbilirrubinemia significativa igual o mayor a 17mg/dl (33), mientras que 33% de aquellos con BST de al menos 8mg/dl a las mismas horas de vida desarrolló hiperbilirrubinemia significativa.
Sobre el mismo tema (34) Alpay Faruk y col en 206 neonatos que tuvieron bilirrubina igual o mayor a 6 en las primeras 24h de vida, encontraron que el 26,1% desarrollo hiperbilirrubinemia significativa y solamente 2,05% de los 292 RN cuyos niveles de bilirrubina fueron menores de 6mg/dl en el primer día de vida. La AAP, en el año 1994, después del estudio exhaustivo del novel sub comité de hiperbilirrubinemia, publicó las primeras recomendaciones basadas en los resultados de dicho estudio. Consideraba que todo recién nacido con hiperbilirrubinemia dentro de las 24 horas de vida, debía ser investigado y por tanto no podía considerarse un recién nacido sano (20).
En este estudio solamente el 27,6% de los pediatras encuestados refirieron que ante un RN con 5,5mg de bilirrubina antes de las primeras 24 horas deberían internarlo e investigar la causa. No hubo diferencia significativa al comparar los grupos con relación a quienes realizaron o no residencia de 2 o más años de neonatología.
Con relación al seguimiento del alta la AAP recomienda que todos los niños deben ser examinados por un profesional al cuidado de la salud en los primeros días (3-5 días) luego del alta para valorar el bienestar del niño y la presencia o ausencia de ictericia. El ritmo y lugar de esta valoración serán determinados por el tiempo de estancia en la maternidad, presencia y ausencia de factores de riesgo para hiperbilirrubinemia y riesgo de otros problemas neonatales. Si el seguimiento apropiado no puede ser asegurado en presencia de riesgo elevado de desarrollo de hiperbilirrubinemia severa, puede ser necesario posponer el alta hasta que el seguimiento adecuado pueda ser asegurado o el periodo de mayor riesgo haya pasado (72-96 horas).
El 57% de la población encuestada, refirió que el control post-alta de un RN ictérico sano con alta precoz, lo deberían realizar entre las 48-72 horas de vida. Al comparar estas respuestas entre los que realizaron residencia en neonatología y según los años de recibido, no se encontraron diferencias estadísticas significativas en ambos grupos.
En nuestro país no existe una política de alta con relación a la ictericia. En los hospitales públicos se suele implementar el alta precoz, sobre todo en aquellas mujeres que tuvieron parto vaginal, cuando existe la necesidad de disponibilidad de camas. En la práctica privada, regida más por el seguro médico en gran porcentaje, la decisión de alta depende de cada obstetra y de la cobertura del seguro. Esta situación hace que el pediatra se enfrente con frecuencia con el alta precoz del recién nacido.
La AAP no recomienda rutinas de suplemento de alimentación materna con agua o dextrosa. Aconseja alimentar por lo menos 8 a 12 veces por día en los primeros días y destaca que la ingestión calórica baja y/o deshidratación asociada con el amamantamiento inadecuado puede contribuir al desarrollo de hiperbilirrubinemia.
En la encuesta a los Pediatras sobre la lactancia materna e ictericia, el 92% recomendó seguir con la lactancia materna en el niño con ictericia, pero el 70% no creyó que pueda prevenirse la aparición de hiperbilirrubinemia severa en los primeros días alimentando frecuentemente (entre 8-12 mamadas por día) al recién nacido. Esta respuesta debe valorarse en relación a que muchas investigaciones(35-39) han comprobado que los niños alimentados al pecho tienen cifras más altas y prolongadas de bilirrubinemia y cuya explicación no está del todo dilucidada (metabolito de progesterona, aumento de circulación enterohepática, aumento de actividad de B glucoronidasa). También se sabe que los RN que ingieren leche humana reciben menos calorías y pierden más peso los primeros días, que los alimentados con leche artificial y que ambas situaciones se asociaron con hiperbilirrubinemias, especialmente esto último explicaría la respuesta obtenida con relación a la frecuencia de la alimentación.
El tratamiento (fototerapia-exanguínotransfusión) de la ictericia en RN sanos de término está basado exclusivamente en el valor de la bilirrubina sérica total y no en sus fracciones según las guías de la AAP(20) en este estudio sola una persona encuestada contestó correctamente, el mayor porcentaje (85%) refirió determinar la bilirrubina total, directa e indirecta. La determinación de las tres fracciones de bilirrubina es innecesaria, implica extracción de un mayor volumen de sangre al recién nacido y mayor costo en exámenes de laboratorio. Tiene también implicancias terapéuticas, pues se tiene en cuenta la bilirrubina total para decidir el tratamiento.
En el contexto de la hiperbilirrubinemia en el neonato sano de término o casi término, grupo en el que se ha descrito la encefalopatía bilirrubínica como ya se mencionó, es fundamental conocer cual es la etapa de mayor riesgo. La AAP en las recomendaciones menciona el período de mayor riesgo (los primeros 4 días de vida) Consideramos de suma importancia conocer este riesgo, considerando las medidas preventivas que deben tomarse. En el presente estudio, menos de un cuarto de los pediatras (sólo 15%), respondieron adecuadamente. No se encontraron diferencias significativas, en las respuestas, entre los grupos de pediatras encuestados.
La fototerapia es el tratamiento que recibe la mayoría de los neonatos ictéricos y la indican no sólo los neonatólogos sino también los pediatras generales que realizan atención del recién nacido. Las indicaciones están bien definidas en las pautas de la AAP. La evaluación sobre la aplicación de la fototerapia en la encuesta realizada, en las preguntas referentes a la del equipo y el manejo en general, del neonato bajo fototerapia, arrojaron respuestas correctas en un porcentaje inferior al 80%, en 8 de las 9 preguntas formuladas (sólo 3 estuvieron en el rango del 70%). Solo una pregunta tuvo respuesta adecuada en un porcentaje superior al 80% (Tabla Nº 3). Analizando el conocimiento de las alternativas terapéuticas a la luminoterapia y la exanguínotransfusión, el número de respuestas correctas fue significativamente mayor en el grupo que realizó 2 o más años de residencia en neonatología.
A la luz de los conocimientos actuales en el manejo de la hiperbilirrubinemia neonatal, el aspecto preventivo es fundamental, como en la mayoría de los problemas de salud en general. En el manejo de la ictericia neonatal, se ha insistido en la prevención, a través del estudio de los factores de riesgo Esto es, conocer el grupo de neonatos que tienen riesgo aumentado para desarrollar hiperbilirrubinemia severa, que es la que potencialmente puede llevar al daño del sistema nervioso central. Según las recomendaciones de la AAP, simplemente averiguando sobre la presencia o no de los factores de riesgo conocidos, o recomendando la alimentación frecuente al pecho, se están tomando medidas preventivas. En el presente estudio solo el 12 % de los encuestados, pudieron reconocer los 3 factores de riesgo de hiperbilirrubinemia severa que figura en el cuestionario y menos de la mitad (30%), consideraron a las tomas frecuentes de pecho materno en los primeros días, como un acto de prevención de ictericia. No hubo diferencias significativas en las respuestas comparando los grupos con y sin residencia en neonatología.
El cerebro del recién nacido es inmaduro, esto lo hace susceptible de una manera muy particular. En el caso de la ictericia neonatal, se puede inducir un daño prevenible, si se desconoce: 1) el potencial tóxico de la bilirrubina, que genera el propio paciente (es intrínseco); 2) el período en el cual en neonato es más susceptible a los efectos tóxicos de la bilirrubina y las situaciones que generan riesgo mayor de toxicidad; y 3) las medidas que se deben tomar para prevenir el daño.
En nuestro país no se cuenta con estadísticas ni investigaciones actualizadas que pudieran orientar acerca de la situación de la hiperbilirrubinemia neonatal en recién nacidos sanos de termino o casi termino. Ni siquiera es posible dibujar alguna tendencia al respecto pues se carece de datos, aún sobre el estado de la hiperbilirrubinemia neonatal en caso de enfermedad hemolítica por incompatibilidad Rh, y el desarrollo de kernicterus, se desconoce cual es la importancia clínica de esta situación por la carencia de investigaciones o publicaciones al respecto.
A partir de la investigación bibliográfica y clínica de algunos aspectos de la hiperbilirrubinemia neonatal y desde la visión de un pediatra general puede destacarse la necesidad de conocer el estado actual del problema a nivel nacional y definir si constituye un problema real o no. Se hace necesario, además, que los que atienden lasalud de la madre y del niño conozcan los riesgos de la encefalopatía por hiperbilirrubinemia, así como las acciones que se recomiendan actualmente para prevenirla y las pongan en práctica; aún cuando estas tengan sus limitaciones son indudablemente útiles como lo demuestran evidencias publicadas. Los pediatras necesitan ser verdaderamente prudentes y proteger a todos los recién nacidos entregados a su cuidado.
CONCLUSION
1) Existe escaso nivel de adhesión a las guías recomendadas por la Academia Americana de Pediatria de parte de los pediatras.
2) No hubo diferencias significativas en general, al comparar las respuestas emitidas por neonatólogos, pediatras generales y según año de recibido.
BIBLIOGRAFÍA
1. Robertson W. Reflexiones personales sobre los parámetros de práctica de la AAP para el manejo de la hiperbilirrubinemia en neonatos de término sanos. Pediatrics in Review, en español. 1998;19(4):123-5. [ Links ]
2. Bratlid D. Criteria for treatment of neonatal jaundice. J Perinatol. 1996;16(3 Pt2):S83-88. [ Links ]
3. Bratlid D. How bilirubin gets into the brain. Clin Perinatol. 1990;17(2):449-65. [ Links ]
4. Roger C, Koziel V, Vert P, Nehlig A. Regional cerebral metabolic consequences of bilirubin in rat depent upon post gestational age at the time of Hyperbilirubinemia. Brain Res Dev Res. 1995;87(2):194-202. [ Links ]
5. Ip S, Chung M, Kulig J, O’Brien R, Sege R, Glicken S, Maisels MJ, Lau J. American Academy of Pediatrics Subcommittee on Hyperbilirubinemia: an evidencebased review of important issues concerning neonatal hyperbilirubinemia. Pediatrics. 2004;114(1):e130-53.
6. Gartner LM, Snyder RN, Chabon RS, Berstein J. Kernicterus: high incidence in premature infants with low serum bilirubin concentrations. Pediatrics. 1970;45(6):906-17. [ Links ]
7. Brown AK. Bilirubin metabolism with special reference to neonatal jaundice. Adv Pediatr. 1962;12:121-87. [ Links ]
8. Watchko JF, Oski FA. Bilirubin 20 mg/dl=vigintiphobia. Pedaitrics. 1983;71(4):660-63. [ Links ]
9. Newman TB, Klebanoff MA. Neonatal hyperbilirubinemia and long term outcome:another look at the Collaborative-perinatal Project. Pediatrics. 1993;92(5):651-57. [ Links ]
10. Newman TB, Maisels MJ. Does hyperbilirubinemia damage the brain of healthy full-term infants?. Clin Perinatol. 1990;17(2):331-58. [ Links ]
11. Newman TB, Maisels MJ. Evaluation and treatment of jaundiceinthe termnewborn:a kinder,gentler approach. Pediatrics. 1992;89(5):809-18. [ Links ]
12. Gopinathan V, Miller NJ, Milner AD, Rice-Evans CA. Bilirubin and ascorbate antioxidant activity in neonatal plasma. FEBS Lett. 1994;349(2):197-200. [ Links ]
13. Dennery PA, Seideman DS, Stevenson DK. Neonatal hyeprbilirubinemia. N Engl J Med. 2001;344(8):581-90. [ Links ]
14. Penn AA, Enzmann DR, Hahn JS, Stevenson DK. Kernicterus in full-term infant. Pediatrics. 1994;93(6 Pt 1):1003-06. [ Links ]
15. Maisels MJ, Newman TB. Kernicterus in otherwise healthy, breast-fed term infant. Pediatrics. 1995;96(4 Pt 1):730-33. [ Links ]
16. Braveman P, Egerter S, Pearl M, Marchi K, Miller C. Problems associated with early discharge of newborn infants:early discharge of newborn and mothers:a critical review of the literature. Pediatrics. 1995;96(4 Pt 1):716-26. [ Links ]
17. Britton JR, Britton HL, Beebe SA. Early discharge of the term newborn: a continue dilemma. Pediatrics. 1994;94(3):291-95. [ Links ]
18. Seideman DS, Stevenson DK, Ergaz Z, Gale R. Hospital readmission due to neonatal hyperbilirubinemia. Pediatrics. 1995;96(4 Pt 1):727-29. [ Links ]
19. Maisels MJ, Kring E. Length of stay, jaundice and hospital readmission. Pediatrics. 1998;101(6):995-98. [ Links ]
20. Provisional Committee for Quality Improvement and Subcommittee on hyperbilirubinemia. Practice parameter. Management of hyperbilirubinemia in the healthy term newborn. Pediatrics. 1994;94(4):558-65. [ Links ]
21. American Academy of Pediatrics. Committee on Hyperbilirubinemia. Management of hyperbilirubinemia in the Newborn Infant 35 more weeks of gestation. Pediatrics. 2004;114 (1):297-316. [ Links ]
22. Walston F, Manning D, Neithercut WD. Increasing incidence of moderate neonatal hyperbilirubinemia. Arch Dis Fetal Neonatal. 2004;89:F374. [ Links ]
23. Johnson L, Brown AK. A pilot registry for acute and chronic kernicterus in term and near-term infants. Pediatrics. 1999;104(suppl):S736. [ Links ]
24. American Academy of Pediatrics Sucommittee on Neonatal Hiperbilirubinemia. Jaundice and kernicterus. Pediatrics. 2001;108(3):763-65. [ Links ]
25. Ross G. Hyperbilirubinemia in the 2000s: what should we do next?. Am J Perinatol. 2003;20(8):415-24. [ Links ]
26. Johnson L, Bhutani VK. Reply to the editor. J Pediatr. 2003;142(2):214-15. [ Links ]
27. Ebbesen F. Recurrence of kernicterus in term and nearterm infants in Denmark. Acta Paediatr. 2000;89(10):1213-17. [ Links ]
28. Benítez-Leite S, Ortellado A, Cuevas J, Vera E, Verón C, Quiñónez A. Prevención de ictericia en recién nacidos sanos de término y casi término. Pediatr. (Asunción). 2004;31supl:17. [ Links ]
29. Eaton AP. Alta precoz posparto: recomendaciones de un informe preliminar remitido al congreso de los EE UU. Pediatrics ed esp. 2001:51(2):75-79. [ Links ]
30. Ventura-Juncá P. Ictericia no hemolítica del recién nacido de término. En: Sola A, Rogido M, editores. Cuidados especiales del feto y el recién nacido. Buenos Aires: Científica Interamericana; 2001.p.604-17. [ Links ]
31. Bhutani V, Gourley GR, Adler S, Kreamer B, Dalman C, Johnson LH. No invasive measurement of total serum bilirubin in a multiracial predischarge newborn population to asses the risk of severe hyperbilirubinemia. Pediatrics. 2000;106:E17. [ Links ]
32. American Academy of Pediatrics Committee on Quality Improvement y Subcommittee on Hiperbilirubinemia. Tratamiento de la hiperbilirrubinemia en el recién nacido a término sano. Pediatrics (ed. esp). 1994:38(4):246-49. [ Links ]
33. Bhutani V, Johnson L, Sivieri EM, Predictive ability of a predischarge hour-specific serum bilirubin for subsequent significant hyperbilirubinemia in healthy term and near term newborn. Pediatrics. 1999;103(1):6-14. [ Links ]
34. Alpay F, Sarici S, Tosuncuk HD, Serdar MA, Inanc N, Gokcay E. The value of first –day bilirubin measurement in predicting the development of significant hyperbilirubinemia in healthy term newborns. Pediatrics. 2000;106(2):e16.
35. Gartner LM, Herschel M. Ictericia y lactancia materna. Clínicas Pediátricas de Norteamérica. 2001;2:393-404. [ Links ]
36. Gourley GR. Amamantamiento, dieta e hiperbilirrubinemia neonatal. Pediatrics in Review, en español. 2002;23(3):112-18. [ Links ]
37. Martínez JC, Maiseles MJ, Othegy LE, García HO. Hiperbilirrubinemia en el recién nacido y lactancia materna: una prueba controlada de cuatro intervenciones. Arch Arg Pediatr. 1995;93(1):18-22. [ Links ]
38. Ceriani Cernadas JM, Mariani G, Armadans M. Contenido graso de la leche humana e ictericia temprana en recién nacidos a término alimentados a pecho. Arch Argent Pediatr. 1999;97(6):360-64. [ Links ]
39. Martínez JC, Othegy LE, Gacía HO, Aspres N, Pomata J, Larguía AM. Sigue siendo un problema la hiperbilirrubinemia en el recién nacido de termino sano y alimentado a pecho con las cifras actuales de tratamiento?. Rev Hosp Mat Inf Ramón Sardá. 1996;25(1):25-29. [ Links ]














