INTRODUCCIÓN
Durante el embarazo las hormonas tiroideas maternas desempeñan un papel crucial en su desarrollo y en el crecimiento fetal. La glándula tiroides sufre grandes cambios fisiológicos. Debido a esta importancia, las patologías tiroideas y su relación con los resultados perinatales fueron y son objeto de múltiples investigaciones, muchas de ellas han relacionado el hipotiroidismo no tratado con riesgo aumentado de parto pretérmino, mortalidad perinatal, bajo peso al nacimiento, así como también alteraciones en el desarrollo neuropsicomotor del recién nacido1,2.
El hipotiroidismo está presente entre el 0,5 y el 2,5 % aproximadamente de todos los embarazos, mientras que la tirotoxicosis se presenta con menor frecuencia, con una prevalencia entre el 0,1-1 %3. Diferentes estudios fueron conducidos en poblaciones de todo el mundo resultando en una variación considerable en el nivel superior de TSH para gestantes en las diferentes regiones. Actualmente, y debido a las mencionadas circunstancias, se han publicado consensos con los valores de normalidad de las hormonas tiroideas para cada trimestre del embarazo, entre las más utilizadas se encuentran las guías de la Endocrine Society y la de la Asociación Americana de Tiroides (American Thyroid Association - ATA) 2017. Estas guías de consenso se basan en estudios realizados en países desarrollados, principalmente en Estados Unidos de Norteamérica y Europa4,5.
Las guías ATA son las adoptadas en el Paraguay para guiar el diagnóstico y el tratamiento de la patología tiroidea durante el embarazo y el puerperio. La primera recomendación es utilizar, cuando sea posible, los valores de Hormona Estimulante de la Tiroides (TSH) específicos para cada trimestre según la población local, en mujeres sin patología tiroidea sin anticuerpos antitiroideos positivos y con suficiencia de yodo. De no ser posible, se recomienda tomar el límite superior del rango de referencia de TSH de mujeres no embarazadas que es de 4 mUI/L. Actualmente, no existen valores específicos de referencia para la población paraguaya, faltan trabajos investigativos sobre frecuencia de estas patologías en la población gestante que acude a control prenatal en los diferentes servicios de salud, por lo que debido a este defecto el valor de referencia de 4 mUI/L es el utilizado en los servicios de atención prenatal, y por lo tanto el adoptado para este trabajo. Se habla de hipotiroidismo con valores de TSH elevada y valores de t4 libre y t3 total disminuidas, mientras que cuando estos últimos valores son normales entonces se define como hipotiroidismo subclínico.
El hipotiroidismo subclínico y la autoinmunidad tiroidea han sido asociados a complicaciones obstétricas mientras que el mismo tipo de hipertiroidismo parece carecer de dicho efecto.3 Se ha informado sobre la presencia de anticuerpos antitiroideos asociados a menores tasas de implantación, y a una frecuencia más elevada de aborto en los procedimientos de fertilización in vitro6,7. Se ha sugerido una asociación entre autoinmunidad tiroidea positiva y la presencia de complicaciones obstétricas como parto prematuro8,9, aunque aún la evidencia resulta contradictoria respecto a la diabetes gestacional y la hipertensión asociada al embarazo10,11. De acuerdo con las guías de la Asociación Americana de Tiroides (ATA), no existe evidencia suficiente para recomendar el tamizaje universal de autoinmunidad tiroidea en la gestación12.
Aun cuando se ha demostrado el efecto deletéreo de la patología tiroidea funcional, no existe consenso respecto de las repercusiones perinatales o del beneficio del tratamiento de la patología tiroidea subclínica (hiper o hipotiroidismo subclínico)13-15. Debido a la expresada situación controvertida y a los datos variables según poblaciones y regiones determinadas, es primordial realizar investigaciones sobre la frecuencia de las patologías tiroideas en nuestro medio de trabajo. El objetivo de este trabajo fue determinar la frecuencia de hipotiroidismo subclínico en gestantes atendidas en servicios materno-infantiles de la ciudad de Asunción, pertenecientes al Ministerio de Salud Pública y Bienestar Social.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo, observacional, retrospectivo, de corte transversal, con componente analítico de las pacientes que tuvieron su parto en servicios materno-infantiles del ministerio de salud pública localizados en la ciudad de Asunción en el período entre el 1 de enero de 2017 y el 31 de diciembre de 2019. Los servicios incluidos fueron: el Hospital Materno Infantil San Pablo, el Hospital General Barrio Obrero, el Hospital Materno-Infantil Loma Pytã, y el Hospital Materno Infantil Santísima Trinidad. Estas dependencias realizan la carga del sistema informático perinatal Plus (SIP Plus)16, desarrollado por el Centro Latinoamericano de Perinatología (CLAP) de la Organización Panamericana de la Salud (OPS)/Organización Mundial de la Salud (OMS), herramienta de registro oficial del ministerio de salud para la atención prenatal, parto y puerperio. Fueron incluidas pacientes con gestas únicas, aparentemente sanas según la anamnesis; y excluidas aquellas con antecedentes personales de patología tiroidea o detección de patología tiroidea durante el estudio (hipertiroidismo o hipotiroidismo clínico), la ingesta de fármacos que interfieran con el metabolismo del yodo (heparina, glucocorticoides, bloqueantes betaadrenérgicos, entre otros), y las historias clínicas perinatales incompletas.
Las pacientes fueron estudiadas en diferentes edades gestacionales, dependiendo del momento del embarazo en el que se realizaron los análisis de perfil tiroideo, y las variables tomadas en cuenta fueron la edad, la procedencia, y los niveles de la hormona estimulante de la tiroides (TSH), de la tiroxina libre (FT4), y de Anticuerpos antitiroideos (Ac ATPO), solicitadas en la consulta prenatal y registradas en la historia clínica perinatal base, desde donde son cargados los datos al Sistema Informático Perinatal Plus. Este sistema permite acceder a las fichas de cada una de las pacientes registradas, y desde la sección de Patologías Tiroideas de la Historia Clínica Perinatal, filtrar y analizar los casos de embarazadas con hipotiroidismo. Para el procesamiento y análisis de los datos se empleó el propio software del sistema informático perinatal y sus herramientas como el asistente de gráficos.
Se tuvo en cuenta los aspectos éticos considerando los principios que la rigen: el respeto por las personas, la beneficencia y la justicia. Se garantizó el anonimato de las pacientes y la absoluta confidencialidad de la información recogida. Al tratarse de un estudio de revisión y análisis de datos en donde no hubo intervenciones de variables biológicas, ni fueron las pacientes identificadas personalmente, no requirió de un consentimiento informado por escrito.
RESULTADOS
De las 18845 pacientes que tuvieron su parto en los servicios; Hospital Materno Infantil San Pablo, Hospital General Barrio Obrero, Hospital Materno-Infantil Loma Pytã, y Hospital Materno Infantil Santísima Trinidad, en el período de estudio, y tras la revisión del total de fichas cargadas en esos años en el sistema informático perinatal plus (SIP Plus), 170 pacientes presentaron el diagnóstico de hipotiroidismo en el embarazo y cumplían con los criterios de inclusión. (Figura 1)
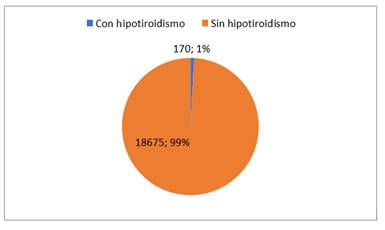
Figura 1. Frecuencia de hipotiroidismo en gestantes atendidas en servicios públicos entre el 1 de enero de 2017 y el 31 de diciembre de 2019 (n=18845)
El 93% de estas pacientes provenía del área de cobertura de los hospitales que formaron parte de este estudio: Asunción y Departamento Central (Figura 2).
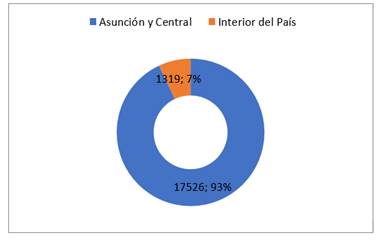
Figura 2. Procedencia de embarazadas con hipotiroidismo subclínico que tuvieron su parto en servicios públicos del MSPyBS entre el 1 de enero de 2017 y el 31 de diciembre de 2019 (n=18845)
La edad promedio de las pacientes fue de 24 años. La distribución por grupo etario de las pacientes diagnosticadas con hipotiroidismo subclínico se puede observar en la Tabla 1. Se observó mayor porcentaje de gestantes entre 20 a 24 años de edad.
Tabla 1. Grupo etario de las pacientes diagnosticadas con hipotiroidismo subclínico en Hospitales Materno-infantiles de la ciudad de Asunción, pertenecientes al MSPyBS. Período 1 de enero de 2017 al 31 de diciembre de 2019 (n=170)
| Edad | Frecuencia | Porcentaje |
|---|---|---|
| < 20 años | 42 | 24,70% |
| 20 a 24 años | 60 | 35,29% |
| 25 a 29 años | 34 | 20,00% |
| 30 a 34 años | 20 | 11,76% |
| ≥ 35 años | 14 | 8,23% |
DISCUSIÓN
La frecuencia de hipotiroidismo subclínico obtenido en este trabajo fue de 0,902%. Los resultados que arrojó esta investigación coinciden con los valores hallados por Macchia et al15, en Colombia, que reportan frecuencia de hipotiroidismo entre 0,5 y 2,5 %; Porcu et al.17 reportan una prevalencia de hipotiroidismo del 0,2 al 0,6%, siendo del 3,5% al 18% en el caso del hipotiroidismo subclínico. Mosso et al14, en Chile, reportaron frecuencias más elevadas que llegan hasta el 35 %.
En el Paraguay, en el marco de un trabajo investigativo realizado por Jara York et al18, en el 2015, en el Hospital Materno Infantil San Pablo en 200 embarazadas, se encontró una frecuencia de 40,5 % de hipotiroidismo subclínico. Estas diferencias podrían deberse a que al tratarse de un hospital de 3er nivel y de referencia para derivación de mujeres con patologías obstétricas, presentaría cifras más altas de diagnóstico. Las investigaciones como la presentada en nuestro estudio estuvieron orientadas a estudiar una población más amplia y diversa de servicios. Incluir a pacientes atendidas en los diferentes hospitales de todo el país, con diferentes niveles de complejidad, tanto del ámbito público como del sector privado caracterizaría mejor a la población de gestantes para establecer valores estándares de hormonas tiroideas que podrían ser utilizadas en la práctica clínica de los gineco-obstetras paraguayos.
El Manual Nacional de Normas de Atención de las Principales Patologías Obstétricas - 1ra Edición (2018)19 del MSPyBS y de la Sociedad Paraguaya de Ginecología y Obstetricia, en el capítulo de Patología Tiroidea y Gestación, realizado en consenso con la Sociedad Paraguaya de Endocrinología, nos indica utilizar el límite superior de referencia de 4,0mU/l debido a la falta de valores propios en nuestra población establecidos por trimestre.
Un tercio de las mujeres tienen anticuerpos antitiroideos positivos20. La presencia de anticuerpos antitiroideos (anti-TPO) representa una activación del sistema inmune con probables consecuencias feto-placentarias. La determinación de estos anticuerpos no pudo ser determinada a través del SIP Plus, ya que es un dato que no forma parte del registro básico en la historia clínica21 y puede ser objeto de una siguiente investigación. Tampoco la evidencia es suficiente para recomendar un tamizaje universal de autoinmunidad tiroidea en embarazadas12.
El hecho de que varias determinaciones, como los de anticuerpos en sangre no están disponible en los laboratorios de los hospitales estudiados, pudiendo accederse a su dosaje solo en laboratorios privados constituyeron limitantes importantes para el desarrollo de este estudio. Por lo tanto, para futuros trabajos se recomienda realizar estudios prospectivos y establecer convenios con laboratorios públicos o privados a fin de obtener dosajes de aquellas pruebas que no se realizan en los hospitales de origen de las paciente involucradas.
La edad promedio de las pacientes fue de 24 años. Estos datos son similares a los resultados obtenidos por Soledispa Navia et al.22 en Ecuador, con el rango etario más prevalente entre los 20 y los 24 años. Como era de esperarse una gran proporción (93%) de estas pacientes provenía del área de cobertura de los hospitales que formaron parte de este estudio: Asunción y Departamento Central.
Se recomienda que a partir de este trabajo se pueda realizar estudios de mayor envergadura a nivel regional y nacional para establecer normativas aplicables en los diferentes servicios de salud para la detección eficaz y el tratamiento oportuno de estas pacientes a fin de disminuir el riesgo de complicaciones. Debe concienciarse tanto a la población general, así como a los profesionales que atienden a mujeres embarazadas que una atención prenatal precoz, periódica, completa y de amplia cobertura repercute positivamente sobre la posibilidad de complicaciones, y por lo tanto es estrictamente necesaria la adherencia a los actuales protocolos de manejo emanados desde el ente rector en materia de salud en nuestro país, el Ministerio de Salud Pública y Bienestar Social.















