INTRODUCCIÓN
Choque y vasodilatación
El choque o choque es la condición médica donde la perfusión de los tejidos se ve disminuida con un compromiso vital importante si no es tratado oportunamente. El tipo de choque depende del mecanismo fisiopatológico que implica. Uno de los mecanismos de choque es la pérdida de tono vascular con la consecuente vasodilatación de las arteriolas en forma generalizada y esto impide que la circulación perfunda órganos vitales como el corazón, el riñón y el cerebro. A este tipo de choque lo consideramos distributivo o choque vasodilatado1.
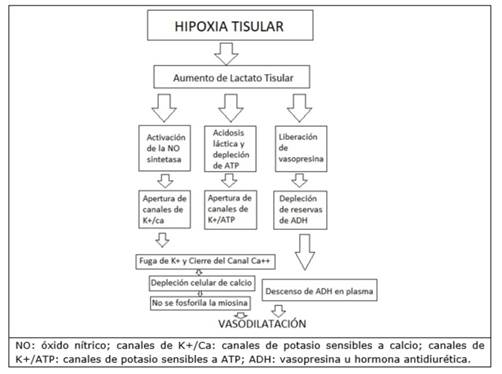
La hipoperfusión celular de cualquier etiología genera hipoxia y acidosis láctica que activan la NO sintetasa inducible, la depleción de ATP y de vasopresina (ADH). Todo esto lleva al bloqueo del ingreso de calcio a la célula con posterior vasodilatación y caída de la resistencia periférica. Este proceso genera un círculo vicioso que compromete la vida del paciente (figura 1)1,2.
Esto se ve principalmente en el choque de origen séptico. Sin embargo, se ha visto el mismo mecanismo de choque en intoxicaciones agudas por antihipertensivos2.
Intoxicación por bloqueantes de canales de calcio (BCC)
Los BCC son fármacos usados para tratamiento de la hipertensión arterial así como cuadros de arritmias, insuficiencia cardiaca o el fenómeno de Raynaud. Se dividen en dos subgrupos: los dihidropiridínicos (amlodipino, nifedipina, etc.) y los no dihidropiridínicos (verapamilo y diltiazem)3.
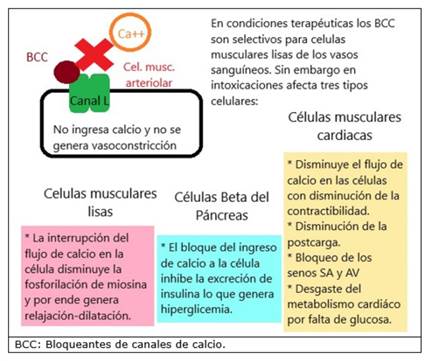
Su mecanismo de acción es bloquear los canales lentos de calcio tipo L controlados por voltaje (canales L) disminuyendo el flujo de calcio en las células musculares lisas de a las arteriolas generando vasodilatación periférica, dilatación de los vasos coronarios y disminución de la post-carga. Estos canales están presentes también en las células musculares cardiacas, diversos músculos lisos y en las células beta del páncreas3,4.
A dosis terapéuticas presenta mayor selectividad por las células musculares lisas de los vasos sanguíneos, pero a dosis tóxicas esta selectividad se pierde disminuyendo la contractibilidad de las células cardiacas (efecto inotrópico negativo) y también genera una disminución de la secreción de insulina por las células beta del páncreas3,4.
La intoxicación por BCC depende del subgrupo al que pertenecen estos fármacos. Los BCC no dihidropiridínicos (diltiazem y verapamilo) generan choque cardiogénico similar a la intoxicación por beta bloqueantes y los dihidropiridínicos (amlodipino, nifedipina y otros) generan además choque vasopléjico ya que el choque cardiogénico se puede instalar simultáneamente4.
El choque vasopléjico por BCC genera una vasodilatación generalizada que disminuye la presión arterial que genera hipoperfusión tisular e hipoxia. Estos últimos generan un mecanismo de choque por vasodilatación descripto anteriormente. Además de esto, el bloqueo cálcico intracelular genera una disminución de la contractibilidad cardiaca, seguida de isquemia y acidosis metabólica por hipoperfusión coronaria. En cuanto a las células beta, se bloquea la excreción de insulina y esto produce una hiperglicemia por el poco ingreso de glucosa a las células (figura 2)1,6.
Clínicamente la intoxicación aguda por BCC se presenta con descenso pronunciado de la presión arterial (signos de hipoperfusión periférica, alteración del estado de consciencia, oliguria), taquicardia refleja en los primeros estadios del choque, seguida de bradicardia por bloqueo de los senos cardiacos. La vasodilatación pulmonar genera edema pulmonar cardiogénico con insuficiencia respiratoria aguda4,7,8.
De los casos reportados por intoxicación por BCC, amlodipino es el fármaco más común. Su dosis máxima suele ser 10 mg al día en una toma. Esta dihidropiridina posee una vida media de 30 a 50 horas, tiene un gran volumen de distribución, su mayor eliminación es por vía urinaria y su alta adherencia a proteínas plasmáticas la hacen no dializable (por eso se usa en enfermos renales crónicos). La mayoría de los casos reportados fueron en contexto de intentos de autoeliminación y dada la larga vida media la hipotensión puede ser refractaria a los tratamientos vasopresores por lo que todos requirieron manejo crítico de urgencia3,4.
Intoxicación por antagonistas de receptores de angiotensina II (ARA II).
La angiotensina II es el producto de la transformación de la angiotensina I en el riñón y en el pulmón por la enzima convertidora de angiotensina I (ECA), y esta hormona resultante estimula la proteína Gq de los miocitos lisos que conlleva a la activación de canales de calcio por un mecanismo dependiente de IP3, lo que finalmente produce la entrada de calcio y la vasoconstricción arteriolar9,10.
En el siguiente reporte de caso, presentamos un caso de intoxicación voluntaria con amlodipino y losartán que presentó un cuadro de choque hipertensivo que requirió manejo en la unidad de cuidados intensivos de nuestro hospital. Se realiza una pequeña revisión de la literatura para comprender mejor el manejo de estos cuadros ya que su frecuencia no es alta y es necesario conocer su fisiopatología para comprender la correcta aplicación de la terapéutica.
CASO CLÍNICO
Paciente femenina de 59 años, hipertensa en tratamiento con amlodipino 10 mg/día y losartán 50 mg/12 h, no conocida diabética, alérgica a fármacos ni asmática, presentó intento de autoeliminación hace 10 años con benzodiacepinas.
El cuadro actual inició con la ingestión de 100 mg de amlodipino y 500 mg de losartán luego de una discusión familiar. Fue encontrada inconsciente horas después y fue llevada a la unidad de urgencia de un centro médico.
En la urgencia se la encontró estuporosa, hipotensa (PAM de 50 mmHg) por lo que se inició goteo de noradrenalina a 0,5 µg/kg/min. Por estar oligúrica se inició infusión de furosemida a 16 mg/hora, con poca respuesta. La radiografía de tórax mostró un patrón intersticial alveolar difuso bilateral (figura 3). Tenía acidosis metabólica severa por lo que recibió 200 mEq de bicarbonato de sodio. La hiperglicemia fue tratada con goteo de insulina.
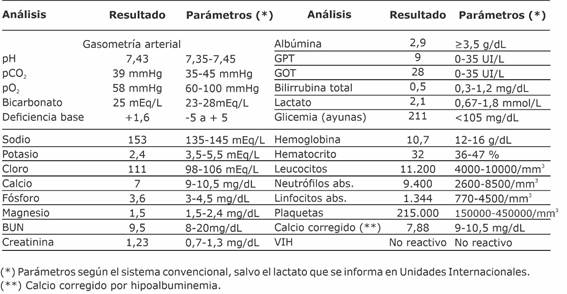
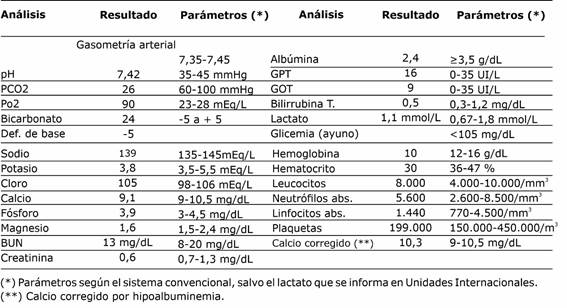
Presentó además insuficiencia respiratoria hipoxémica, fue intubada y trasladada a la unidad de cuidados intensivos de nuestro hospital ante requerimiento de asistencia respiratoria mecánica y manejo hemodinámico. Los datos del laboratorio al ingreso se detallan en la tabla 1.
El ecocardiograma informó disminución global de la contractibilidad miocárdica y el electrocardiograma no mostró signos de isquemia o bloqueos. Recibió expansión con cristaloides y se aumentó dosis de noradrenalina hasta 2 µg/kg/min, se agregó dobutamina a 0,8 µg/kg/min y adrenalina a 0,1 µg/kg/min para conseguir una PAM de 75 mmHg. Se suspendió goteo de furosemida por hipotensión y fue conectada a ventilación controlada por volumen.
La paciente presentó buena respuesta al tratamiento con adrenalina + noradrenalina + dobutamina con descenso y suspensión de la adrenalina a las 2 horas, de la dobutamina a los 3 días y la noradrenalina a los 7 días. Se repitió una ecocardiografía de control a los siete días del evento con mejoría de la contractibilidad cardiaca y parámetros hemodinámicos normales.
Se realizó una fibrobroncoscopía para toma de muestra de secreción traqueal para cultivo y retornó positivo para Acinetobacter baumanii complex sensible a imipenem y colistina en el décimo día de internación, los demás cultivos fueron negativos.
Al restablecer la presión arterial se reinició infusión de furosemida para aumentar diuresis y aclaramiento renal de los fármacos. Recibió correcciones parenterales para corregir la hipocalcemia, la hipomagnesemia y la hipopotasemia. La acidosis metabólica fue superada y se logró euglicemia luego de insulinoterapia.
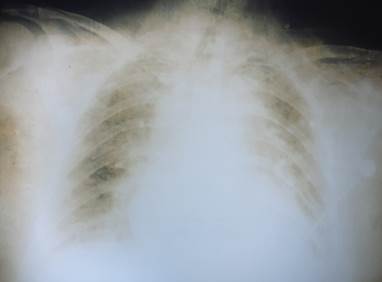
Por disminución progresiva de los requerimientos de oxígeno y por mejoría radiográfica (figura 4), se procedió a destete y extubación exitosa al décimo día.

Figura 4 Radiografía de tórax previa a la extubación. Se observa disminución del infiltrado pulmonar
Se mantuvo afebril desde el ingreso, completó tratamiento empírico con ceftriaxona por ocho días y clindamicina por siete días. Luego recibió imipenem y colistina dirigidos a germen mencionado por siete días más con mejoría clínica, radiológica y laboratorial (tabla 2).
La evaluación psiquiátrica previa al alta informó un trastorno adaptativo. Al decimocuarto día de internación, es dada de alta hemodinámicamente estable, eupneica, sin oxígeno suplementario, lúcida, colaboradora, sin sondas ni catéteres y en planes de seguimiento ambulatorio por psiquiatría.
DISCUSIÓN
La causa más frecuente de la vasodilatación generalizada que genera choque suele ser la sepsis. Sin embargo, los agentes antihipertensivos comparten el mismo mecanismo de choque y, entre estos fármacos, los BBC suelen ser los más reportados2,11.
No existen muchos trabajos de investigación sobre prevalencia de intoxicaciones por BCC, pero se han encontrados varios reportes de casos que datan desde hace casi dos décadas. La mayoría de ellos fueron en pacientes con intentos de suicidio (igual que en nuestra paciente), salvo uno que fue un caso de intoxicación accidental3,12.
El fármaco más reportado en estas intoxicaciones fue el amlodipino, ya sea solo o combinados con otros fármacos como el diltiazem, la levotiroxina y los ARAII. Nuestra paciente consumió altas dosis de losartán y amlodipino por lo que se asemeja a los demás casos publicados5,6,13.
Como la paciente también se intoxicó con losartán (un ARA de vida media de 12 horas), entonces el sinergismo de ambos tóxicos se complementaba con la hipoxia tisular por hipoperfusión activando así las otras vías de vasodilatación10.
Los signos y síntomas presentados en la atención primaria fueron la hipotensión arterial, oliguria, pérdida de la consciencia y dificultad respiratoria asociada a infiltrados alveolo-intersticiales pulmonares bilaterales a la radiografía. La presentación clínica es la esperada para cuadros de intoxicación con BCC ya que comparada con otros casos se ve que la presencia de amlodipino a dosis tóxicas es la constante en todos ellos4,6,7.
Es importante no dejar de lado el aspecto psiquiátrico en estos casos. En un estudio realizado en nuestro país donde se estudió a 127 pacientes con intentos de autoeliminación en el Hospital de Clínicas de Asunción se vio que los diagnósticos psiquiátricos fueron 43% trastorno límite de la personalidad, 18% trastorno depresivo mayor, 9% trastorno adaptativo (como nuestro caso) y 5% trastorno bipolar I. Por tanto, es obligatoria la evaluación conjunta con psiquiatría14,15.
En cuanto al manejo de la intoxicación aguda, la paciente fue tratada tardíamente con lavado gástrico ya que la hipotensión implicaba una dosis tóxica ya absorbida. Tampoco se pudo utilizar el carbón activado por el estupor al ingreso16,17.
En todo choque vasodilatado se debe implementar en forma temprana el soporte vasopresor e inotrópico cuando el paciente presenta hipotensión asociada a la intoxicación por BCC o ARAII, dado el efecto inotrópico negativo de estos fármacos. En lo casos reportados siempre se usaron combinaciones de dopamina con noradrenalina o de dobutamina con noradrenalina. En casos más resistentes, la infusión de vasopresina e isoproterenol son útiles para aumentar la vasoconstricción central y periférica. En nuestra paciente usamos por primera vez la adrenalina en infusión además de dobutamina y noradrenalina, no fue necesario otro tipo de fármaco vasopresor o inotrópico18-20.
En cuanto al manejo más específico de la intoxicación por BCC, la infusión de calcio es crucial como un antídoto indirecto que compita con los bloqueantes en las membranas de las células musculares y así restaurar la contractibilidad. Sin embargo, la hipercalcemia suele generar bradicardia por lo que el monitoreo cardiaco es mandatorio además de la asociación con fármacos vasoactivos. La calcemia de nuestra paciente estaba por debajo del rango y recibió bolos correctores de calcio, algo que pudo haberse administrado en forma de infusión ya que dada la toxicodinámica de los BCC es justificado su uso para los cuadros de intoxicación11,16.
Dado que la intoxicación por BCC activa otras vías de choque como el aumento de NO, se han reportado también el uso de azul de metileno para este tipo de intoxicaciones como coadyuvantes del tratamiento. En este caso no hemos utilizado este fármaco debido a su difícil obtención en nuestro medio y por la rápida respuesta de la paciente a los fármacos vasopresores e inotrópicos4,11,12.
Los BCC no son dializables, así que para aumentar su eliminación en casos refractarios se reportó el uso de la plasmaféresis coadyuvante (ya que disminuye la concentración plasmática del tóxico) que fue muy efectiva en intoxicaciones por amlodipino. Otra opción reportada fue la infusión de lípidos usados en nutrición parenteral ya que la adherencia de los BCC por sustancias lipídicas generaría mayor secuestro plasmático de los metabolitos lo que disminuiría la actividad toxicodinámica. Estos dos tratamientos complementarios no fueron utilizados en este caso, sin embargo, se deben considerar a futuro en casos refractarios por intoxicaciones por fármacos no dializables13,22.
La hiperglicemia generada por hipoinsulinemia por los BCC siempre se trata con infusiones de insulina. Como la misma posee un efecto inotrópico positivo sobre el corazón, se realiza un tratamiento de altas dosis con perfusión de dextrosa para aumentar la entrada de glucosa a las células musculares y también disminuir la acidosis láctica. Esta terapia se denomina hiperinsulinémica euglicémica (THE) y es usada en todos los casos de intoxicación por BCC reportados en la literatura. En nuestro caso, la paciente recibió tratamiento insulínico continuo lo que aumentó su respuesta al tratamiento inotrópico8,20,23.
Como no existen reportes de casos de intoxicación por BCC y ARA II en nuestro medio, consideramos importante este reporte para poder dar a conocer cuál debe ser el abordaje inicial de estos pacientes en la atención primaria y la importancia de su ingreso temprano a la unidad de cuidados intensivos cuando se ve que estos fármacos se han absorbido y empiezan a manifestar los efectos secundarios por su intoxicación.