INTRODUCCIÓN
Las lesiones de la piel conocidas como úlceras por presión (UPP) comprenden a áreas localizadas de isquemia con posterior necrosis de los tejidos, las que son ocasionadas por la compresión prolongada, cizallamiento o fricción de los tejidos blandos entre prominencias óseas y la superficie externa 1.
La aparición de UPP en pacientes hospitalizados constituye un problema importante para la salud y puede causar molestias físicas al paciente, aumentar los costos de tratamiento por concepto de cuidados intensivos, hospitalización prolongada, aumento del riesgo de desarrollar complicaciones adicionales que pueden incluir incluso la necesidad de cirugía correctiva y el riesgo en el aumento de la tasa de mortalidad 2,3. La etiología de la UPP es multifactorial y depende de factores de riesgo intrínsecos y extrínsecos.
La determinación del nivel riesgo para el paciente en el desarrollo de la UPP es la primera medida adoptada para evitar estas lesiones. Debe ser realizada a la admisión del paciente y por lo menos cada 48 horas, o cuando exista algún cambio de sus condiciones de salud 4,5. Esto debe hacerse especialmente en pacientes en estado crítico o en enfermos que poseen un gran número de factores de riesgo.
En la literatura se han descrito e implementado un gran número de estrategias por parte de investigadores y profesionales de la salud, en un intento de establecer normas de asistencia enfocados a la prevención de las UPP y estimular mejoras en la calidad de atención 6,7. Entre estas estrategias se destaca el uso de la escala de Braden como instrumento predictor de riesgo y el desarrollo de protocolos específicos para pacientes con problemáticas particulares. La escala de Braden es la herramienta de evaluación del riesgo más ampliamente probada y usada, la cual tiene especificidad y sensibilidad para la población hospitalaria. Se presenta como un instrumento eficaz para ayudar en la toma de decisiones de las medidas preventivas a adoptarse en conformidad con el riesgo para cada paciente 8,9. Debe tenerse en cuenta que, con el uso de esta escala, es posible evaluar al individuo hospitalizado en aspectos fundamentales como: estado nutricional, nivel de movilidad, percepción sensorial, fricción, cizallamiento, humedad y grado de actividad física. Por ello, el objetivo principal de esta investigación fue determinar el riesgo de desarrollar UPP versus la aparición efectiva de las mismas y evaluar la existencia de correlación con las variables nutrición, vía de alimentación, grado de independencia social, y de esta forma determinar su relación frente a la resolución hospitalaria en los pacientes internados, mayores de 65 años, del Hospital Adventista Silvestre, en la ciudad de Rio de Janeiro, Brasil.
MATERIALES Y MÉTODOS
Se aplicó un diseño descriptivo, transversal. La población estuvo formada por 444 pacientes mayores de 65 años que fueron internados en el Hospital Adventista Silvestre, en la ciudad de Rio de Janeiro, Brasil, entre los años 2018-2019. Para la selección se emplearon los siguientes criterios: estar hospitalizado, ser mayor de 65 años, responder por sí mismos o con la ayuda de un familiar los tópicos a ser evaluados en los instrumentos aplicados que así lo requieran, y poseer registro e historia clínica en los sistemas de la institución. Se realizó el estudio considerando la resolución de la internación de los pacientes.
Se aplicaron la Escala de Braden, el Mini Nutritional Assessment Short (MNA short) y Prisma 7. La escala de Branden validada10 ofrece seis parámetros para evaluación por sus subescalas: 1- percepción sensorial; 2- humedad; 3- actividad; 4- movilidad; 5- la nutrición; 6- fricción de dominio y de cizallamiento. Cada subescala tiene una puntuación que varía entre 1 y 4, con la excepción de fricción de dominio y de cizallamiento. La suma total va entre valores de 6 a 23 puntos11. Una puntuación igual o menor de 16 indica que el paciente adulto está en riesgo para el desarrollo de UPP. El MNA short validado12 consta de un cuestionario de 7 preguntas que incluye además la posibilidad de utilizar el perímetro de la pantorrilla cuando no es posible obtener el IMC del paciente. Posee una puntuación máxima de 14 puntos. Una puntuación entre 12-14 indica que el paciente tiene un buen estado nutricional. Una puntuación entre 8-11 identifica a los pacientes en riesgo nutricional13. El Prisma 7 es un instrumento validado14que consta de varios temas: edad mayor a 85 años, si el entrevistado es del sexo masculino, si posee problemas de salud que limiten sus actividades físicas, si necesita ayuda regularmente, si posee algún problema de salud que lo obligue a quedarse en su casa, si en caso de necesidad puede contar con la ayuda de alguien que esté cerca suyo, si necesita regularmente del uso de bastón, andador o silla de ruedas para moverse 15. Los criterios se objetivaron con las respuestas sencillas de “sí “o “no”. Según el número de respuestas positivas “sí” que el entrevistado haya dado, se clasificó en 0-2 puntos (pacientes prisma negativo), 3 puntos (pacientes borderline) y 4-7 puntos (pacientes prisma positivo). Para análisis, los adultos mayores clasificados como borderline y prisma positivo fueron agrupados en una sola categoría. Para el análisis de los resultados se utilizó el programa SPSS, presentándose los resultados con estadística descriptiva, tablas de frecuencia / porcentaje junto con medias y desviación estándar. Para la estadística analítica aplicada a los instrumentos ya mencionados se determinó la normalidad de las variables con la prueba de Kolmogorov-Smirnov y posteriormente se utilizó la prueba no paramétrica correspondiente, en este caso las pruebas U de Mann Whitney y correlación de Spearman. Ambas pruebas fueron realizadas con un nivel de significancia de p ≤ 0,05.
El proyecto fue aprobado por el Comité de Ética de la Universidad Adventista del Plata, Argentina. Se realizó un procedimiento de consentimiento informado previo a la recolección de datos.
RESULTADOS
Las características de la UPP se describen en la tabla 1.
Tabla 1 Descripción de las características de las úlceras por presión (UPP) (n 109)
| Pacientes con UPP | Criterios | Frecuencia | Porcentaje |
| Ambiente del evento | Antes de internación/casa | 51 | 46,8 |
| Internación | 26 | 23,9 | |
| Terapia intensiva | 31 | 28,4 | |
| No definido | 1 | 0,9 | |
| Lugar principal de UPP | Sacra y/o interglútea | 91 | 83,5 |
| Calcáneo | 8 | 7,3 | |
| Trocánter | 3 | 2,8 | |
| Maléolo | 4 | 3,7 | |
| Otros lugares | 3 | 2,8 | |
| Únicas o múltiples | Única UPP | 83 | 76,1 |
| Múltiples incluyendo región sacra | 23 | 21,1 | |
| Múltiples sin incluir región sacra | 3 | 2,8 | |
| Grado de UPP principal | I | 26 | 23,9 |
| II | 52 | 47,7 | |
| III | 18 | 16,5 | |
| IV | 7 | 6,4 | |
| Sin clasificar/necrosis/sin registro | 6 | 5,5 |
Los resultados de asociar los resultados de las escalas se detallan en la tabla 2.
Tabla 2 Tabla de contingencia respecto de la clasificación según los instrumentos Prisma 7, MNA Short y Braden según presencia de úlceras por presión (UPP)
| Prisma 7 clasificación | UPP | Total | ||||
| No | Si | |||||
| Prisma negativo (< 3) | Recuento | 143 | 13 | 156 | ||
| % dentro de UPP | 42,7% | 11,9% | 35,1% | |||
| Prisma borderline (= 3) | Recuento | 47 | 11 | 58 | ||
| % dentro de UPP | 14,0% | 10,1% | 13,1% | |||
| Prisma positivo (> 3) | Recuento | 145 | 85 | 230 | ||
| % dentro de UPP | 43,3% | 78,0% | 51,8% | |||
| Total | Recuento | 335 | 109 | 444 | ||
| % dentro de UPP | 100,0% | 100,0% | 100,0% | |||
| MNA Short clasificación | UPP | Total | ||||
| No | Si | |||||
| Estado nutricional normal (12 a 14) | Recuento | 101 | 6 | 107 | ||
| % dentro de UPP | 30,1% | 5,5% | 24,1% | |||
| En riesgo de desnutrición (8 a 11) | Recuento | 151 | 35 | 186 | ||
| % dentro de UPP | 45,1% | 32,1% | 41,9% | |||
| Desnutrido (0 a 7) | Recuento | 83 | 68 | 151 | ||
| % dentro de UPP | 24,8% | 62,4% | 34,0% | |||
| Total | Recuento | 335 | 109 | 444 | ||
| % dentro de UPP | 100,0% | 100,0% | 100,0% | |||
| Escala de Braden | UPP | Total | ||||
| No | Si | |||||
| Sin riesgo (21 a 23) | Recuento | 93 | 3 | 96 | ||
| % dentro de UPP | 27,8% | 2,8% | 21,6% | |||
| Bajo riesgo (18 a 20) | Recuento | 88 | 9 | 97 | ||
| % dentro de UPP | 26,3% | 8,3% | 21,8% | |||
| Riesgo Moderado (12 a 17) | Recuento | 125 | 42 | 167 | ||
| % dentro de UPP | 37,3% | 38,5% | 37,6% | |||
| Riesgo Alto (06 a 11) | Recuento | 29 | 55 | 84 | ||
| % dentro de UPP | 8,7% | 50,5% | 18,9% | |||
| Total | Recuento | 335 | 109 | 444 | ||
| % dentro de UPP | 100,0% | 100,0% | 100,0% | |||
La prueba U de Mann Whitney demostró diferencias en la escala de Braden entre el grupo “con UPP” y el grupo “sin UPP” (p=0,000). La prueba U de Mann Whitney demostró diferencias en la escala Prisma 7 entre el grupo “con UPP” y el grupo “sin UPP” (p=0,000). La prueba U de Mann Whitney demostró diferencias en la Escala MNA Short entre el grupo “con UPP” y el grupo “sin UPP” (p=0,000) (figuras 1, 2y 3)
Haciendo un análisis de las medianas con la prueba de correlación de Spearman, se demostró que la variable edad se correlacionó con: a) El número de días de internación (p = 0,004 r = 0,136), b) La escala de Braden (p = 0,000 r = -0,398), c) La escala Prisma 7 (p = 0,000 r = 0,553), d) MNA Short (p = 0,000 r = -0,313)
La variable número de días de internación se correlacionó con: a) La escala de Braden (p = 0,000 r = -0,292), b) La escala Prisma 7 (p = 0,001 r = 0,163) c) MNA Short (p = 0,000 r = -0,261) La Escala de Branden se correlacionó con: a) La escala Prisma 7 (p = 0,000 r = -0,691), b) MNA Short (p = 0,000 r = -0,612). La Escala Prisma 7 se correlacionó con: MNA Short (p = 0,000 r = -0,559).
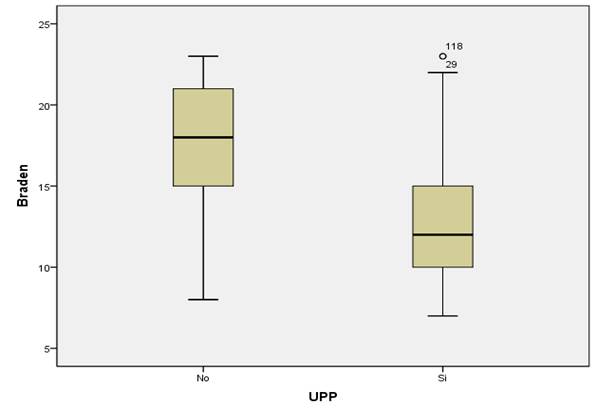
Figura 1 Gráfico de caja de la escala de Braden frente a los grupos con y sin úlceras por presión (UPP)
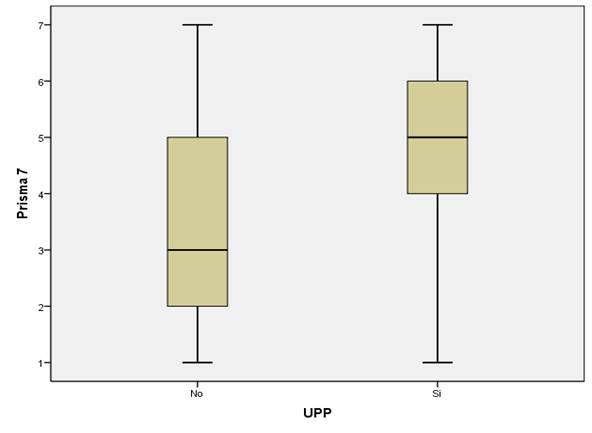
Figura 2 Gráfico de caja de la escala Prisma 7 frente a los grupos con y sin úlceras por presión (UPP)

Figura 3 Gráfico de caja de la escala MNA Short frente a los grupos con y sin úlceras por presión (UPP)
En la tabla 3 se observa la descripción de las características de las úlceras por presión, respecto a lo observado en los pacientes (n=109).
Tabla 3 Descripción de las características de las úlceras por presión (n 109)
| Pacientes con UPP | Características | Frecuencia | Porcentaje |
|---|---|---|---|
| Ambiente del evento | Antes de internación/casa Internación CTI/UCO No definido | 51 26 31 1 | 46,8 23,9 28,4 0,9 |
| Lugar principal de UPP | Sacra y/o interglútea Calcáneo Trocánter Maléolo Otros lugares | 91 8 3 4 3 | 83,5 7,3 2,8 3,7 2,8 |
| Únicas o múltiples | Única UPP Múltiples incluyendo región sacra Múltiples sin incluir región sacra | 83 23 3 | 76,1 21,1 2,8 |
| Grado de UPP principal | I II III IV Sin clasificación/necrosis/sin registro | 26 52 18 7 6 | 23,9 47,7 16,5 6,4 5,5 |
Al analizar la resolución de los pacientes en el momento del cierre de los datos, estos revelan que 88,7% fueron dados de alta o continuaban internados (estos últimos corresponden solo a 6 casos). Por otra parte, 50 pacientes, que equivale al 11,3%, fueron a óbito. De 50 pacientes que fueron a óbito, 36 de ellos tuvieron o tenían UPP, dando un 72% de incidencia de UPP en este grupo, frente a un 18,5% de incidencia de los pacientes que recibieron el alta.
DISCUSIÓN
Las localizaciones más frecuentes de las UPP fueron en la zona sacra, comparando con otros trabajos podemos también ver la predominancia de este tipo de UPP 16,17. Según se indica, la desnutrición, además de aumentar el riesgo de UPP, dificulta la curación por reducción de nutrientes disponibles para el reparo y mantención tecidual, resultando en la pérdida del efecto amortiguador del tejido adiposo, menor resistencia cutánea, debilidad en general, movilidad reducida y edema 18-20. Cuando existe pérdida de la masa magra e inmovilidad aumenta el riesgo de UPP en un 74% 19.
A partir de la escala de Braden se observa que la población se ubica en su mayoría bajo la categoría de riesgo moderado, lo cual es similar a lo presentado en el estudio hecho por Borghardt, en el cual la mayoría de la población también se encontraba dentro de este grupo 21.
En la misma escala, de los pacientes con UPP el promedio de 12,75 (riesgo moderado) y dentro del grupo sin UPP el promedio es de 17,4 (riesgo moderado y bajo riesgo). Los grupos con y sin UPP son distintos entre sí respecto a la escala de Braden según la prueba U de Mann Whitney (p<0,00). Al analizar la distribución de categorías dentro de los 109 pacientes con UPP, encontramos que 50,5% que se ubica dentro de la categoría de riesgo alto, similar a lo expuesto por Borghardt en el mismo estudio mencionado anteriormente donde el 59% de la población con UPP se encontraba también dentro de la categoría de riesgo alto21. A su vez dentro de este mismo grupo viene precedido por 38,5% dentro de la categoría de riesgo moderado, que junto con la categoría anterior representan 89% dentro de los pacientes que desarrollaron UPP. Al comparar con el grupo sin UPP tenemos 37,3% que se ubicó dentro del grupo de riego moderado, seguido de 27,8% dentro de la categoría sin riesgo, evidenciando una tendencia a puntajes mayores, lo que significa que poseen menos riesgo de desarrollar UPP.
Respecto de la sobrevivencia, estudios muestran que existe un riesgo aumentado de mortalidad, que puede ser 4 a 6 veces mayor en pacientes con UPP20,22. En un estudio similar18, el desarrollo de UPP también se asoció significativamente a mayores índices de mortalidad (50,0% contra 8,6% p<0,001), que es semejante a la relación encontrada en el presente estudio.
En cuanto a las limitaciones en esta investigación, se destaca que la presencia de UPP, malnutrición, inmovilidad y pérdida de la independencia son manifestaciones de origen multifactorial, por lo cual el presente estudio no establece la causalidad de las mismas, sino que evidencia un problema social que tiene su origen en la falta de recursos o experiencias de las familias o comunidades. Como fortaleza en este estudio se registró la problemática del adulto mayor en este hospital. Se recomienda implementar en los centros de atención de salud, un seguimiento estadístico y metodológico que permita intervenir tempranamente ante la aparición de los primeros síntomas. Se enfatiza en la capacitación y educación a los cuidadores de adultos mayores de la comunidad.
CONCLUSIÓN
El presente estudio señala la relación entre los indicadores de la escala de Braden, Prisma 7 y MNA, demostrando la relación entre estos en pacientes mayores de 65 años. La escala de Braden demostró ser un buen predictor de UPP, sobre todo considerando que estas últimas son un problema frecuente en el hospital. Es necesario prestar atención sanitaria que incluya acompañamiento multidisciplinar, cuidado y tratamiento constante a las lesiones por presión.















