INTRODUCCIÓN
La sepsis y el choque séptico son dos entidades clínicas y fisiopatológicas de gran impacto a la salud pública a nivel mundial. Afecta a millones de personas cada año con un aumento significativo en su prevalencia en los últimos 20 años, siendo una de las principales causas de muerte en pacientes críticos, además de influir negativamente en la calidad de vida de los que sobreviven 1,2. Se estima que en promedio cada paciente representa un costo aproximado 50.000 Dólares, siendo importante la identificación temprana del cuadro y la aplicación inmediata de medidas terapéuticas para disminuir la mortalidad, acortar la estancia hospitalaria y reducir el costo que implica la hospitalización de un paciente con sepsis 3,4.
A pesar de que el pronóstico de la sepsis ha ido mejorando en los últimos años, la prevalencia se acrecentó debido a múltiples factores como los cambios demográficos, el aumento de patologías crónicas y de la resistencia antibiótica. La prevalencia varía de acuerdo a la región estudiada estimándose para los países de Latinoamérica entre 16,6% a 29,3% 5-10.
La sepsis es la principal causa de muerte en la unidad de terapia intensiva no cardiológica y su incidencia se incrementó 139% en la última década. La neumonía, la pancreatitis aguda y las infecciones de heridas quirúrgicas son las principales causas de sepsis. Si bien existen variaciones en cuanto a las características de los pacientes con sepsis entre países, la frecuencia y la tasa de mortalidad se mantienen sin mucha variación 11,12.
OBJETIVOS
Describir las características demográficas, clínicas y epidemiológicas de los pacientes con sepsis internados en la Unidad de Terapia Intensiva Adultos del Hospital Regional de Coronel Oviedo, Paraguay, de febrero 2016 a diciembre de 2019.
MATERIALES Y MÉTODO
Se realizó un estudio observacional, descriptivo, de corte transversal, retrospectivo, en base a la revisión de las historias clínicas de los pacientes adultos, de sexo masculino y femenino, con diagnóstico de sepsis que ingresaron a la Unidad de Terapia Intensiva Adultos del Hospital Regional de Coronel Oviedo, Paraguay, durante el periodo enero 2016 a diciembre 2019.
Criterio de inclusión: paciente con sepsis confirmada por la presencia de criterios clínicos (fiebre o hipotermia, taquicardia, taquipnea, alteración del estado mental), laboratoriales (leucocitosis o leucopenia, PCR ≥2DS del valor normal, procalcitonina ≥2DS del valor normal, ácido láctico ≥3 mmol/L) y/o hemodinámicos (hipotensión arterial, saturación venosa mixta de Oxígeno ≥70%).
Fueron excluidas las fichas clínicas no estuvieron debidamente completas.
Se midieron las variables demográficas (sexo, procedencia, edad) y clínicas (comorbilidades, foco séptico, reporte microbiológico, antibioticoterapia, falla multiorgánica, puntuación de APACHE II, forma de egreso).
Por conveniencia, fueron incluidos todos los sujetos que reunían los criterios de inclusión.
Los datos fueron registrados en una planilla Microsoft Office Excel 2013© y descriptas con el software estadístico Stata 12.0®. Las variables cuantitativas fueron descritas a través de medidas de tendencia central y dispersión. Las variables cualitativas fueron descritas en frecuencias absolutas y relativas en cuadros estadísticos para su mejor comprensión.
El protocolo de investigación fue evaluado por el Comité de Ética de la Universidad Nacional de Caaguazú. Se respetó a confidencialidad de los datos personales. No existen conflictos de interés comercial.
RESULTADOS
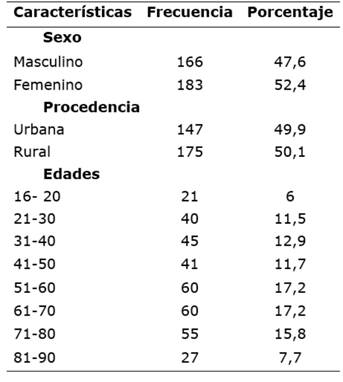
Durante el período de estudio se registraron 349 pacientes con diagnóstico de sepsis con requerimiento de ingreso a la Unidad de Terapia Intensiva Adultos. Las características demográficas se resumen en la tabla 1.
Con respecto a las comorbilidades al momento del ingreso, 47% presentaba algún tipo de comorbilidad, siendo las más frecuentes la hipertensión arterial (49%) y diabetes mellitus (26%). El 46,4% ingresó a la Unidad de Terapia Intensiva Adultos con el diagnóstico preestablecido de sepsis. El foco infeccioso más frecuente fue el pulmonar (29,2%), desconocido en 45,3% y mixto en 4,9% (gráfico 1). En 77% de los pacientes, la forma de presentación clínica fue el choque séptico.
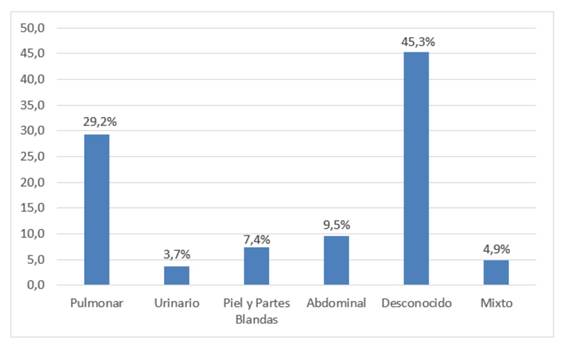
Gráfico 1 Distribución porcentual según foco de origen de los pacientes con sepsis de la Unidad de Terapia Intensiva Adultos (n 349).
La puntuación media del APACHE II fue de 16,44. Clasificando según probabilidad de mortalidad con base en la puntuación, se pudo observar que el mayor porcentaje de los pacientes (40,1%) tuvo un 8% de probabilidad de mortalidad (tabla 2).
Tabla 2. Distribución según probabilidades de mortalidad de acuerdo al APACHE II (n 349)
| Porcentaje de mortalidad | Frecuencia | Porcentaje |
| 4% | 33 | 9,9% |
| 8% | 140 | 40,1% |
| 15% | 64 | 18,1% |
| 24% | 48 | 13,8% |
| 40% | 13 | 3,7% |
| 55% | 9 | 2,6% |
| 73% | 16 | 4,6% |
| 85% | 27 | 7,7% |
El 54,1% tuvo falla multiorgánica, evidenciándose afectación cardiovascular en el 53,6% y respiratorio en el 57,6% (gráfico 2).
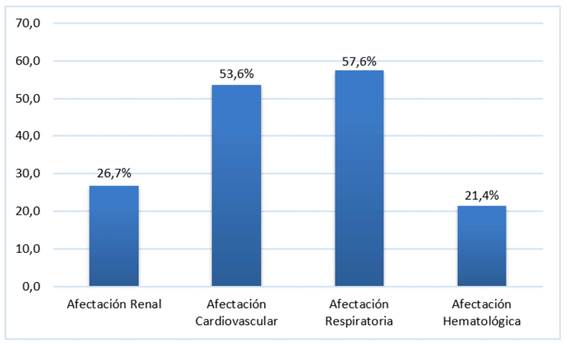
Gráfico 2 Distribución porcentual según sistemas afectados en los pacientes con sepsis de la Unidad de Terapia Intensiva Adultos (n 349)
En 40,4% se realizaron los cultivos respectivos. Los microorganismos más frecuentemente aislados fueron K. pneumoniae (7,3%) y P. aeruginosa (5,8%), siendo desconocidos los resultados en 38,7% y negativos en 38,7% (tabla 3).
Tabla 3 Distribución de gérmenes aislados al ingreso en Terapia Intensiva de Adultos (n 137)
| Aislamientos | Frecuencia | Porcentaje |
|---|---|---|
| Negativo | 53 | 38,7 |
| Desconocido | 53 | 38,7 |
| Staphylococcus aureus | 5 | 3,6 |
| Pseudomonas aeruginosa | 8 | 5,8 |
| Klebsiella pneumoniae | 10 | 7,3 |
| Stenotrophomonas maltophila | 1 | 0,7 |
| Escherichia coli | 1 | 0,7 |
| Paracoccidiodes brasiliensis | 3 | 2,2 |
| Proteus mirabilis | 1 | 0,7 |
| Pneumocystis jirovecii | 1 | 0,7 |
| Serratia marcescens | 1 | 0,7 |
Con respecto a las medidas terapéuticas aplicadas, 75,1% requirió asistencia ventilatoria mecánica, ya sea desde el ingreso o en algún momento de su estancia hospitalaria en la Unidad de Terapia Intensiva Adultos. Con respecto a la terapia antibiótica inicial, se usaron 18 esquemas diferentes. El promedio de días de la duración de la terapia antibiótica fue 8,12 días, en el 26,7% se había rotado de antibiótico en al menos una oportunidad. Los esquemas de antibióticos más frecuentes utilizados inicialmente fueron penicilina más glucopéptido para lincosamina en el 29,8% (tabla 4).
Tabla 4 Esquemas antibióticos iniciales en pacientes con sepsis (n 208).
| Antibióticos | n | % |
|---|---|---|
| Penicilina más glucopéptido más lincosamina | 62 | 29,8 |
| Cefalosporina más quinolona | 54 | 26,0 |
| Carbapenems más glucopéptido | 26 | 12,5 |
| Penicilina | 22 | 10,6 |
| Cefalosporina más nitromidazólico | 9 | 4,3 |
| Penicilina más glucopéptido | 8 | 3,8 |
| Penicilina más nitromidazólico | 7 | 3,4 |
| Quinolona más nitromidazólico | 3 | 1,4 |
| Penicilina más quinolona | 3 | 1,4 |
| Cefalosporina más macrólido | 2 | 1,0 |
| Polipeptídico | 2 | 1,0 |
| Cefalosporina más lincosamina | 2 | 1,0 |
| Quinolona más lincosamina | 2 | 1,0 |
| Cefalosporina más carbapenems | 2 | 1,0 |
| Cefalosporina más glucopéptido | 1 | 0,5 |
| Carbapenems más glucopéptido más lincosamina | 1 | 0,5 |
| Quinolona más glucopéptido | 1 | 0,5 |
De acuerdo al resultado de egreso, 52,4% obitó, 2% recibió alta de la Unidad y 45,3% fue trasladado a otro hospital.
DISCUSIÓN
La edad promedio de los pacientes con sepsis que requirieron ingreso a la Unidad de Terapia Intensiva Adultos (52,71 años) y más de la mitad tenía > 50 años. Este resultado es similar a un estudio hecho en Colombia donde se registró un promedio de edad de 49,03 años y a otro estudio hecho en Cuba donde el promedio de edad fue 56 años. Sin embargo, difiere a otros estudios donde el promedio de edad estuvo alrededor de 65 años. Esta diferencia podría deberse a las características poblacionales diferentes. En el presente estudio se observó mayor frecuencia de pacientes del sexo femenino al igual que el estudio de Ocampo-Torres et al. 6,13-18.
Con respecto a la procedencia de los pacientes, mayoritariamente provenían de la zona rural a diferencia del estudio de Carvajal-Estupiñán, donde se registró con mayor frecuencia pacientes provenientes del área urbana 13. El Hospital Regional de Coronel Oviedo es centro de referencia para zonas rurales, lo cual explica el origen de los pacientes incluidos.
Casi la mitad de los pacientes presentaba alguna comorbilidad, siendo las más frecuentes la hipertensión arterial y la diabetes mellitus, resultado que coincide con los trabajos hechos por Liñán-Ponce y cols. en Perú y Téllez-Benítez en Paraguay donde describen a ambas como comorbilidades más frecuentes 19,20. No se registró en grado de control glucémico de nuestros pacientes, pero la diabetes descompensada es un factor que favorece las infecciones. Lo mismo puede decirse del daño de órganos blanco por la hipertensión arterial no controlada. Estos aspectos quedan pendientes de estudios ulteriores.
Dos de cada cuatro pacientes ingresaron con el diagnóstico de sepsis, resultado que difiere al observado en un estudio realizado en Argentina donde 69,2% tenía sepsis al ingreso a la Unidad de Terapia Intensiva y a lo descripto en Colombia donde solo 14,4% de los casos el diagnóstico fue hecho antes del ingreso 7,13. Es importante el diagnóstico precoz de la sepsis pues se describe que el retraso en el inicio de la terapéutica adecuada es un factor de riesgo de mortalidad 13.
De acuerdo con los focos sépticos de origen, el foco pulmonar fue el más frecuente. No se pudo registrar la causa exacta de las patologías pulmonares, ni si eran comunitarias o nosocomiales, aspecto a ser resuelto en futuras investigaciones. Almirall et al. describieron en su estudio realizado en España que 55,2% de los focos sépticos fue respiratorio y 17,7% fue abdominal. Esta tendencia es similar al estudio de Ribak y et al. en Argentina y Téllez et al. en Paraguay, pero difiere a lo hallado en Lima y en Colombia donde fue más frecuente el foco abdominal 7,15,19-21. Estas diferencias podrían explicarse por los tipos de hospitales donde se realizaron estos reportes. Llamó la atención el elevado porcentaje de casos sin foco séptico definido (45,3%), lo que podría relacionarse a la gran cantidad de pacientes que fueron trasladados a otros centros, por lo que muchos datos no pudieron incluirse.
En la mayoría de los casos, la forma de presentación fue choque séptico (77%), porcentaje menor en comparación al 91,5% de pacientes con choque séptico registrado en Perú 19. La estimación del APACHE II al ingreso a todos los pacientes con sepsis es de suma importancia pues permite cuantificar la gravedad y asignar un porcentaje de probabilidad de mortalidad de acuerdo a la puntuación. Los pacientes de esta muestra presentaron un APACHE II promedio de 16,44 puntos, al agrupar se observa que 2 de cada 5 pacientes tiene 8% de probabilidad de mortalidad. El puntaje promedio hallado en este estudio fue mayor al descripto por Carvajal et al. donde el promedio fue de 17,4, pero semejante al estudio de Ribak et al. en el cual se registró un puntaje promedio de 20 y menor al promedio de 24 observado por Liñán et al 7,3,19. La falla multiorgánica se constató en 54,1%, siendo la falla respiratoria la más frecuente seguida de la cardiovascular. Estos resultados que coinciden con la investigación hecha en Argentina donde la falla respiratoria resultó ser la más frecuente seguida de falla neurológica y cardiovascular 7.
Solo en 40,4% de los pacientes de esta serie se realizaron los cultivos respectivos, lo cual resulta llamativo pues este método diagnóstico es de suma importancia para la terapia antibiótica dirigida y vigilancia de la resistencia antibiótica. En los pacientes policultivados, en su mayor frecuencia los resultados fueron desconocidos. En los casos positivos, fueron aislados con mayor frecuencia P. aeruginosa y S. pneumoniae. En la publicación de Carrillo-Esper et al. se describe como gérmenes más frecuentes P. aeruginosa, E. coli y Proteus spp, mientras que en la investigación de Pertuz-Meza et al. se determinó como agentes patógenos más frecuentemente aislados E. coli, K. pneumoniae y P. aeruginosa. Por su parte, Carvajal et al. reportaron como gérmenes más frecuentes S. aureus, Klebsiella spp. y E. coli. En la investigación de Almirall et al. se aisló con mayor frecuencia S. pneumoniae y E. coli. La gran diversidad de gérmenes aislados en los diferentes estudios se debe a las características poblacionales estudiadas 3,7,13,15,21,22.
El 75,1% requirió asistencia respiratoria mecánica, porcentaje mucho mayor al observado en el Hospital Nacional Edgardo Rebagliati de Perú, donde solo 47,6% requirió esta intervención desde el ingreso o en algún punto de su internación 19. Esta diferencia podría explicarse por el retraso en el inicio de la terapéutica, condicionado por la tardía consulta de los pacientes a los servicios de salud.
Al analizar el uso de antibióticos se observó que con mayor frecuencia se asocian dos antibióticos, rotándose de antibiótico en al menos una oportunidad en 26,7%. En mayor frecuencia se utilizó la terapia triple asociando una penicilina más un glucopéptido y una lincosamina. En el Servicio de Terapia Intensiva del Hospital San Martín de Argentina fue más frecuente la utilización de una cefalosporina en las monoterapias y la combinación de un carbapenems más un glucopéptido en la terapia doble 7. Los regímenes antibióticos iniciales se determinan en nuestro medio con base al foco séptico de origen y en las características microbiológicas propias de cada hospital y de cada unidad de terapia intensiva.
Finalmente, el porcentaje de pacientes que obitó (52,4%) es mayor al de otros estudios. Sin embargo, se encuentra entre los valores promedios reportados en la literatura 7,9,15,21,22.
Las debilidades de esta investigación se deben al diseño retrospectivo y monocéntrico, lo que impide generalizar los resultados. No obstante, como fortaleza, este es el primer reporte de una terapia intensiva de un hospital de una zona rural del Paraguay. Otra limitación de este estudio fue la no inclusión del puntaje de SOFA debido a que la mayoría de los pacientes de años anteriores no tenían calculado dicho score. Se sugiere y se recomienda, a futuros trabajos similares a este o de mayor potencia estadística, la inclusión del puntaje de este score o en su efecto el qSOFA.
CONCLUSIÓN
La sepsis afectó con mayor frecuencia al sexo femenino, a mayores a 50 años y procedentes del área rural. Las principales comorbilidades fueron la hipertensión arterial y diabetes mellitus. Como foco séptico más frecuente se registró al origen pulmonar y mayoritariamente los pacientes desarrollaron choque séptico. Se realizó policultivo en muy bajo porcentaje, aislándose con mayor frecuencia P. aeruginosa y S. pneumoniae. La principal terapéutica antimicrobiana fue la combinación de penicilina más glucopéptido y lincosamina, seguida de la combinación de una cefalosporina de tercera generación más quinolona. La mortalidad registrada fue elevada.