La artritis reumatoide (AR) es un trastorno crónico, sistémico, inflamatorio de etiología desconocida que involucra principalmente las articulaciones sinoviales 1-3. La artritis es típicamente simétrica y suele conducir, si no se controla, a la destrucción de las articulaciones debido a la erosión del cartílago y del hueso, causando deformidades articulares 4. La enfermedad generalmente progresa de la periferia a las articulaciones más proximales y resulta en una discapacidad motora significativa dentro de 10 a 20 años en pacientes que no responden completamente al tratamiento 5.
La AR muestra una marcada variación de la expresión clínica en pacientes individuales. Estas diferencias pueden ser evidentes en el número de articulaciones involucradas y el patrón de compromiso de la articulación, las fluctuaciones en la actividad de la enfermedad, la capacidad para lograr la remisión, la tasa de progresión y la extensión del daño estructural 5. Algunos pacientes pueden tener afectadas principalmente articulaciones pequeñas o grandes, también puede tener sólo algunas o casi todas las articulaciones involucradas5). Además, la enfermedad extra articular puede ser prominente en un subconjunto de pacientes6,7). Lo importante es el grado de discapacidad que genere aunque algunos estudios han demostrado la regresión de la afectación física con el tratamiento adecuado 8.
El tratamiento de la AR está orientado hacia el control de la sinovitis y la prevención de la lesión articular. La elección de las terapias depende de varios factores, incluyendo la gravedad de la actividad de la enfermedad cuando se inicia la terapia y la respuesta del paciente a intervenciones terapéuticas previas 4,5,9-12.
Los principios comunes que guían las estrategias de manejo y la elección de los agentes se han derivado de una mayor comprensión de la enfermedad y la evidencia de ensayos clínicos y otros estudios. Estas estrategias incluyen enfoques dirigidos a lograr la remisión o la baja actividad de la enfermedad por un control más rápido y sostenido de la inflamación por la institución de la terapia antirreumática modificadora de la enfermedad (DMARD) temprano en el curso de la misma 5,10,13.
El manejo farmacológico de la AR incluye agentes antiinflamatorios de acción rápida, incluyendo fármacos antiinflamatorios no esteroideos (AINE), glucocorticoides sistémicos e intraarticulares y también fármacos antirreumáticos modificadores de la enfermedad (DMARD). Estos últimos pueden ser no biológicos (moléculas pequeñas o sintéticas tradicionales) y biológicos. Adicionalmente existe en el mercado un inhibidor de quinasa (tofacitinib) de pequeña molécula administrado oralmente, que tiene el potencial de reducir o prevenir el daño articular y preservar la integridad y función de las articulaciones 9,13-17.
El manejo temprano de la AR está demostrado que mejora la evolución en muchos estudios 9,16-22. Sin embargo, la adherencia al tratamiento es variable: se reporta que oscila desde 10 a 107% (se supera el 100% ya que un porcentaje de pacientes toman más medicación de la prescrita). Los autores coinciden en que existen factores que inciden en esa adherencia como la educación del paciente en su enfermedad, actividad de la AR, miedo a efectos adversos o vías de administración, costo de la medicación, entre otros (18,23-26) . La vía de administración de medicamentos es un factor que afecta la adherencia, por lo tanto su aceptación debe ser alta. Actualmente los medicamentos biológicos en su mayoría son parenterales y son administrados en ambientes sanitarios, la evolución hacia medicamentos menos invasivos y menos requirentes de servicios de salud es una línea de investigación.
En Ecuador, el acceso a medicamentos para AR, especialmente biológicos y los que se han aprobado recientemente como el tofacitinib, se ve afectado por el costo, especialmente por los pacientes que optan por gasto de bolsillo. En el sector público se cuenta con una Guía clínica de AR que incluye un amplio arsenal terapéutico, sin embargo la disponibilidad real en los servicios de salud puede ser variable.
Este estudio intenta explorar la opinión y percepción sobre la preferencia de la vía de administración de los medicamentos desde la óptica del prescriptor.
Se realizó un estudio de corte transversal. Se incluyeron 26 médicos especialistas en Reumatología de Ecuador, a quienes se les aplicó una encuesta que fue desarrollada para este estudio durante el año 2017. Las variables del estudio fueron estructuradas en función de producción y casuística, participación del paciente en la toma de decisiones, preferencias de vía de administración y percepción de la factibilidad de vías de administración no invasivas en Ecuador. Esta investigación fue observacional y no incluyó datos directos de pacientes.
Para ser incluidos en el estudio, los profesionales deben ser especialistas en Reumatología, legalmente habilitados en Ecuador, los médicos que no desearon responder el cuestionario o que respondieron de manera incompleta fueron excluidos. Todos los profesionales encuestados aceptaron voluntariamente su participación en la recolección de información, conservándose el anonimato. Los autores no recibieron ninguna subvención económica.
El objetivo del estudio es determinar las preferencias sobre la vía de administración de medicamentos para el tratamiento de AR por parte de médicos reumatólogos, los objetivos específicos son: conocer las razones por las cuales los profesionales prefieren un tipo de vía de administración, identificar la percepción de factibilidad de terapias potencialmente autoadministrables e identificar las debilidades del país de acuerdo a la opinión de los profesionales sobre la posibilidad de contar con otras vías de administración.
Datos generales y producción /casuística
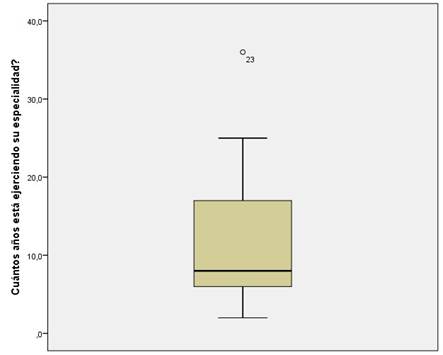
Se incluyeron 26 profesionales especialistas en Reumatología, en su gran mayoría (84%) en ejercicio en las ciudades más grandes de Ecuador: Guayaquil y Quito. Un bajo porcentaje realiza su práctica clínica exclusivamente en el sector público o privado, el 73% de los profesionales ejerce en ambos. En promedio los médicos tenían 11 ± 8 años de ejercicio de la especialidad (gráfico 1).
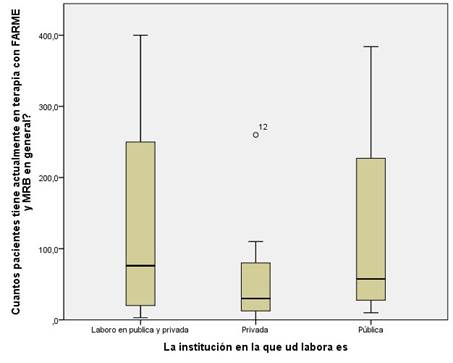
Respecto de la casuística de atención, los médicos tienen en promedio 118 pacientes en tratamiento, con un rango muy amplio que va de 3 a 400. Los médicos que tienen mayor cantidad de pacientes están siempre relacionados al sector público (gráfico 2).
Participación del paciente en la toma de decisiones
Se pregunta si en el momento de la consulta, se le hace decidir al paciente sobre las opciones terapéuticas existentes, encontramos que la mayoría de los profesionales si ha consultado a sus pacientes antes de tomar la decisión del manejo farmacológico, aunque llama la atención que 23% que no lo hace y toma la decisión unilateralmente (tabla 1).
Tabla 1 Inclusión del paciente en la toma de decisiones del tratamiento farmacológico de la artritis reumatoide (n 26)

Preferencias de vía de administración
Los médicos especialistas coinciden en dejar en último lugar a la vía intravenosa, dando prioridad a las vías menos invasivas, especialmente con la estrategia de auto administración (tabla 2). Se visibiliza mejor en el gráfico 3, en el que el confort del paciente y la seguridad son las razones por las cuales el médico elige vías menos invasivas.
Tabla 2 Preferencias de la vía de administración de medicamentos en artritis reumatoide por parte de los médicos reumatólogos (n 26)
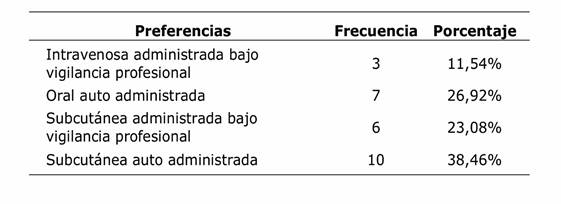
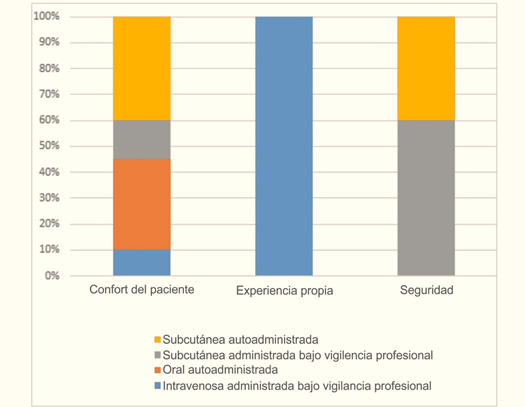
Gráfico 3 Razones según las preferencias de la vía de administración de medicamentos en artritis reumatoide (n 26)
La percepción de los médicos sobre su elección de preferencia de la vía de administración se centra en el paciente, enfocada en la menor invasividad. Es importante reconocer que existe una porción de médicos que opina que la vía oral sería la más aceptada, sin embargo, aspectos como polifarmacia o venta sin receta de medicamentos afectarían su efectividad (gráfico 4).

Gráfico 4 Nube de palabras sobre las preferencias de la vía de administración de medicamentos en artritis reumatoide (n 26)
Percepción de la factibilidad de vías de administración no invasivas en Ecuador.
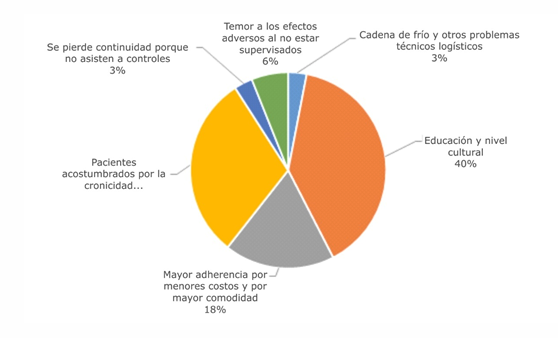
El 73% de los médicos cree que el paciente está preparado para la autoadministración de DMARD, sin embargo, al analizar el discurso de la percepción de esta opinión, nos encontramos que la mayoría de profesionales aún cree que el nivel educativo y cultural podría influir en la autoadministración de medicamentos. Un porcentaje cercano a esta mayoría opina que los pacientes están acostumbrados y pueden realizar este proceso sin ningún problema (gráfico 5).
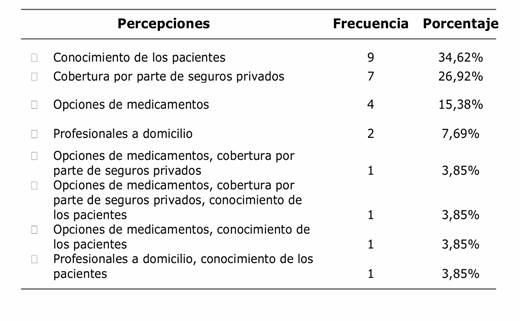
Para los médicos es importante que el paciente tenga un conocimiento apropiado de la terapia farmacológica, pero también perciben que el acceso a varias opciones de tratamiento y cobertura del precio del medicamento son claves, a continuación, las respuestas de los médicos sobre lo que consideran debilidades del país para terapias menos invasivas o autoadministradas (tabla 3).
Tabla 3 Percepción sobre debilidades del país para iniciar terapias autoadministradas o menos invasivas (n 26)
Los avances en opciones terapéuticas para la AR son importantes. La definición de que el tratamiento temprano mejora el pronóstico y severidad de la enfermedad son claves, por lo tanto, la percepción y preferencias del profesional sobre un aspecto farmacológico clave y en proceso de desarrollo como la vía de administración es sustancial.
Las preferencias de la vía de administración ha sido estudiada desde el enfoque del paciente, existen artículos diversos relacionados con AR. Sandoval, por ejemplo, analiza la preferencia de usar metotrexate en concentraciones más altas y subcutáneo y demuestra que los pacientes lo eligen por comodidad 27. Carvajal y León demuestran en sus estudios que los pacientes tienen alta satisfacción con la terapia biológica, centrado en las expectativas de mejora de la enfermedad 28,29. Armijos, en Ecuador, manifiesta que los pacientes con vía subcutánea de metotrexate presentaron mejor control clínico 30. Los hallazgos desde el enfoque del paciente son coherentes con lo que opina el médico quien, en muchos aspectos, pone en primer lugar la comodidad y el confort del paciente. Sin embargo, en un estudio realizado en Italia, analizan en detalle como las experiencias previas son un factor importante en la preferencia del paciente, es decir, si el paciente tuvo efectos adversos, es más probable que elija otra vía de administración. En cambio, el paciente que no ha tenido problemas, decidirá mantener su medicación indistintamente de la invasividad de la vía 31.
En estudios que analizan la vía de administración, exceptuando a metotrexate, se demuestra que la vía oral sería la de mayor preferencia. Harrison realiza un estudio peculiar y demuestra que un alto porcentaje de pacientes estarían dispuestos a pagar valores adicionales por cambiar su tratamiento parenteral por oral 32. Louder tiene similares resultados: más de la mitad de pacientes preferiría la vía oral 33. Alten evidencia lo mismo de la vía oral y añade que los pacientes explícitamente mencionan la no combinación con metotrexate 34.
En el análisis de decisión del paciente, el involucramiento del mismo en las opciones de tratamiento es importante. En nuestro estudio los médicos en su mayoría así lo hacían, aunque había un porcentaje importante que tomaba la decisión unilateralmente. Scarpato en su investigación sobre preferencias del paciente concluye, entre otras cosas, que la negociación y entrega de información de alta calidad es indispensable y esto afecta directamente la decisión final 31. Schwartzman coincide en que la calidad del relacionamiento del paciente con el servicio del salud y con el médico influye en la decisión del medicamento 35. Chilton aporta con datos muy importantes, ya que demuestra que si la información al paciente no es la apropiada, el paciente dará la capacidad de decisión al médico. Esto, por supuesto, no es lo ideal 36.
La evidencia aporta información desde la óptica del paciente pero este estudio lo hace desde la percepción del prescriptor. El médico analiza con otros elementos más técnicos, sin embargo, mantiene en primer lugar la comodidad y la seguridad del paciente. Es importante también que identifica múltiples dificultades para implementar la autoadministración o disminuir la invasividad. Los médicos identifican la educación del paciente como una de las principales.
En conclusión, los profesionales especialistas en Reumatología mencionan en general tener buenas prácticas de participación del paciente en la toma de decisiones para iniciar tratamiento. La preferencia de la vía de administración se basa en la menor invasividad del medicamento, pero incluye elementos de seguridad del paciente y de presencia de efectos adversos. Llama la atención que la principal preferencia tenga que ver con la autoadministración y eso debido a que confían en que los pacientes lograrán llevarlo a cabo sin problemas. Esta percepción adquiere contexto cuando se opina que, además de la capacitación y entrenamiento del paciente, es importante mirar las opciones de cobertura y disponibilidad de los medicamentos.