Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Virtual de la Sociedad Paraguaya de Medicina Interna
On-line version ISSN 2312-3893
Rev. virtual Soc. Parag. Med. Int. vol.3 no.1 Asunción Mar. 2016
https://doi.org/10.18004/rvspmi/2312-3893/2016.03(01)33-041
ARTÍCULO ORIGINAL
Disfunción tiroidea en pacientes con diabetes mellitus tipo 2 ¿Una asociación frecuente?
Thyroid dysfunction in Type 2 diabetes mellitus patients. A frequent association?
Autores: María Victoria Malvetti Maffei1, Santiago Adelio Báez Cabral2, Francisco Vicente Santa Cruz3
Resumen
Introducción: la disfunción tiroidea (DT) se observa con frecuencia en pacientes con diabetes mellitus tipo 2 (DM2) siendo el hipotiroidismo es el más frecuente.
Objetivos: determinar frecuencia de DT en pacientes con DM2, que consultan en la Primera Cátedra de Clínica Médica del Hospital de Clínicas (San Lorenzo, Paraguay), de enero a diciembre del 2013.
Material y Métodos: diseño observacional, retrospectivo, analítico. Incluimos pacientes de ambos sexos, mayores de 18 años. Excluimos pacientes con fármacos que afecten función tiroidea, tiroidectomizados, enfermos renales crónicos.
Resultados: incluimos 254 pacientes, encontramos DT en 9,45% (n 24), diagnóstico previo 8,26% (n 21) y nuevos casos 1,18 % (n 3). Presentaron hipotiroidismo 66,7 % (n 16), siendo hipotiroidismo clínico 41,6% (n 10) e hipotiroidismo subclínico 25% (n 6). Hallamos hipertiroidismo en 33,3 (n 8), siendo hipertiroidismo clínico 20,8% (n 5) e hipertiroidismo subclínico 12,5% (n 3). De los 254 pacientes, 179 fueron mujeres (22 con DT) y 97 varones (2 con DT), (OR 6,6 (1,5-28,9) p 0,003); 126 eran mayores de 50 años (17 con DT) y 128 eran < 50 años (7 con DT): (OR 2,6 (1,1-6,7) p 0,03).
Conclusiones: la frecuencia de DT en pacientes con DM2 fue 9,45%, con predominio en mujeres y mayores de 50 años, siendo más frecuente el hipotiroidismo clínico.
Palabras claves: disfunción tiroidea, diabetes mellitus, hipertiroidismo, hipotiroidismo
Abstract
Introduction: Thyroid dysfunction (TD) is frequently observed in Type 2 diabetes mellitus (DM2) patients being the hypothyroidism the most common.
Objectives: To determine the frequency of TD in DM2 patients consulting at the Fist Chair of Medical Clinic of the Hospital de Clínicas (San Lorenzo, Paraguay) from January to December, 2013.
Material and Methods: Analytical retrospective observational design that included men and women older than 18 years old. We excluded patients receiving drugs that affect thyroid function, those that were thyroidectomized and chronic renal patients.
Results: We included 254 patients and found DT in 9.45% (n=24), previous diagnosis 8.26% (n=21) and new cases 1.18 % (n=3). We found hypothyroidism in 66.7 % (n=16), being clinical hypothyroidism 41.6% (n=10) of them and sub-clinical hypothyroidism 25% (n=6). Also, we determined hyperthyroidism in 33.3 (n=8), being clinical hyperthyroidism 20.8% (n=5) of them and sub-clinical hyperthyroidism 12.5% (n=3). Out of the 254 patients, 179 were women (22 with TD) and 97 men (2 with TD), (OR 6.6 (1.5-28.9) p = 0.003); 126 were older than 50 years old (17 with TD) and 128 were < 50 years old (7 with TD): (OR 2.6 (1.1-6.7) p= 0.03).
Conclusions: The frequency of TD in DM2 patients was 9.45%, with predominance in women and in those older than 50 years being the most frequent dysfunction, clinical hypothyroidism.
Keywords: thyroid dysfunction, diabetes mellitus, hyperthyroidism, hypothyroidism
Introducción
La diabetes mellitus es la enfermedad metabólica crónica más frecuente en todo el mundo, caracterizada por altos índices de glucosa en sangre asociada a una deficiencia absoluta o relativa en la secreción o acción de la insulina. La diabetes mellitus tipo 1 (DM1) es una enfermedad autoinmune crónica que conduce a la destrucción lenta o rápida , progresiva o discontinua pero selectiva de la célula beta con destrucción de la misma y con ella el fracaso funcional total de la insulinosecreción y la diabetes mellitus tipo 2 (DM2) es la más frecuente, caracterizada por resistencia a la insulina, defectos en su secreción y aumento en la producción hepática de glucosa1.
El diagnóstico según la Asociación Americana de Diabetes se basa en un nivel de glucosa en plasma en ayunas igual o mayor a 126 mg/dL, una hemoglobina glicosilada A1c >6,5% o glucosa en plasma de 200 mg/dL o más, a las 2 horas de realizarse un test de tolerancia oral a la glucosa. El diagnóstico también puede ser establecido por los síntomas clásicos de la hiperglucemia (poliuria, polidipsia, polifagia, astenia y/o pérdida de peso) y un nivel de glucosa en plasma aleatorio de 200 mg por decilitro o más2.
El buen funcionamiento de nuestro organismo requiere concentraciones adecuadas en sangre de hormona estimulante del tiroides (TSH), tiroxina (T4) y la triyodotironina (T3)3. La disfunción tiroidea hace referencia a una alteración en las concentraciones de las hormonas tiroideas.
El término disfunción tiroidea (DT) subclínica se utiliza cuando la concentración sérica de TSH es persistentemente anormal, mientras que las concentraciones de T4 y T3 se mantienen dentro de sus intervalos de referencia. El hipertiroidismo subclínico se caracteriza por una TSH suprimida, T4 y T3 libre normal. Desde el estudio de Framingham se encontró que el hipertiroidismo subclínico no detectado lleva a un aumento del riesgo de tres veces de la fibrilación auricular dentro de los 10 años, alteraciones de la función cardíaca, mayor riesgo de osteoporosis y progresión a un hipertiroidismo manifiesto4. En el hipotiroidismo subclínico existe un aumento de TSH, T4 libre y T3 libre normal y se relaciona con aumento del riesgo de enfermedad arterial coronaria, efectos adversos sobre la distensibilidad vascular con un efecto beneficioso del tratamiento sobre los lípidos y progresión a hipotiroidismo clínico o manifiesto5-7.
El hipotiroidismo se define tradicionalmente como la producción tiroidea deficiente de hormona tiroidea. Existen varias causas de hipotiroidismo pero nos centraremos en el estudio del hipotiroidismo primario, término que indica disminución de la producción y secreción de la hormona tiroidea por factores que afectan a la glándula tiroides en sí; la caída en las concentraciones séricas de la hormona tiroidea (T3 y T4) provoca un aumento de la secreción de TSH que resulta en concentraciones elevadas de TSH en suero8,9. Es una enfermedad muy frecuente en todo el mundo. Puede ser endémica en regiones con deficiencia de yodo, pero también es una enfermedad común en áreas con iodo suficiente siendo en esos casos la causa más frecuente la autoinmune10.
La expresión clínica de deficiencia de la hormona de la tiroides varía considerablemente entre los individuos, dependiendo de la causa, la duración y la gravedad del estado de hipotiroidismo. Característicamente, hay una disminución de la actividad física y mental, y de muchas funciones orgánicas. Existe evidencia razonable que el hipotiroidismo se asocia con algún grado de resistencia a la insulina, puede estar presente en algunos pacientes en el estado de ayuno, pero más frecuentemente en el estado postprandrial11-13.
El hipertiroidismo primario se caracteriza por la elevación en los niveles de hormonas tiroideas causada por un aumento en su biosíntesis y secreción por la glándula tiroides con subsiguiente disminución o supresión de la TSH. La forma más común de hipertiroidismo es la enfermedad de Graves siendo una enfermedad tiroidea de causa autoinmune. A menudo los síntomas que se presentan son la pérdida de peso, debilidad, disnea, palpitaciones, pérdida de peso, aumento del apetito y de las deposiciones, irritabilidad, sudoración profusa, sensibilidad al calor o el aumento de la tolerancia al frío o temblores. La velocidad de absorción desde el tracto gastrointestinal se acelera. La curva de tolerancia a la glucosa puede mostrar un aumento anormalmente rápido y también aumenta la demanda de insulina13-16.
Los estudios de detección de DT de sujetos no tratados pueden comenzar con la medición de TSH sola y los exámenes de T4 y T3 se añaden sólo si la TSH se encuentra fuera del rango normal o si se sospecha de una anomalía de la secreción de TSH17.
La diabetes mellitus y la DT son las enfermedades endocrinas más comunes observadas en la población adulta. Las hormonas tiroideas tienen efectos antagonistas de insulina en el hígado que conduce a un aumento de la producción de glucosa hepática, a través de la gluconeogénesis y la glucogenólisis. En cuanto al metabolismo de los lípidos, tanto la lipogénesis y lipólisis son estimulados por T3. En el hipotiroidismo y el metabolismo de los hidratos de carbono existe en esta patología una absorción intestinal más lenta de la glucosa, una disminución de la degradación y liberación del glucógeno hepático y disminución de la utilización de glucosa por los tejidos periféricos con resistencia a la insulina que conduce a un aumento de la producción de colesterol hepático y lipoproteínas de muy baja densidad. Por el contrario, en el hipertiroidismo aumenta la tasa de absorción de glucosa por el tubo digestivo, la resistencia a la insulina hepática y aumenta la degradación de la insulina pudiendo explicar la intolerancia a la glucosa en estos pacientes y afectar el control glucémico en los pacientes diabéticos. Otra explicación para la resistencia a la insulina sería el aumento de la secreción de interleucina 6 y factor de necrosis tumoral alfa a partir del tejido adiposo en el hipertiroidismo18-20.
El hipotiroidismo primario es la patología tiroidea más frecuente, por lo general sigue al daño autoinmune del tejido tiroideo por anticuerpos circulantes. La concurrencia de estas dos condiciones endocrinas (hipotiroidismo primario y DM2) se encuentra con frecuencia y ha suscitado mucho debate. La DM1 y el hipotiroidismo primario comparten una predisposición autoinmune y es una asociación frecuente, mientras que la DM2 y el hipotiroidismo primario puede ser asociado por la concurrencia de dos trastornos endocrinos frecuentes aunque es poco probable, ya que la prevalencia de hipotiroidismo es mayor en DM2 que en la población general. Los primeros informes que muestran la asociación entre la diabetes y la DT se publicaron en el año 1979. Desde entonces, varios estudios en diferentes países fueron realizados para estimar la prevalencia de DT en los pacientes diabéticos. Existe una gran variabilidad en la prevalencia de DT en la población general en los estudios epidemiológicos y también en la población de diabéticos, encontrando en varios estudios una prevalencia igual o mayor a la población general. Estas diferencias pueden explicarse por diferentes criterios de diagnóstico de DT, el grado de ingesta de yodo entre las diferentes regiones, diferentes sensibilidades de los ensayos de TSH y la gran diversidad de la población. Adicionalmente, las mujeres diabéticas son afectadas con mayor frecuencia que los hombres, siendo el hipotiroidismo más común que la tirotoxicosis y se ha demostrado que el hipotiroidismo subclínico afecta a casi una de veinte mujeres con DM219-21.
Entre los estudios de prevalencia de disfunción tiroidea y DM2 podemos mencionar: Palma CC et al encontraron en pacientes con DM2 que acuden a la unidad de diabetes sin diagnóstico previo de DT una prevalencia de hipotiroidismo subclínico del 12%, hipotiroidismo clínico 0,7%, hipertiroidismo subclínico 0,3% e hipertiroidismo clínico 0,3%21.
Jerkovich F et al, en un estudio prospectivo de pacientes que acudían a la consulta de endocrinología, recabaron datos de 190 pacientes con un promedio de edad de 61,7 años siendo el 54,2% mujeres. El 54,2% de los pacientes presentaron DT: 70,8% en mujeres, el 44,2 % ya tenían diagnóstico previo y se detectaron 10% nuevos casos a partir del estudio. El hipotiroidismo clínico fue la disfunción tiroidea más frecuente (35,8%). El 23% de los pacientes tenían autoinmunidad positiva y concluye que la alta prevalencia de DT hallada en su estudio (52%), comparado con otros estudios, se podría deber a un sesgo en la selección de los pacientes porque fueron atendidos en un consultorio de endocrinología, cuando la mayoría de los DM2 son atendidos en los consultorios de clínica médica y presume que la frecuencia de patología tiroidea en los pacientes que concurren a dicho consultorio debe ser mayor que en un consultorio de medicina general. También hace referencia a que la importancia de detectar tiroideopatías en los DM2 radica en el diagnóstico de una patología tratable y que podría contribuir al aumento del riesgo cardiovascular en pacientes con DM222.
La DT se observa con frecuencia en pacientes con DM2, pero el mecanismo subyacente aún es poco conocido. Por ello se están realizando estudios; el neuropéptido nesfatin-1, fue identificado en el hipotálamo y se expresa también en las células ß de los islotes pancreáticos, en las células endocrinas gástricas y adipocitos, cuya función es suprimir la ingesta de alimentos siendo un regulador del metabolismo de forma independiente de la leptina, también se coexpresa con hormona liberadora de tirotropina (TRH) afectando su potencial de membrana. Liu F et al estudiaron la relación entre nesfatin-1 y disfunción tiroidea en pacientes con DM2. Compararon los niveles plasmáticos de nesfatin-1 y TSH de pacientes eutiroideos con DM 2, con intolerancia a la glucosa y un grupo control sin alteración en el metabolismo hidrocarbonado y concluyeron que el nesfatin-1 fue significativamente menor en los pacientes con DM2 que en pacientes con intolerancia a glucosa y el grupo control, siendo el nivel de TSH significativamente mayor en los pacientes con DM2 que en pacientes con intolerancia y en los controles. Se necesitarán nuevos estudios para determinar si el descenso de nesfatin -1 en DM2 podría llevar al hipotiroidismo o hipertiroidismo23,24.
Al-Geffari et al, en un estudio retrospectivo de 411 pacientes con DM2, encontraron una prevalencia de los diferentes tipos de disfunción tiroidea en el 28,5% de los pacientes, siendo el hipotiroidismo lo más frecuente (25,3%) seguido del hipertiroidismo (3,2%). Los factores de riesgo más importantes de DT en DM2 fueron los antecedentes familiares de enfermedad tiroidea, el sexo femenino y una duración de la diabetes de más de 10 años25.
Papazafiropoulou et al encontraron una prevalencia de disfunción tiroidea del 12,3% siendo las mujeres con diabetes las más afectadas. Más estudios son necesarios para aclarar las relaciones causales entre estos dos importantes trastornos endocrinos26.
Objetivos
- Determinar la frecuencia de DT en pacientes con DM2 que acuden a la consulta externa de la Primera Cátedra de Clínica Médica del Hospital de Clínicas (San Lorenzo, Paraguay) de enero a diciembre del año 2013.
- Comparar la frecuencia, presentación clínica y sexo de DT en pacientes de 50 años o más vs. los menores de 50 años.
Material y métodos
Se utilizó un diseño observacional, descriptivo, retrospectivo y de corte transversal. Se procedió a revisar el archivo de historias clínicas de pacientes con DM2 que acudieron a la consulta externa de la Primera Cátedra de Clínica Médica del Hospital de Clínicas de enero a diciembre del año 2013.
Se incluyeron los pacientes de ambos sexos y mayores de 18 años de edad, con diagnóstico de DM2, según los criterios de la American Diabetes Association (ADA)2.
Se excluyeron a los pacientes que tomaban medicación que afecte la función tiroidea, pacientes sometidos a tiroidectomía, pacientes que no acudieron a los controles con el perfil tiroideo hormonal o eran portadores de insuficiencia renal crónica.
Se registraron los siguientes datos: sexo, edad, hipotiroidismo clínico, hipotiroidismo subclínico, hipertiroidismo clínico e hipertiroidismo sub-clínico.
Se consideró el valor de referencia de la TSH ultrasensible de 0,4-4,94 uUI/L y de la T4 libre de 0,7-1,48 ng/dL. Para la medición de las hormonas tiroideas se utilizó el método quimioluminiscencia (CMIA).
Se consideró hipotiroidismo clínico a la presencia de TSH elevada y T4 libre baja, hipotiroidismo subclínico al hallazgo de TSH elevada y T4 libre normal, hipertiroidismo clínico a los pacientes con T4 libre y TSH baja e hipertiroidismo subclínico TSH baja con valores de T4 libre dentro del límite de referencia.
Para el procesamiento de la información se creó una base de datos en Microsoft Office Excel 2013®, a partir del cual se procesó la información utilizando el programa Epi Info 7®, las frecuencias en porcentajes, se consideró p <0.05 como significativa.
Resultados
En un periodo de un año fueron revisadas 321 fichas clínicas de pacientes con DM2 que consultaron en la Primera Cátedra de Clínica Médica y fueron incluidos 254 pacientes. Se excluyeron del estudio a 67 pacientes por tomar medicación que pudiera afectar la función tiroidea, por haber sido sometidos a tiroidectomía o no acudir a los controles con el perfil tiroideo (T4 libre y TSH) hormonal solicitado.
El promedio de edad de los 254 pacientes con DM2 fue 58,7 ± 11 años, mediana 58 años, siendo mujeres el 70,47 % y 29,52% varones.
Se encontró 9,45% (24 de 254) de pacientes diabéticos con DT, 8,26% (21 de 254) pacientes con diagnóstico previo y 1,18 % (3 de 254) nuevos casos.
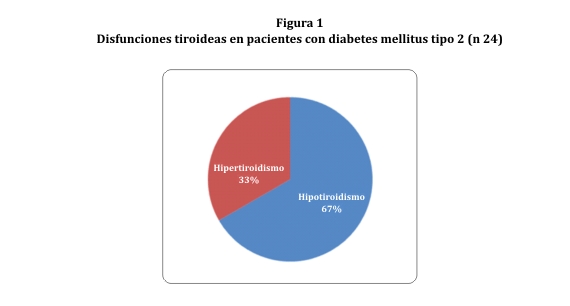
De los 24 pacientes con DT, el 66,7% presentaban hipotiroidismo: de ellos 41,6% hipotiroidismo clínico y 25% hipotiroidismo subclínico. De los 24 pacientes 33,3% tenían hipertiroidismo: 20,8% hipertiroidismo clínico y 12,5% hipertiroidismo subclínico (figura1).
De los nuevos casos diagnosticados de DT, todos presentaban hipotiroidismo clínico.
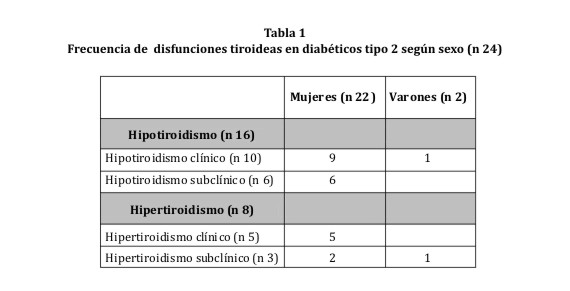
La muestra total de 254 pacientes se separó por género, 179 fueron mujeres (22 de ellas con DT) y 97 varones (2 de ellos con DT). Se encontró asociación entre sexo y DT (OR 6,6 (1,5-28,9) p 0,003) (tabla 1).
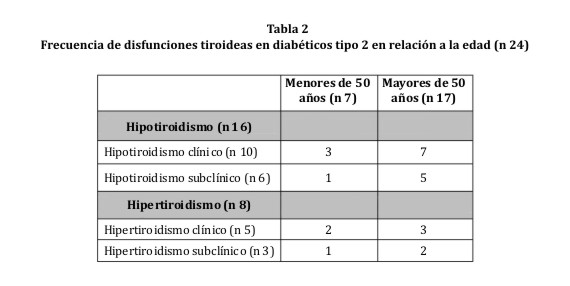
Se dividió a los pacientes diabéticos en 2 grupos: mayores de 50 años y menor o igual a 50 años, en el primer grupo se encontró 126 pacientes, de los cuales encontramos DT en 70,8% (n 17) y en el segundo grupo con 128 pacientes, se constató DT en 29,2% (n 7): (OR 2,6 (1,1-6,7) p 0,03) (tabla 2).
Discusión
La frecuencia de DT hallada (9,45%) en los pacientes con DM2 fue similar al encontrado en la población general donde cabe mencionar como referencia la Encuesta Whickham, un estudio de 2.779 adultos seleccionados al azar de la población general en Gran Bretaña donde el 9,3% de las mujeres y el 1,2% de los hombres tenían valores séricos de TSH sobre 10 mUI/L27. Hallazgos similares fueron reportados por Palma CC et al (12%)21, Al-Geffari et al (28%)25 y Papazafiropoulou et al (12%)26.
La DT más frecuente en la literatura es el hipotiroidismo que coincide con nuestro estudio. Muchas publicaciones hacen referencia a un predominio del hipotiroidismo subclínico, mientras que nosotros encontramos en mayor proporción hipotiroidismo clínico que coincide con algunos trabajos como el de Jerkovich F et al22.
Con respecto al sexo, nuestra estadística coincide con todos los estudios publicados donde la DT predomina en el sexo femenino.
Separamos a nuestros pacientes diabéticos con DT, según la edad con un punto de corte en 50 años encontrando una mayor frecuencia de DT en mayores de 50 años, al comparar ambos grupos. Esta frecuencia encontrada coincide con los hallazgos en la literatura22.
La frecuencia de DT encontrada no es despreciable, ya que la misma podría afectar el control glucémico, el perfil lipídico, aumentando la resistencia a la insulina y la morbilidad en las pacientes con DM2. Por lo mencionado podríamos pensar que sería recomendable la detección de TSH en toda la población diabética ya que la misma es una patología tratable, aunque en contrapartida la Asociación Americana de Diabéticos no recomienda la realización de un cribado de la función tiroidea en todos los pacientes con DM2, sólo en mujeres mayores de 50 años o en pacientes con dislipemia.
Concluyendo, la frecuencia de DT en pacientes con DM2 que acudieron a la consulta externa de la Primera Cátedra de Clínica Médica fue 9,45%. La DT más frecuente fue el hipotiroidismo clínico con predominio en el sexo femenino. La frecuencia de DT en DM2 que hemos encontrado no es despreciable por lo tanto el dosaje de TSH podría ser de rutina, teniendo en cuenta el posible deterioro del control metabólico y del perfil lipídico que surgen de una disfunción tiroidea no diagnosticada.
Referencias bibliográficas
1. Jara A. Endocrinología. Editorial Panamericana. España. 2001. Pág 465- 83 [ Links ]
2. American Diabetes Association. Standards of medical care in diabetes 2012. Diabetes Care. 2012 Jan;35 Suppl 1:S11-63. [ Links ]
3. Eggertsen R, Petersen K, Lundberg PA, Nyström E, Lindstedt G. Screening for thyroid disease in a primary care unit with a thyroid stimulating hormone assay with a low detection limit. BMJ. 1988 Dec 17;297(6663):1586-92. [ Links ]
4. Sawin CT, Geller A, Wolf PA, Belanger AJ, Baker E, Bacharach P, Wilson PW, Benjamin EJ, D'Agostino RB. Low serum thyrotropin concentrations as a risk factor for atrial fibrillation in older persons. N Engl J Med. 1994 Nov 10;331(19):1249-52. [ Links ]
5. Gharib H, Tuttle RM, Baskin HJ, Fish LH, Singer PA, McDermott MT. Subclinical thyroid dysfunction: a joint statement on management from the American Association of Clinical Endocrinologists, the American Thyroid Association, and the Endocrine Society. J Clin Endocrinol Metab. 2005 Jan;90(1):581-5. [ Links ]
6. Surks MI, Ortiz E, Daniels GH, Sawin CT, Col NF, Cobin RH, et al. Subclinical thyroid disease: scientific review and guidelines for diagnosis and management. JAMA. 2004 Jan 14;291(2):228-38. [ Links ]
7. Col NF, Surks MI, Daniels GH. Subclinical thyroid disease: clinical applications. JAMA. 2004 Jan 14;291(2):239-43. [ Links ]
8. Wiersinga WM. Adult hypothyroidism and myxedema coma. In: DeGroot LJ, Jameson JL (eds): Endocrinology (5th ed.). Philadelphia, WB Saunders Company, 2004, ch. 107 [ Links ]
9. Garber JR, Cobin RH, Gharib H, Hennessey JV, Klein I, Mechanick JI, Pessah-Pollack R, Singer PA, Woeber KA; American Association Of Clinical Endocrinologists And American Thyroid Association Taskforce On Hypothyroidism In Adults. Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Thyroid. 2012 Dec;22(12):1200-35. [ Links ]
10. Braverman LE. Iodine and the thyroid: 33 years of study. Thyroid. 1994 Fall;4(3):351-6. [ Links ]
11. Iwen KA, Schröder E, Brabant G. Thyroid hormones and the metabolic syndrome. Eur Thyroid J. 2013 Jun;2(2):83-92. [ Links ]
12. Brenta G. Why can insulin resistance be a natural consequence of thyroid dysfunction? J Thyroid Res. 2011;2011:152850. [ Links ]
13. Vyakaranam S, Vanaparthy S, Nori S, Palarapu S, Bhongir AV. Study of Insulin Resistance in Subclinical Hypothyroidism. Int J Health Sci Res. 2014 Sep;4(9):147-153. [ Links ]
14. Tanaci N, Ertugrul DT, Sahin M, Yucel M, Olcay I, Demirag NG, Gursoy A. Postprandial lipemia as a risk factor for cardiovascular disease in patients with hypothyroidism. Endocrine. 2006 Jun;29(3):451-6. [ Links ]
15. Cappola AR, Ladenson PW. Hypothyroidism and atherosclerosis. J Clin Endocrinol Metab. 2003 Jun;88(6):2438-44. [ Links ]
16. Abdel-Gayoum AA. Dyslipidemia and serum mineral profiles in patients with thyroid disorders. Saudi Med J. 2014 Dec;35(12):1469-76. [ Links ]
17. Clinical guideline, part 1. Screening for thyroid disease. American College of Physicians. Ann Intern Med. 1998 Jul 15;129(2):141-3. [ Links ]
18. Uppal V, Vij C, Bedi GK, Vij A, Banerjee BD. Thyroid disorders in patients of type 2 diabetes mellitus. Indian J Clin Biochem. 2013 Oct;28(4):336-41. [ Links ]
19. Wang C. The Relationship between Type 2 Diabetes Mellitus and Related Thyroid Diseases. J Diabetes Res. 2013;2013:390534. [ Links ]
20. Joffe BI, Distiller LA. Diabetes mellitus and hypothyroidism: Strange bedfellows or mutual companions? World J Diabetes. 2014 Dec 15;5(6):901-4. [ Links ]
21. Palma CC, Pavesi M, Nogueira VG, Clemente EL, Vasconcellos Mde F, Pereira LC Júnior, et al. Prevalence of thyroid dysfunction in patients with diabetes mellitus. Diabetol Metab Syndr. 2013 Oct 9;5(1):58. [ Links ]
22. Jerkovich F, Moncet D, Remón JA, Isaac G. Prevalencia de tiroideopatías en pacientes con diabetes tipo 2. Rev Argent Endocrinol Metab. 2014; 51(3):123-129. [ Links ]
23. Liu F, Yang Q, Gao N, Liu F, Chen S. Decreased plasma nesfatin-1 level is related to the thyroid dysfunction in patients with type 2 diabetes mellitus. J Diabetes Res. 2014;2014:128014. [ Links ]
24. Stengel A, Goebel M, Taché Y. Nesfatin-1: a novel inhibitory regulator of food intake and body weight. Obes Rev. 2011 Apr;12(4):261-71. [ Links ]
25. Al-Geffari M, Ahmad NA, Al-Sharqawi AH, Youssef AM, Alnaqeb D, Al-Rubeaan K. Risk Factors for Thyroid Dysfunction among Type 2 Diabetic Patients in a Highly Diabetes Mellitus Prevalent Society. Int J Endocrinol. 2013;2013:417920. [ Links ]
26. Papazafiropoulou A, Sotiropoulos A, Kokolaki A, Kardara M, Stamataki P, Pappas S. Prevalence of thyroid dysfunction among greek type 2 diabetic patients attending an outpatient clinic. J Clin Med Res. 2010 Mar 20;2(2):75-8. [ Links ]
27. Vanderpump MP, Tunbridge WM, French JM, Appleton D, Bates D, Clark F, et al. The incidence of thyroid disorders in the community: a twenty-year follow-up of the Whickham Survey. Clin Endocrinol (Oxf). 1995 Jul;43(1):55-68. [ Links ]
Artículo recibido: 30 enero 2016 Artículo aceptado: 17 febrero 2016
Autor correspondiente:
Dra. María Victoria Malvetti Maffei
Dirección: Primera Cátedra de Clínica Médica. Hospital de Clínicas (San Lorenzo, Paraguay)
Teléfono: (+595) 971 370779
Correo electrónico: mvmalvetti@yahoo.es
1 Especialista en Endocrinología y Metabolismo. Primera Cátedra de Clínica Médica. Facultad de Ciencias Médicas. Universidad Nacional de Asunción.
2 Especialista en Medicina Interna. Jefe de Sala. Primera Cátedra de Clínica Médica. Facultad de Ciencias Médicas. Universidad Nacional de Asunción.
3 Especialista en Nefrología. Jefe de Cátedra de Fisiopatología y Primera Cátedra de Clínica Médica. Facultad de Ciencias Médicas. Universidad Nacional de Asunción.