Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Virtual de la Sociedad Paraguaya de Medicina Interna
On-line version ISSN 2312-3893
Rev. Virtual Soc. Parag. Med. Int. vol.2 no.2 Asunción Sept. 2015
https://doi.org/10.18004/rvspmi/2312-3893/2015.02(02)75-081
REPORTE DE CASO
Dermatitis herpetiforme en joven con enfermedad celiaca silente
Dermatitis herpetiformis in a youth with silent celiac disease
Autores: Víctor Wattiez1, Nidia Aquino1, Jesús García1, Clara Mendoza2, Gloria Mendoza3, Luis Celias3, Victoria Rivelli4, Graciela Gorostiaga4, Arnaldo Aldama4
Resumen
La dermatitis herpetiforme, también denominada enfermedad de Duhring-Brocq, es una enfermedad caracterizada por una erupción papulovesiculosa crónica, simétrica, localizada principalmente en superficies de extensión, recidivante, con prurito intenso. Se asocia a enteropatía sensible al gluten. Su diagnóstico se basa en la clínica, la anatomía patológica e inmunofluorescencia directa, además de pruebas serológicas.
Se presenta el caso de un joven con lesiones cutáneas pruriginosas cuyos estudios confirmaron el diagnóstico de dermatitis herpetiforme y en la investigación gastrointestinal por endoscopía e histología se confirma una enfermedad celiaca que no presentaba síntomas.
Palabras claves: dermatitis herpetiforme, enteropatía sensible al gluten, enfermedad celiaca.
Abstract
Dermatitis herpetiformis, also called Duhring-Brocq disease, is a recurrent disease characterized by symmetric chronic papulo-vesicular eruption, mainly located in extension surfaces, and intense pruritus. It is associated with a gluten-sensitive enteropathy. Its diagnosis is based on clinics, pathological anatomy and direct immunofluorescence apart from serological tests. We report the case of a youth with pruritic cutaneous lesions, whose studies confirmed the diagnosis of dermatitis herpetiformis. In the gastrointestinal investigation, using endoscopy and histology, a celiac disease, which did not present symptoms, was confirmed.
Keywords: dermatitis herpetiformis, gluten-sensitive enteropathy, celiac disease
Introducción
La dermatitis herpetiforme (DH), también denominada enfermedad de Duhring- Brocq, es una dermatosis caracterizada por una erupción papulovesiculosa crónica, simétrica y recidivante principalmente en zonas de extensión de extremidades, acompañada de prurito intenso. Casi todos los casos se asocian a enteropatía sensible al gluten, por lo general asintomática1.
Se trata de una enfermedad ampollosa autoinmune, con formación de vesículas o ampollas subepidérmicas, en respuesta a anticuerpos dirigidos a autoantígenos en piel similares a los presentes en el intestino delgado (antitransglutaminasa). El cuadro se manifiesta con prurito intenso, al principio solo son evidentes placas eritematosas, urticariformes o con mayor frecuencia pápulas escoriadas y costrosas, debido al rascado, lo que dificulta el diagnóstico. La aparición de vesículas o ampollas, generalmente evidenciadas tras la supresión del prurito, con más frecuencia en glúteos o superficies extensoras de miembros, orientan la presunción diagnostica2.
El diagnóstico de la DH se establece por las evidencias clínicas mencionadas, serológicas como el dosaje de anticuerpos especialmente antitransglutaminasa epidérmica, histológicas con la acumulación de neutrófilos en las papilas dérmicas, posterior formación de vesículas, ampollas, y se confirma a través de la inmunofluorescencia directa (IFD) 2,3.
La toma de biópsia de piel clínicamente normal adyacente a una lesión para la IFD, con el hallazgo de depósitos granulares de IgA, y ocasionalmente C3, en las papilas dérmicas o a lo largo de la unión dermoepidérmica, constituye el gold standard del diagnóstico de la enfermedad, con una sensibilidad de 90 a 95%2,4.
La enfermedad celiaca o esprue celiaco (EC) se caracteriza por una intolerancia permanente al gluten, capaz de provocar atrofia de las vellosidades del intestino delgado y un estado de inflamación crónica de la mucosa 5. La EC presenta varias formas clínicas: clásica, pauci o monosintomática, latente, potencial, refractaria y silente. Esta última no presenta manifestaciones clínicas a pesar de consumirse gluten, los marcadores serológicos son positivos, presenta lesiones en intestino en forma parcelar, evidenciables por estudios histológicos5-7.
Debido a la asociación frecuente con EC, son pacientes de riesgo quienes padecen ciertas afecciones autoinmunes como diabetes mellitus tipo 1, tiroiditis autoinmune, lupus eritematoso sistémico, psoriasis, vitíligo, alopecia areata, entre otras. Los familiares de primer grado constituyen un grupo de riesgo elevado en el que la prevalencia de EC oscila entre 5 a 15% 5-7.
La EC se relaciona con varias afecciones cutáneas inespecíficas asociadas a procesos privativos o de mala absorción y trastornos específicos como la DH6.
La asociación frecuente de DH y EC siempre despertó sospecha de ser manifestación de una misma entidad. Actualmente la relación de ambas, con un mismo fenotipo de antígenos HLA de clase II, ligados al cromosoma 6 (90% HLA DQ2 y el resto HLA DQ8), la aparición de ambos trastornos en una misma familia y especialmente las alteraciones intestinales similares en ambas, admiten a la DH como una manifestación de la EC. Los pacientes que no expresan moléculas HLA DQ2 ni DQ8 no desarrollaran enteropatía por sensibilidad al gluten4-8.
En la DH los autoanticuerpos no están dirigidos a ninguna molécula de la unión dermoepidérmica. El autoantígeno, transglutaminasa epidérmica (TGe), contenido en los queratinocitos basales es similar al transglutaminasa tisular (TGt), el autoantígeno de la EC, el cual se encuentra en las células epiteliales del intestino delgado. Los autoantígenos de la DH y la EC presentan 64% de homología4.
Se presenta el caso de un joven con DH y que en la investigación gastrointestinal por endoscopía e histología se confirma el compromiso intestinal que clínicamente el paciente no presentaba.
Caso Clínico
Paciente masculino de 19 años de edad consulta por un cuadro de un año de evolución que inicia con prurito intenso y lesiones en zona glútea, miembros, tronco y cuello. Seis meses antes, consulta con facultativo de su comunidad y es tratado con corticoides tópicos, sistémicos y antihistamínicos, sin mejoría del cuadro. Niega síntomas gastrointestinales. Ante la persistencia del cuadro acude al Servicio de Dermatología del Hospital Nacional.
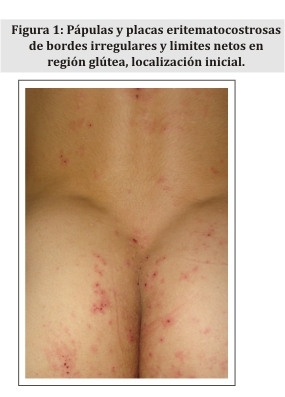
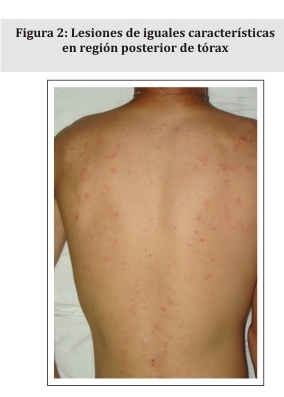
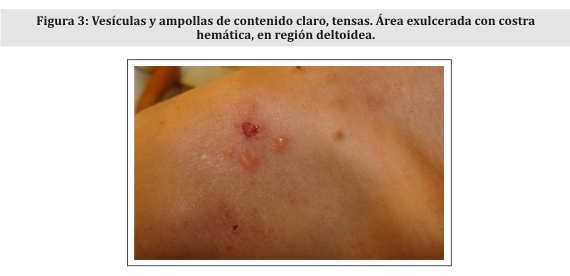
Al examen físico presenta lesiones polimorfas consistentes en pápulas y placas eritematosas, de bordes irregulares y límites netos, áreas excoriadas cubiertas con costras hemáticas, afectando zona glútea (Fig. 1), tórax posterior (Fig. 2), brazos, antebrazos y dorso de manos, además de los miembros inferiores. Presenta además vesículas y ampollas escasas, de contenido claro, de 1 a 3 mm de diámetro, ubicadas en las lesiones previamente descritas (Fig. 3).
Estudios laboratoriales: hemograma, perfil renal, hepático y coagulograma dentro de parámetros normales. Anticuerpos antitrasglutaminasa tisular mayor a 200 U/mL (positivo valores superiores a 18 U/mL). IgA total normal.
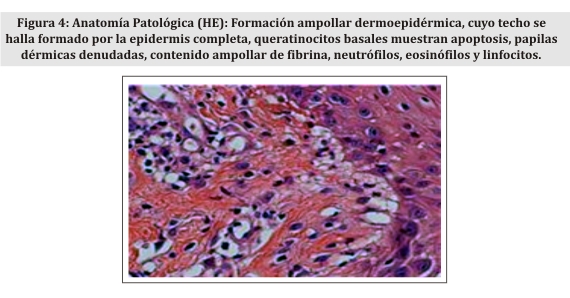
Estudio histopatológico e inmunofluorescencia directa: se procede a la toma de tres muestras de biopsias. Lesión papulosa y vesícula intacta por anatomía patológica observándose en ambas, formación ampollar dermoepidérmica, cuyo techo se halla formado por la epidermis completa. Los queratinocitos basales muestran apoptosis. El piso se ve constituido por papilas dérmicas denudadas y el contenido ampollar muestra fibrina, neutrófilos, eosinófilos y linfocitos. En dermis: infiltrado perivascular y marcada exocitosis hacia la epidermis, constituido por neutrófilos en forma predominante y menor cantidad de eosinófilos y linfocitos. Las papilas dérmicas adyacentes presentan microabscesos de neutrófilos y linfocitos (Fig. 4)
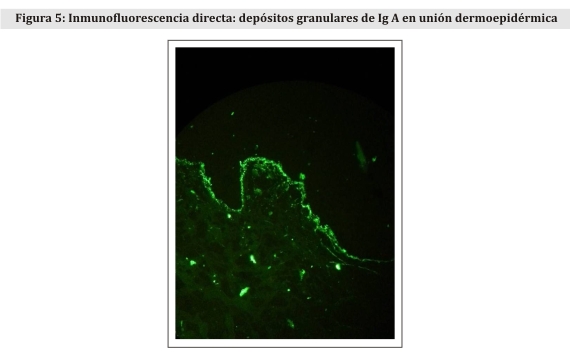
La inmunofluorescencia directa practicada de una biopsia de piel sana perilesional muestra depósitos de IgA de aspecto granular en unión dermoepidérmica (Fig. 5).
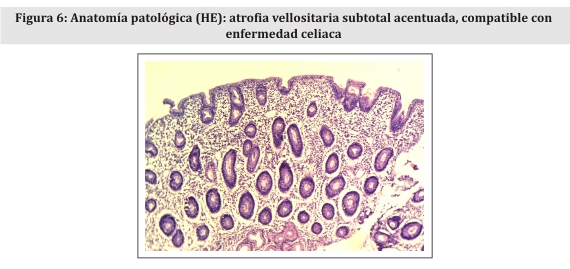
El paciente es sometido a una endoscopia digestiva alta, en la cual se observa, desde el bulbo hasta la segunda porción del duodeno, atrofia de la mucosa y aspecto de empedrado. Diagnóstico endoscópico: atrofia duodenal, probable EC. Se procede a realización de biopsias intestinales, cuyo estudio anatomopatológico informa: atrofia vellositaria subtotal acentuada, compatible con EC (Fig. 6).
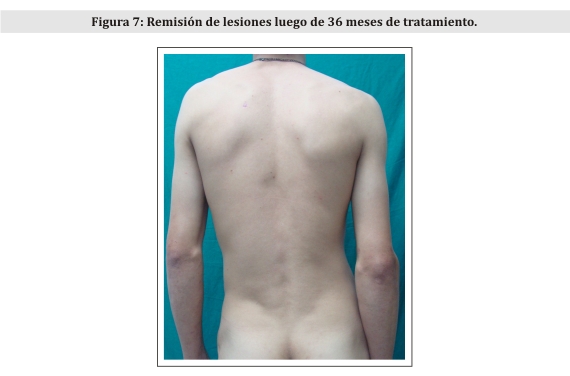
Ante la confirmación diagnóstica se inicia tratamiento con dapsona 100 mg/día, con controles laboratoriales periódicos y se educa e insiste sobre la dieta libre de gluten. Se observó remisión de lesiones en 36 meses (Fig.7).
Discusión
El caso presentado constituye un cuadro típico de DH, aunque inicialmente hubo dificultades para el diagnóstico por la ausencia en la primera consulta de las clásicas vesículas de distribución en racimos, solapadas por el efecto del rascado ante el prurito intenso, que llevó al planteamiento de otros diagnósticos como prurigo, eczema, escabiosis4.
El gold standard para el diagnóstico de la DH es la IFD, en la que se aprecia el depósito de IgA, de disposición granular en las papilas, unión dermoepidérmica como en nuestro caso, o en ambas. En un 2% puede observarse un patrón fibrilar y ocasionalmente C3. Su negatividad en dos muestras seguidas sin privación de gluten descarta el diagnóstico4.
En el 60% de los casos la asociación de DH es con EC silente. El 40% restante se halla distribuido de manera equitativa entre las manifestaciones paucisintomáticas y la clásica9. Todos los paciente con DH tienen algún grado de enteropatía sensible al gluten, pero solo el 3% de los pacientes con EC presenta DH y paradójicamente las formas graves de EC no la presentan4.
Además de la EC, la DH puede relacionarse con otras enfermedades autoinmunes que deben ser investigadas como las tiroiditis e, incluso, enfermedades neoplásicas como los linfomas gastrointestinales1.
El pilar fundamental de tratamiento de la DH es la dieta libre de gluten, que se encuentra en cereales como trigo, avena, cebada, centeno y sus derivados1-4.
La dapsona es el tratamiento sintomático de la DH, que induce una rápida mejoría de síntomas y signos en tan solo tres horas y después de tres días no aparecen lesiones nuevas. La dapsona mejora las lesiones en piel pero no mejora las del intestino, confirmando la necesidad de una dieta libre de gluten como terapéutica fundamental1.
En conclusión, la persistencia de lesiones pruriginosas con las características mencionadas anteriormente debe hacer sospechar una DH siendo pertinente realizar los estudios para confirmar el diagnóstico, en todos los casos independiente de la presencia de síntomas gastrointestinales, se debe realizar la búsqueda de EC.
Referencias bibliográficas
1. Ronaghy A, Katz S, Hall R. Dermatitis herpetiforme. En: Goldsmith L, Katz S, Gilchrest B, Paller A, Leffell D, Wolff K. Fitzpatrick-Dermatología en medicina general. 8ª ed. Buenos Aires: Médica Panamericana; 2014. p. 642-8. [ Links ]
2. Hull C, Zone J. Dermatitis herpetiformis and linear IgA bullous dermatosis. In: Bolognia J, Jorizzo J, Schaffer J. Dermatology. 3rd ed. Georgia: Elsevier Saunders; 2012. p.491-500 [ Links ]
3. Cohen L, Karp D, Harrist T, Clark W. Enfermedad vesicoampollares y vesicopustulosas no infecciosas. En: Elder D, Elenitsas R, Jaworsky C, Johnson B. Lever. Histopatología de la piel. 8ª ed. Buenos Aires: Intermédica; 1999. p.193-231. [ Links ]
4. Iranzo P. Dermatitis herpetiforme: Patogenia, diagnóstico y tratamiento. Med Cutan Iber Lat Am. 2010; 38(1): 5-15. [ Links ]
5. Rostom A, Murray JA, Kagnoff MF. American Gastroenterological Association (AGA) Institute Technical review on the diagnosis and management of celiac disease. Gastroenterology. 2006; 131(6):1981-2002. [ Links ]
6. Fonseca E. Dermatitis herpetiforme y otras manifestaciones cutáneas. En: Polanco I, Ribes C, Sáez L, Riestra S, Fonseca E, Menchén L. Libro blanco de la enfermedad celíaca. Madrid: ICM; 2008. p.51-7. [ Links ]
7. Real R, Arza G, Chamorro M, Dalles I, Ibarra A. La enfermedad celiaca en el Paraguay. Rev Nac (Itauguá). 2011; 3(2):7-15. [ Links ]
8. Chorzepa C. Dermatitis herpetiforme y enfermedad celíaca /tesis/. Rosario: Universidad Nacional de Rosario; 2011. [ Links ]
9. Doffoel-Hantz V, Cogné M, Sparsa A, Bonnetblanc JM, Drouet M, Bédane C. Physiopathology of herpetiform dermatitis. Current data. Ann Dermatol Venereol. 2008; 135(11):784-8. [ Links ]
Artículo recibido: 10 julio 2015 Artículo aceptado: 30 julio 2015
Autor correspondiente:
Dr. Víctor Wattiez
Dirección: Hospital Nacional. Itauguá, Paraguay
Teléfono: (595) 992 865002
Correo electrónico: wattiz@hotmail.com
1 Residente de Dermatología. Facultad de Ciencias Médicas, UNA (Paraguay)
2 Residente de Anatomía Patológica. Universidad Católica de Villarrica (Paraguay)
3 Dermatopatólogo. Servicio de Dermatología. Hospital Nacional (Itauguá, Paraguay)
4 Dermatólogo. Servicio de Dermatología. Hospital Nacional (Itauguá, Paraguay)