INTRODUCCIÓN
EL 31 de diciembre de 2019, China notificó un brote de neumonía en Wuhan, provincia de Hubei. El 7 de enero de 2020, las autoridades sanitarias chinas confirmaron que este grupo estaba asociado con un nuevo coronavirus (SARS-CoV-2). Luego la infección se propagó a todo el mundo. La OMS el 11 de marzo 2020, declara una nueva pandemia. La presentación clínica principal de la enfermedad está representada por síntomas del tracto respiratorio: fiebre, tos, disnea 1. Por otro parte, la infección puede cursar también con manifestaciones clínicas variadas que están directamente relacionadas con el daño tisular viral o indirectamente como consecuencia de la respuesta inmunitaria producidas contra el virus. La activación del sistema inmunológico en respuesta a la infección por el virus SARS-CoV-2, puede desencadenar fenómenos de autoinmunidad 2.
Se han descrito en la literatura por diferentes investigadores, varios trastornos inmunomediados en pacientes infectados con el virus SARS-CoV-2, como vasculitis 3,4, trombocitopenia autoinmune 5, síndrome hiperinflamatorio tipo Kawasaki inducido por SARS-CoV-26, síndrome antifosfolípido (7, miositis 8, síndrome de Guillain Barré 9.
La púrpura trombocitopénica trombótica (PTT), es una patología poco frecuente con una incidencia de 4 a 5 casos por millón por año. (10. Es un síndrome trombótico microvascular oclusivo grave que se caracteriza por una trombocitopenia profunda, anemia hemolítica microangiopática y síntomas de isquemia de órganos. La PTT es el resultado de una deficiencia heredada o adquirida en la actividad de la metaloproteasa ADAMTS13, una enzima que escinde grandes multímeros recién liberados del factor von Willebrand (VWF) de las células endoteliales y plaquetas 10, algunas infecciones están asociadas con el desarrollo del inhibidor de ADAMTS13 y otras no tienen un mecanismo claro para explicar la PTT. Se ha descrito la deficiencia adquirida del factor ADAMTS13 secundario a la producción de auto anticuerpos contra la metalproteasa después de una infección viral como el dengue 10.
Esta entidad también ha sido reportada por Lima et al en Curitiba, Brasil 11, en un paciente con COVID-19 11. Ha sido asociada también con la infección por el virus dengue, el mecanismo puede explicarse por una alteración en la actividad de la enzima ADAMTS13, que conduce a púrpura trombocitopénica trombótica; o puede ser secundario a una lesión endotelial directa o indirecta por el virus, que conduce al síndrome urémico hemolítico. Se puede también detectar un inhibidor de ADAMTS13 (IgG) durante la fase aguda de la enfermedad sin anticuerpos anti plaquetarios detectables 10.
CASO CLÍNICO
Mujer de 27 años, procedente de Itauguá, consulta por debilidad del hemicuerpo derecho; el cuadro se inicia 12 días antes del ingreso con tos seca que se acompaña de astenia, cefalea y dolor muscular. Se asocia pérdida del olfato y del gusto, acude a facultativo, se le realiza hisopado nasofaríngeo que retorna positivo para SARS-CoV-2. Recibe tratamiento ambulatorio. 48 hs antes del ingreso presenta parestesia en mano derecha que posteriormente asciende a todo el miembro superior derecho, minutos después presenta disminución de la fuerza muscular del lado derecho con desvío de la comisura labial hacia el lado opuesto, con recuperación de la fuerza muscular 40 minutos después, razón por la cual es traída al Hospital Nacional. Queda internada para estudios. Niega un cuadro similar al anterior. Refiere antecedentes de ovario poliquístico con tratamiento con anticonceptivos orales. Examen Físico: Ectoscopia: Paciente de sexo femenino de 27 años cuya edad cronológica coincide con la biológica, lucida, orientada en tiempo, persona y espacio, normosómica, hipertrófica, de habito brevilinea. Adopta en el lecho la posición en decúbito dorsal. Signos vitales. FC 80 por minuto, FR 20 por minuto, PA 120-80 mmHg, temperatura 36,2 °. Conjuntivas pálidas. Sistema nervioso: lúcida, Glasgow 15 de 15. Palabra y lenguaje conservados, motilidad activa y pasiva conservados, trofismo conservado, pares craneales conservados, sin signos meníngeos ni déficit motor. Semiología psiquiátrica no aparenta ser portadora de patología psiquiátrica. Resto del examen sin datos de valor.
Pruebas laboratoriales: Glóbulos rojos 2,45 por 109, hemoglobina (Hb 7,6 g/dl), hematocrito (Hto 22%), plaquetas 34000 por mm3, reticulocitos 12,6% (0,5-2%). IRF 39,1% , A1C 4,4 %, urea 30 mg/dl, creatinina 0,76 mg/dl, bilirrubina total 3,05 mg/dl, bilirrubina directa 0,79 mg/dl, bilirrubina indirecta 2,26 mg/dl, haptoglobina 2 mg/dl, GOT 45 U/L, GPT 27 U/L, sodio 139 mEq/L, potasio 4,1 mEq/L , cloro 101 mEq/L, LDH 1553 Ul, PCR 2.4 mg/dl, IgA 222 mg/dl, IgG 1223 mg/dl, IgM 119 mg/dl. Serología: toxoplasmosis. IgG 924,2. IgM 0,2 (negativo), rubeola: IgG 283,30, IgM 0,2 (negativo), citomegalovirus IgG 165,2 IgM 0,5 negativo, Herpes HSV1 y 2 IgG positivo IgM negativo, C3 154, C4 25 mg/dl (10-40 mg/dl), ferritina 1380 ng/ml. Anticuerpo antinuclear (ANA) negativo, anticuerpo anti DNA de doble cadena (anti DNA) negativo, anticuerpo anti-antígeno nuclear extractable: 0,2 negativo. Frotis de sangre periférica: presencia de eritroblastos en sangre periférica, plaquetas disminuidas. Serie roja esferocitos, esquistocitos (+++), crenocitos, dacriocitos, policromatofilia. Ver (Figura 1).
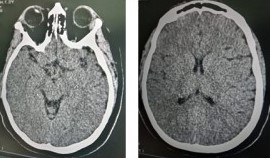
Se realiza tomografía de cráneo, sin hallazgos patológicos. Se realiza el diagnóstico de púrpura trombocitopénica trombótica, sin dosaje del factor ADAMTS13 debido a que no se realiza en nuestro Hospital. Ver Figura 2 y Figura 3.
Recibe tratamiento con 100 mg de metilprednisolona, perfusión de plasma fresco, transfusión de glóbulos rojos, plasmaféresis. La paciente bruscamente presenta descenso de la escala de coma de Glasgow (3/15) durante el procedimiento, seguido de paro cardiorrespiratorio que no responde a maniobras de reanimación, el cuadro fue interpretado como un sangrado en sistema nervioso central.
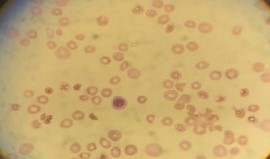
Figura 1: Frotis de sangre periférica: presencia de eritroblastos en sangre periférica, plaquetas disminuidas. Serie roja esferocitos, esquistocitos, crenocitos, dacriocitos, policromatofilia
DISCUSIÓN
Los pacientes con COVID-19 pueden presentar una respuesta inmune alterada en su intento de controlar la infección viral, ello puede dar lugar a fenómenos autoinmunes. Los mecanismos serían por mimetismo molecular entre epítopos virales y autoepítopos, ruptura de la tolerancia, activación de espectadores inespecíficos, presentación de superantígenos, estimulación de las plataformas del inflamasoma y liberación de interferón tipo I 2,12.
La púrpura trombocitopénica trombótica es una entidad rara, se ha descrito en la literatura asociada a otras infecciones virales como el dengue, nuestra paciente consultó el día 12 de la enfermedad por COVID-19, la serología dengue en nuestra paciente no fue realizada 10.
Lima et al 11, reportaron un paciente con neumonía severa por COVID-19, en Curitiba, Brasil, que requirió asistencia respiratoria mecánica, en el curso de la evolución, día 18 de la enfermedad, presentó anemia, trombocitopenia, reticulocitos elevados, lacticodeshidrogenasa elevada, presencia de esquizocitos en sangre periférica asociados con episodios de confusión mental sin disfunción renal o hepática. Se consideró el diagnóstico de púrpura trombocitopénica trombótica (PTT), sin dosaje del factor ADAMTS13 debido a dificultades técnicas. Fue tratado con plasmaféresis asociada con pulso de corticosteroides e inmunoglobulina intravenosa. Tras el inicio de la plasmaféresis, presentó resolución de la confusión mental y mejoría progresiva en los cambios de laboratorio. El tratamiento se suspendió a los 9 días de plasmaféresis con pruebas normales11.
Nuestra paciente presentó persistencia de la cefalea desde el inicio del cuadro, parestesias en hemicuerpo derecho alternando con el lado izquierdo en el día 12 de la enfermedad por COVID-19. El examen neurológico al ingreso fue normal. La tomografía de cráneo fue normal, los hallazgos laboratoriales revelaron Hb de 7,6g/dl, el test de Coombs directo fue negativo, los valores de LDH aumentada, reticulocitos aumentados, haptoglobina descendida, el frotis de sangre periférica mostró esquistocitos, esferocitos. El cuadro clínico fue interpretado como una púrpura trombocitopénica trombótica, se inició tratamiento con pulsos de 100 mg de metilprednisolona, perfusión de plasma fresco, y glóbulos rojos, durante el tratamiento con la primera sesión de plasmaferesis, la paciente bruscamente entra en coma Glasgow 3/15, seguido de un paro cardiorrespiratorio que no responde a maniobras de reanimación, el cuadro fue interpretado como un sangrado en sistema nervioso central. La púrpura trombocitopénica trombótica, es un cuadro grave, puede presentarse como complicación del COVID-19 y esta complicación debe ser sospechada en pacientes con COVID-19.
Otras manifestaciones hematológicas autoinmunes descritas en pacientes con COVID -19 son anemia hemolítica, síndrome de Evans, púrpura trombocitopénica inmune 2.
Los posibles mecanismos que explican la relación entre la autoinmunidad y COVID-19 incluyen el mimetismo molecular y la activación del espectador 12.
En conclusión, la secuencia temporal en este caso sugiere, que COVID-19 fue un factor causal en la aparición de la púrpura trombocitopénica trombótica en esta paciente. Este caso demuestra la necesidad de estar atento a las complicaciones asociadas al COVID-19.