INTRODUCCIÓN
La reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) es la prueba diagnóstica de referencia en el diagnóstico de la COVID-19, pero no está exenta de problemas de desempeño ya que hasta 54% de las personas enfermas pueden tener un resultado negativo 1. Otros aspectos relativos a la infraestructura necesaria y a los costes dificultan la masificación de su uso. Esto ha motivado la búsqueda de alternativas, más operativas y económicas por lo cual se han aprobado estudios inmunológicos que detectan la presencia de antígenos virales que también se realizan en muestras nasofaríngeas con alta especificidad y fáciles de utilizar pero también con sensibilidad singular, 56,2% (IC95% 29,5-79,8%) 2-4. Este tipo de inconveniencia también atañe al rastreo de anticuerpos ya que la producción de IgM e IgG inicia recién posterior a la primera semana de infección en la cual la rentabilidad diagnóstica es del 30,1% (IC95% 21,4-40,7%). Las inmunoglobulinas van elevando sus títulos plasmáticos después de los 14 días, por lo que su empleo se perfila recién a partir de este periodo 5-7.
Pero a poco más de un año de iniciada la pandemia los estudios aún son insuficientes para elaborar cifras de alta confiabilidad sobre los métodos diagnósticos disponibles y aunque se avecinan métodos más rápidos y más simples en el horizonte 8, hay que comprender que distintos tiempos de colecta de las muestras, disímiles métodos utilizados y muchas otras variables pueden ofrecer informes dispares tanto en la RT-PCR, como en la detección de antígenos virales del SARS-CoV-2. Ajustes metodológicos variados podrían salvaguardar gran parte de los sesgos en estos dominios.
No sucede lo mismo con el cribado de anticuerpos desarrollados por el hospedero. Sindemia e inmunofenotipo son fenómenos que imponen ensayos regionales de validación, con el plan de complementar las condicionantes del tipo de inmunoglobulina rastreada (IgM o IgG), del antígeno objetivo (S, N o RBD) o del método empleado (inmunoensayo por quimioluminiscencia o CLIA, ensayo por inmunoabsorción ligado a enzimas o ELISA y ensayo inmunocromatográfico de flujo lateral o LFIA) (9,10.
En poco tiempo hemos comprendido que complejos mecanismos celulares y humorales se configuran ante la invasión del SARS-CoV-2 y aunque sea tan solo una parte del sistema de defensa del ser humano ante este nuevo virus, la generación y durabilidad de anticuerpos parece mostrar un espectro difuso ante los diferentes grados de severidad clínica que muestra la COVID-19 (11,12.
Por todo lo anterior, se ha desarrollado este estudio con el objetivo de evaluar el desempeño diagnóstico de prueba serológica, respuesta de anticuerpos y su correlación con características clínicas en trabajadores de salud con COVID-19 del Hospital General de Luque durante el 2020.
MATERIAL Y MÉTODOS
Estudio transversal, donde se procedió a llamar y citar a trabajadores de salud del Hospital General de Luque (HGL) según orden confeccionado por el Servicio de Control de Infecciones que daba cuenta de 115 personas adultas, todas ellas estudiadas desde el 20 marzo del 2020 hasta el 16 de octubre 2020, que habían sido sometidas a prueba diagnóstica para COVID-19, acorde a directrices de categorización de riesgo del Ministerio de Salud Pública y Bienestar Social (MSP y BS) 13. Esta lista rigió la selección del muestreo no probabilístico por conveniencia cuyo requisito principal era haber cumplido el periodo de 14 días o más desde el diagnóstico.
Para la recolección de los datos se diseñó un cuestionario estructurado, se consignaron datos antropométricos y demográficos (género, edad, peso y altura, masa corporal o (IMC), función en la institución (personal de blanco o personal de apoyo), comorbilidades auto reportadas (hipertensión arterial, diabetes mellitus, asma, tabaquismo u otros). Se consideró la frecuencia de obesidad acorde a IMC ≥ 30k/m2. Se registró además historia de dengue en los últimos dos años y se verificó la existencia de cicatriz de vacunación con BCG. De modo puntual se apuntó el intervalo entre inicio de síntomas y la realización del hisopado y el intervalo entre inicio de síntomas y la entrevista. En caso de los asintomáticos se consignaba el intervalo entre fecha del hisopado y la entrevista. Se anotaron todos los síntomas del estadio agudo que motivó el hisopado nasofaríngeo, los cuales se agruparon por órganos y sistemas: Afectación de vías aéreas superiores: congestión, rinorrea, dolor de garganta; Afectación de vías aéreas inferiores: tos, catarro, falta de aire; Afectación neurológica: cefalea, anosmia, disgeusia; Afectación gastrointestinal: náuseas, vómitos, diarreas, dolores abdominales; Afectación osteoartromuscular: mialgias, dolores generalizados, dolores de espalda, artralgias; y fatiga y fiebre quedaron puntualizadas en ítems separados.
Se estableció un score de afección multiorgánica si se consignaron tres o más grupos aquí mencionados, tomando como un solo ítem la afectación de vías aéreas. La severidad del cuadro agudo quedó clasificada como leve (manejo ambulatorio) o no leve (hospitalización o ingreso a Unidad de Cuidados Intensivos o UCI). Un aspecto importante de la consulta presencial fue el interrogatorio sobre síntomas persistentes, denominando así a todo signo o síntoma que se haya prolongado más allá de dos semanas del periodo agudo. Terminada la entrevista clínica, se procedía a tomar la muestra de sangre en el Laboratorio del HGL para el estudio correspondiente (titulación de anticuerpos).
Se verificó el documento emitido por el MSP y BS y su resultado correspondiente. El procesamiento de las muestras mediante RT-PCR se realizó siguiendo las recomendaciones de la OPS 14, que permite detectar dos genes: el gen E (cuya presencia indica que pertenece a la familia de beta coronavirus) y RdRp (cuya presencia es específica para el SARS-CoV-2 y sirve como confirmación). Asimismo, se utilizó el gen RnaseP como control de inhibición. La prueba de RT-PCR fue realizada en muestras de hisopado nasal y faríngeo recolectadas mediante técnica estándar en medio de cultivo viral y transportadas al centro de referencia, en cadena de frío.
El inmunoensayo de electroquimioluminiscencia Elecsys Anti-SARS-CoV-2 está destinado a ser utilizado en analizadores de cobas e (Roche Diagnostics International Ltd, Rotkreuz, Suiza) para la detección in vitro de anticuerpos (incluyendo tanto IgA como IgG) contra el SARS-CoV-2 en suero y plasma humanos. El inmunoensayo utiliza un principio de prueba de sándwich de doble antígeno y una proteína recombinante que representa el antígeno de la nucleocápside para la determinación de anticuerpos contra el SARS-CoV-215.
El método fue aprobado por la FDA en el contexto de uso de emergencia y fue sujeto de publicaciones comparativas recientemente 16-18.
Para el presente estudio, el inmunoensayo de Elecsys Anti-SARS-CoV-2 se realizó de acuerdo con las instrucciones del fabricante, y los resultados del ensayo se expresan como la tasa entre la muestra del paciente y la muestra control. Por esto no hay unidades de medida y se interpretaron de la siguiente manera: índice de corte, < 1,0 para las muestras simples que eran no reactivas/negativas para los anticuerpos contra el SARS-CoV-2; índice de corte, ≥ 1,0 para las muestras que eran reactivas/positivas para los anticuerpos contra el SARS-CoV-2 (19).
Los datos de la hoja de recolección de datos se digitaron a una tabla de Microsoft Office Excel 2016 (c), en la cual se procedió al análisis descriptivo, clasificando las variables en cualitativas y cuantitativas, verificando sus frecuencias y calculando las medidas de tendencia central y de dispersión pertinentes. El test de Shapiro-Wilk se utilizó para evaluar la distribución gaussiana o no 20. Se utilizó la transformación logarítmica de los niveles de anticuerpos. El análisis inferencial se realizó en varias etapas: a) la prueba de chi cuadrado se utilizó para la comparación de variables nominales y la prueba T de Student para comparar las medias de grupos de distribución normal; b) para el rendimiento diagnóstico de la prueba de anticuerpos se tomó como patrón estándar el resultado de RT-PCR para SARS-CoV-2, y mediante tabla de contingencia se computó sensibilidad, especificidad, valor predictivo negativo, valor predictivo negativo y exactitud del test, a más del cálculo de área bajo la curva (AUC); c) ANOVA sirvió para comparar las medidas de anticuerpos (logx+1) según intervalos de toma de muestra; d) para asociaciones entre tasas de anticuerpos con transformación logarítmica y las variables cuantitativas se empleó el coeficiente de correlación de Spearman, ANOVA (R2 de Cox-Snell) para las nominales y regresión logística para variable dependiente.
Se consideró significativo a p< 0,05. Todos los análisis se llevaron a cabo utilizando GraphPad Prism 8.0 (http://www.graphpad.com), MedCalc (https://www.medcalc.org/) y el JASP, versión 0.14.0.0; JASP Team, University of Amsterdam (2020).
Todos los participantes firmaron un consentimiento informado fundamentado en los cuatro principios básicos de la ética de la investigación: respeto por las personas, beneficencia/no maleficiencia, igualdad y justicia. El protocolo de investigación fue aprobado por el Comité de Ética en Investigación de la Facultad de Ciencias Médicas de la Universidad de Caaguazú (Ref.: CEI FCM UNCA 20/20).
RESULTADOS
Durante los meses de octubre a noviembre del 2020 se realizaron consultas presenciales al personal de salud en el consultorio de Neumología del HGL, con el objetivo de realizar vigilancia clínica a los funcionarios que, entre el 20 de marzo hasta el 16 de octubre, hayan sido categorizados por el Comité de Infecciones Intrahospitalarias como de alto riesgo de padecer COVID-19. Del total de 115 personas citadas, 107 acudieron a la entrevista de los cuales 56 habían resultado positivos para SARS-CoV-2 a la prueba de RT-PCR. En la Tabla 1 se exhiben las características generales de los participantes de este estudio.
Tabla 1: Características generales de desempeño institucional, demografía y antropometría de 107 funcionarios del Hospital General de Luque, distribuidos en grupos según confirmación diagnóstica de COVID-19 por RT-PCR
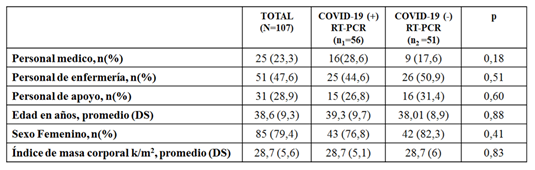
En la muestra se constató importante representación del personal de enfermería y del género femenino. Solo se verificaron tres personas > 60 años.
Análisis de desempeño diagnóstico de la prueba serológica
Del grupo de 56 trabajadores de salud que tuvieron el diagnóstico de COVID-19, siete mujeres, todas sintomáticas (una de moderada severidad), mostraron niveles < 1 al inmunoensayo para
anticuerpos (0,1 a los 37 días de inicio de síntomas, 0,1 a los 60 días, 0,1 a los 58 días, 0,9 a los 28 días, 0,2 a los 48 días, 0,8 a los 50 días y 0,5 a los 33 días de inicio de los síntomas). Por otro lado, de los 51 individuos que resultaron negativos a la prueba de biología molecular, 3 mostraron títulos de anticuerpos elevados: 123,8 (hisopado nasofaríngeo realizado a los 5 días de inicio de síntomas, serología a los 54 días de inicio de síntomas), 12,9 (hisopado a los 4 días, serología a los 38 días) y 37,3 (hisopado a los 3 días, serología a los 33 días). Ver Figura 1.

Figura 1: Gráfico de dispersión que muestra Logx+1 de los anticuerpos titulados en 56 individuos con RT-PCR positivo y en 51 individuos con RT-PCR negativo para SARS-COV-2 en el Hospital General de Luque
Todos estos hallazgos imponen evaluar primeramente la rentabilidad diagnóstica del inmunoensayo tomando como patrón oro a la RT-PCR. Ver Tabla 2 y Figura 2.
Tabla 2: Estimación de la sensibilidad, especificidad, valores predictivos y exactitud de la prueba de detección de anticuerpos mediante de electro quimioluminiscencia en 107 trabajadores de salud del Hospital Regional de Luque
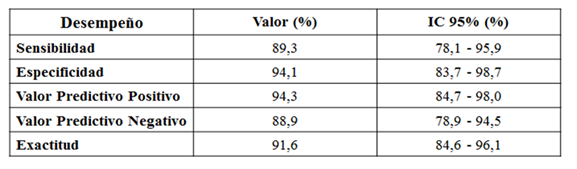

Figura 2: Relación entre sensibilidad y especificidad de la prueba de inmunoensayo en 107 trabajadores de salud del Hospital Regional de Luque, expresado mediante curva ROC (Característica Operativa del Receptor)
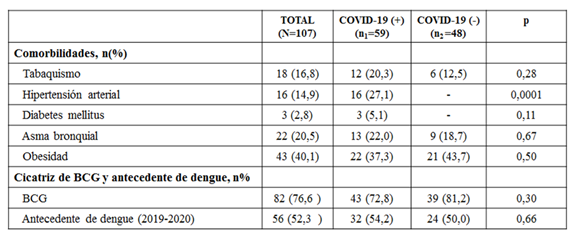
Necesariamente los grupos deben reconfigurarse para el análisis correlativo pertinente de las variables. Esto significa que debemos considerar como diagnóstico positivo a aquellas personas que, pese a la biología molecular negativa, desarrollaron títulos significativos de anticuerpos, por lo que mostramos las características clínicas en la Tabla 3.
Características clínicas
Es notoria la asimetría significativa en la proporción de hipertensos en el grupo de los trabajadores de salud con COVID-19, así como la mayor prevalencia (no significante) de fumadores. No se constató diferencia en la proporción de cicatriz de vacuna BCG y la referencia reciente de dengue entre ambos grupos (Tabla 3).
Tabla 3: Comorbilidades, cicatriz de vacunación con BCG y/o referencia de episodio de fiebre-dengue (2019-2020) en 107 funcionarios del Hospital General de Luque, distribuidos en grupos según confirmación diagnóstica de COVID-19
En lo que respecta a las variables del episodio agudo es importante puntualizar que en el grupo COVID-19 (+) se incluyeron a 2 asintomáticos. Entre los negativos, 9 no presentaron síntomas y se sometieron a pruebas por categorización de alto riesgo. La Tabla 4 proporciona una visión general de los eventos agudos constatados o referidos, agrupados acorde a los diagnósticos.
Tabla 4: Síntomas referidos según órganos o sistemas durante episodio agudo que motivó a realizar investigación diagnóstica para SARS-CoV-2 en 107 trabajadores de salud del Hospital Regional de Luque
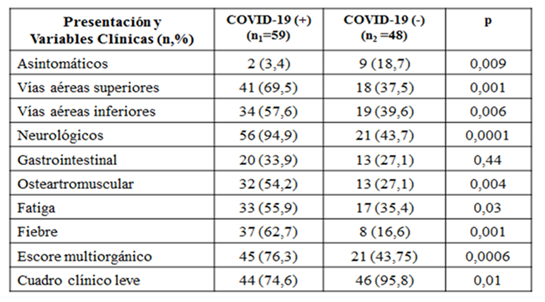
Es interesante puntualizar que los cuadros leves fueron menos frecuentes en el grupo COVID-19 (+) en el cual se consignaron 11 moderados y 4 severos. La afección multiorgánica (tres o más sistemas) también fue más frecuente en este grupo.
Para una justa apreciación de la correlación entre las variables analizadas en este ensayo, se debe considerar también los intervalos transcurridos desde inicio de síntomas hasta el hisopado nasofaríngeo y hasta la extracción de la muestra para titulación de anticuerpos. De este modo en el grupo COVID-19 (+) se dieron 4,4±1,8 días, expresados como promedio y desvío estándar (DS) mientras que en el grupo COVID-19 (-) transcurrieron 3,8±3,6 días desde el primer síntoma hasta el hisopado (p 0,268). La comparación entre el inicio de síntomas y la titulación de anticuerpos séricos entre ambos grupos (46,03±24,8 días vs 57,9 ± 31,3 días), arrojó significativa discrepancia (p 0,03).
Al circunscribirse al análisis particular de aquellos que desarrollaron valores positivos de anticuerpos, y dado que el diseño del presente estudio impone diferentes tiempos de colecta, es preciso detallar la distribución de títulos de anticuerpos según periodos de muestreo. Entre las semanas 3-4 se consignaron tasas de 1,11 ± 0,59 (promedio y DE), en las semanas 4-5: 1,38 ± 0,50, en las semanas 6-7: 1,35 ± 0,63 y más allá de este periodo: 1,35 ± 041. Es recalcable que la amplitud del periodo de colecta fue de 15-186 días. Ver Figura 3.

Figura 3: Gráfico de dispersión de log10 anticuerpos anti-N (SARS-CoV-2) en 52 trabajadores de salud distribuidos según tiempo transcurrido entre inicio de síntomas y tiempo de colecta en el Hospital General de Luque.
Indagar la correlación entre el nivel global de anticuerpos con variables antropométricas y otros datos cuantitativos es una tarea trascendental. En esta perspectiva hemos verificado que no hubo correlación con la edad (r 0.09; p 0,52) ni con el intervalo transcurrido entre inicio de síntomas y el momento del muestreo serológico (r 0.02; p 0.86).
No se constató significancia entre los niveles de anticuerpos con la frecuencia de tabaquismo, hipertensión arterial, asma ni diabetes mellitus. Otras asociaciones se exponen en la Figura 4.
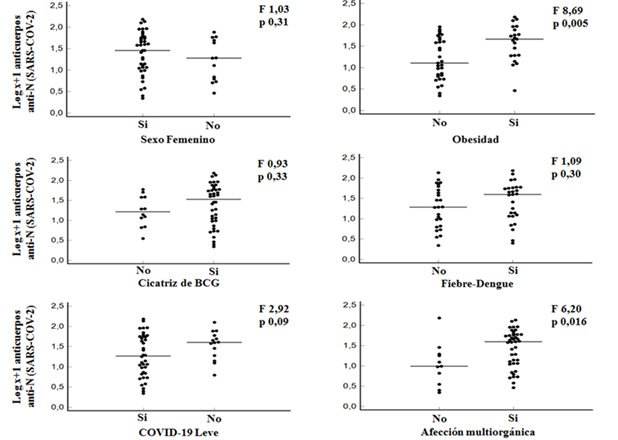
Figura 4: Gráficos de dispersión de Log x+1 de anticuerpos anti-N (SARS-CoV-2) en 52 trabajadores de salud, distribuidos según género, obesidad, cicatriz de vacuna BCG, referencia de fiebre-dengue (2019-2020), severidad del cuadro agudo y afectación multiorgánica
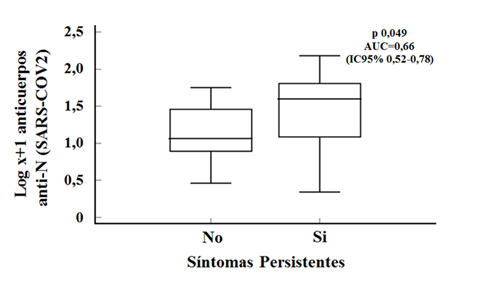
En la Figura 5 apreciamos que aquellos individuos con síntomas persistentes, tenían niveles de anticuerpos más notorios que los trabajadores de salud que resolvieron la enfermedad.
DISCUSIÓN
Hasta la tercera semana del mes de octubre de 2020 se habían constatado 3.794 casos de COVID-19 en trabajadores de salud, correspondiendo al 7% del total de casos notificados en el Paraguay, siendo Capital y los departamentos Central y Alto Paraná los más afectados 21. En el Hospital General de Luque, se había comprobado la infección en 4,8% de los funcionarios (20 de marzo a 16 de octubre). Todas estas cifras corresponden a confirmación diagnóstica mediante RT-PCR, método que no está exento de taras debido a su alta especificidad, pero moderada sensibilidad. En un ensayo sobre 173 pacientes hospitalizados por síntomas respiratorios y tomografías de tórax compatibles con COVID-19, la prueba de RT-PCR resultó positiva en 67% mientras que se comprobó la presencia de anticuerpos en 93% 22. Este ejemplo nos hace reflexionar sobre la confiabilidad de las pruebas, la cual tiene dos cimientos calificados: la probabilidad clínica pre-test y la exactitud del método 23.
En la infección por SARS-CoV-2 la soberana clínica ha enfrentado un dilema: los asintomáticos o pre-sintomáticos. Este contingente numeroso debilita a los filtros que buscan fiebre o alguna otra señal marcadora de la virosis. En muchos casos nadie la ve venir. Por esta razón los estudios de prevalencia serológica son instrumentos utilizados para medir la tasa de infección en grupos de alto riesgo como el personal sanitario. Un metanálisis demostró que en distintos centros de Europa, África, Asia y Norteamérica, el 8,7% de los trabajadores de salud (IC95% 6,7-10,9%) tenían títulos detectables de anticuerpos anti-SARS-CoV-224. Algunos estudios en Colombia y en Brasil mencionan cifras de 5,9% y 8,6%, respectivamente 25,26. Esto puede significar diferentes grados de impacto de la pandemia en distintas instituciones de varias regiones, pero también pueden ser resultantes de diferentes métodos empleados (10.
No existe en la actualidad ninguna prueba que proporcione resultados con 100% de exactitud, y en esta tesitura se consensua una prueba “patrón oro” que se convierte en parámetro para comparar métodos alternativos de diagnóstico que van surgiendo. En esto consiste el proceso de validación de un test, y en lo que respecta al rastreo de las inmunoglobulinas han surgido varias investigaciones. Algaissi y cols, utilizando ELISA, encontraron que la respuesta al antígeno S y al N del SARS-CoV-2 tiene alta sensibilidad y especificidad además de no mostrar reacción cruzada a componentes de otros coronavirus 27. Durante 4 semanas Bruni y cols titularon por ELISA a anticuerpos anti-RBD, anti-S y anti-N y encontraron que en infecciones que no son severas, los títulos de anti-N persistían aún después del aclaramiento viral 28. Similar sensibilidad (~70%) se encontró al comparar ELISA IgG/IgA, CLIA IgG/IgM y LFIA IgG/IgM en 128 pacientes con confirmación de COVID-19 por RT-PCR 29. Uno de los estudios más importantes comparó el Elecsys® (anticuerpos totales anti- N, CLIA) con cuatro inmunoensayos IgG anti-N (CLIA), IgG anti-S (CLIA), IgG/IgM anti S (CLIA) y IgG anti-S (ELISA), hallando una sensibilidad de 97,2% (IC95% 95,4-98,4%) y especificidad de 99,8% (IC95% 99,3-100%) 30. En el presente estudio encontramos altas cifras de sensibilidad y especificidad y un valor predictivo positivo de 94,3% (IC95% 84,7-98%), valor predictivo negativo de 88,9% (IC95% 78,9-94,5%) y una exactitud del 91,6% (IC95% 84,6-96,1%) configurando área bajo la curva (AUC) de 0,93 (IC95% 0,87-0,99).
Entre los individuos que tuvieron confirmación diagnóstica, hemos notado tasas de anticuerpos por debajo del punto de corte en siete de ellos, todos sintomáticos (incluyendo un paciente con COVID-19 moderado). Hay que puntualizar, no obstante, que el intervalo entre el inicio de síntomas y la toma de muestra para serología fue amplio (28-60 días). ¿Los hemos sorprendido al final de la curva descendente de la producción de anticuerpos? ¿Desarrollaron anticuerpos, realmente? Rijkers y cols encontraron que 5,4% de 92 individuos no elevaron IgG (31. Estudios realizados en plasma convaleciente rastreando IgG anti-SARS-CoV-2 mediante ELISA descubrieron que el 17% tenían valores borderline 32 mientras que otro grupo demostró tan solo 63,6% anticuerpos neutralizantes, 41 días promedio después de enfermedad leve 33. Se reportan dos casos que no desarrollaron IgG ni IgM hasta después de 50 días de iniciados los síntomas 34. Puede darse la enfermedad en pacientes que no producen anticuerpos en cuyo caso, la inmunidad celular y otros mecanismos dan cuenta de la infección 35. Existen muchas variantes de desórdenes inmunológicos en los adultos 36. ¿Cuáles y cuántas subyacen en la población de nuestro país?
Se define como caso COVID-19 falso negativo a la persona que tiene sospecha de infección y que después de un dictamen negativo a la prueba de RT-PCR para SARS-CoV-2, resulta positiva en un test subsecuente y puede darse hasta en el 54% 1. Hemos podido constatar tasas ponderadas de anticuerpos en tres funcionarios cuyo hisopado nasofaríngeo (efectuado entre 3-5 días desde inicio de síntomas) resultó negativo. Estos incidentes pueden deberse a falta de estandarización de la recolección de la muestra, retardos o condiciones inapropiadas en el almacenamiento antes de la remisión al laboratorio, utilización de pruebas validadas inadecuadamente (diferentes genes target para las sondas), contaminación durante el procedimiento, carga viral insuficiente, periodo de incubación de la enfermedad, presencia de mutaciones que escapan a la detección de la prueba e inhibidores de la PCR 37,38. Los porcentajes de positividad en los resultados de la RT-PCR van disminuyendo de 96,4% si la toma se hace en el día inicio de los síntomas a 75,4% al día 10 y solo a 3,3% al mes 39. El virus puede ser detectable días antes de los síntomas alcanzando el pico de carga viral cerca del tiempo de inicio de los síntomas para luego ir declinando 40. La recomendación actual para optimizar el diagnóstico es tomar la muestra en el día de inicio de los síntomas 41.
Los factores de riesgo de infección por SARS-CoV-2 en el personal de salud son el lugar de trabajo (sitios de alto riesgo o no), el grado de entrenamiento en prevención y control de infecciones y el uso de equipo de protección personal 42. Sin embargo, en un reporte nacional de la situación de este grupo particular se consignó que 38% había contraído la infección en el contexto comunitario y otro 33% no pudo precisar el sitio de contagio 20. Comparado a la población general, el perfil del personal sanitario corresponde a individuos más jóvenes, del sexo femenino, con menos comorbilidades y tasas inferiores de hospitalizaciones y muerte. Esto ocurre en la ciudad de New York 43. En los sanatorios y hospitales del Paraguay, muchas personas desempeñan labores variadas, en diferentes turnos y en distintas situaciones de riesgo, haciendo de esta variable un factor de difícil ponderación en la predicción de los desenlaces. En esta muestra hubo diferencia significativa en la frecuencia de hipertensos entre el personal infectado o no y se consignó una alta proporción de individuos con obesidad.
La vacunación con el Bacilo Calmette-Guérin (BCG) proporciona un entrenamiento inmunitario inespecífico que pudiera influenciar en el desenlace de algunas enfermedades. Las publicaciones que asocian la prevalencia de vacunación con BCG y la infección por SARS-CoV-2, proponen diferentes conclusiones 44,45. En este ensayo no hemos encontrado asociación entre la presencia de COVID-19 y cicatriz de BCG. Debe resaltarse sin embargo que algunos individuos entrevistados aquí refirieron haberse vacunado, pero no desarrollaron la cicatriz y, en general, la ausencia de ésta no descarta las eventuales propiedades inmunológicas conferidas. ¿Es factible que la revacunación altere la historia natural de la infección por SARS-CoV-2? Se encuentran en curso protocolos de investigación en trabajadores de salud 46,47. Sería interesante un estudio epidemiológico que evalúe la asociación de la cobertura de BCG en los diferentes departamentos de nuestro país y el impacto de la pandemia, ajustando las variables.
En esta muestra no hemos encontrado asociación entre el antecedente de dengue y los trabajadores de salud que desarrollaron la infección por SARS-CoV-2, aunque la arbovirosis puede cursar asintomática y la referencia de la enfermedad puede no ser un indicador sensible. Un reporte de asociación epidemiológica indica que regiones con alta incidencia de fiebre dengue han presentado tasas inferiores de COVID-19 (48-49.
La frecuencia de individuos asintomáticos fue superior en el personal sanitario del grupo control ya que varios de ellos se realizaron testeo diagnóstico debido a categorización de alto riesgo en el contexto de exposición a procedimientos generadores de aerosoles. Un 3,4% del grupo COVID-19 (+) no refirió síntoma alguno y aunque este segmento constituye uno de los elementos notables de la pandemia actual, no es exclusivo de la infección por SARS-CoV-2, ya que puede verse en otras virosis respiratorias 50.
La anosmia, la disgeusia o la cefalea fueron los síntomas prevalentes en el grupo con diagnóstico confirmado. Se refirió fiebre en el 62,7% de los casos. Excepto en lo relativo a síntomas gastrointestinales, la afectación por sistemas, la fatiga y la fiebre fueron más frecuentes entre los trabajadores de salud con COVID-19 y, acorde a lo relatado en otros reportes, la mayoría de los cuadros clínicos fue leve, no obstante, es para destacar que uno de cada cuatro individuos estudiados aquí fue hospitalizado o requirió oxigenoterapia lo que confirma que el personal sanitario tiene mayores chances de desarrollar formas severas de COVID. Existe menor tasa de mortalidad de los casos en el personal de salud de los países europeos comparada a los países en vías de desarrollo (42,51-53.
El estudio de la cinética de anticuerpos que sigue a la infección aguda por SARS-CoV-2 muestra varias vertientes y esto podría deberse a que inicialmente se empleaban imunoensayos con diferentes desempeños. Para avanzar en la comprensión de los hallazgos de este estudio tenemos que responder dos preguntas: 1) ¿Es conveniente discriminar el tipo de inmunoglobulinas? y 2) ¿Es relevante la criba del antígeno objetivo? En primer lugar, la secuencia usual de elevación de la IgG cuando cae la IgM es descrita por varios autores, mientras que elevación más temprana de la IgG, incluso antes de la IgM es relatada por varios otros. Esta controversia generó la idea de pruebas que pueden detectar simultáneamente ambos anticuerpos 54-55. En segundo lugar, el antígeno objetivo postula aspectos de cronología y modulación de la enfermedad. La mayoría de los individuos tienen seroconversión a la segunda semana desde el inicio de los síntomas. Un reciente trabajo de la Universidad de Stanford encontró tasas positivas de IgA, IgM e IgG anti-RBD y anti-S y pico máximo a las 4,5 y 6 semanas, y mientras que IgM e IgA se tornaron indetectables a las 12 semanas, la IgG continuaba declinando más allá de este periodo. La IgG anti-N tuvo una cinética similar a la mencionada para RBD y S, pero la IgM mostró niveles notoriamente bajos en la mayoría de los pacientes 56. En el presente estudio los niveles promedio de anticuerpos alcanzan su grado más alto entre la semana 7 y 8 e incluso más allá de este periodo pudo constatarse respuesta inmune (21% de la muestra total), aunque no sabemos, debido cuestiones metodológicas en que punto de la curva se encontraba la respuesta inmune de cada individuo.
Si la COVID-19 es capaz de inducir una respuesta humoral prolongada aún es motivo de debate. Desde 36 días hasta 8 meses se pueden hallar en reportes 57,58. La ausencia de inmunidad sostenida a coronavirus estacional y la respuesta individual diferenciada ya ha sido mencionada en los años 90 59. No es diferente con el SARS-CoV-2, donde vemos que la respuesta humoral se distribuye sobre un amplio rango, característica comprobada en este estudio. Es llamativa la heterogeneidad en la dinámica de la duración de los anticuerpos. Un grupo de la Universidad de Harvard demostró recientemente que existen respondedores efímeros (actividad linfocitaria extra folicular prioritaria y desregulación de centros germinales) y respondedores duraderos (genes con hipermutación somática de linfocitos memoria capaces de producir inmunoglobulinas más eficaces y una alta frecuencia de actividad de linfocitos T desde los centros germinales) 60. Este último proceso inmune global superior de los duraderos podría tener como antecedente el acondicionamiento celular por infecciones de coronavirus estacionales. Reacción cruzada, ese sería el grito primigenio para la formación de la pared de escudos.
Buscando asociación de datos demográficos o clínicos con la producción de anticuerpos hemos encontrado discrepancia de niveles de inmunoglobulinas en los pacientes obesos en el análisis univariado. Esto se contrapone a otros trabajos que encontraron que los niveles séricos de inmunoglobulinas se asocian negativamente al IMC en COVID-19, argumentando que la obesidad es una condición inflamatoria a la cual subyace un sistema inmune disfuncional 61. Hotamisligil escribe un brillante artículo sobre desórdenes inmunometabólicos donde propone entre otras hipótesis, que los adipocitos decadentes podrían liberar efectores inmunes que disparan una respuesta inflamatoria 62. O pudiera ser la leptina que tiene conocidos efectos sobre las células inmunes 63. Hay cierta seducción para pensar en un estado de pre combustión sobre la cual la piroptosis inducida por el SARS-CoV-2 inicia el caos, pero un estudio de diseño similar al nuestro y desarrollado en 956 trabajadores de salud también confirma nuestros hallazgos 64. Aún hay un sendero que recorrer en esta línea de investigación.
A nuestro entender, este es uno de los primeros estudios que correlaciona el antecedente de vacunación con BCG y el nivel de anticuerpos desarrollados por pacientes con COVID-19. Hemos encontrado mayores niveles de anticuerpos en trabajadores de salud que presentaban cicatriz de la vacuna, aunque no significativos por análisis estadístico. En la Universidad Radboud descubrieron que la BCG previa a la vacunación contra la influenza resultaba en un incremento pronunciado de la inducción de anticuerpos contra la influenza pandémica 65. En modelos animales inyectados con BCG se comprobó una reprogramación epigenética de los monocitos, traducida en mayor protección contra infecciones heterólogas 66. Hay que considerar además que las distintas cepas de BCG empleadas en varias regiones del mundo podrían tener efectos también variables 67.
En este estudio hemos encontrado mayores niveles de anticuerpos anti-N anti-SARS-CoV-2 en el personal sanitario que refirió diagnóstico de fiebre-dengue en el 2019 o 2020 aunque el papel del acaso fue mayor al 5% para explicar esta asociación. El mayor brote epidémico de dengue en la historia de nuestro país (2012-2013) y los eventos anuales subsecuentes suponen alta tasa de seroprevalencia. El surgimiento de reportes sobre posible reacción cruzada entre anticuerpos contra el dengue y contra el SARS-CoV-2, generó cierto ruido y preocupación para las fases de diagnóstico en las trincheras (68,69. Otro aspecto de esta sindemia es la interacción moduladora que pudieran ejercer el choque de estas dos enfermedades. ¿Vemos formas más leves o formas graves como consecuencia de esta superposición? ¿O no existe interacción alguna? Los fenómenos de intensificación o refuerzo dependiente de anticuerpos en dengue (empeoramiento de la enfermedad debido a anticuerpos de infecciones anteriores) parece ser un acontecimiento excepcional en áreas endémicas (0,5%) y se da notoriamente con títulos bajos de anticuerpos (títulos altos serían protectores) (70,71. Dada la dispersión en los niveles de anticuerpos vistos en la COVID-19 es aún prematuro definir si puede darse este fenómeno, su intensidad, las variables que intervienen y sobre todo su desenlace.
Entre los asintomáticos se han constatado bajos niveles de inmunoglobulinas anti-SARS-CoV-2, que desaparecen a los 2-3 meses en el 40% de este grupo clínico particular 72. La severidad del episodio agudo de la COVID-19 se asocia a diferentes niveles de respuesta humoral 56,73. Hemos constatado niveles de anticuerpos más altos en formas moderadas y severas, aunque este grupo fue escasamente representado en nuestro estudio y alcanzó significancia estadística limítrofe. Ésta sí se muestra en la asociación con el escore de afección multiorgánica que hemos construido en este trabajo. En atención primaria, esto podría tener cierta utilidad.
La producción de inmunoglobulinas en el contexto de la infección por el nuevo coronavirus debe ser mirada en dos momentos: durante el episodio agudo y después de éste. a) ¿En agudo, resuelven o perjudican? La existencia de un inmunofenotipo peculiar se traduce en términos de eficacia clínica ya que los respondedores duraderos de anticuerpos desarrollan síntomas por 9,5 días (promedio) en contraposición a los 15,5 días de los respondedores efímeros 60, pero por otro lado se encontró que un 13,5% de pacientes con neumonía severa poseía auto anticuerpos anti-interferón grupo I 74. b) Después del capítulo agudo: ¿protegen o agravian? Investigadores de la Universidad de Oxford descubrieron en un trabajo hecho con trabajadores de salud, que la presencia de anticuerpos anti-N y anti-S se asocia a una reducción de riesgo de reinfección durante 6 meses 75, mientras que en nuestro modesto trabajo se ha encontrado la asociación de los niveles de anticuerpos anti-N con síntomas persistentes. Creemos que esto es muy relevante ya que una de las hipótesis explicativas para el “Long COVID-19” es la persistencia de efectores inmunológicos o mediadores inflamatorios perennes o de depuración dilatoria. Probablemente este es uno de los primeros trabajos que correlacionan los síntomas pos-COVID-19 con el nivel de anticuerpos.
El trabajo tiene varias limitaciones como: la muestra poblacional es pequeña, el diseño transversal no nos permite evaluar la dinámica de la respuesta de los anticuerpos, la historia clínica tomada después de un intervalo con amplio rango puede tornarse imprecisa y la necesaria transformación logarítmica de los niveles de anticuerpos está sujeta a debates en el seno de la bioestadística.
CONCLUSIONES
En este trabajo realizado en trabajadores de salud hemos encontrado que la prueba de detección de anticuerpos anti-N para SARS-CoV-2 tiene un buen desempeño diagnóstico habiendo descubierto algunos falsos negativos a la RT-PCR, confirmando por ende su utilidad para los estudios de seroprevalencia en este grupo particular.
La mayor parte de las infecciones por coronavirus en el grupo aquí estudiado se expresó como cuadros leves. Es trascendente establecer la probabilidad clínica pre-test (categorización de riesgo) para partir hacia el diagnóstico, dado que estos síntomas leves pueden darse en otras enfermedades.
Enmarcados en el contexto regional de nuestra realidad sanitaria, hemos estudiado el impacto de la cicatriz de BCG y el antecedente de dengue sobre la frecuencia de la COVID-19 y el nivel de anticuerpos. Las tendencias insinuadas en los resultados dan pie a profundizar metodologías más depuradas para evaluar estas correlaciones.
Llama la atención que en el grupo de individuos con mayor frecuencia de obesidad se constataron superiores niveles de anticuerpos, lo que podría representar otra cara de la variabilidad y heterogeneidad con que se producen los anticuerpos en esta nueva enfermedad.
Una sencilla escala de afectación multiorgánica elaborada en este trabajo guarda relación con el nivel de anticuerpos desarrollados en el periodo posterior a la infección, pero su significancia clínica es limitada ya que en términos de relevancia parece ser que importa más la calidad que la cantidad de los anticuerpos.
Tal vez el hallazgo más provocador sea la tendencia que encontramos entre el nivel de anticuerpos anti-N y los síntomas persistentes, que plantea una respuesta a las causales de la indefinida terminología conocida como “Long Covid”. Si se validan nuestros hallazgos se reafirman los descubrimientos recientes sobre cierto subproducto de la reacción inmune y plantea además efectos colaterales a largo plazo.