INTRODUCCIÓN
La enfermedad vascular periférica (EVP) es la resultante de la acción de una serie de factores de riesgo sobre sujetos con predisposición variable a desarrollar daño vascular. Se trata de una enfermedad con consecuencias muy invalidantes para quienes la padecen y, por sobre todas las cosas, de una condición prevenible1. El proceso patológico subyacente es la enfermedad arteriosclerótia en sujetos con múltiples factores de riesgo ya conocidos2, pero existen enfermedades que causan aterosclerosis en ausencia de factores de riesgo habituales entre ellas las arteriopatias adquiridas inducidas por radiaciones3.
La radioterapia es en la actualidad, una de las terapias oncológicas más empleadas en el tratamiento de neoplasias malignas. Se estima que el 60% de los pacientes oncológicos deberá exponerse a radiaciones durante el curso de su enfermedad como parte de su tratamiento4.
En 1896 Roentgen descubre los rayos X, tres años más tarde Gassman ya describe la aparición de cambios a nivel de la íntima y media de las pequeñas arterias adyacentes a las zonas irradiadas5.
La radioterapia (RT) en un tratamiento exclusivamente local o loco regional, las complicaciones vasculares asociadas a RT aparecen de forma tardía tras la exposición, habiéndose descrito entre 1 y 40 años5 pudiendo afectar a todas las arterias principales incluyendo la aorta, iliacas, femorales, coronarias, subclavias, braquiales, según el territorio irradiado se puede producir la arteritis, respetando el resto del territorio arterial. Se desconoce la dosis crítica para producir daño arterial pero es directamente proporcional a la dosis suministrada.
Los daños vasculares inducidos por radiación predisponen a cambios ateromatosos precozmente y el endotelio se ve susceptible a múltiples noxas. Histológicamente la arteritis por radiación se caracteriza por lesión de los vasavasorum, fibrosis de la lámina elástica interna, depósito de fibrina y aumento de grosor de la adventicia con estrechamiento u obliteración luminal, estos daños en conjunto se denominan arteritis actínica3.
La clínica es la misma según el territorio arterial afecto: claudicación intermitente, isquemia crítica de miembros, accidentes vasculares cerebrales, angor abdominal, angina inestables etc.
El diagnostico se presume por los antecedentes patológicos del paciente y por historia de exposición a radiación con síntomas típicos de isquemia según el área afecta y se confirma con métodos auxiliares como angiografía, Angio Resonancia Magnetica6.
En las angiografías las imágenes pueden ir de una irregularidad focal hasta estenosis difusas, alargadas, lisas y oclusión del sector irradiado7.
El tratamiento de las arteritis por irradiación debe intentarse que sea conservador, muy especialmente en enfermos que claudican. En lesiones susceptibles, la terapéutica endovascular es una alternativa de preferencia, debido a la dificultad quirúrgica habitualmente encontrada por la fibrosis cutánea, arterial y periarterial, y a la mayor frecuencia de complicaciones postoperatorias, con tasas de reintervenciones muy elevadas, no obstante muchos pacientes también pueden beneficiarse de revascularización abierta con abordaje extra anatómico por la hostilidad de la zonas irradiadas, debiéndose de realizar las anastomosis sobre arterias sanas8,9,10.
CASO CLÍNICO
Paciente de sexo femenino de 65 años de edad con hipertensión arterial y diabetes mellitus como factores de riesgo. Presenta antecedente de haber padecido cuadro de cáncer de canal anal 21 años antes por lo que fue sometida a resección colorectal, 2 sesiones de quimioterapia y 45 sesiones de radioterapia. Se presenta al servicio con claudicación intermitente de miembros inferiores de 8 años de evolución, con progresión clínica del cuadro hasta llegar a dolor en reposo en el miembro inferior izquierdo siete mesesantes, con aparición de lesión en hallux izquierdo 15 días antes, a pesar del tratamiento médico.
Al ingreso se constata en el examen físico ausencia de pulsos desde femorala distales en ambos miembros inferiores, signos de isquemia en el miembro inferior izquierdo y ulcera necrótica de 1 cm en el hallux izquierdo y masa dura pétrea en el abdomen inferior y ambas regiones inguinales
Se realiza arteriografía en donde se constata oclusión de arteria femoral común con recanalización de la arteria femoral en el 1/3 medio del muslo. Llama la atención que no se constaten lesiones ateroescleróticas ni el segmento aorto iliaco ni en le femoropopliteo (Figura 1 y Figura 2)
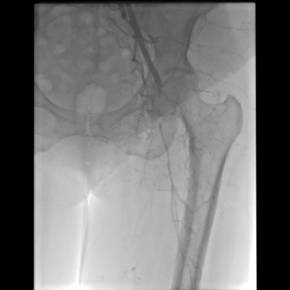
Figura 1. Arteriografía en donde se observa la oclusión a nivel de arteria femoral común izquierdo, llama la atención la ausencia de lesiones ateroscleróticas en las arterias iliacas
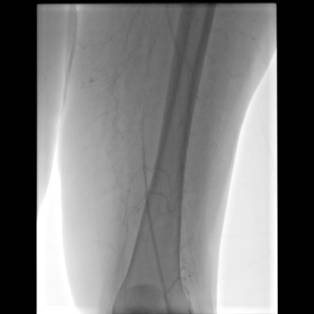
Figura 2. Arteriografía en donde se observa la recanalización distal de la arteria femoral en su 1/3 medio, llama la atención arteria poplítea fina pero sin imágenes sugerentes de lesiones ateroescleróticas
Se realiza resonancia magnética de abdomen y pelvis en donde se constata canal anal con cambios cicatriciales en sus cuadrantes izquierdos, se extiende a puborectal izquierdo. Tractos hipointensos serpentiginosos a nivel del celular subcutáneo en la región inguinal bilateral y región púbica de forma simétrica que sugieren existencia de colaterales sin flujo actualmente. Se observa además múltiples trazos fibrosos en el espesor del celular en la misma región así como también periné y región glútea. (Figura 3) Se observa infiltrado edematoso de músculos aductores bilateralmente. Los hallazgos sugieren en conjunto, teniendo en cuenta los antecedentes de la paciente fibrosis del celular subcutáneo y miosistis secundaria a terapia radiante. Reducción del calibre de ambas arterias femorales en concordancia a datos arteriograficos. No se constata recidiva de la enfermedad. (Figura 4)
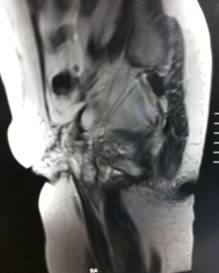
Figura 3. Resonancia Magnética Nuclear en donde se observa infiltrado por tejido fibroso en el tejido celular subcutáneo de región inguinal y perineal
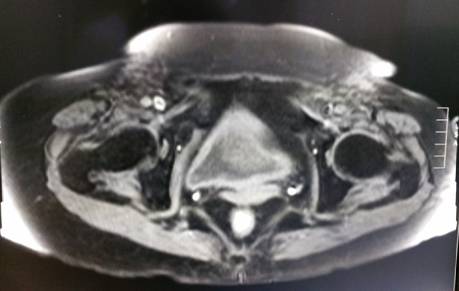
Figura 4. Resonancia Magnética Nuclear en donde se observa la infiltración por tejido fibroso de ambas regiones inguinales y la oclusión de las arterias femorales.
Se interpreta el cuadro como arteriopatía actínica bilateral femoral con isquemia critica del miembro inferior izquierdo por lo que se decide revascularización con By Pass extra anatómicoaxilo femoral izquierdo.
Se realizó By Pass Extra anatómicoaxilo femoral con anestesia general con abordaje de la arteria axilar izquierda y de la arteria femoral propiamente en el 1/3 medio del muslo izquierdo con prótesis de PTFE de 8 mm anillado, la paciente fue dada de alta al duodécimo día post operatorio con el injerto permeable y pulsos palpables en el miembro inferior izquierdo. (Figura 5)
DISCUSIÓN
La arteritis actínica es una entidad relativamente rara, en donde se produce un engrosamiento progresivo de la pared del vaso llevando en forma progresiva al estrechamiento de la luz del vaso hasta su oclusión3, cuyo tratamiento de preferencia es el médico, en caso de fracaso del tratamiento médico se recurre a la revascularización endovascular o quirúrgica, debido a las dificultades técnicas que presenta el acceso a zonas infiltradas por tejidos fibrosados se opta por la revascularización endovascular, en este caso la paciente presento isquemia progresiva hasta una insuficiencia arterial grado IV a pesar del tratamiento médico lo que nos obligó a una revascularización. No se planteó revascularización endovascular debido a la anatomía de la lesión correspondiente a un TASC II D (10).
Por el Examen físico y el hallazgo en la resonancia magnética se hacía imposible el abordaje ilio femoral proximal y la arteria donadora más próxima era la arteria axilar, descartándose otras posibilidades como un By Pass aorto femoral o iliaco femoral.
El uso de métodos de diagnóstico por imágenes como se la arteriografía y en especial la Resonancia Magnética Nuclear es de extremada importancia para la planeación y la toma de decisiones a fin de realizar un tratamiento adecuado con la menor morbi - mortalidad posible6.
La revascularización por bypass extra anatómico es una opción válida en la revascularización en los pacientes con arteriopatia actínica cuando el tratamiento médico fracasa o el tratamiento endovascular no es posible 3,9,10.















