INTRODUCCIÓN
La Chikungunya es una enfermedad viral reemergente transmitida por mosquitos. Desde octubre del 2022 hasta hoy, Paraguay sufrió el mayor brote de Chikungunya en su historia, con 115.049 casos confirmados y 271 fallecidos1. Los pacientes con chikungunya y dermatosis previas pueden experimentar exacerbación de su cuadro cutáneo, en particular en dermatitis atópica, psoriasis, liquen plano. Sin dermatosis previa, también se pueden desarrollar afecciones como psoriasis u otras patologías cutáneas2. Las epidemias causan una importante morbilidad en la población general y más aún en pacientes con patologías de base. Con un tiempo de latencia promedio superior al mes, es importante que los dermatólogos interroguen a los pacientes sobre exposición al virus del chikungunya como posible desencadenante de empeoramiento de dermatosis pre-existentes o, en menor medida, debut de distintas patologías cutáneas, como la psoriasis.
CASO CLÍNICO
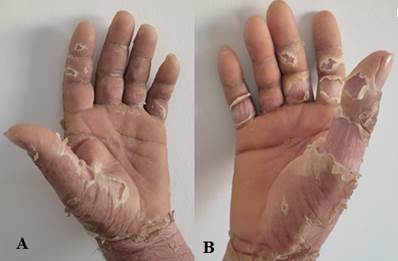
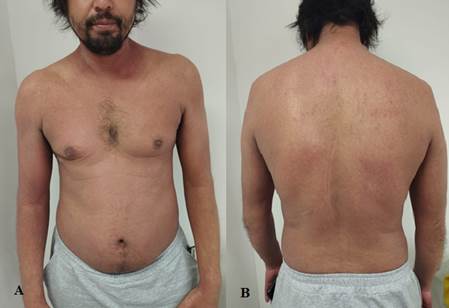
Hombre, 40 años, área urbana, sin patologías de base. Antecedente de Chikungunya hace 1 mes. Presenta cuadro de 6 días de fiebre, enrojecimiento y descamación en todo el cuerpo, edema de miembros inferiores, prurito (Figura 1).
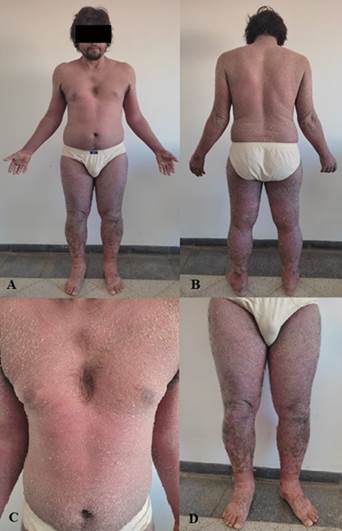
Figura 1: Examen Físico. A, B y C: eritema y descamación de todo el cuerpo. D: Eritema y descamación gruesas de ambos miembros inferiores, con edema importante.
Examen físico: eritema y descamación de más del 90 % de la superficie corporal total. Edema de miembros inferiores y manos. Uñas y mucosas respetadas (Figura 2).
La anatomía patología informa epitelio con acantosis, elongación regular de redes de crestas, disminución de la capa granulosa e hiperqueratosis ortoqueratósica con paraqueratosis en montículos y con presencia de neutrófilos intracórneos, compatible con psoriasis (Figura 3).
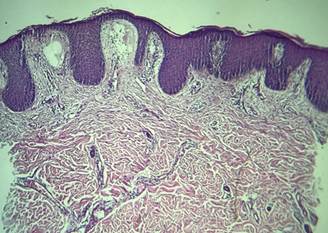
Figura 3: Anatomía patológica, tinción con Hematoxilina y Eosina. Epitelio con acantosis, elongación regular de redes de crestas, disminución de la capa granulosa e hiperqueratosis ortoqueratósica con paraqueratosis en montículos y con presencia de neutrófilos intracórneos, compatible con psoriasis
Evolución: Se inicia Ciclosporina 5mg/kp/día con mejoría total de las lesiones, por 4 meses. Actualmente con Metotrexato 15mg/semanal VO (Figura 4).
Diagnostico final: Eritrodermia psoriasica posterior a infección por Chikunugunya.
DISCUSIÓN
La eritrodermia es un síndrome cutáneo inflamatorio, potencialmente grave, caracterizado por eritema y descamación generalizada que afecta a ≥90 % de la superficie corporal. Es también conocida como dermatitis exfoliativa generalizada o eritrodermia exfoliativa3.
La eritrodermia representa la etapa final de varias enfermedades dermatológicas o en pocos casos el debut de ciertas patologías, como la psoriasis4. Como se ha visto en varios estudios, las causas pueden variar entre las poblaciones por diferencias genéticas, geográficas y sociales5. La mayoría de las veces la eritrodermia suele asociarse a una exacerbación de una dermatosis preexistente y la causa más frecuente es la psoriasis, representando el 25-50 % de los casos, le siguen las enfermedades eccematosas, las reacciones medicamentosas, la pitiriasis rubra pilaris y los linfomas cutáneos de células T3-5.
La eritrodermia psoriásica es una forma grave de presentación de psoriasis y afecta entre el 1 al 2.25 % de los pacientes, con una relación hombre/mujer de 3:16. Se destaca la participación de ciertos desencadenantes como la supresión brusca de los corticosteroides tópicos o sistémicos y el metotrexato, la fototoxicidad o la infección sistémica, como en nuestro paciente3,7.
Por lo general, la aparición de la eritrodermia es gradual e insidiosa, excepto en los casos inducidos por fármacos, donde tiende a ser repentina3,5. Se observa prurito, el síntoma más frecuente, hasta en un 90 % de los casos4.
La psoriasis es un trastorno inflamatorio crónico e inmunomediado con una prevalencia mundial informada del 2,1 % entre los niños y del 0,91 al 8,50 % entre los adultos. Cada vez hay más pruebas que sugieren que una variedad de microorganismos desempeñan funciones clave en la inducción y exacerbación de la psoriasis, como bacterias, hongos, virus y parásitos8.
Como ya se mencionó, las enfermedades febriles son causa de exacerbaciones de psoriasis. La fiebre chikungunya es una enfermedad vírica transmitida por mosquitos cuyo agente etiológico es el virus chikungunya, un virus de ARN del género de los alfavirus, familiaTogaviridae. “Chikungunya” es una voz de la lengua makonde que significa «en postura retorcida»9. De los casos notificados en la región, la mayor incidencia acumulada se notificó en el Paraguay, seguido de Brasil y Belice10. Posiblemente el virus de la chikungunya actúa como un superantígeno y activa la inmunidad celular a través de vías innatas o adquiridas que causan cambios inmunológicos con clínica variada en individuos predispuestos4,7,11.
En una serie de 56 pacientes tratados con fármacos biológicos, solo 4 pacientes presentaron empeoramiento de la psoriasis posterior a la infección por chikungunya12.
Si bien el diagnóstico de la psoriasis es clínico, en casos de psoriasis eritrodérmica, más aun en casos debut como el nuestro, debemos valernos de la anatomía patológica para confirmar el diagnóstico y descartar otras causas de eritrodermia3.
En cuanto al tratamiento, se consideran fármacos de primera línea a la ciclosporina y al infliximab según el consenso publicado por la US National Psoriasis Foundation en 2010, por su inicio de acción rápido, y acitretina y metotrexato, reservados para cuadros más estables, sin embargo, se deben valorar algunos factores que limitan su uso, como la toxicidad de los fármacos y el riesgo de infecciones oportunistas6,13.
La chikungunya es una enfermedad re-emergente, causante de grandes epidemias en las Américas en los últimos años. Con el caso clínico presentado se hace evidente que los pacientes con psoriasis son los más susceptibles a presentar empeoramiento de sus lesiones y/o presentar formas clínicas graves posterior a un cuadro de chikungunya.
CONCLUSIÓN
Las enfermedades febriles son causa de exacerbaciones de psoriasis. Se cree que el virus actúa como un superantígeno y activa la inmunidad celular causando cambios inmunológicos con clínica variada en individuos predispuestos. En este caso queda objetivado que la eritrodermia puede verse en el debut de una psoriasis o en casos de exacerbaciones.