INTRODUCCIÓN
La lepra es una enfermedad infecciosa, contagiosa, descrita desde la antigüedad y cuyo agente etiológico ha sido atribuido exclusivamente a una única especie, el Mycobacterium leprae1.
En el año 2008, una nueva especie fue descripta gracias a la utilización de técnicas de biología molecular como la Reacción en Cadena de la Polimerasa (PCR) y la secuenciación. De esta manera, en México fue descubierto un organismo genéticamente similar al M. leprae en pacientes con lepra lepromatosa difusa, denominado Mycobacterium lepromatosis1.Un análisis posterior de 22.814 nucleótidos reveló una diferencia del 9.1%,entre ambos microorganismos, lo que corroboró una divergencia de especie, que ocurrió hace aproximadamente 10 millones de años. Esto concluye que el M. lepromatosis esun organismo muy antiguo, pero recientemente reconocido y causante de lepra1,2.
La lepra sigue siendo un problema de salud pública a nivel mundial, los reportes de la Organización Mundial de la Salud del año 2018, revelan que 161 países tienen casos de lepra; 208.619 casos nuevos a nivel mundial, 34.358 en el continente americano y 345 casos en el Paraguay3.
Los blancos principales de la lepra son la piel y los nervios periféricos, con amplio espectro clínico dependiente de la inmunidad específica del huésped. Afecta a todas las edades generalmente con convivientes cercanos afectados, presenta lento desarrollo, lo que la convierte en una enfermedad crónica. El diagnóstico se basa en tres pilares principales la clínica, histopatología y baciloscopia. En la actualidad se cuentan con métodos serológicos como los anticuerpos anti PGL1 y métodos moleculares como la PCR, auxiliares del diagnóstico4,5,6.
Durante su evolución, la enfermedad es interrumpida en algunos pacientes por los estados reaccionales relacionados a la inmunidad celular y humoral, algunas de estas pueden cursar con lesiones vasculo necróticas, como el eritema necrosante o fenómeno de Lucio y eritema nudoso leproso(ENL)4-7,8,9.
Estudios de biología molecular, vinculan la presencia del M. lepromatosis como agente causal de estas formas ulcero necrosantes, presentes en la forma lepromatosa difusa con fenómeno de Lucio. Posteriormente, fueron reportados pacientes con ENL necrosante donde fue identificado M. lepromatosis, pudiendo coexistir en una infección dual con M. leprae4-7,8,9,10.
En nuestro país hay reportes de formas vasculonecróticas, pero no se han hecho estudios de biología molecular para identificar al real agente causal5-10,11.
A nivel mundial, ha sido reportado M. lepromatosis en casos de pacientes con lepra lepromatosa(LL) difusa e inclusonodular en México y Puerto Rico. En Singapur se ha podido identificar M. Lepromatosis además de en pacientes con LL difusa, y nodular, en formas bordelaine (LB), así como en pacientes con fenómeno de Lucio y ENL necrosante4-7-9,10.
En el sur de Brasil en un estudio de 52 pacientes, en 46 se detectó el agente etiológico; de ellos Mycobacterium leprae en 36, M. lepromatosis en 7 y ambos agentes en 3. Por lo tanto, M. lepromatosis causó o contribuyó al 21.7% de los casos11.
CASO CLÍNICO
Paciente de sexo femenino, 21 años, oriunda de Concepción - Paraguay, que consulta por lesiones cutáneas diseminadas, dolorosas, recidivantes, localizadas en rostro, brazos y piernas de 2 años de evolución que posteriormente se ampollan y ulceran. El cuadro se acompaña de sensación febril. Se automedica con prednisona.
Como antecedentes,en el año 2016 fue diagnosticada de LL Nodular. Presentaba infiltración de lóbulos de oreja, lepromas en rostro y brazos, discapacidad grado
1. Recibió 12 meses de tratamiento con poliquimioterapia multibacilar. Presentó episodios de ENL en tratamiento irregular. Adicta a drogas ilícitas.
Se inició tratamiento con metronidazol, ciprofloxacina y cefazolina, en el hospital del interior con diagnóstico de sobre infección bacteriana.
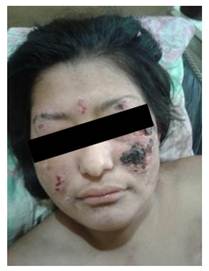
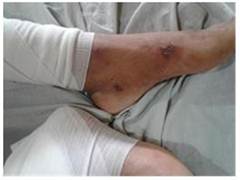
Al examen físico presenta lesiones ampollares sobre una base eritematoviolácea y otras ulceronecróticas y costrosas en rostro, brazos y piernas (Figura 1 y 2).
Los diagnósticos planteados fueron ENL Necrotizante, fenómeno de Lucio, vasculitis asociada a drogas, vasculitis de otra etiología.
Se realizó toma de muestras de lesión de piel para baciloscopia, histología y biología molecular Baciloscopia: BAAR 3(+) bacilos fragmentados y granulados Los hallazgos histológicos revelaron, epidermis ulcerada, en la dermis e hipodermis presentaba infiltrado granulomatoso de tipo macrofágico acompañado de infiltrado neutrofílico y compromiso vascular con vasculitis leucocitoclástica de vasos pequeños y medianos, en la coloración de Ziehl-Neelsen se encontraron numerosos bacilos acido alcohol resistentes en su mayoría de aspecto granuloso. Estos Hallazgos histológicos fueron consistentes con eritema nudoso lepromatoso (ENL)(Figura 3).
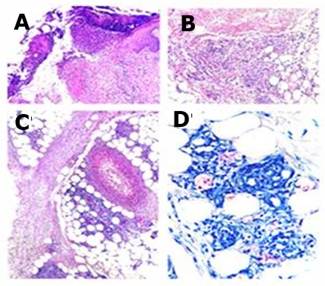
Figura 3. Imágenes histológicas consistentes con eritema nudoso lepromatoso. A) epidermis ulcerada con material fibrinoleucocitario (Hematoxilina-eosina,10X).B) dermis e hipodermis con infiltrado granulomatoso de tipo macrofágico difuso e infiltrado neutrofílico acompañante (Hematoxilina-eosina,40X). C) Presencia de compromiso vascular con vasculitis leucocitoclástica de vasos pequeños y medianos (Hematoxilina-eosina,40X). D) bacilos acido alcoholresistentescon coloración de Ziehl-Neelsen, 40X
Se usó un protocolo de xileno-alcohol para remover la parafina en una biopsia de piel. El DNA total se extrajo usando un kit DNeasy para sangre y tejido (Qiagen, Ventura, CA, USA) siguiendo las instrucciones del fabricante. La identificación molecular se logró usando repetidas secuencias de RLEP para M. lepraey hemN gene para M. lepromatosis. Para amplificación de reacción en cadena de polimerasa (PCR), se usaron un set de primersRLEP-7 (5’-TGAGGCTTCGTGTGCTTTGC-3’) y RLEP-8 (5’-ATCTGCGCTAGAAGGTTGCC-3’) para M. leprae los cuales amplificaron un fragmento de 450 bp y LPM 244-F (5’-GTTCCTCCACCGACAAACAC-3’) y LPM 244
(5’-TTCGTGAGGTACCGGTGAAA-3’) que amplificaron un fragmento de 244 bp12. Se inicia tratamiento con prednisona a 1 mg/kp/día. Dentro del contexto social de la paciente se consideró imprudente el uso de talidomida.
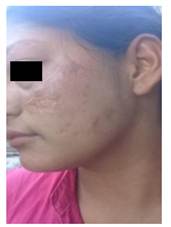
a paciente presento buena evolución con progresiva cicatrización de las lesiones (Figura 4).
DISCUSIÓN
El ENL es una complicación inflamatoria inmunomediada que afecta al 50 % de las formas de LL y 10 % de las LB13. Se trata de una reacción de hipersensibilidad tipo 3 mediado por inmunocomplejos con activación de neutrófilos14, motivo de consulta frecuente en los pacientes con lepra en nuestro país5-9-13.
En las formas severas, se cree que existe una masiva descarga de antígenos por parte del macrófago, produciéndose una unión antígeno anticuerpo específico con formación de inmunocomplejos y activación neutrofílica, que llevarían a producir lesiones ulcero necróticas en pacientes generalmente con alta carga bacilar,más frecuentemente luego de iniciado el tratamiento13-15. Las lesiones son profundas y dolorosas, pudiendo simular una vasculitis cutánea(9, 10).
Clínicamente, se caracterizan por nódulos dolorosos que se ampollan, ulceran y necrosan; forma de presentación en el caso presentado. Pueden estar acompañado se fiebre, artralgias, neuritis, orquitis, iridociclitis10.
Histológicamente, se caracteriza por la presencia de neutrófilos con intenso infiltrado neutrofílicoperivascular y presencia de estos en dermis llegando incluso al subcutáneo13.
Existen varias comunicaciones a nivel mundial de que estas formas vasculonecróticas están asociadas a M. lepromatosis1,2-4-7-9-10-14-15. En nuestro país hay reportes de formas vasculonecróticas pero no ha sido determinada la presencia de este microorganismo1-5-6-9) así como no han sido reportados casos de infección dual de M. leprae y M. lepromatosis7.
La lepra no se caracteriza por ser una enfermedad con alta mortalidad, sí con una importante morbilidad, debido a las reacciones lepromatosas, y a las discapacidades que conducen las alteraciones neurológicas producidas por la infección y que empeoran con cada episodio reaccional. La mortalidad se da generalmente asociada a los tratamientos inmunosupresores indicados en estos casos. Aunque el tratamiento de elección es la talidomida, en este caso por el contexto sociocultural de la paciente se decidió tratamiento corticoesteroideo. Aunque se ha demostrado que las formas necrotizantes de las reacciones se relacionan a la presencia de M. lepromatosis no parece ser más grave que las producidas por el M. leprae. Las evidencias hasta el momento demuestran que la diferenciación entre una infección por uno u otro patógeno no es necesaria desde el punto de vista del diagnóstico y tratamiento médico óptimo2.
En este caso, gracias al método molecular se ha podido identificar la presencia de ambos microrganismos, como causa de LL nodular con ENL necrotizante.
Se ha comprobado además que el M. lepromatosis conserva todas las funciones necesarias para infectar a las células de Schwann del sistema nervioso periférico y también puede ser neurogénico.
Con este paciente estamos reportando el primer caso confirmado en el país de la presencia de M. lepromatosis, en este caso en asociación con M. leprae con las clásicas lesiones vasculo necróticas descritas asociadas a la presencia de este agente.